Анестезия места перелома кости
Особенности анестезии при переломах конечностей
Переломы конечностей случаются у большого числа пациентов, могут быть составной частью при политравме и изолированными. Срочность репозиции перелома зависит от:
- Возраста пациента (дети > взрослых).
- Признаков дистальной ишемии (срочно).
- Наличия открытого перелома (срочно).
- Наличия компартментного синдрома (срочно).
- Других сопутствующих повреждений (включая травму головы).
- Надобности в других операциях.
Общие положения
Хотя обобщать довольно трудно, существует три основных метода репозиции перелома конечности:
- закрытая репозиция с последующей фиксацией гипсом/вытяжением/повязкой;
- открытая репозиция с последующей фиксацией пластиной/гвоздем/костным трансплантатом;
- наружная фиксация.
Жировая эмболия может произойти через несколько часов после травмы или даже через несколько дней и наиболее характерна для переломов голени/бедра. Необходимо следить за кардинальными ее симптомами: нарушение дыхания, оглушенность, тревожность, беспокойство или необъяснимая кома. Признаки включают: крепитацию в легких, петехиальные кровоизлияния верхней части тела/ субконъюнктивальные, ворсинчатые экссудаты глазного дна.
В тяжелых случаях исследования указывают на гипоксию, рентгенограммы грудной клетки — на отек легких. Липурия надежным признаком не является. Лечение заключается в коррекции шока вследствие правожелудочковой недостаточности, коррекции гипоксии и экстренной фиксации перелома. Роль стероидов противоречива.
Анестезия
- Пациента следует расспросить об имеющихся сопутствующих повреждениях, включая травму головы. Следует тщательно взвесить все, прежде чем предпринимать не жизнеспасающую операцию у пациента с недавней (менее 24 часов) средней или тяжелой травмой головы. Важны время и состав последнего приема пищи, так как эвакуация содержимого желудка при тяжелых травмах может быть существенно замедлена. Это может влиять на тип анестезии и потребовать предосторожностей, применяемых при полном желудке.
- Кровопотеря очень вариабельна, зависит от длительности и сложности процедуры, типа и срока перелома. Проксимальные переломы конечностей (бедро, плечо) и применение костных трансплантатов имеют тенденцию к заметно большей кровопотере. Применение турникетов снижает кровоточивость, но может быть противопоказано в связи с типом/локапизацией перелома.
- Если пациенту с недавней травмой головы планируется операция с вероятной длительностью более 1 ч, необходимо тщательно все обдумать. Общая анестезия может скрыть признаки ухудшения уровня сознания, а анестезия может стать одной из причин повышения ВЧД. Следует проанализировать возможность переноса операции на более позднее время или выполнение КТ черепа до начала индукции анестезии. Пациенты с имеющимся или потенциальным повышением ВЧД выиграют от его мониторинга, вентиляция с ориентацией на нормокарбию и нейрохирургически ориентированных методик.
- Уровень необходимой послеоперационной анальгезии зависит от длительности, локализации и характера операции по стабилизации перелома. Закрытая репозиция часто может быть выполнена с применением опиоидов во время операции с НПВС/парацетамол/опиоид орально. Более сложные репозиции, включая наружную фиксацию, могут потребовать АКП.
Анестезия при переломах конечностей
Операция — Закрытая/открытая репозиция переломов конечностей
Время — 5 мин-3 ч
Боль — Вариабельна, значительно меньше при закрытой репозиции
Положение — Обычно на спине, может быть на боку при некоторых переломах лодыжки
Кровопотеря — Минимальная при закрытых репозициях, до 2 л при открытом металлоостеосинтезе бедра
Практические рекомендации — Только региональная блокада. ОА ± региональный блок ± местная инфильтрация в соответствии с местом/ характером репозиции
Перед операцией
- Следует обсудить с хирургом характер и длительность предстоящей репозиции (манипуляция под анестезией может перерасти в открытую репозицию и фиксацию).
- Необходимо убедиться в том, что никакая другая операция не нужна или не ожидается надобности в ней.
- Необходимо убедиться в отсутствии других значительных повреждений грудной клетки/ живота/головы.
- Необходимо убедиться в том, что состояние шейного отдела позвоночника исследовано достаточно полно и повреждений не выявлено.
- Необходимо проверить волемический статус пациента и время последнего приема пищи/питья по отношению к времени травмы. На практике, у некоторых пациентов эвакуация содержимого желудка может отсутствовать, особенно у детей, и это делает применение стандартных правил бесполезным. Необходим гибкий подход, и при малейших сомнениях пациента надо рассматривать как имеющего полный желудок.
- У всех пациентов с большой травмой следует просмотреть рентгенограммы грудной клетки.
- Следует обсудить с пациентом/хирургом применение регионального блока, имея в виду возможность наличия компартментного синдрома.
Во время операции
- Всем пациентам для открытой репозиции, включающей проксимальные переломы конечностей, например, голень, бедро или плечо, устанавливают в/в канюлю большого диаметра и систему обогревания инфузионных растворов. Нельзя ставить венозную линию на повреждённой конечности.
- Антибиотикопрофилактика перед началом операции/наложением турникета.
- У пациентов с высоким риском жировой эмболии устанавливают прямой артериальный мониторинг и капнографию.
- Пациентам с травмой головы может потребоваться мониторинг ВЧД и ИВЛ после операции.
После операции
- Анальгезию следует обсудить с пациентом и хирургом. В/в морфин в виде АКП/длительной инфузии часто комбинируют с НПВС и другими простыми анальгетиками.
Особенности
Региональная анестезия может быть полезным дополнением для обеспечения анальгезии, а при некоторых репозициях переломов (например, блок Бира при репозиции переломов запястья) может быть использована как самостоятельный вид анестезии.
В то же время необходимо подумать о возможности сокрытия региональной блокадой неврологических признаков развития компартментного синдрома. Такие признаки при естественном развитии компартментного синдрома появляются относительно поздно, и можно возразить, что синдром должен быть спрогнозирован ранее. Это часто возможно на основании клинической картины повреждений высокого риска или повторными прямыми измерениями компартментного давления. Несмотря на это, многие хирурги предпочитают, чтобы анестезиолог не применял местные анестетики у пациентов группы риска. Наилучшей стратегией будет сбалансированное обсуждение проблемы с хирургом.
Жировая эмболия изредка может случаться во время хирургических манипуляций в зоне перелома, особенно бедра, голени и плеча. Двумя стадиями легочного поражения являются правожелудочковая недостаточность с последующим развитием ОРДС-подобной картины. Повышают содержание кислорода во вдыхаемой смеси, корригируют правожелудочковую недостаточность (если есть) и, по возможности, обеспечивают быструю стабилизацию перелома. Ценность стероидов сомнительна.
Компартментный синдром
Компартментный синдром есть состояние, серьезно угрожающее потерей конечности, которое может развиться при травме или интенсивной терапии. Тугие, неподатливые фасциальные футляры окружают мышцы, нервы и сосуды конечностей. Когда давление внутри компартментов превышает давление в капиллярах, перфузия падает, что ведет к локальной ишемии мышц и нервов. Если это давление не будет снижено в течение нескольких часов с момента возникновения, возможно развитие необратимых изменений в виде некрозов мышц и контрактур, плюс повреждение нервов и сосудов.
Признаками и симптомами компартментного синдрома являются:
- Боль, в основном над зоной вовлеченного компартмента, усиливающаяся при пассивном напряжении мышц.
- Напряженный отек зоны компартмента, цилиндрическое напряжение фасции и кожи над ней.
- Парестезии в зоне иннервации нервами, проходящими через компартмент.
- В поздней стадии — слабость или паралич конечности.
- Пульс дистальнее зоны поражения обычно есть.
Компартментный синдром следует ожидать при любых повреждениях конечности, с переломом или без, в случаях раздавливания или происшествия с длительным по времени извлечением. Повышение давления может быть следствием кровотечения или отека. Компартментный синдром может возникнуть при открытых переломах, когда декомпрессия компартмента через открытую рану невозможна.
У пациентов без сознания или оглушенных, а также при повреждениях спинного мозга смазанность клинических признаков может затруднять диагноз. В этих ситуациях может быть показано прямое измерение компартментного давления. Эго может быть выполнено при помощи трансдуцера давления (как при инвазивном измерении АД), присоединенного к игле, введенной в подозрительный компартмент. Если давление в компартменте в пределах 30 мм рт. ст. диастолического давления, диагноз считается подтвержденным.
Ослабляют или снимают все повязки, бандажи и шины, циркулярно охватывающие конечность. Если это не приводит к быстрому стиханию симптомов, для спасения конечности потребуется экстренная хирургическая фасциотомия.
Особенности
- Конечность поддерживают на уровне сердца. При подъеме выше этого уровня, возможно критическое снижение перфузионного давления.
- После фасциотомии конечность должна быть шинирована во избежание контрактур, а перелом стабилизирован для предупреждения кровотечений.
Местные блокады и компартментный синдром
Местные или эпидуральную блокады у пациентов с риском развития компартментного синдрома не применяют, так как анальгезия будет маскировать ранние признаки синдрома. Кардинальным симптомом является боль, рано развивающаяся при этом синдроме. Риск особенно высок при переломах голени и предплечья, блокады в этих ситуациях применять не стоит.
Если применению блокады альтернативы нет, например, у пациентов с высоким риском общей анестезии, то компартментный синдром должен быть исключен интраоперационным мониторингом компартментного давления при помощи катетера, заведенного в компартмент.
Источник
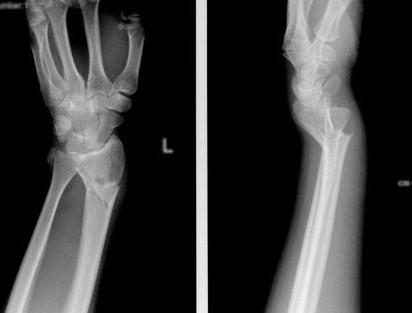
Перелом лучевой кости — это самый частый перелом у человека, составляющий 25% от всех переломов костей конечностей. Дистальный метаэпифиз – это нижний конец лучевой кости, расположенный рядом с кистью.
Перелом «луча в типичном месте» обычно возникает при прямом падении на вытянутую руку. Помимо резкой боли в руке, может появиться штыкообразная деформация, изменение положения кисти. В процесс перелома бывают вовлечены нервы и сосуды запястья, которые могут быть зажаты отломками, что проявляется онемением в пальцах, похолоданием кисти.
Для уточнения характера перелома и выбора дальнейшей тактики лечения используется рентгенография, в ряде случаев – компьютерная томография. Иногда требуется УЗИ кистевого (лучезапястного) сустава.
Поскольку лучевая кость примыкает к кисти, очень важно восстановить анатомию и объем движений в суставе, чтобы в дальнейшем избежать проблем с ним. Раньше такие переломы лечили только консервативно, в гипсовой повязке, но часто отломки смещались, кость срасталась неправильно, что в дальнейшем сказывалось на функции конечности — рука не сгибалась и/или не разгибалась до конца – формировалась тугоподвижность сустава (контрактура), оставался болевой синдром. К тому же длительное пребывание в гипсе отрицательно сказывалось на кожных покровах.
Длительность больничного листа при переломе дистального метаэпифиза лучевой кости зависит от рода деятельности пациента. К примеру, для офисных работников средний срок нетрудоспособности – 1,5 месяца. Для профессий, связанных с физической нагрузкой, срок нетрудоспособности может быть больше.
Консервативное лечение перелома лучевой кости (гипсовая или пластиковая повязка)
При переломах без смещения можно применять консервативное лечение – в гипсовой повязке или использовать пластиковый гипс, который более комфортен и не боится воды. Средний срок пребывания в гипсе – около 6 недель. Однако, данный метод лечения имеет свои недостатки — после консервативного лечения сустав требует разработки движений, реабилитации. При лечении перелома даже с небольшим смещением отломков, в гипсе может произойти вторичное смещение отломков из-за особенностей анатомии лучевой кости.
Оперативное лечение перелома лучевой кости (остеосинтез)
Практически все переломы лучевой кости со смещением требуют оперативного лечения – сопоставления и фиксирования отломков кости — остеосинтеза. Именно этот метод позволяет восстановить функцию кисти наиболее полноценно и добиться хороших функциональных результатов.
Лучевая кость первично срастается примерно за 6-8 недель, однако полная перестройка кости продолжается до 2 лет после перелома. Спустя этот срок пациент может начинать полноценно пользоваться рукой. Но разрабатывать руку с помощью определенных, рекомендованных врачом, упражнений, благодаря использованию фиксаторов можно уже в первые сутки после вмешательства. Легкие спортивные физические нагрузки можно начинать примерно спустя 3 месяца после операции.
В зависимости от типа перелома (оскольчатый, многооскольчатый, со значительным или незначительным смещением) можно выделить несколько возможных вариантов фиксации –пластиной, фиксированной винтами; аппаратом внешней фиксации; винтами или спицами.
В ряде случаев при выраженном отеке вначале на кисть накладывается аппарат внешней фиксации, а после спадения отека он заменяется на пластину (или другой фиксатор, в зависимости от типа перелома).
Остеосинтез лучевой кости пластиной
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально разработанной для данной области. После сопоставления отломков, пластина фиксируется винтами к поврежденной кости. После установки пластины, на кожу накладываются швы, также применяется гипсовая лонгета. После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для стимуляции сращения кости, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в спустя 2 недели, на контрольном приеме у травматолога, тогда же пациент отказывается и от гипсовой повязки. Рука находится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины, как правило, нет.
Аппарат внешней фиксации
В некоторых случаях – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи). В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой). Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы кожи, однако за аппаратом нужно следить весь срок его ношения – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в гипсовой лонгете, затем пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после проведения рентген-контроля, в условиях стационара. Перевязки необходимо проводить через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами или винтами
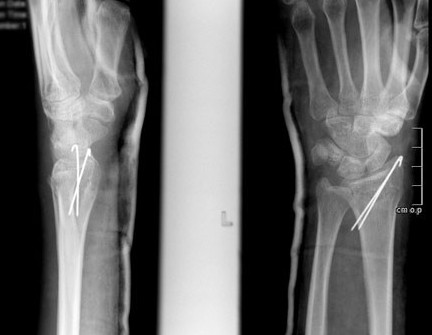
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. По стандартному протоколу, на 2 недели накладывается гипсовая лонгета, затем пациент начинает разрабатывать руку. Спустя 6 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантатов (винтов, спиц), удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах, пациентов могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, то он заполняется либо собственной костью человека: производится пересадка кости, которая берется, обычно, из гребня подвздошной (тазовой) кости, либо искусственной костью, которая примерно за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное лечение при застарелых и неправильно сросшихся переломах лучевой кости аналогичны описанным ранее. Однако,может потребоваться более длительная реабилитация.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия — раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые отвечают за чувствительность и движения верхней конечности, и рука полностью немеет. Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол перед операцией, и во время операции человек спит своим сном. Возможно применение общей анестезии. Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции при совместной беседе с пациентом.
Контакты: +7 (495) 155-19-61, e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Источник
Чрезвычайно важным в технике репозиции является обезболивание. Репозиция смещенных отломков, безусловно, должна быть совершенно безболезненной. Бесспорны качества местной анестезии при репозиции, и здесь необходимо отдать должное Белеру, детально разработавшему технику ее применения.
Однако она не везде приемлема, а в некоторых случаях просто противопоказана. Прежде всего, в детской травматологической практике по понятным причинам приходится чаще всего пользоваться наркозом. Ее не следует применять у нервных, явно беспокойных больных, проявляющих чувство неудержимого страха перед предстоящими манипуляциями.
Все это говорит о том, что рекомендовать применение местной анестезии во всех случаях, конечно, нельзя. Это тем более важно еще и потому, что в некоторых случаях местное обезболивание, то есть введение достаточного количества раствора новокаина в место перелома, является механической помехой для сопоставления и плотного прилегания отломков.
К таким переломам относится большинство апофизарных переломов — надмыщелки, верхушка бугра пяточной кости, локтевой и венечный отростки, верхушки лодыжек и другие.

Кроме того, следует отметить некоторые детали техники местной анестезии. Введение анестезирующего раствора (лучше всего 0,5 — 1% раствор новокаина) между отломками нужно всегда проверять после инъекции первых 5—7 мл: под влиянием повышения давления обратно в шприц поступает окрашенная кровью жидкость. Если этого нет, нужно вынуть иглу, вновь, но более тщательно, определить пальпаторно (кончиком одного пальца) место наибольшей локализированной болезненности и все повторить сначала.
Однако введение новокаина только в место перелома часто бывает недостаточным для полного обезболивания. Это и понятно, ибо при переломе повреждается не только кость, но и окружающие мягкие ткани. В свежих случаях, то есть тотчас после перелома, гематома не успевает распространиться далеко от места перелома, а в несвежих случаях (через 2—3 дня) мягкие ткани оказываются пропитанными уже свернувшейся кровью.
Поэтому то, что принято в широкой практике называть гематомой, не является хорошим проводником для вводимого в место перелома новокаина. Опыт показывает, что местная анестезия при репозиции отломков оказывается полностью действенной только тогда, когда анестезируются и мягкие ткани, окружающие место перелома. В противном случае полного обезболивания не наступает, и на каком-то этапе репозиции больной испытывает боли. Не говоря уже о том, что это недопустимо по принципиальным соображениям, это мешает вправлению и наложению фиксирующей повязки.
Таким образом, есть все основания выдвинуть следующее принципиальное положение: выбор метода обезболивания при репозиции должен быть более дифференцирован, чем это имеет место в широкой травматологической практике, причем круг применения местной инфильтрационной анестезии следует сузить. Методика ее должна быть основана не только на введении анестезирующего вещества между отломками (в гематому), но и в окружающие перелом мягкие ткани.
Применение наркоза и методов проводниковой анестезии должно быть соответственно расширено.
— Вернуться в оглавление раздела «Травматология»
Оглавление темы «Общие принципы диагностики и лечения переломов»:
- Сроки заживления переломов костей. Механизмы образований костной мозоли
- Эпидемиология переломов костей — частота
- Диагностика переломов костей — симптомы
- Общие принципы лечения переломов — благоприятные и неблагоприятные переломы
- Какой перелом можно лечить амбулаторно? Трудности репозиции отломков костей
- Рекомендации по применению силы при репозиции переломов
- Принципы фиксации конечности после репозиции перелома — рекомендации
- Принципы рентгенологического контроля репозиции перелома — рекомендации
- Принципы наложения гипсовой повязки на перелом — рекомендации
- Принципы обезболивания перелома перед репозицией — рекомендации
Источник