Диафизарные переломы обеих костей предплечья
Перелом костей предплечья – одно из самых распространенных повреждений скелета. По данным различных зарубежных и отечественных авторов, частота переломов костей предплечья колеблется в пределах 11,3-30,5% от общего числа переломов. Переломы костей предплечья характеризуются отечностью, синюшностью и нарушением формы конечности в месте перелома; крепитацией и резкой болью при попытке движений. Внутрисуставные переломы могут сопровождаться гемартрозом. Основной метод диагностики — рентгенологический, при подозрении на гемартроз показана пункция сустава. Лечение переломов костей предплечья включает открытое или закрытое сопоставление отломков, их фиксацию и наложение гипсовой повязки, реабилитационные мероприятия (лечебную гимнастику в сочетании с массажем).
Общие сведения
Перелом костей предплечья – одно из самых распространенных повреждений скелета. По данным различных зарубежных и отечественных авторов, частота переломов костей предплечья колеблется в пределах 11,3-30,5% от общего числа переломов.
Анатомия
Скелет предплечья образован локтевой (ulna) и лучевой (radius) костями. Лучевая кость располагается со стороны I пальца, локтевая – со стороны мизинца. Расширенная в верхней части локтевая кость сверху соединяется с плечевой костью, образуя локтевой сустав. Тонкая сверху и массивная снизу лучевая кость сочленяется с костями запястья, участвуя в образовании лучезапястного сустава. В верхней и нижней части кости предплечья соединяются посредством сочленений, в средней части – посредством межкостной мембраны.
На верхнем широком конце локтевой кости имеется углубление (полулунная выемка) для сочленения с плечевой костью. Позади выемки расположен локтевой отросток, впереди – венечный отросток локтевой кости. Сбоку от венечного отростка находится небольшая выемка для сочленения с головкой лучевой кости. Нижний узкий конец локтевой кости сочленяется с лучевой костью и в образовании лучезапястного сустава не участвует.
Классификация
В травматологии выделяют следующие переломы костей предплечья (все виды переломов костей предплечья перечисляются от периферии к центру):
- переломы лучевой кости в типичном месте;
- переломы диафиза (средней части) обеих костей предплечья;
- переломы локтевой кости в ее средней части (переломы диафиза);
- переломы лучевой кости в ее средней части (переломы диафиза);
- переломы шейки или головки лучевой кости;
- переломы Монтеджа (переломы локтевой кости в верхней трети, сочетающиеся с вывихом головки луча);
- переломы Галеацци (переломы нижней трети лучевой кости, сочетающиеся с вывихом нижнего конца локтевой кости и разрывом периферического сочленения костей предплечья).
- переломы локтевого отростка;
- переломы венечного отростка.
Частота различных переломов костей предплечья у людей разных возрастов неодинакова. В верхних отделах переломы костей предплечья у детей наблюдаются реже, чем у взрослых пациентов.
Перелом локтевого отростка
Следствие падения на локоть, удара в область локтя или резкого сокращения трицепса (мышцы, разгибающей предплечье). Область локтевого сустава синюшна, отечна, деформирована. Выпрямленная рука больного свисает. При попытке движений возникает резкая боль. При смещении осколков пациент не может самостоятельно разогнуть предплечье.
При переломе локтевого отростка без смещения на согнутый под углом 90 градусов локтевой сустав накладывают гипс. Срок иммобилизации – 3-4 недели. При переломе локтевого отростка со смещением костных фрагментов более, чем на 5 мм проводится остеосинтез.
Перелом венечного отростка
Повреждение является следствием падения на согнутый локоть. При обследовании выявляется гематома и отек в области локтевой ямки. Сгибание предплечья ограничено. При прощупывании определяется боль в области локтевой ямки. При переломах без смещения на согнутый под углом 90 градусов локтевой сустав накладывают лонгету на 3-4 недели. При вклинении фрагмента отростка в локтевой сустав проводят операцию по его удалению.
Перелом шейки и головки лучевой кости
Причиной становится падение на прямую руку. Выявляется отек и боль чуть ниже локтевого сустава. Сгибание предплечья ограничено. Возникают резкие боли при вращении предплечья кнаружи. При переломах без смещения на область согнутого локтевого сустава накладывают лонгету на 3 недели. При смещении показан остеосинтез, при раздроблении – удаление головки луча.
Диафизарный перелом локтевой кости
Механизм повреждения – прямой удар по предплечью. При обследовании пациента с переломом локтевой кости выявляется отек, деформация, резкие боли при прощупывании, осевой нагрузке и сдавлении предплечья с боков. Движения ограничены. При переломе локтевой кости без смещения травматолог фиксирует согнутое предплечье на 4-6 недели. Лонгетой обязательно захватывается два соседних сустава – лучезапястный и локтевой. При переломе локтевой кости со смещением предварительно выполняют репозицию.
Диафизарный перелом лучевой кости
Развивается при прямом ударе по предплечью. При осмотре больного с переломом лучевой кости выявляют деформацию, отек, подвижность отломков, резкие боли при прощупывании места повреждения и осевой нагрузке. Активное вращение предплечья невозможно. При переломах лучевой кости без смещения накладывают гипсовую лонгету, захватывающую два соседних сустава (лучезапястный и локтевой) на согнутое предплечье. Иммобилизация на срок 4-5 недель. При переломах лучевой кости со смещением предварительно выполняют репозицию. Срок иммобилизации в этом случае составляет 5-6 недель.

Рентгенография предплечья. Диафизарный перелом лучевой кости с угловым смещением отломков.
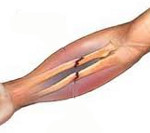
Диафизарный перелом обеих костей предплечья
Распространенное повреждение. Возникает при непрямой (падение на руку) или прямой (удар по предплечью) травме. Практически всегда сопровождается смещением отломков. Из-за сокращения расположенной между костями мембраны фрагменты лучевой и локтевой костей обычно сближаются между собой. Предплечье деформировано, укорочено. Больной придерживает конечность здоровой рукой. Выявляется подвижность отломков, резкая боль при прощупывании места повреждения, осевой нагрузке и боковом сжатии предплечья вдали от места перелома костей предплечья.
При переломах костей предплечья без смещения на согнутую руку накладывают лонгету, захватывающую два соседних сустава, сроком до 8 недель. При переломах костей предплечья со смещением предварительно выполняется репозиция. При невозможности сопоставить и/или удержать отломки проводится остеосинтез с использованием накостных, внутрикостных или наружных металлоконструкций. Остеосинтез абсолютно показан в случае углового или вторичного смещения, интерпозиции мягких тканей, а также смещения фрагментов на половину и более диаметра костей. После операции при переломах костей предплечья гипс накладывают на 10-12 недель.
Перелом Монтеджа
Комбинированное повреждение, включающее в себя перелом локтевой кости, сочетающийся с вывихом головки лучевой кости, а нередко – и с повреждением ветви локтевого нерва. Возникает при падении на руку или отражении удара поднятым и согнутым предплечьем. В зависимости от смещения осколков выделяют сгибательный (фрагменты локтевой кости смещаются кзади, головка лучевой кости – кпереди; в результате образуется открытый кпереди угол) и разгибательный (фрагменты локтевой кости смещаются кпереди, головка лучевой кости – кнаружи и кзади; в результате образуется открытый кзади угол) переломы Монтеджа.
Выявляется укорочение поврежденного предплечья, выпячивание со стороны лучевой кости и западение – со стороны локтевой, пружинящее сопротивление при попытке пассивного сгибания. Для подтверждения перелома Монтеджа выполняется рентгенография с захватом области повреждения и локтевого сустава. При сгибательных переломах Монтеджа травматолог выполняет репозицию и вправление вывиха. Затем конечность фиксируют в разогнутом положении с развернутой кверху ладонью на 6-8 недель. При разгибательных переломах Монтеджа после репозиции и вправления вывиха руку фиксируют на 4-5 недель в положении ладонью кверху, а затем переводят ладонь в среднее положение и накладывают лонгету еще на 4-6 недель. Операция проводится при невозможности одномоментной репозиции, при интерпозиции мягких тканей и разрыве кольцевидной связки.
Перелом Галеацци
Комбинированное повреждение, включающее в себя перелом луча в нижней трети, сочетающийся с вывихом головки локтевой кости. Возникает при ударе по предплечью или падении на прямую руку. При этом фрагменты луча смещаются кпереди, а головка локтевой кости – в сторону ладони или тыла.
При обследовании выявляется выбухание на предплечье со стороны ладони и западение – со стороны тыла. Ось лучевой кости искривлена. Головку локтевой кости можно прощупать в области лучезапястного сустава с его локтевой стороны. При надавливании головка вправляется, однако при прекращении давления она снова вывихивается. Для подтверждения перелома Галеацци выполняют рентгенографию с сустава и области повреждения. Выполняется репозиция, накладывается гипсовая повязка сроком на 8-10 недель. Если отломки невозможно сопоставить и/или удержать, показана операция.
Перелом лучевой кости в типичном месте
Широко распространенное повреждение. Чаще страдают пожилые женщины. Причиной травмы становится падение на прямую руку с упором на ладонь, реже – на тыльную сторону кисти. Целостность кости нарушается на 2-3 см выше лучезапястного сустава.
Встречаются сгибательные и разгибательные переломы лучевой кости в типичном месте. Чаще возникают разгибательные переломы лучевой кости в типичном месте, характеризующиеся смещением дистального (расположенного дальше от туловища) фрагмента в лучевую сторону и к тылу и некоторым его разворотом кнаружи. Проксимальный (расположенный ближе к туловищу) фрагмент смещается в локтевую и ладонную сторону. При сгибательном переломе лучевой кости в типичном месте периферический фрагмент смещается в сторону ладони и немного разворачивается кнутри, а центральный – смещается к тылу и немного разворачивается кнаружи.
Предплечье над лучезапястным суставом отечно, синюшно, деформировано, резко болезненно при прощупывании и осевой нагрузке. При сопутствующем повреждении ветвей срединного и лучевого нерва выявляются нарушения чувствительности, ограничение движений четвертого пальца. При переломах лучевой кости без смещения на руку накладывают лонгету сроком на 3-4 недели. При переломах со смещением предварительно выполняется репозиция (обычно – ручная, реже – аппаратная), после чего накладывается гипс сроком на 4-5 недель. При повреждениях нервов пациентам назначают тиреокальцитонин, анаболические гормоны, неостигмин и витамины группы В.
Источник
Анатомические особенности костей предплечья
Кости предплечья (лучевая и локтевая) соединены между собой межкостной мембраной, проксимальным и дистальным лучелоктевым суставом.
Анатомия костей предплечья
Лучевая кость изогнута и вращается вокруг локтевой кости по оси, идущей от головки лучевой кости к шиловидному отростку локтевой кости. Неправильная иммобилизация с частичным сохранением ротационных движений предплечья приводит к тому, что оба отломка лучевой кости смещаются вместе, а отломки локтевой кости ротируются один на другом (как мельничные жернова). Это приводит к несращению локтевой кости. В 20–30-е годы прошлого столетия несращения локтевой кости при диафизарных переломах костей предплечья было настолько обычным, что оно расценивалось как типичный результат лечения.
Угловые деформации костей, нарушение их длины, вывихи в лучелоктевых суставах и образование межкостных синостозов ведёт к ограничению или потере супинации и пронации. Важна точная конгруэнтность обоих лучелоктевых суставов, поэтому восстановление нормальной длины обеих костей предплечья имеет большое значение.
Вращательные движения предплечья (пронация, супинация) осуществляют два супинатора: двухглавая мышца плеча и мышца супинатор, которые крепятся в в/3 лучевой кости и два пронатора: круглый пронатор, который крепится к средней трети лучевой кости и квадратный в дистальной части лучевой кости.
Пронаторы (а) и супинаторы (б) предплечья:
1-m. pronator teres, 2-m. pronator quadratus,3-m.biceps brachii,
4-m.supinator
При переломах в в/3 предплечья проксимальные отломки будут находиться в положении супинации, а дистальные в положении пронации.
При переломах предплечья в средней трети, ниже крепления круглого пронатора. Проксимальные отломки занимают положение среднее между супинацией и пронацией.
При переломах костей предплечья в нижней трети, проксимальные отломки будут слегка пронированы.
Смещение при переломах предплечья в зависимости от уровня повреждения
Поэтому репозицию переломов костей предплечья в в/3 проводят в положении супинации, в ср/3 в положении среднем между супинацией и пронацией и в н/3 в положении пронации, а лечебную иммобилизацию (от в/3 плеча до головок пястных костей) в положении, близком к среднефизиологическому.
Мышечные футляры предплечья покрыты общей фасцией. Поэтому при образовании субфасциальных гематом может быстро развиться компартмент – синдром.
Механизм травмы при переломе костей предплечья
Переломы костей предплечья возникают преимущественно под воздействием прямой травмы: ДТП, падение с высоты, парирующий удар во время нападения.
Переломо-вывихи предплечья возникают при прямом воздействии на пронированное (Монтеджа) или супинированное (Галеации) предплечье.
Классификация переломов костей предплечья
Переломы делятся на закрытые и открытые. По локализации в верхней, средней и нижней трети предплечья. Различают изолированные переломы лучевой, локтевой и обеих костей предплечья без смещения и со смещением отломков. Смещения могут быть под углом, по ширине, по длине и ротационные. Последние зависят от места прикрепления мышцы – супинаторов и пронаторов.
По характеру места излома бывают поперечными, косыми оскольчатыми и многофрагментными (сегментарными). Для детского возраста характерны поднадкостничные переломы, переломы по типу “зеленой ветки”, эпифизиолизы, остеоэпифизиолизы.
Различают переломо-вывихи предплечья:
1. Монтеджа – комбинация перелома проксимальной трети локтевой кости с вывихом головки лучевой кости.
Переломо-вывих Монтеджа
2. Галеации – комбинация перелома дистальней трети лучевой кости с вывихом головки локтевой кости.
Переломо-вывих Галеацци
3. Расходящийся радио-ульнарный вывих. Это разрыв дистального радио-ульнарного сочленения, со смещением проксимально костей запястья и дистальным вывихом лучевой и локтевой костей.
Клиника и диагностика переломов диафиза костей предплечья
Клиническая диагностика переломов предплечья базируются на наличии боли, отёка, деформации, патологической подвижности и крепитации отломков. Целенаправленно надо искать признаки переломо-вывихов – отёк, деформация и ограничение движений в локтевом или лучезапястном суставах.
Рентгенография костей предплечья выполняется в двух проекциях с обязательным захватом смежных суставов (локтевого и лучезапястного).
Лечение переломов диафиза костей предплечья
Консервативное лечение. Первая помощь: при наличии раны накладывается асептическая повязка. Рука сгибается под прямым углом в локтевом суставе. Иммобилизация лестничная шина Крамера от кончиков пальцев до верхней трети плеча.
Основная задача лечения – это ранняя анатомическая репозиция и прочная фиксация отломков.
При переломах без смещения накладывается циркулярная гипсовая повязка от пястно-фаланговых суставов до верхней трети плеча сроком на 10 недель. Через 2 недели обязателен рентген контроль для исключения наличия вторичного смещения отломков.
При поперечных переломах со смещением, где возможен концевой упор отломков, производится закрытая репозиция.
Техника репозиции. Пациент лежит на спине. Рука, согнутая под прямым углом, на приставном столике. Общее обезболивание. Один помощник захватывает двумя руками или полотенцем плечо, другой – пальцы и кисть пациента. При переломах проксимальной трети предплечье супинируют, при переломах средней трети – в нейтральном положении, при переломах дистальной трети – в положении пронации. Осуществляют тягу по длине в течение 2–4 минут до растяжения отломков. Если пальцы пациента влажны и скользят, то их можно покрыть лейкопластырем, чтобы хватка за пальцы была крепче. Хирург пальцами осуществляет окончательную репозицию. Не снимая тяги, накладывается циркулярная гипсовая повязка от пястнофаланговых суставов до верхней трети плеча. После репозиции производят рентген контроль в двух проекциях. Пациент обязательно госпитализируется в стационар под круглосуточное наблюдение врача. В случае нарастания отека конечности гипсовую повязку необходимо продольно рассечь. После спадения отёка делают рентген контроль для исключения смещения отломков. Дальнейшее лечение пациента амбулаторное. Срок иммобилизации – 10 недель с момента репозиции.
У детей в возрасте до 10 лет с угловым смещением отломков производят закрытую репозицию перелома с фиксацией циркулярной гипсовой повязкой сроком 4–6 недель в зависимости от возраста. У детей старше 14 лет переломы диафиза костей предплечья лечат как у взрослых.
Оперативное лечение.
Показания к операции:
- переломы, при которых не удалось устранить смещение отломков путём закрытой репозиции, а так же вторичное их смещение, развившееся после наложения гипсовой повязки;
- оскольчатые и много фрагментарные переломы;
- часто переломо-вывихи Галеацци и Монтеджи;
- открытые переломы.
Основные методы оперативного лечения:
- Открытый накостный металлоостеосинтез с помощью пластин, интрамедуллярный остеосинтез стержнями с блокированием.
- Внеочаговый компрессионно-дистракционный остеосинтез аппаратом Илизарова или стержневыми аппаратами.
Лучевая кость изогнута, поэтому следует воздержаться от интрамедуллярного остеосинтеза. При проведении накостного остеосинтеза нельзя проводить шурупы в направлении межкостной мембраны (угроза образования синостоза).
Для остеосинтеза лучевой кости используют тыльный доступ идущий от наружного надмыщелка плеча к дистальной суставной поверхности лучевой кости. При остеосинтезе локтевой кости осуществляется доступ продольный по гребню кости.
Хирургические доступы к локтевой и лучевой костям предплечья: а) доступ к локтевой кости, б) доступ к лучевой кости
Цель металлоостеосинтеза – анатомическая репозиция, восстановление правильных взаимоотношений между лучевой и локтевой костью по длине, прочная фиксация. Для этого используют компрессирующие пластины с ограниченным контактом, пластины с боковой стабильностью винтов, пластины с монокортикальной фиксацией и точечным контактом. При оскольчатых переломах (тип С) используют мостовидные пластины без обнажения зоны перелома. Для остеосинтеза пластинами используют минимум 6 винтов, по 3 выше и ниже места перелома.
Рентгенограммы перелома предплечья после металлоостеосинтеза пластинами
При остеосинтезе оскольчатых и особенно открытых переломов показан ВКДО аппаратом Илизарова или стержневыми аппаратами.
Использование аппаратов внешней фиксации при переломах костей предплечья: а) спице-стержневой, б) стержневой аппарат
Перелом локтевой кости с вывихом головки лучевой кости (перелом-вывих Монтеджа)
Различают разгибательный и сгибательный тип перелома. Чаще происходит разгибательный тип – перелом локтевой кости в верхней или средней трети, отломки образуют угол, открытый кзади, головка лучевой кости смещается кпереди и в лучевую сторону. Возможно повреждение лучевого нерва. При сгибательном типе перелома отломки локтевой кости смещаются под углом, открытым кпереди, а головка лучевой кости вывихивается кзади.
Переломо-вывих Монтеджа:
А) Разгибательный; В) Сгибательный тип
Клиника. Предплечье укорочено. Верхняя треть предплечья и локтевой сустав отёчны. Движения в локтевом суставе ограничены, особенно сгибание. При пальпации можно определить сместившуюся кпереди головку лучевой кости. Окончательный диагноз устанавливают после изучения рентгенограмм.
Лечение. Показана экстренная закрытая репозиция под общей или проводниковой анестезией.
Техника репозиции: предплечье супинируют, осуществляют тракцию по оси с созданием противотяги за плечо. Пальцами вправляют вывих головки лучевой кости и репонируют отломки локтевой кости, предплечье сгибают под углом 80°. Если головка лучевой кости не удерживается во вправленном положении, то её чрезкожно фиксируют спицей Киршнера, конец которой оставляют под кожей. При продолжающемся вытяжении накладывают гипсовую повязку от головок пястных костей до средней трети плеча сроком на 8–10 недель. Спицу удаляют через 3 недели. Контрольную рентгенограмму производят после репозиции и через 5–7 дней после спадения отёка.
Оперативное лечение показано при безуспешной попытке закрытой репозиции, вторичном смещении в гипсовой повязке, при повреждении лучевого нерва, застарелых вывихах головки лучевой кости и несращению локтевой кости.
Операция заключается в открытой анатомической репозиции локтевой кости с накостным остеосинтезом пластиной и чрезкожной фиксацией головки лучевой кости спицей. В застарелых случаях производят резекцию головки лучевой кости.
Перелом лучевой кости в нижней трети и вывих головки локтевой кости (перелом-вывих Галеацци)
При переломах в нижней и средней трети лучевой кости и смещении отломков под углом, наступает вывих головки локтевой кости в тыльную или ладонную сторону, противоположную угловому смещению отломков лучевой кости.
Клиника. Имеются признаки, характеризующие любой диафизарный перелом. Характерна контрактура лучезапястного сустава. При пальпации выявляется смещение головки локтевой кости. При надавливании на неё она легко вправляется и так же легко возвращается на прежнее место.
Диагноз уточняется на рентгенограмме в двух проекциях.
Лечение. Перелом-вывих Галеацци легко репонируется, но фиксировать его гипсовой повязкой, как правило, не удаётся. Происходит вторичное смещение в гипсовой повязке. Основным методом лечения является закрытая одномоментная ручная репозиция смещенных отломков лучевой кости, вправление головки локтевой кости с чрезкожной фиксацией спицами Киршнера и наложением циркулярной гипсовой повязкой. После закрытой репозиции производят чрезкожную фиксацию спицами Киршнера: одну спицу проводят перпендикулярно оси предплечья через головку локтевой кости в лучевую, вторую спицу через обе кости предплечья ниже перелома лучевой кости и третью спицу выше места перелома. Концы спиц оставляют под кожей. Накладывают циркулярную гипсовую повязку от головки пястных костей до средней трети плеча. Предплечье в среднем положении между супинацией и пронацией, согнуто под прямым углом в локтевом суставе.
Оперативное лечение показано при неэффективности закрытой репозиции с фиксацией спицами, в несвежих случаях, при несращении лучевой кости. Производят открытую репозицию лучевой кости с металлоостеосинтезом пластиной и фиксацией головки локтевой кости.
Литература: Травматология и ортопедия: / под ред. В.В. Лашковского.
Источник