Дистальный перелом эпифиза лучевой кости
Перелом дистального метаэпифиза лучевой кости («луч в типичном месте»)
Дистальный метаэпифиз – это нижний конец лучевой кости, расположенный рядом с кистью.
Перелом «луча в типичном месте» обычно возникает при прямом падении на вытянутую руку.Помимо резкой боли в руке, может появиться штыкообразная деформация, изменение положения кисти. В процесс перелома бывают вовлечены нервы и сосуды запястья, которые могут быть поджаты отломками, что проявляется онемением в пальцах, похолоданием кисти.
Для уточнения характера перелома и выбора дальнейшей тактики лечения используется рентгенография, в ряде случаев – компьютерная томография. Иногда требуется УЗИ кистевого сустава.
Поскольку лучевая кость примыкает к кисти, очень важно восстановить анатомию и объем движений в суставе, чтобы в дальнейшем избежать проблем с ним. Раньше такие переломы лечили консервативно, т. е. в гипсовой повязке, но часто отломки смещались, кость срасталась неправильно, что в дальнейшем сказывалось на функции конечности — рука не сгибалась и/или не разгибалась до конца – формировалась тугоподвижность сустава (контрактура), оставался болевой синдром. К тому же длительное пребывание в гипсе отрицательно сказывалось на кожных покровах.
Длительность больничного листа при переломе дистального метаэпифиза лучевой кости зависит от рода деятельности пациента. К примеру, для офисных работников средний срок нетрудоспособности – 1,5 месяца. Для профессий, связанных с физической нагрузкой, срок нетрудоспособности может быть увеличен.
Консервативное лечение перелома лучевой кости в типичном месте (гипсовая повязка)
При переломах без смещения можно предложить консервативное лечение – в гипсовой повязке. Средний срок пребывания в гипсе – 6-8 недель. Это редко проходит для конечности бесследно — после консервативного лечения сустав требует разработки движений, реабилитации. При лечении перелома даже с небольшим смещением в гипсе может произойти вторичное смещение отломков.
Оперативное лечение перелома лучевой кости в типичном месте (остеосинтез)
Практически все переломы лучевой кости со смещением требуют оперативного лечения – сопоставления и фиксирования отломков кости — остеосинтеза. Именно этот метод позволяет восстановить функцию кисти наиболее полноценно и добиться хороших функциональных результатов.
Лучевая кость полностью срастается примерно за 6-8 недель. Спустя этот срок пациент может начинать полноценно пользоваться рукой. Но разрабатывать руку с помощью определенных, рекомендованных врачом, упражнений, благодаря использованию фиксаторов можно уже спустя 1-2 недели после вмешательства. Легкие спортивные физические нагрузки можно начинать примерно спустя 3 месяца после операции.
В зависимости от типа перелома (оскольчатый, многооскольчатый, со значительным или незначительным смещением) можно выделить несколько возможных вариантов фиксации – пластиной, фиксированной винтами; аппаратом внешней фиксации; винтами; спицами.
В ряде случаев при выраженном отеке накладывается аппарат внешней фиксации, а после спадения отека он заменяется на пластину (или другой фиксатор в зависимости от типа перелома).
Остеосинтез лучевой кости пластиной
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально изготовленной для данного сегмента. После сопоставления отломков пластина фиксируется винтами к поврежденной кости. После установки пластины накладываются на кожу накладываются швы на 2 недели, а также гипсовая лонгета примерно на тот же срок. После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для более быстрого срастания костей, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в амбулаторном режиме спустя 2 недели. Рука носится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины нет.
Аппарат внешней фиксации
В ряде случаев – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи). В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой). Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы, однако за аппаратом нужно следить – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в лонгете, потом пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после рентген-контроля, в условиях стационара. Операция снятия аппарата внешней фиксации не занимает много времени и достаточно легко переносится пациентом. Средний срок госпитализации 5-7 дней, длительность больничного листа – около 1,5 месяцев. Перевязки надо делать через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами, или винтами
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. Примерно на 2 недели накладывается гипсовая лонгета, затем человек начинает разрабатывать руку. Спустя 6-8 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантов, удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, этот дефект заполняется либо собственной костью человека (трансплантат берется, как правило, из гребня подвздошной кости), либо искусственной костью, которая за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное и восстановительное лечение при застарелых и неправильно сросшихся переломах дистального метаэпифиза лучевой кости аналогичны описанным выше. Однако, учитывая застарелый характер повреждения, может потребоваться более длительная реабилитация.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия — раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые иннервируют всю верхнюю конечность (отвечают за ее чувствительность и движения), и рука полностью немеет. Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол, и во время операции человек спит своим сном. Возможно применение общей анестезии. Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции.
Источник
Анатомические особенности
Дистальные эпифизы лучевой и локтевой кости вместе с волокнисто-хрящевым диском треугольной формы, расположенным между суставной поверхностью головки локтевой кости и проксимальным рядом костей запястья участвует в образовании лучезапястного сустава.
Анатомия лучезапястного сустава
При переломе лучевой кости в типичном месте со смещением развивается её укорочение с подвывихом головки локтевой кости. Этот подвывих, особенно при вращательных движениях предплечья, является главной причиной функционально неудовлетворительных конечных результатов.
Угол наклона суставной поверхности лучевой кости в прямой и боковой поверхностях
Суставная фасетка головки локтевой кости расположена на 0,5–1 см проксимальнее суставной поверхности лучевой кости. Восстановление конгруентности суставных поверхностей дистального радиоульнарного сочленения является важной целью реконструкции дистальных переломов предплечья. Суставная поверхность лучевой кости в прямой проекции наклонена в сторону локтевой кости под углом 30° и в боковой проекции в ладонную сторону под углом 10–12°.
Переломы дистального эпифиза лучевой кости могут сочетаться с переломами ладьевидной кости и вывихом полулунной кости.
Механизм травмы и классификация переломов дистального отдела лучевой кости
Перелом дистального метаэпифиза лучевой кости у взрослых людей – наиболее частый вид травмы, который возникает при падении на вытянутую руку чаще с опорой на ладонную поверхность кости – 85%. Перелом лучевой кости обычно происходит на 2–2,5 см проксимальнее суставной щели. Дистальный отломок при этом смещается к тылу и в сторону большого пальца (разгибательный перелом или Коллиса). Перелом лучевой кости в данной области может возникнуть и при падении с опорой на тыльную поверхность кисти, при этом периферический отломок смещается в ладонную сторону (сгибательный перелом или Смита).
Типы перелома лучевой кости в типичном месте. Перелом Коллиса (Iтип), перелом Смита (IIтип)
При переломе лучевой кости в типичном месте периферический отломок в одних случаях остается целым, в других – раскалывается на несколько фрагментов. В этих случаях линии излома проникают в сустав с нарушением конгруентности суставной поверхности.
Переломы лучевой кости в «типичном месте» разделяют на стабильные и нестабильные. Критериями нестабильности считаются перелом шиловидного отростка локтевой кости, разрыв дистального радио-ульнарного сочленения (или перелом дистального отдела локтевой кости), наличие осколков в метафизарном отделе.
Клиника и диагностика переломов дистального отдела лучевой кости
Пациенты жалуются на боли в месте повреждения. В дистальном отделе лучевой кости отмечается отёчность, болезненное ограничение подвижности в лучезапястном суставе и деформация по типу «вилки» или «штыка» за счет смещения периферического отломка в лучевую сторону и к тылу.
Деформация предплечья при переломе Коллиса
Обследование должно быть безболезненным. Необходимо проверить чувствительность в области, иннервируемой срединным нервом. Сместившийся дистальный отломок может привести к раздражению срединного нерва с развитием синдрома карпального туннеля. При значительных повреждениях возможно развитие компартмент-синдрома в области глубоких сгибателей предплечья.
Диагноз и характер смещения отломков уточняют по рентгенограммам сделанным в двух проекциях.
Лечение переломов дистального отдела лучевой кости
Первая помощь заключается в наложении транспортной шины от кончиков пальцев до локтевого сустава. Переломы без смещения или со смещением дистального отломка до 15° лечатся наложением гипсовой повязки от пястнофаланговых суставов до верхней трети предплечья сроком на 4–5 недель. Переломы со смещением отломков более 15° должны быть репонированы. Данный принцип в лечении дистальных переломов лучевой кости является основополагающим. Основным методом лечения переломов со смещением является закрытая ручная репозиция. Обезболивание: 10–12 мл 1% раствора новокаина в гематому в области перелома.
Техника репозиции при разгибательном переломе Коллиса. Пациент сидит за столом. Кисть пронирована и свисает за край стола. Рука согнута в локтевом суставе под прямым углом. Один помощник фиксирует руку за плечо, другой захватывает кисть пациента одной рукой за первый палец, другой за 2–4 пальцы. В течение 2–3 минут осуществляется тяга по оси предплечья. Затем кисть пациента сгибают в ладонную и отводят в локтевую сторону. В этот момент хирург своими первыми пальцами смещает дистальный отломок в ладонно-локтевую сторону. Не снимая вытяжения, накладывается тыльная гипсовая лонгета от пястно-фаланговых суставов до верхней трети предплечья.
При сгибательном переломе Смита после тракции по длине кисть сгибается в тыльную сторону и хирург своими пальцами смещает дистальный отломок в тыльно-локтевую сторону. Гипсовая лонгета накладывается по ладонной поверхности кисти и предплечья. После репозиции делают контрольные рентгенограммы. Назначают аналгетики, ЛФК, магнитотерапию, УВЧ. На 3–5 день, после спадения отёка, производят контрольные рентгенограммы для исключения вторичного смещения отломков. После этого лангетную гипсовую повязку переводят в циркулярную. Срок иммобилизации 5 недель.
Оперативное лечение показано при неудовлетворительном результате репозиции, вторичном смещении. В этом случае применяют открытую репозицию и погружной остеосинтез пластинами с угловой стабильностью винтов. Хирургический доступ может быть ладонный или тыльный в зависимости от морфологии перелома.
Перелом луча в типичном месте после остеосинтеза пластиной с угловой стабильностью винтов (LCP)
При внутрисуставных переломах со значительным разрушением суставной поверхности используют спицевые или
стержневые аппараты внешней фиксации.
Использование аппаратов внешней фиксации при многооскольчатых внутрисуставных переломах лучевой кости
Осложнения при лечении перелома лучевой кости. После внутрисуставных переломов возможно развитие остеопороза и контрактур лучезапястного сустава и кисти.
Серьёзным осложнением является развитие нейтрофического синдрома Зудека. Он проявляется отёком кисти и пальцев, движения их ограничены, болезненны. На рентгенограмме неравномерный «пятнистый» остеопороз. Лечение синдрома Зудека длительное. Назначают новокаиновые блокады, витамино- и гормонотерапию, прозерин, кальцитонин, лечебную физкультуру, массаж, физиотерапевтическое лечение.
Литература: Травматология и ортопедия: / под ред. В.В. Лашковского. — 2014.
Источник
Переломы дистального метаэпифиза лучевой кости у взрослых
Типы переломов
Выделяют следующие паттерны повреждений дистального отдела лучевой кости
- Низкоэнергетические Коллеса (Colles)
- Высоко-энергетические переломы
- Смита (Smith’s)
- Вартона (Barton’s)
- Переломы шиловидного отростка лучевой кости
Классификация
Классификация Fernandez-Jupiter
| Тип I: | Метафизарный сгибательный перелом (переломы Colles и Smith) |
| Тип II: | Срезанный перелом суставной поверхности (перелом Barton) |
| Тип III: | Компрессионный перелом суставной поверхности |
| Тип IV: | Отрывной перелом, связанный с повреждением связок |
| Тип V: | Высоко энергетическая травма (комбинация механизмов) |
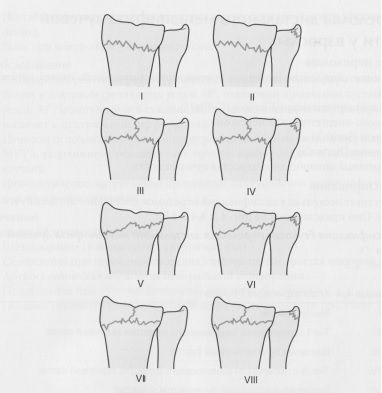
Классификация Frykman переломов дистального метаэпифиза лучевой кости.
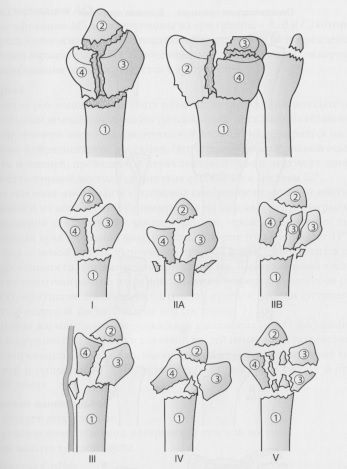
Классификация внутрисуставных переломов Melone. Четыре фрагмента: 1 — диафиз лучевой кости, 2 — шиловидный отросток лучевой кости, 3 — тыльно-локтевая фасетка, 4 — ладонная локтевая фасетка.
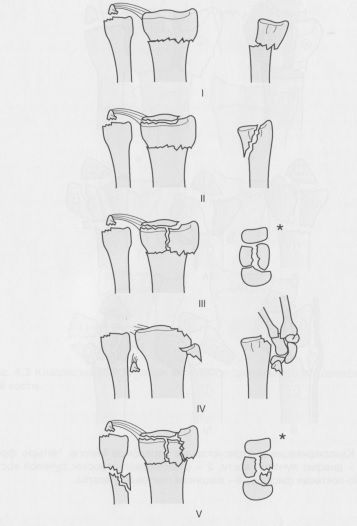
Классификация Fernandez-Jupiter.
Классификация АО
Классификация АО делит переломы на три группы — А, В и С. Полный вариант включает 27 потенциально возможных видов переломов. Эта классификация плохо согласуется с другими.
Перелом Colles
Перелом Colles встречается у людей старше 50 лет.
Механизм
Наиболее частой причиной является падение на вытянутую руку.
Диагностика
Классическая деформация в виде «вилки». Требуется рентгенография в переднезадней и боковой проекции, чтобы определить величину укорочения, смещения и степень раздробленности.
Методы лечения
- Гипсовая повязка
- Спицы Киршнера
- Наружная фиксация
- Фиксация ладонной пластинки
- Интрамедуллярный остеосинтез
- Тыльная пластинка.
Нет четкого руководства или данных, подтвержденных рандомизированным исследованием. Выбор способа лечения производится индивидуально в зависимости от особенностей перелома, опыта врача и доступных конструкций.
Переломы без смешения
Гипсовая иммобилизация в течение четырех недель. Контрольная рентгенограмма через неделю для исключения смещения.
Переломы со смешением
- Обычно смещение можно устранить путем ручной репозиции под проводниковой анестезией или после введения анестетика в гематому (в место перелома), но сохранить достигнутое положение отломков в гипсовой повязке крайне трудно.
- Моделирование гипсовой повязки для удержания запястья в ладонном сгибании под углом 30° и локтевой девиации кисти под углом 10°. Положение кисти под большими углами невозможно из-за риска развития синдрома карпального канала и комплексного CRPS. Гипс может быть ниже или выше локтевого сустава, что в последнем варианте контролирует тягу плече-лучевой мышцы.
- Вследствие остеопороза, особенно у женщин, при переломе отмечается склонность к импакции кости (= утраты костной массы и, следовательно, длины). Поэтому крайне часто встречается вторичное смещение, особенно в случаях выраженного остеопороза и недостаточности тыльной костной опоры.
- У лиц с заниженными требованиями допустимо смещение. При выборе анатомической репозиции возможны различные варианты, указанные выше.
- Первичная фиксация спицами Киршнера после ручной репозиции в таких случаях предпочтительнее, хотя возможность смещения остается, так как спицы могут прорезываться через мягкую кость.
- Тыльная опора поэтому должна быть восстановлена с использованием замещающих кость материалов через тыльный минидоступ в дополнение к фиксации спицами Киршнера.
- ORIF с использованием фиксирующей пластинки (тыльной или ладонной) является лучшим вариантом для пациентов с высокими требованиями.
- Альтернативный способ — фиксация спицами Киршнера и нейтрализация продольных компрессирующих сил с помощью наружной фиксации с дополнительным подкожным введением в тыльный дефект замещающих кость материалов.
Результаты
Показатели результата лечения внесуставных переломов:
- Восстановление длины лучевой кости
- Восстановление дистальной лучевой инклинации
- Методика консервативного лечения (степень плотности наложения — сдавления)
- Методика оперативного лечения (осложнения, связанные с металлоконструкциями, технические погрешности операции)
- Соответствующая реабилитация.
Плохой результат:
- Потеря длины лучевой кости более, чем на 5 мм
- Угол наклона суставной поверхности лучевой кости более +20° тыльного сгибания
- Дистальная лучевая инклинация менее 15°. Техника фиксации тыльной пластиной
Операция выполняется под жгутом. Профилактически вводят антибиотики. Выполняют тыльный разрез по средней линии предплечья. Пальпируют бугорок Листера для определения локализации третьего тыльного канала запястья. Канал вскрывают и сухожилие длинного разгибателя первого пальца (EPL) отводят в сторону. Отслаивают надкостницу во втором и четвертом тыльном канале. Открывают место перелома, выполняют репозицию и фиксируют тыльной низкопрофильной пластиной. Сухожилие длинного разгибателя первого пальца оставляют вне канала, удерживающую связку ушивают под ним, для изоляции от перелома и пластины. Возможные осложнения: пенетрация винтов в сустав, несращение, инфекция, тугоподвижность и дистрофия.
Техника фиксации ладонной пластиной
Операцию выполняют под жгутом. Профилактически вводят антибиотики. Выполняют разрез по ладонной поверхности вдоль сухожилия лучевого сгибателя запястья (FCR). Сухожилие отводят в локтевую сторону и вскрывают переднюю стенку карпального канала, чтобы открыть квадратный пронатор. Квадратный пронатор остро отделяют от лучевой кости и открывают место перелома. В зависимости от типа перелома используют опорную или фиксирующую пластинку. Ушивается только кожа. Возможны следующие осложнения: тыльная протрузия винтов с разрывом сухожилий, пенетрация в сустав, разволокнение сухожилия длинного сгибателя первого пальца (FPL) илиAPL/EPB, несращение, инфекция, тугоподвижность, дистрофия и тракционный парез срединного нерва.
Техника лечения оскольчатых (раздробленных) переломов
Накладывают наружный фиксатор на запястье со стержнями, проведенными в лучевую кость и вторую пястную кость. Болты не затягивают. Кисть подвешивают на артроскопической стойке за пальцы. Может также использоваться противотяга. Под контролем электронно-оптического преобразователя выполняют фиксацию спицами наиболее крупных фрагментов кости. При удовлетворительной репозиции затягивают наружный фиксатор для нейтрализации мышечной тяги. Вытяжение снимают и выполняют контрольную рентгенографию, для исключения перерастяжения по линии перелома. Возможны следующие осложнения: инфекция по ходу стержней, расшатывание и выпадение стержней, повреждение соседних сухожилий, нервов и сосудов, перерастяжение перелома, тугоподвижность сустава и дистрофия.
Высокоэнергетические переломы
Механизм
В некоторых случаях это осложненные повреждения. Травмируются, как правило, молодые люди с высокими требованиями, и лечение должно быть более агрессивным, чем при переломах Коллеса.
Диагностика
Эти повреждения следует рассматривать как элемент политравмы. Рентгенограммы, выполненные в реанимации, могут быть плохого качества, но они являются руководством к действию при первичном лечении повреждения.
Лечение
- Лечение повреждений, угрожающих жизни, и травмы конечности следует осуществлять по протоколу интенсивной терапии при травме на догоспитальном этапе (ATLS). Лечение повреждений не следует откладывать без веских оснований.
- Репозицию при переломах со смещением следует выполнять по возможности быстро и обеспечить иммобилизацию в оптимальном положении до начала окончательного лечения.
- Особое внимание нужно обращать на:
- Осложненные повреждения
- Компрессию срединного нерва
- Синдром повышения внутрифасциального давления (компартмент-синдром).
- Внесуставные переломы со смещением: закрытая репозиция. Гипсовая иммобилизация, при стабильном переломе, в противном случае — чрескожная фиксация спицами или ладонной пластинкой.
- Внутрисуставные переломы: необходима анатомичная репозиция. При возможности закрытой репозиции ее выполняют, если позволяет размер фрагментов, и фиксируют спицами. Если же закрытая репозиция невозможна, предпочтительнее открытая репозиция с внутренней фиксацией пластиной. При значительной раздробленности и фрагментах, не поддающихся фиксации спицами или винтами, делают выбор в пользу наружной фиксации с целью сохранения длины кости (нейтрализация). Спицами Киршнера фиксируют фрагменты большого размера и костные трансплантаты для заполнения дефектов. Целесообразны вытяжение на стойке и артроскопическая репозиция отломков.
Результаты
Для внутрисуставных переломов результаты оценивают по:
- Всем выше перечисленным факторам плюс
- Восстановлению конгруэнтности суставной поверхности в пределах 2 мм.
Переломы Smith (Смита)
К переломам Смита относятся внесуставные переломы дистального метаэпифиза лучевой кости с ладонным смещением дистального фрагмента. Поэтому их иногда трактуют как «обратные переломы колеса». Обычно лечение заключается в фиксации ладонной пластиной, хотя возможно и консервативное лечение.
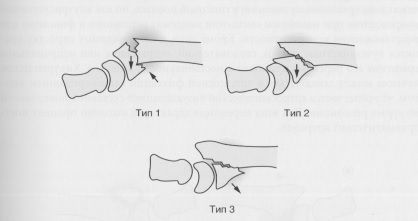
Перелом Смита. Классификация в модификации Thomas. Тип 1: внесуставные, поперечные; тип 2: внесуставные, косые с ладонным смещением запястья; тип 3: внутрисуставные с ладонным смещением запястья. Тип 3 — эквивалент ладонного переломовывиха Бартона.
Переломы Barton (Бартона)
Переломы Бартона являются внутрисуставными краевыми переломами дистального отдела лучевой кости у тыльного или ладонного края. При этом виде переломов имеется склонность к смещению в ладонную или тыльную сторону и в проксимальном направлении под давлением со стороны запястья и кисти. Это в свою очередь приводит к подвывиху в лучезапястном суставе. Консервативное лечение этих переломов трудно, особенно при волярном типе, и результаты неудовлетворительны. Оптимальным вариантом является фиксация поддерживающей ладонной пластинкой.
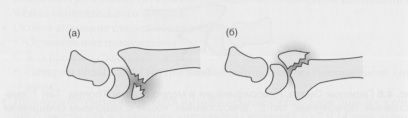
Перепомовывих Бартона. а) ладонный Бартон; б) тыльный Бартон.
Фиксация перелома дистального метаэпифиза лучевой кости волярной поддерживающей пластиной
Место перелома открывают волярным доступом, как описано выше. Репозицию выполняют с помощью вытяжения и тыльного сгибания запястья. Толстую пластину накладывают в виде опоры, т.е. фиксируют пластину проксимальными винтами, с упором торца на фрагменты, обеспечивая давление на них. Фиксация фрагментов винтами не требуется, так как это мешало бы поддержке. Рану ушивают и накладывают шину, фиксирующую запястье. Реабилитацию можно начинать после снятия швов.
Шиловидный отросток лучевой кости
Перелом шиловидного отростка лучевой кости происходит при тыльном сгибании и локтевой девиации в запястье. Это может быть первой стадией перилунарного переломовывиха, описанного ниже. Переломы без смещения подлежат консервативному лечению в гипсовой повязке, но как внутрисуставные повреждения при малейшем смещении подлежат репозиции и фиксации для восстановления конгруэнтности. Кроме того, к шиловидному отростку крепятся лучезапястные связки, следовательно, несращение или неправильное сращение его перелома приводит к нестабильности запястья. Хирургическое лечение может заключаться в чрескожной фиксации канюлированным винтом, что облегчается артроскопической визуализацией суставной поверхности во время репозиции. Для этих переломов характерен высокий процент посттравматических артрозов.
Восстановительное лечение при неправильном срашении переломов дистального метаэпифиза лучевой кости
В случаях неправильного сращения переломов дистального метаэпифиза лучевой кости, проявляющихся клинически, показана остеотомия. Выполнять эту операцию лучше не ранее полугода после травмы, но не позднее 18 месяцев. Может быть использован тыльный или ладонный доступ. Операция заключается в пересечении лучевой кости по месту неправильного сращения с использованием охлаждаемой пилы. Дистальный фрагмент после дистракции сгибают, пытаясь получить по возможности близкое к анатомическим параметрам положение отломков, описанным выше. Кортикально-губчатый трансплантат из гребня подвздошной кости используют для заполнения полостей, а при отсутствии нужного качества подвздошной кости — замещающими кость материалами. Фиксирующая конструкция накладывается по тыльной или ладонной поверхности, по современным стандартам применяют блокируемые пластинки. Если добиться удовлетворительного восстановления лучевой кости не удалось, позднее может потребоваться укорачивающая остеотомия. Однако эти две операции никогда не должны выполняться одновременно во избежание синостоза.
Переломы дистального метаэпифиза лучевой кости у детей
Вследствие толщины и защитной функции надкостницы выраженное смещение не свойственно. Переломы могут быть:
- Без смещения
- Со смещением: см. рисунок. Классификация Salter-Harris (S-H)
- Перелом по типу «зеленой ветки» (также называемый компрессионным веретенообразным переломом)
- Со смещением как у взрослых
Обычный механизм — падение на вытянутую руку, недоминирующее запястье травмируется чаще.
Диагностика
В некоторых случаях при переломах деформация незаметна. Единственными признаками могут быть отечность и то, что ребенок не пользуется рукой. Для диагностики необходима рентгенография в заднее-передней и боковой проекции.
Повреждение ростковой зоны на уровне запястья
Наличие ростковой зоны является основной особенностью патогенеза этих переломов. Это происходит вследствие того, что она имеет меньшую устойчивость к травме по сравнению со смежными метафизаной или эпифизарной зонами. Ростковая зона локтевой кости также может повреждаться, хотя это встречается гораздо реже.
Лечение
Перед тем как начать любое лечение, важно объяснить родителям (и ребенку), что нарушение роста может возникнуть независимо от выбранного способа лечения. Остаточное смещение может быть допустимо в соответствии с возрастом ребенка. Чем меньше возраст ребенка, тем больше возможностей для ремоделирования кости, что обусловлено временем, оставшимся для роста. Наложение гипсовой повязки детям грудного возраста и начинающим ходить требует особого внимания, так как сохранение повязки проблематично, поэтому предпочтительная повязка выше локтевого сустава. При переломах без смещения используют гипсовую иммобилизацию для покоя. При переломах со смещением по типу «зеленой ветки» и аналогичных переломах у взрослых выполняют закрытую репозицию под общей анестезией и используют иммобилизацию в гипсовой повязке. Только в случаях явной нестабильности показана фиксации спицами Киршнера. Предпочтительна фиксация гладкими стержнями или спицами Киршнера. Следует свести к минимуму любое повреждение ростковой зоны, чтобы уменьшить шансы преждевременного эпифизеодеза. Это достигается уменьшением количества попыток проведения спиц через ростковую зону под прямым углом и использованием для фиксации максимум двух спиц. Винты можно использовать для фиксации костных фрагментов при II—IV типах переломов по классификации Salter-Harris. Нарушение целостности суставной поверхности и ростковой зоны встречаются при III и IV типах переломов.
Результаты поврежлений ростковой зоны
Вопреки опасениям, нарушение роста при этих повреждениях встречается не часто. Переломы типа I и II по классификации Salter-Harris редко приводят к задержке роста. Переломы III, IV и V типов предрасполагают к таким последствиям в большей степени. При этих повреждениях требуется осторожная закрытая или открытая репозиция.
Лечение эпифизеолеза
Это серьезная проблема, являющаяся следствием травмы или инфекции. Нарушение соотношения длины костей предплечья ведет к укорочению, деформации и нестабильности конечности. Если костный мостик менее 50% и ребенок еще растет, может быть выполнен эпифиолиз для восстановления роста. В случаях, где деформация уже сформировалась, показана остеотомия после прекращения роста.
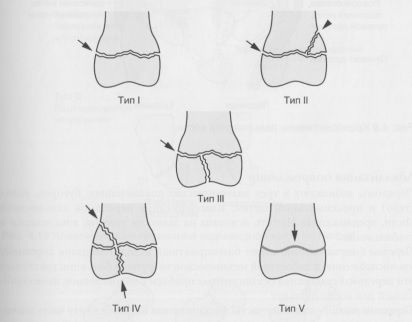
Классификация Salter-Harris повреждения ростковой зоны. Тип I: перелом через ростковую зону; тип II: тип I, включающий метафизарный фрагмент; тип III: перелом эпифиза; тип IV: линия перелома проходит через эпифиз, ростковую зону и метафиз; тип V: разрушение ростковой зоны.
Источник