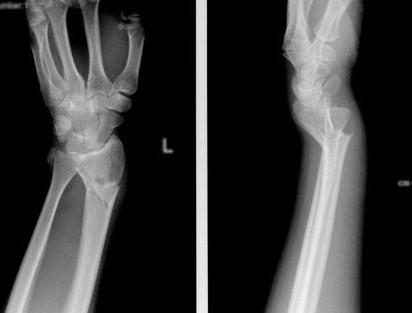
Хирургическое лечение переломов дистального метаэпифиза лучевой кости
Перелом дистального метаэпифиза лучевой кости («луч в типичном месте»)
Дистальный метаэпифиз – это нижний конец лучевой кости, расположенный рядом с кистью.
Перелом «луча в типичном месте» обычно возникает при прямом падении на вытянутую руку.Помимо резкой боли в руке, может появиться штыкообразная деформация, изменение положения кисти. В процесс перелома бывают вовлечены нервы и сосуды запястья, которые могут быть поджаты отломками, что проявляется онемением в пальцах, похолоданием кисти.
Для уточнения характера перелома и выбора дальнейшей тактики лечения используется рентгенография, в ряде случаев – компьютерная томография. Иногда требуется УЗИ кистевого сустава.
Поскольку лучевая кость примыкает к кисти, очень важно восстановить анатомию и объем движений в суставе, чтобы в дальнейшем избежать проблем с ним. Раньше такие переломы лечили консервативно, т. е. в гипсовой повязке, но часто отломки смещались, кость срасталась неправильно, что в дальнейшем сказывалось на функции конечности — рука не сгибалась и/или не разгибалась до конца – формировалась тугоподвижность сустава (контрактура), оставался болевой синдром. К тому же длительное пребывание в гипсе отрицательно сказывалось на кожных покровах.
Длительность больничного листа при переломе дистального метаэпифиза лучевой кости зависит от рода деятельности пациента. К примеру, для офисных работников средний срок нетрудоспособности – 1,5 месяца. Для профессий, связанных с физической нагрузкой, срок нетрудоспособности может быть увеличен.
Консервативное лечение перелома лучевой кости в типичном месте (гипсовая повязка)
При переломах без смещения можно предложить консервативное лечение – в гипсовой повязке. Средний срок пребывания в гипсе – 6-8 недель. Это редко проходит для конечности бесследно — после консервативного лечения сустав требует разработки движений, реабилитации. При лечении перелома даже с небольшим смещением в гипсе может произойти вторичное смещение отломков.
Оперативное лечение перелома лучевой кости в типичном месте (остеосинтез)
Практически все переломы лучевой кости со смещением требуют оперативного лечения – сопоставления и фиксирования отломков кости — остеосинтеза. Именно этот метод позволяет восстановить функцию кисти наиболее полноценно и добиться хороших функциональных результатов.
Лучевая кость полностью срастается примерно за 6-8 недель. Спустя этот срок пациент может начинать полноценно пользоваться рукой. Но разрабатывать руку с помощью определенных, рекомендованных врачом, упражнений, благодаря использованию фиксаторов можно уже спустя 1-2 недели после вмешательства. Легкие спортивные физические нагрузки можно начинать примерно спустя 3 месяца после операции.
В зависимости от типа перелома (оскольчатый, многооскольчатый, со значительным или незначительным смещением) можно выделить несколько возможных вариантов фиксации – пластиной, фиксированной винтами; аппаратом внешней фиксации; винтами; спицами.
В ряде случаев при выраженном отеке накладывается аппарат внешней фиксации, а после спадения отека он заменяется на пластину (или другой фиксатор в зависимости от типа перелома).
Остеосинтез лучевой кости пластиной
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально изготовленной для данного сегмента. После сопоставления отломков пластина фиксируется винтами к поврежденной кости. После установки пластины накладываются на кожу накладываются швы на 2 недели, а также гипсовая лонгета примерно на тот же срок. После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для более быстрого срастания костей, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в амбулаторном режиме спустя 2 недели. Рука носится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины нет.
Аппарат внешней фиксации
В ряде случаев – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи). В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой). Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы, однако за аппаратом нужно следить – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в лонгете, потом пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после рентген-контроля, в условиях стационара. Операция снятия аппарата внешней фиксации не занимает много времени и достаточно легко переносится пациентом. Средний срок госпитализации 5-7 дней, длительность больничного листа – около 1,5 месяцев. Перевязки надо делать через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами, или винтами
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. Примерно на 2 недели накладывается гипсовая лонгета, затем человек начинает разрабатывать руку. Спустя 6-8 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантов, удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, этот дефект заполняется либо собственной костью человека (трансплантат берется, как правило, из гребня подвздошной кости), либо искусственной костью, которая за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное и восстановительное лечение при застарелых и неправильно сросшихся переломах дистального метаэпифиза лучевой кости аналогичны описанным выше. Однако, учитывая застарелый характер повреждения, может потребоваться более длительная реабилитация.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия — раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые иннервируют всю верхнюю конечность (отвечают за ее чувствительность и движения), и рука полностью немеет. Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол, и во время операции человек спит своим сном. Возможно применение общей анестезии. Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции.
Источник
Перелом лучевой кости — это самый частый перелом у человека, составляющий 25% от всех переломов костей конечностей. Дистальный метаэпифиз – это нижний конец лучевой кости, расположенный рядом с кистью.
Перелом «луча в типичном месте» обычно возникает при прямом падении на вытянутую руку. Помимо резкой боли в руке, может появиться штыкообразная деформация, изменение положения кисти. В процесс перелома бывают вовлечены нервы и сосуды запястья, которые могут быть зажаты отломками, что проявляется онемением в пальцах, похолоданием кисти.
Для уточнения характера перелома и выбора дальнейшей тактики лечения используется рентгенография, в ряде случаев – компьютерная томография. Иногда требуется УЗИ кистевого (лучезапястного) сустава.
Поскольку лучевая кость примыкает к кисти, очень важно восстановить анатомию и объем движений в суставе, чтобы в дальнейшем избежать проблем с ним. Раньше такие переломы лечили только консервативно, в гипсовой повязке, но часто отломки смещались, кость срасталась неправильно, что в дальнейшем сказывалось на функции конечности — рука не сгибалась и/или не разгибалась до конца – формировалась тугоподвижность сустава (контрактура), оставался болевой синдром. К тому же длительное пребывание в гипсе отрицательно сказывалось на кожных покровах.
Длительность больничного листа при переломе дистального метаэпифиза лучевой кости зависит от рода деятельности пациента. К примеру, для офисных работников средний срок нетрудоспособности – 1,5 месяца. Для профессий, связанных с физической нагрузкой, срок нетрудоспособности может быть больше.
Консервативное лечение перелома лучевой кости (гипсовая или пластиковая повязка)
При переломах без смещения можно применять консервативное лечение – в гипсовой повязке или использовать пластиковый гипс, который более комфортен и не боится воды. Средний срок пребывания в гипсе – около 6 недель. Однако, данный метод лечения имеет свои недостатки — после консервативного лечения сустав требует разработки движений, реабилитации. При лечении перелома даже с небольшим смещением отломков, в гипсе может произойти вторичное смещение отломков из-за особенностей анатомии лучевой кости.
Оперативное лечение перелома лучевой кости (остеосинтез)
Практически все переломы лучевой кости со смещением требуют оперативного лечения – сопоставления и фиксирования отломков кости — остеосинтеза. Именно этот метод позволяет восстановить функцию кисти наиболее полноценно и добиться хороших функциональных результатов.
Лучевая кость первично срастается примерно за 6-8 недель, однако полная перестройка кости продолжается до 2 лет после перелома. Спустя этот срок пациент может начинать полноценно пользоваться рукой. Но разрабатывать руку с помощью определенных, рекомендованных врачом, упражнений, благодаря использованию фиксаторов можно уже в первые сутки после вмешательства. Легкие спортивные физические нагрузки можно начинать примерно спустя 3 месяца после операции.
В зависимости от типа перелома (оскольчатый, многооскольчатый, со значительным или незначительным смещением) можно выделить несколько возможных вариантов фиксации –пластиной, фиксированной винтами; аппаратом внешней фиксации; винтами или спицами.
В ряде случаев при выраженном отеке вначале на кисть накладывается аппарат внешней фиксации, а после спадения отека он заменяется на пластину (или другой фиксатор, в зависимости от типа перелома).
Остеосинтез лучевой кости пластиной
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально разработанной для данной области. После сопоставления отломков, пластина фиксируется винтами к поврежденной кости. После установки пластины, на кожу накладываются швы, также применяется гипсовая лонгета. После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для стимуляции сращения кости, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в спустя 2 недели, на контрольном приеме у травматолога, тогда же пациент отказывается и от гипсовой повязки. Рука находится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины, как правило, нет.
Аппарат внешней фиксации
В некоторых случаях – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи). В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой). Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы кожи, однако за аппаратом нужно следить весь срок его ношения – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в гипсовой лонгете, затем пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после проведения рентген-контроля, в условиях стационара. Перевязки необходимо проводить через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами или винтами
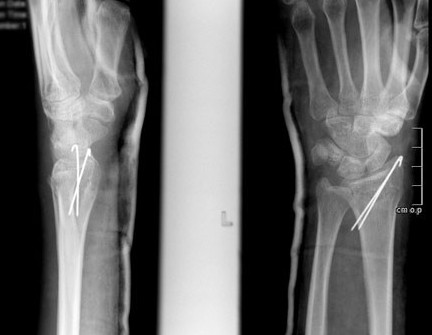
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. По стандартному протоколу, на 2 недели накладывается гипсовая лонгета, затем пациент начинает разрабатывать руку. Спустя 6 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантатов (винтов, спиц), удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах, пациентов могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, то он заполняется либо собственной костью человека: производится пересадка кости, которая берется, обычно, из гребня подвздошной (тазовой) кости, либо искусственной костью, которая примерно за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное лечение при застарелых и неправильно сросшихся переломах лучевой кости аналогичны описанным ранее. Однако,может потребоваться более длительная реабилитация.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия — раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые отвечают за чувствительность и движения верхней конечности, и рука полностью немеет. Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол перед операцией, и во время операции человек спит своим сном. Возможно применение общей анестезии. Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции при совместной беседе с пациентом.
Контакты: +7 (495) 155-19-61, e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Источник
- Авторы
- Файлы
Ардашев И.П.
Дроботов В.Н.
Иванов А.В.
Истомин М.В.
Веретельникова И.В.
Переломы дистального метаэпифиза лучевой кости составляют до
15% от всех переломов конечностей и 40-50% всех повреждений костей верхней конечности
[12].
При лечении нестабильных переломов, дистального метаэпифиза
лучевой кости гипсовой повязкой в 16,5-88,3% случаев отмечаются вторичное
смещение отломков [2].
Значительная частота неудовлетворительных функциональных
исходов этих переломов диктует необходимость поиска более эффективных способов
их лечения, обеспечивающих возможности ранней функциональной нагрузки и
активной реабилитации пострадавших.
Методы оперативного лечения переломов
дистального метаэпифиза лучевой кости включают: закрытую репозицию с
перкутанными штифтами, наружную фиксацию, артроскопическую внутреннюю фиксацию,
открытую репозицию и внутреннюю фиксацию [12]. Следует отметить, что в последние
годы широко освещается описание результатов оперативного лечения пластинами с
угловой стабильностью [14; 6; 15; 1; 3; 18].
Таким образом, при лечении переломов дистального метаэпифиза
лучевой кости необходимо восстановить анатомическую конгруэнтность лучевой
кости. Провести стабильную фиксацию, профилактику комплексного регионарного
болевого синдрома, возможных инфекционных осложнений, осуществить раннюю
реабилитацию и максимально восстановить функцию поврежденной конечности.
Материал
и методы
Работа основана на опыте лечения
122 больных в возрасте от 14 до 80 лет и старше с переломами дистального метаэпифиза
лучевой кости, которые находились на лечении в отделении ортопедии Городской
клинической больницы № 3 им. М.А. Подгорбунского г. Кемерово с 2006 по 2008
гг.: 2006 г.
— 45 (36,9%), 2007 г.
—
30 (24,6%), 2008 г.
— 47 (38,5%). Повреждения встретились у женщин в 67 (55%) случаев, у мужчин в 55 (45%).
Наибольшее число повреждений имело место в
возрастных группах от 21-30 лет до 61-70 лет. По занятости больные разделились
следующим образом: работающие 85 (69,7%), неработающие — 12 (9,8%), пенсионеры
— 23 (8,2%), учащиеся —
2 (1,6%). Наибольшее количество больных поступало в первые сутки — 61 (50%).
Правая конечность была повреждена у 58 (47,5%), левая — у 60 (49,2%),
двусторонние поражения имели место у 4 (3,3%) пациентов. Типы переломов по
классификации AO/ASIF встретились у 63 (51,6%) — тип В,
у 59 (48,4%) больных — тип С. Закрытые переломы имели место у 103 (84,5%) пациентов,
открытые — у 2 (1,6%), с неправильной консолидацией
у 17 (13,9%). У 116 больных (95%) был использован ладонный доступ, у 6 (5%) —
тыльный.
Время после травмы до проведения операции составило от суток до трех
месяцев. В предоперационном периоде были проведены: рентгенография, трехмерная
компьютерная томография с реконструкцией (в сагиттальной и фронтальной)
плоскостях, УЗДГ, электромиография предплечья и кисти.
Операцию выполняли под жгутом под контролем
электронно-оптического преобразователя (ЭОП). Для замещения дефекта лучевой кости
использовали: аутотрансплантат из крыла подвздошной кости у 1 (0,8%) пациента,
имплантат из пористого никелида титана у 1 (0,8%), заменитель костной ткани «chronoss» у 11 (9,1%), двум больным (11,6%) проведена укорачивающая
остеотомия локтевой кости.
Результаты
При оценке отдаленных результатов лечения были изучены
клинические данные, включая механизм травмы и оценку по функциональной шкале (DASH) утраты трудоспособности плеча, предплечья
и руки [7]. Отдаленные результаты были прослежены у 98 больных на протяжении 3
лет. Интенсивность болевого синдрома оценивалась по Визуальной аналоговой
шкале.
Через 4-6 месяцев после операции болевой синдром полностью
отсутствовал у 71 пациента. У 27 больных отмечался болевой синдром после
физической нагрузки через 3-6 месяцев. У всех пациентов достигнута нормальная
функция и объем движений в кистевом суставе, повышение качества жизни.
Через 12 месяцев после операции сила захвата на поврежденной
руке была меньше, чем на противоположной. Боковая сила сжатия в среднем
существенно не отличалась 8.7
кг по сравнению с 8.9 кг. Средний диапазон сгибания поврежденной
руки составлял 84%.
По данным УЗДГ после травмы в поврежденной конечности имело
место изменение регионарного кровообращения, длительность которого зависела от
тяжести травмы. Нормализация кровотока происходила через 2-4 недели после операции.
Остеоартроз лучезапястного сустава и дистального
лучелоктевого сустава оценивался по
R-графии и критериям [10] в конце периода наблюдения.
Оценка 0 — нет остеоартроза, 1 — незначительное сужение суставной щели, 2 —
существенное сужение суставной щели и формирование остеофитов, 3 — глубокая
потеря суставного хряща, формирование остеофитов и кист.
По нашим данным явления деформирующего артроза 1-ой степени
отмечены у 3-х больных, которые были оперированы спустя 3 месяца после травмы.
Рентгенологические данные у всех больных указывали на то, что пластины сохраняют
анатомическую репозицию на протяжении всего периода наблюдения.
Восстановление трудоспособности наступало в среднем через 2
месяца. Учитывались пациенты работоспособного возраста, которые до травмы имели
постоянное место работы. Отличный результат лечения получен у 65 больных,
хороший — 27, удовлетворительный — 6.
Обсуждение
Переломы дистального отдела лучевой кости представляют часто
встречающуюся патологию. По мере старения человека и распространенности
различных видов спорта частота этого вида повреждений увеличивается. Несмотря
на существующее мнение о том, что эти переломы хорошо поддаются консервативному
лечению, взгляд на данную патологию изменился в связи с ухудшением результатов
лечения [5].
Отмечается, что при любом виде лечения
функциональный результат значительно лучше, когда достигается правильное
соотношение суставных поверхностей [5; 17].
Последние разработки в области технологии изготовления
блокирующих пластин позволили использовать их для лечения неправильно
консолидированных переломов дистального отдела лучевой кости [13; 15; 11; 5].
Ладонные пластины с угловой стабильностью
для фиксации переломов дистального отдела лучевой кости используются с целью
создания опоры субхондральной кости суставных фрагментов. Они обеспечивают
фиксацию переломов с разрушенным метафизом путем создания субартикулярной опоры
с угловой стабильностью в дистальной субхондральной кости без необходимости
применения костного трансплантата [13; 16; 15].
В отличие от ладонных пластин, при
использовании тыльных пластин, имеет место нарушение нормального соотношения
сухожилий разгибателей и костей, а также трение тыльных сухожилий о
металлические конструкции, это приводит к адгезии, тендосиновиту и разрыву
сухожилий разгибателей до 50% случаев [8; 11; 9; 4].
Ладонные пластины
имеют уникальные преимущества при лечении переломов дистального отдела лучевой
кости у пожилых пациентов с остеопорозом [13]. В настоящее время пожилые люди
более здоровые, имеют большую продолжительность жизни и надеются на более
активное выздоровление, чем раньше. Неудачная репозиция и стабилизация
переломов у пожилых пациентов приводит к их неудовлетворенности, болевому
синдрому, ригидности и потери функции [16].
Противопоказаниями для применения ладонных пластин с угловой
стабильностью являются: переломы костей, не закончивших свое развитие, наличие
активной инфекции, нарушенный мягкотканый покров и пациенты, неспособные
переносить анестезию [12].
Заключение
Таким образом, применение ладонных пластин с угловой
стабильностью при хирургическом лечении переломов дистального метаэпифиза
лучевой кости позволяет восстановить анатомию лучезапястного сустава,
осуществить стабильную фиксацию без внешней иммобилизации, восстановить функцию
кистевого сустава, достигнуть ранней реабилитации.
СПИСОК ЛИТЕРАТУРЫ
1. Волыков, П.Г. Оперативное лечение внутрисуставных переломов
дистального метаэпифиза лучевой кости. Автореф. дисс.канд.мед.наук. — М., 2007.
-22 с.
2. Котенко, В.В. Консервативное и оперативное лечение
переломов костей верхней конечности у больных пожилого и старческого возраста:
Дисс.канд. мед. наук. — Новокузнецк, 1991. — 300 с.
3. Семенкин, О.М. Опыт хирургического лечения больных с
переломами лучевой кости в «типичном месте» / О.М. Семенкин, С.Н. Измалков,
М.А. Иванов // Тезисы докладов «Лечение сочетанных травм и повреждений
конечностей» — М., 2008. — С. 78.
4. Chung
K.C., Watt A.J., Kotsis S.V. et al. Treatment of unstable distal radius
fractures with the volar locking plating system. J. Bone Joint Surg. — 2006. —
№ 88.- P. 2687-2694.
5. Egol H., Walch M.,
Tejwant N. et al. Bridging external fixation and supplementary Kirschner-wire
fixation versus volar locked plating for unstable
fractures. J. Bone Joint Surg. — 2008. — №90. — P. 1214-1221.
6.
Grewal R., Perey В., Wilmink M., Stothers K. A
randomized prospective study the treatment of intraarticular distal radius
fractures: open reduction and internal fixation with dorsal plating versus mini
open reduction, percutaneus fixation, and external fixation. J. Hand Surg. —
2005. — № 30. — P.764-772.
7. Hudak
P.L., Amadio P.C., Bombardier C. Development of an upper extremity outcomes measure:
the DASH (disabilities of the arm, shoulder and hand (corrected): The upper
extremity collaborative Group (UECG) // Amer. J. Med. -1996. -№29. —
P. 602-608.
8. Khanduja V.N.,
Dannawi L., Heras L. Complications and functional outcome following fixation
complex intra-articular fractures of the distal radius with the AOPI Plate.
Acta orthop. Belg. — 2005. — № 71. — P. 672-676.
9. Keller M.,
Steiger R. Open reduction and internal fixation of distal radius еxtension fractures in women over 60
years of age with dorsal radius plate. Hand chir microchir plast Chir — 2006. —
№ 38. —
P. 82-89.
10. Knirk, J.L.,
Jupiter, J.B.: Intra-articular fractures of the distal end of the radius in
young adults. / J. Bone and Joint Surg., 1986. — № 68-A. —
P. 647-659.
11.
Liporace F.A., Gupta S., Jeong S., Jeong G.S. et al. A
biomechanical comparison of a dorsal 3,5 m T-plate and volar fixed-angleplated in a
model of dorsally unstable distal radius fracture. J. Orthop. Trauma. — 2005. —
№ 19. -P. 187-191.
12. Nana A.D.,
Lichtman D.M.: Distal-third forearm fractures. Available at https://www.emedicine.com/orthoped/topic79.htm.
Accessed 2005. — 2007.
13. Orbay J.L.,
Touhami A., Orbay C. Fixed angle fixation
distal radius fractures through a minimally invasive approach. Tech. Hand UP
Exter Surg. — 2005. — №9. — P. 142.
14. Ring D.,
Jupiter J.B., Brennwald J., Buchler
U., Hastings H:
Prospective multicenter trial of a plate for
dorsal fixation of distal radius fractures. / Hand Surg [Am] 1997. — №
22. — P. 777-784.
15. Rosental T.D.,
Blaser P.E. Functional outcome and complication after volar plating for dorsally
displaced, unstable fractured of the distal radius. J. Hand Surg. — 2006. — №
31. — P. 359-365.
16. Smith D.M.,
Mark H. Volar Fixed-Angle Plating of the Distal Radius. J. Am Acad. Orthop.
Surg. — 2005. — № 13. — P. 28-36.
17. Trumble Т.Е., Culp R.W., Hanel D.P., Geissler W.B., Berger R.A.:
Intra-articular fractures of the distal aspect of the radius. Instr Course Lect
1999. — 48. — P. 465-480.
18.
Varitimidis S.E., Babdekis G.K.,
Dailiana Т.Е. et al. Treatment of
intra-articular fractures of the distal radius: fluoroscopic or arthroscopic
reduction? J. Bone Joint Surg. — 2008. — № 9. —
P. 778-785.
Работа представлена на Международную научную конференцию «Проблемы
и опыт реализации болонских соглашений», Черногория, 11-18 июля 2009 г. Поступила в редакцию
06.08.2009.
Библиографическая ссылка
Ардашев И.П., Дроботов В.Н., Иванов А.В., Истомин М.В., Веретельникова И.В. Хирургическое лечение переломов дистального метаэпифиза лучевой кости // Международный журнал прикладных и фундаментальных исследований. – 2009. – № 7. – С. 50-0;
URL: https://applied-research.ru/ru/article/view?id=317 (дата обращения: 01.08.2020).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник