Интенсивная терапия при ушибе головного мозга
Разработка
комплексного патогенетического лечения
пострадавших с черепно-мозговой травмой
основана на изучении некоторых механизмов
ее патогенеза и результатов консервативной
терапии.
Воздействие
травмирующего агента является пусковым
моментом для комплекса патогенетических
механизмов, которые в основном сводятся
к нарушениям нейродинамических процессов,
расстройству тканевого дыхания и
энергетического метаболизма, изменению
мозгового кровообращения в сочетании
с перестройкой гемодинамики,
гомеостатическим реакциям иммунной
системы с последующим развитием
аутоиммунного синдрома. Сложность
и многообразие возникающих в результате
ЧМТ патологических процессов, которые
тесно переплетаются с процессами
адаптации и компенсации нарушенных
функций, заставляют проводить
консервативную терапию ЧМТ дифференцированно,
с учетом клинической формы поражения,
возраста и индивидуальных особенностей
каждого пострадавшего.
При
сотрясении головного мозга
в
основе патогенеза лежат временные
функциональные расстройства деятельности
центральной нервной системы, в частности
ее вегетативных центров, что ведет к
развитиюастено-вегетативного
синдрома.
Пострадавшим
с сотрясением головного мозга
устанавливается постельный режим
на 6-7 сут.
Медикаментозная
терапия сотрясения головного мозга не
должна быть агрессивной. В основном,
терапия направлена на нормализацию
функционального состояния головного
мозга, снятие головной боли, головокружения,
беспокойства, бессонницы и других жалоб.
Обычно спектр назначаемых при поступлении
лекарств включает анальгетики, седативные
и снотворные. При головокружении
назначают бетасерк, беллоид, белласпон.
Наряду
с симптоматическим лечением при
сотрясении головного мозга целесообразно
проведение курсовой сосудистой и
метаболической терапии для более
быстрого и полного восстановления
нарушений мозговых функций и предупреждения
различных посткоммоционных симптомов.
Предпочтительно сочетание вазоактивных
(кавинтон, стугерони
др.) и ноотропных (ноотропил. эниефабол,
аминолон, пикамилон) препаратов. При
ликворной гипертензии назначают лазикс
(фуросемид) перорально по 40 мг 1 раз в
сутки.
Для
преодоления астенических явлений после
сотрясения мозга перорально назначают:
пантогам по 0,5 три раза в день, когитум
по 20 мл 1 раз вдень, вазобрал по 2 мл 2 раза
вдень, поливитамины по 1 табл. 1 раз в
день. Из тонизирующих препаратов
используют корень женьшеня, экстракт
элеутерококка, плоды лимонника.
Необходимости
в назначении противосудорожных препаратов
нет.
Критериями
для расширения режима и выписки следует
считать стабилизацию вегетативных
реакций, исчезновение головной боли,
нормализацию сна и аппетита.
Ушибы
головного мозга.
Объем,
интенсивность и длительность
фармакотерапии и других слагаемых
консервативного лечения определяются
тяжестью ушиба, выраженностью отека
мозга, внутричерепной гипертензии.
нарушений микроциркуляции и ликворотока,
особенностями преморбидного состояния
и возрастом пострадавших.
Ушиб
головного мозга в отличие от сотрясения
сопровождается морфологическими
повреждениями сосудов и вещества мозга.
Общемозговая симптоматика более
интенсивна и сохраняется дольше, нежели
при сотрясении головного мозга, что и
определяет сроки медикаментозной
терапии. Лечебные воздействия при ушибах
мозга легкой
и средней степени включают
следующие основные направления:
улучшение
мозгового кровотока;улучшение
энергообеспечения мозга;
3) устранение
патологических сдвигов водных секторов
в полости че-
репа;
метаболическую
терапию;противовоспалительную
терапию.
Восстановление
церебральной микроциркуляции — важнейший
фактор, определяющий эффективность
прочих лечебных мероприятий. Основным
приемом здесь является улучшение
реологических свойств крови — повышение
ее текучести, снижение агрегационной
способности форменных элементов,
что достигается внутривенными капельными
вливаниями кавинтона, производных
ксантина (эуфиллин, теоникол). Улучшение
микроциркуляции способствует усилению
энергообеспечения мозга и предотвращению
его гипоксии.
Для
купирования сосудистого спазма, который
при легкой черепно-мозговой травме
обусловливает преходящую неврологическую
очаговую симптоматику, применяют
стугерон (циннаризин),папаверин,
эуфиллин в терапевтических дозах наряду
с гемостатически-ми средствами (дицинон
250-500 мг через 6 ч парентерально или
внутрь). Быстрая ликвидация сосудистого
спазма и удаление излившейся крови
уменьшают экспозицию антигенов мозга
на иммунокомпетентные клетки крови,
что сокращает влияние антигенного
стимула и снижает интенсивность
иммунного ответа. В связи с тем, что при
ушибе мозга происходит механический
«прорыв» гематоэнцефалического барьера
в зоне повреждения, а нервная ткань
является чужеродной для иммунокомпетентной
системы, с развитием в ряде случаев
реакции аутоиммунной агрессии, в лечебный
комплекс целесообразно включать
гипосенсибилизируюшие препараты
(димедрол, пипольфен, супрастин в
инъекциях, тавегил, препараты кальция)
в терапевтических дозировках на
протяжении 1 — 1,5 нед.
Стабилизация
мембранных структур нормализует объемные
соотношения внутриклеточных,
межклеточных и внутрисосудистых водных
секторов, что необходимо для коррекции
внутричерепной гипертензии. В качестве
энергетического субстрата используют
глюкозу в виде поляризующей смеси.
Наличие в ней инсулина способствует не
только переносу глюкозы в клетки, но
и ее утилизации по энергетически
выгодному пентозному циклу.
Специфическое
влияние на функцию гематоэнцефалического
барьера оказывают эуфиллин, папаверин,
способствующие накоплению циклического
аденозинмонофосфата, стабилизирующего
клеточные мембраны. Учитывая
многофакторное влияние эуфиллина на
мозговой кровоток, функции клеточных
мембран, проходимость дыхательных
путей, то есть нате процессы и структуры,
которые являются особо уязвимыми при
острой ЧМТ, применение данного препарата
при любом виде повреждения мозга
является оправданным.
Своевременное
и рациональное использование многих
из выше перечисленных средств при
нетяжелых ушибах мозга часто предотвращает
или устраняет нарушения распределения
воды в различных внутричерепных
секторах. Если они все же развиваются,
то речь обычно идет о внеклеточном
скоплении жидкости или об умеренной
внутренней гидроцефалии. При этом
традиционная дегидратационная терапия
дает быстрый эффект. Дегидратация
проводится в зависимости от величины
внутричерепного давления и заключается
в применении лазикса (0,5—0,75 мг/кг)
парентерально или внутрь. При
проведении дегидратации необходимо
помнить, что у пожилых больных в 20-30%
наблюдений в остром периоде отмечается
ликворная гипотензия. Этот момент
подчеркивает важность люмбальной
пункции для определения лечебной
тактики.
Значительные колебания внутричерепного
давления связаны в первую очередь с
отеком-набуханием головного мозга,
вызывают необходимость применения
наряду с салуретиками и осмодиуретиков
(маннитол). Применяется маннитол в виде
5-10% раствора внутривенно со скоростью
не реже 40 капель в минуту.
При
наличии массивного субарахноидального
кровоизлияния,
верифицируемого при КТ, в лечебный
комплекс включают гемостатическую
антиферментную терапию: контрикал,
трасилол, гордокс. Последние три препарата
обладают более мощным антигидролазным
действием, и их использование блокирует
многие патологические реакции,
обусловленные выходом ферментов и
других биологически активных веществ
из очагов разрушения мозга. Препараты
вводят внутривенно по 25-30 тыс. ЕД 2-3 раза
в сут. Используют также дицинон и
аскорутин.
Патогенетическая
терапия КТ-верифицированного
субарахноидального кровоизлияния
включает обязательное назначение
нейропротекторов из группы блокаторов
медленных каналов Са++
— Нимотопа. Нимотоп назначают с первых
часов после травмы в виде постоянной
внутривенной инфузии в дозе 2 мг/(кгч).
Инфузионную терапию проводят на
протяжении первых двух недель после
травмы. В последующем переходят на
таблетированную форму (360 мг/сут).
Если
при ушибах мозга имеются раны на голове,
субарахноидальное кровоизлияние и,
особенно, ликворея, возникают показания
к антибактериальной терапии, в том
числе превентивной.
В
лечебно-восстановительный комплекс
обычно включают метаболическую
терапию (ноотропы, церебролизин,
актовегин).
При
ушибах мозга легкой и средней степени
широко используют анальгетики и
седативные, снотворные и гипосенсибилизирующие
препараты. При судорожных синдромах
возникают показания к назначению
противосудорожных средств (депакин,
фенобарбитал, клоназепам, карбамазепин).
Длительность
стационарного лечения при неосложненном
течении ушибов легкой степени до 10-14
сут, при ушибах средней степени до 14-21
сут.
Клиническая
картина ушиба
головного мозга тяжелой степени,
сдавления мозга и диффузного аксоналыюго
повреждения
обусловлена
вовлечением в патологический процесс
подкорковых образований и ствола
головного мозга, что проявляется
преобладанием диэнцефального и
меззнцефалобульбарного синдрома. В
связи с этим объем лечебных мероприятий
значительно расширяется и должен быть
направлен в первую очередь на
устранение патологических факторов,
имеющих решающее значение в цепи
патогенеза. При этом патогенетическая
терапия должна проводиться одновременно
с симптоматической коррекцией системной
гемодинамики и дыхания. При ушибах морга
тяжелой степени (размозжениях его
вещества), сдавлении и диффузном
аксональном повреждении консервативное
лечение осуществляется в условиях
отделений интенсивной терапии под
контролем мониторинга общемозговой,
очаговой и стволовой симптоматики,
деятельности сердечно-сосудистой и
дыхательной систем, температуры тела,
важнейших критериев состояния гомеостаза,
данных КТ, прямого измерения внутричерепного
давления.
Основные
группы препаратов, используемых при
интенсивной терапии тяжелой травмы
мозга.
1.
Дегидратанты;
а) салуретики
(лазикс — 0,5-1 мг на 1 кг массы тела в сутки
внутривенно);
б) осмотические
диуретики (маннитол — внутривенно
капельно в разовой дозе 1 — 1,5 г на 1 кг
массы тела);
в) альбумин,
10% раствор (внутривенно капельно 0,2-0,3 г
на 1 кг массы тела в сут).
Показанием
к назначению кортикостероидных гормонов
является картина острой надпочечниковой
недостаточности, наблюдающейся у
пострадавших с тяжелой травмой.
2. Ингибиторы
протеолиза: контрикал
(гордокс, трасилол) — внутривенно
капельно 100000-150000 ЕД в сут.
3. Антиоксиданты:
альфа-токоферола
ацетат — до 300-400 мг в сутки внутрь в
течение 15 сут.
4. Антигипоксанты
—
активаторы электрон-транспортной
системы митохондрий: рибоксин до 400 мг
в сутки внутривенно капельно в течение
10 сут.
Эффективным
методом лечения и профилактики
гипоксических состояний при ушибе
мозга тяжелой степени с очагами
размозжения больших полушарий
является гипербарическая оксигенация.
Наиболее эффективна она у больных с
поражением диэнцефального и мезэнцефального
отделов ствола мозга вторичного генеза.
Оптимальным режимом является давление
1,5-1,8 атм в течение 25-60 мин (при мезэнцефальных
поражениях 1,1 — 1,5 атм в течение 25-40 мин).
Противопоказаниями к гипербарической
оксигенации при ушибе головного мозга
тяжелой степени являются: неудаленная
внутричерепная гематома, неустраненные
нарушения проходимости верхних
дыхательных путей, двусторонняя
пневмония, выраженный эпилептический
синдром, первичное страдание ствола
мозга на бульбарном уровне и другие
индивидуальные противопоказания,
устанавливаемые специалистом.
5.
Средства,
способствующие регулированию агрегатного
состояния крови:
а) антикоагулянты
прямого действия — гепарин (внутримышечно
или подкожно до 20000 ЕД в сутки в течение
3-5 дней), низкомолекулярный гепарин
(10000 ЕД в сутки), после отмены которого
переходят на прием дезагрегантов;
б) дезагреганты
(трентал внутривенно капельно 400 мг/сут,
реополиглюкин внутривенно капельно
400-500 мл
5-10
сут, реоглюман внутривенно капельно в
течение 4—5 дней из расчета 10 мл на 1 кг
массы тела в сутки) с переходом на
таблетированные формы;
г)
нативная плазма (250 мл в сутки).
6. Антипиретики
— аспирин,
парацетамол, литические смеси.
Вазоактивные
препараты — эуфиллин,
кавинтон, сермион.Нормализаторы
обмена нейромедиаторов и стимуляторы
репаративныхпроцессов:
а)
ноотропы (ноотропил, пирацетам) —
парентерально внутрь в суточной дозе
до 12 г;
в) глиатилин
— парентерально до 3 г в сутки;
г) церобролизин
— до 60 мл внутривенно в сутки.
9. Витаминные
комплексы.
10. Средства,
снижающие иммунную реактивность
организма по отношению к антигенам
нервной ткани: супрастин
(по 0,02 г 2-3 раза в сутки), димедрол (по
0,01 г 2—3 раза в сутки).
11. Антиконвульсанты:
депакин,
фенобарбитал и др.
Период
стационарного лечения зависит от
интенсивности восстановительных
процессов, активности мероприятий по
реабилитации и составляет в среднем
1,5-2 мес. Перенесшие ушибы мозга подлежат
длительному диспансерному наблюдению
и — по показаниям — восстановительному
лечению. Наряду с методами лечебной
физкультуры, физиотерапии и трудовой
терапии применяют метаболические
(ноотропил, глиатилин, пирацетам,
аминалон, пиридитол и др.), вазоактивные
(кавинтон. сермион, циннаризин, геоникол
и др.), витаминные (В, В6, В12,
С,
Е и др.), общетонизирующие препараты и
биогенные стимуляторы (алоэ, актовегин,
апилак, женьшень и др.).
С
целью предупреждения эпилептических
припадков после ушибов мозга, в случаях,
когда риск их развития обоснован,
назначают препараты вальпроевой
кислоты (Депакин-Хроно 500). Под контролем
ЭЭГ показан их длительный прием. При
возникновении эпилептических припадков
терапию подбирают индивидуально с
учетом характера и частоты пароксизмов,
их динамики, возраста, преморбидного и
общего состояния больного. Используют
различные противосудорожные и седативные
средства, а также транквилизаторы. В
последние годы, наряду с барбитуратами,
часто применяют карбамазепин, тегретол,
финлепсин и вальпроаты (конвулекс,
депакин).
К
базисной терапии относят сочетание
ноотропных и вазоактивных препаратов.
Ее предпочтительно проводить 2-месячными
курсами с интервалами 1-2 мес на
протяжении 1-2 лет с учетом динамики
клинического состояния.
Для
профилактики и лечения посттравматических
и постоперационных спаечных процессов
целесообразно дополнительно использовать
средства, влияющие на тканевой обмен:
аминокислоты (церебролизин, глутаминовая
кислота), биогенные стимуляторы (алоэ),
ферменты (лидаза, лекозим).
По
показаниям в амбулаторных условиях
осуществляют также лечение различных
синдромов послеоперационного периода
— общемозговых (внутричерепной
гипертензии или гипотензии, цефалгического,
вестибулярного, астенического,
гипоталамического) и очаговых
(пирамидного, мозжечкового, подкоркового,
афазии).
Ушибы
мозга тяжелой степени или очаги
размозжения мозга представляют собой
субстрат, который может быть предметом
оперативного вмешательства. Однако
обоснована и концепция расширения
показаний к консервативному лечению
тяжелых ушибов мозга. Собственные
механизмы организма, при адекватной
медикаментозной поддержке, способны
лучше, чем хирургическая агрессия,
справиться с грубыми повреждениями
мозгового вещества.
Показаниями
для консервативного лечения ушибов
головного мозга тяжелой степени являются:
пребывание
пострадавшего в фазе субкомпенсации
или умеренной клинической декомпенсации;состояние
сознания в пределах умеренного или
глубокого оглушения (не менее 10
баллов ШКГ);
отсутствие
выраженных клинических признаков
дислокации ствола мозга
(гипертензионно-дисциркуляторный или
гипертензионно-дислокаиионный стволовой
синдром);объем
очага размозжения по данным КТ или МРТ
менее 30 см3
для
локализации в височной и менее 50 см3
для лобной доли;отсутствие
выраженных КТ- или МРТ-признаков боковой
(смещение срединных структур не
больше 10 мм) и аксиальной (сохранность
или незначительная деформация
охватывающей цистерны) дислокации
мозга.
Показаниями
для хирургического вмешательства при
очагах размозжения мозга являются:
стойкое
пребывание пострадавшего в фазе грубой
клинической декомпенсации;состояние
сознания в пределах сопора или комы
(по шкале комы Глазго ниже 10 баллов);
3) выраженные
клинические признаки дислокации ствола;
объем
очага размозжения по данным КТ или МРТ
больше 30 см3
(при
височной локализации) и больше 50 см3
(при лобной локализации) при гомогенности
его структуры;выраженные
КТ- или МРТ-признаки боковой (смещение
срединных структур свыше 7 мм) и
аксиальной (грубая деформация
охватывающей цистерны) дислокации
мозга.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
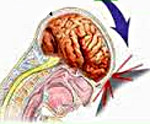
Ушиб головного мозга — вид черепно-мозговой травмы, сопровождающийся ограниченными морфологическими изменениями церебральных тканей. Проявляется утратой сознания, амнезией, рвотой, головокружением, анизокорией, различной очаговой симптоматикой, менингеальным симптомокомплексом, изменениями сердечного и дыхательного ритма. Основной метод диагностики — КТ головного мозга. Консервативное лечение: коррекция жизненно важных функций, нормализация внутричерепного давления, нейропротекторная терапия. Хирургическое лечение производится строго по показаниям, включает трепанацию черепа, декомпрессию и удаление очагов ушиба.
Общие сведения
Ушиб головного мозга (УГМ) составляет порядка 25-30% всех черепно-мозговых травм (ЧМТ). Отличием ушиба мозга от его сотрясения является наличие морфологических посттравматических изменений в церебральных тканях. Различают три степени тяжести ушиба. Первая, наряду с сотрясением головного мозга, относится к легким ЧМТ, вторая — к ЧМТ средней тяжести, третья — к тяжелым ЧМТ. Оценку тяжести ушиба осуществляют по степени расстройств сознания, тяжести состояния пострадавшего, выраженности неврологического дефицита, данным томографических исследований. По данным статистики, в России ушиб головного мозга распределяется по степеням тяжести следующим образом: легкий — 33%, средней тяжести — 49%, тяжелый — 18%.
Ушиб головного мозга в 2-3 раза чаще наблюдается у лиц мужского пола. По различным данным в 5-20% случаев этого вида ЧМТ выявляется алкогольное опьянение пострадавшего. В настоящее время тяжелый ушиб головного мозга выступает одной из ведущих причин летальности и инвалидизации среди лиц в возрасте до 45 лет. В связи с этим своевременность диагностики и поиск оптимальных способов лечения УГМ являются приоритетными задачами травматологии, нейрохирургии, неврологии и реабилитологии.
Ушиб головного мозга
Причины ушиба головного мозга
Ушиб головного мозга возможен в результате транспортной аварии, профессиональной, бытовой, криминальной или спортивной травмы. В детском дошкольном возрасте УГМ обусловлен преимущественно различного рода падениями. Ушиб мозга может произойти при внезапном падении пациентов во время пароксизма эпилепсии или дроп-атаки. Зачастую УГМ сопровождается переломом черепа, в половине случаев — внутричерепным кровотечением (субарахноидальным кровоизлиянием, образованием субдуральной или внутримозговой гематомы).
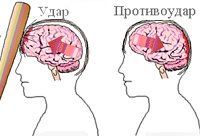
Патофизиология УГМ включает первичное и вторичное повреждение. Первичное повреждение происходит непосредственно при травме и обусловлено смещением мозга в черепной коробке, смещением полушарий по отношению к стволу мозга, гидродинамическим фактором. В результате возникают структурные повреждения нейронов и клеток глии, разрывы синаптических связей, сосудистые повреждения и тромбозы. Очаги УГМ могут иметь единичный и множественный характер, локализуются не только в зоне удара, но и в области противоудара. Вторичное повреждение является следствием деструктивных метаболических процессов, инициируемых первичным повреждением. В области ушиба развивается асептическое воспаление и отек, нарушается кровообращение и метаболизм нейронов. Все это приводит к расширению зоны ушиба. Исходом первичного и вторичного повреждения является некроз нейронов, который и обуславливает возникновение неврологического дефицита.
Симптомы ушиба головного мозга
УГМ легкой степени сопровождается утратой сознания до десятков минут. Затем наблюдается умеренная оглушенность, сонливость, может быть неполная ориентация во времени и в окружающем. Пострадавшие жалуются на постоянную цефалгию (головную боль), слабость, тошноту, головокружение. Отмечается не дающая облегчения рвота, возможно многократная. Наблюдается амнезия: пациент не помнит предшествовавшие ЧМТ события (ретроградная амнезия) и еще некоторое время после травмы не может запомнить того, что с ним происходит (антероградная амнезия). Зачастую развивается тахикардия или, наоборот, брадикардия, реже — артериальная гипертензия.
В неврологическом статусе: анизокория, нистагм, асимметричность сухожильных рефлексов, невыраженный менингеальный симптомокомплекс, может быть легкий гемипарез. Когда УГМ сопровождается субарахноидальным кровоизлиянием, менингеальный симптомокомплекс ярко выражен. При легкой степени ушиба все указанные проявления регрессируют в период от 2-х до 3-х недель.
УГМ средней степени проявляется бессознательным состоянием в течение от десятков минут до 4-5 ч. При восстановлении сознания наблюдается интенсивная цефалгия, повторная рвота, кон-, антеро- и ретроградная амнезия. Амнезия, умеренное или глубокое оглушение и дезориентация могут сохраняться до нескольких суток. Возможны психические отклонения. Зачастую имеет место субфебрилитет, бради- или тахикардия, артериальная гипертензия, учащенное дыхание. В неврологическом статусе выявляются очаговые симптомы, варьирующие в зависимости от локализации зоны ушиба. Как правило, отмечаются различной выраженности гемипарезы и гемигипестезия, нарушения речи (моторная афазия), анизокория и глазодвигательные расстройства. Обычно указанная симптоматика постепенно исчезает спустя 4-6 недель после ЧМТ.
УГМ тяжелой степени отличается большей длительностью бессознательного состояния (до нескольких недель). Зачастую имеет место моторное возбуждение. Тяжелый ушиб головного мозга протекает с дисфункцией жизненно важных систем: артериальной гипотонией или гипертензией, тахи- или брадиаритмией, нарушением дыхательного ритма на фоне тахипноэ. В начальном периоде после ЧМТ доминирует стволовая симптоматика: тонический нистагм, двусторонний птоз и мидриаз, децеребрационная ригидность, дисфагия, двусторонние стопные патологические рефлексы, симметричная гипо- или гиперрефлексия. На этом фоне выявляются признаки поражения полушарий: гемипарез, гемигипестезия, оральный автоматизм и др. Возможна гипертермия до 41°C, судорожные пароксизмы. Неврологическая симптоматика имеет длительное течение и не регрессирует в полной мере. Различной выраженности психические и/или неврологические изменения остаются в качестве стойких резидуальных следствий ЧМТ.
Диагностика ушиба головного мозга
Основным методом диагностики УГМ в современных условиях является КТ головного мозга. Томографическая картина отличается в зависимости от тяжести ушиба. При легкой степени очаги с уменьшенной плотностью выявляются лишь в 40-50% случаев. В зоне ушиба на томограммах отмечается отечность, петехиальные кровоизлияния. Отечность может распространяться на всю долю мозга или даже на целое полушарие, приводить к умеренному сужению ликворных пространств.

Аксиальная КТ головного мозга без контрастного усиления. Определяется контузионный очаг в правой лобной доле, представленный геморрагическим компонентом, зоной детрита и отека
Ушиб средней тяжести характеризуется наличием на томограммах очагов ушиба в виде зон пониженной плотности. При геморрагическом пропитывании очаг ушиба может иметь повышенную плотность. При тяжелом ушибе томография визуализирует очаги как повышенной, так и пониженной плотности. В первом случае речь идет о сгустках крови, во втором — об участках размозжения и отека. При крайне тяжелых поражениях зона деструкции церебральной ткани уходит вглубь к подкорковым структурам.
В ходе лечения КТ также проводят в динамике. Наблюдения показывают, что в случае легкой или средней тяжести ушиба с течением времени происходит полное исчезновение очаговых изменений. В случае тяжелого УГМ наблюдается уменьшение площади очагов деструкции, а затем их трансформация в кисты головного мозга или участки атрофии. Чем тяжелее ЧМТ, тем более медленно проходят указанные изменения, визуализируемые при помощи КТ.
Лечение ушиба головного мозга
Ушиб головного мозга является однозначным показанием к госпитализации пострадавшего. Лечение проводят неврологи и нейрохирурги, а затем реабилитологи. Консервативная терапия включает, прежде всего, нормализацию жизненно важных функций: коррекцию гемодинамики с постоянным мониторингом АД, дыхательную поддержку, мониторинг и коррекцию внутричерепного давления (фуросемид, ацетазоламид, маннитол). Проводится нейропротекторное лечение (эритропоэтин, цитиколин, прогестерон, статины) и симптоматическая терапия (коррекция гипертермии, противосудорожная терапия, купирование головной боли, противорвотные средства и т. п.).
В 15-20% УГМ осуществляется хирургическое лечение. Оно показано при развитии сдавления головного мозга и дислокационном синдроме, при наличии очага размозжения объемом более 30 см³, очага объемом 20-30 см³ с масс-эффектом и смещением срединных структур более 5 мм или при наличии более мелких очагов, сопровождающихся прогрессивным усугублением неврологической симптоматики.
Операция проводится путем трепанации черепа. При наличии объемного очага размозжения производится его удаление. Осуществляется костно-пластическая трепанация черепа, при которой после удаления очага костный и кожно-апоневротический лоскуты устанавливаются на место. При высоких цифрах внутричерепного давления операцию дополняют декомпрессионной трепанацией черепа. Если очаги размозжения имеют маленький объем, но сопровождаются выраженной отечностью мозговых тканей, показана декомпрессионная трепанация без удаления очагов.
Прогноз при ушибе головного мозга
Последствиями УГМ могут быть посттравматическая гидроцефалия; локальная церебральная атрофия; формирование субдуральной гигромы, хронической субдуральной гематомы, посттравматической церебральной кисты; возникновение посттравматического арахноидита, оболочечно-мозговых спаек, приводящих к возникновению эпилепсии или различных форм психопатии. В отдаленном будущем ушиб головного мозга может обуславливать развитие болезни Паркинсона или болезни Альцгеймера.
Легкий УГМ обычно имеет благоприятный исход с полным восстановлением неврологических и психических функций. УГМ средней тяжести при своевременном и адекватном лечении также приводит к выздоровлению. После него могут наблюдаться гидроцефалия, вегето-сосудистая дистония, астения, легкое нарушение координации движений. Тяжелый УГМ приводит к летальному исходу примерно в 30% случаев. Среди выживших большой процент инвалидов. Основными причинами инвалидизации выступают: эпилепсия, психические расстройства, парезы и параличи, нарушения речи.
Источник