Изолированный перелом диафиза лучевой кости
Возникают чаще, чем изолированные диафизарные переломы локтевой кости.
Они принадлежат к более тяжелой травме.
Лучевая кость играет основную роль в ротационных движениях предплечья, потеря которых значительно нарушает функциональные возможности верхней конечности и работоспособность человека.
Анатомия

Предплечье образовано двумя костями – локтевой и лучевой.
Лучевая кость, как и локтевая, состоит из тела, проксимального и дистального концов.
Проксимальный конец участвует в образовании локтевого сустава, а дистальный – лучезапястного.
Тело кости разделяют на верхнюю треть, среднюю и нижнюю.
Причины переломов диафиза лучевой кости
Переломы возникают в результате падения на руку с опорой на кисть.
Предплечье при этом находится в положении пронации и вся травмирующая сила приходится на лучевую кость, которая в средней трети расширена и уплощена с изгибом под углом вперед и в локтевую сторону, что снижает ее сопротивляемость.
Поэтому чаще переломы лучевой кости возникают в средней и нижней трети. Механизм их косвенный.

Прямой механизм переломов диафиза лучевой кости возникает в результате непосредственного удара преимущественно на уровне средней и нижней трети.
Изолированные переломы диафиза лучевой кости в верхней трети встречаются редко.
Для изолированных переломов диафиза лучевой кости типичны смещения по ширине и под углом, тогда как по длине, благодаря четности костей и межкостной мембране, смещение почти отсутствует. Плоскость перелома чаще бывает поперечно-косой или приближается к винтообразной.

У детей изолированные переломы лучевой кости чаще всего возникают на границе средней и нижней трети. Смещение отломков в значительной степени зависит от нарушения физиологического равновесия мышц-антагонистов.
Симптомы

Боль, ограниченность функции и полное нарушение ротационных движений предплечья.
При переломах в верхней трети возникает дефигурация предплечья за счет припухлости на лучевой стороне, при переломах в средней и нижней трети – деформация предплечья с углом, открытым наружу или внутрь и к тылу или в ладонную сторону.
Кисть и дистальный отдел предплечья всегда в положении пронации.
Сжимание пальцев в кулак обостряет боль.
При пальпации острота боли локализуется в зоне припухлости или деформации, в средней и нижней трети пальпируются концы отломков, довольно часто в нижней трети они выступают под кожей.
Симптом патологической подвижности ощущается лишь в месте деформации лучевой кости, целая локтевая кость скрадывает четкость этого типичного симптома переломов костей.
При переломах без смещения осевое нажатие на предплечье обостряет боль в месте перелома, чего не бывает при ушибах.
Диагностика
Рентгеновское исследование не только подтверждает клинический диагноз, но и дает врачу характеристику перелома, положение отломков для обоснования тактики и выбора метода лечения.
Направление типичных смещений отломков
Итак, чтобы правильно определить показания к выбору метода лечения и успешно провести закрытую одномоментную репозицию отломков, необходимо знать направление типичных смещений отломков в зависимости от уровня перелома.
Верхняя треть диафиза лучевой кости
Если плоскость перелома в верхней трети диафиза лучевой кости проходит между мышцей-супинатором и круглой мышцей-пронатором, то проксимальный отломок под тягой двуглавой мышцы плеча и мышцы-супинатора занимает положение максимальной супинации и несколько отведен в лучевую сторону, то есть наружу. Дистальный отломок под действием круглой, квадратной мышц-пронаторов не только полностью пронируется, но и во многом смещается вперед и внутрь.
Перелом в нижней трети
При переломах лучевой кости в нижней трети, когда плоскость перелома проходит между местами прикрепления круглой и квадратной мышц-пронаторов и мышцами-супинаторами, сила которых больше, чем сила одной круглой мышцы-пронатора, то проксимальный отломок занимает положение супинации, но не полной, как это бывает при переломах в верхней трети, и дополнительно смещается вперед. Дистальный отломок под действием квадратной мышцы-пронатора занимает полное пронационное положение с отклонением внутрь.
Лечение
Без смещения

Переломы без смещения, по типу зеленой ветки лечат консервативно: накладывают гипсовую иммобилизацию средней трети плеча до головок пястных костей. Время иммобилизации у взрослых пострадавших – 6 недель, у детей – 2,5-3 месяца.
Со смещением в нижней трети
В подавляющем большинстве случаев подлежат оперативному лечению, поскольку не удается устранить смещение дистального отломка, а настойчивые попытки достичь закрытым путем сопоставления отломков приводят к дополнительному травмированию прилегающих мягких тканей.
Переломы в верхней и средней трети
При переломах в верхней и средней трети, когда плоскость перелома поперечно-косая или зазубрена, показано закрытое одномоментное сопоставление отломков.
После обезболивания (наркоз или введения в гематому 30-40 см. куб. 1% раствора новокаина или лидокаина) врач отводит руку, под локоть подкладывает мешок с песком и помощник фиксирует участок локтевого сустава в положении супинации предплечья.
Переломы с радиально открытым углом

При переломах с углом, открытым радиально, хирург берет ладонь потерпевшего, как для рукопожатия, и осуществляет полную супинацию ладони и предплечья, сгибая предплечье до прямого угла в локтевом суставе при умеренной тракции по оси.
Затем, не меняя положения и тяги, передает руку второму помощнику, а сам на высоте деформации с нарастанием силы нажимает на отломки, устраняя угловое смещение к восстановлению оси предплечья, предотвращая гиперкорекции.
При этом кисть выводится в тыльную флексию с умеренным радиальным отводом. Радиальное отведение кисти приводит к напряжению тыльных и наружных связок, что способствует сопоставлению отломков.
На место перелома кладут ватно-марлевый пелот и накладывают гипсовую иммобилизацию от верхней трети плеча до головок пястных костей.
Переломы с углом, открытым внутрь и вперед

При переломах с углом, открытым внутрь и вперед, помощник фиксирует локоть и верхнюю треть предплечья в положении полной супинации, врач захватывает кисть как для рукопожатия, сгибает предплечье до прямого угла, а кисть переводит в ульнарное отклонение.
При этом напрягается связочно-сумочный аппарат луче-запястного сустава и дистальный отломок лучевой кости отводится от локтевой кости, устраняется угловое смещение, кисть переводят в положение ладонного сгибания, не меняя ее ульнарного отклонения.
Врач передает руку второму помощнику, а сам пальцами давит на высоте деформации на отломки сверху вниз, устраняя смещение с углом, открытым в ладонную сторону, восстанавливая ось предплечья.
Накладывают ватно-марлевый пелот на место перелома, иммобилизацию проводят гипсовой повязкой от верхней трети плеча до головок пястных костей при супинированном, согнутом под прямым углом предплечье.
Кисть фиксируют в положении умеренной ладонной флексии с локтевым отводом. После затвердевания гипса делают рентгеновский снимок. Если добиться сопоставления отломков не удается, пострадавшего направляют на оперативное лечение.
У пострадавших на 7-9-й день после сопоставления отломков вследствие падения реактивного отека повязка становится свободной, необходимо ее подтянуть и сделать контрольный рентгеновский снимок.
Убедившись, что вторичное смещение не наступило, продолжают амбулаторное лечение в течение 7-8 недель. Трудоспособность восстанавливается через 9-10 недель.
В случаях, когда возникло вторичное смещение, пострадавшего направляют на оперативное лечение. Таким образом, оперативное лечение показано в случае невозможности достичь сиюминутного сопоставления отломков, при вторичных смещениях отломков в гипсовой повязке, косых и винтовых плоскостях перелома, интерпозиции, при осколочных и двойных переломах.
Оперативное лечение
Оперативное лечение состоит в открытом сопоставлении отломков и остеосинтезе их. Остеосинтез должен быть стабильным, что позволяет проводить раннее функциональное лечение.
Переломы диафиза лучевой кости требуют обязательного полного устранения смещений отломков, как залога восстановления ротационных движений предплечья, работоспособности.
Реабилитация
Движения пальцами кисти начинают через 5-7 дней после оперативного вмешательства. ЛФК локтевого сустава разрешается через три месяца с момента травмы, не зависимо от метода лечения. Если стабильность фиксации фрагментов при остеосинтезе сомнительная, тогда дистальное или проксимальное радиоульнарное сочленение фиксируют спицами Киршнера на 3-6 недель, для предотвращения ротационных смещений и нарушения репаративного остеогенеза.
Источник
Перелом диафиза лучевой кости. Диагностика и лечение
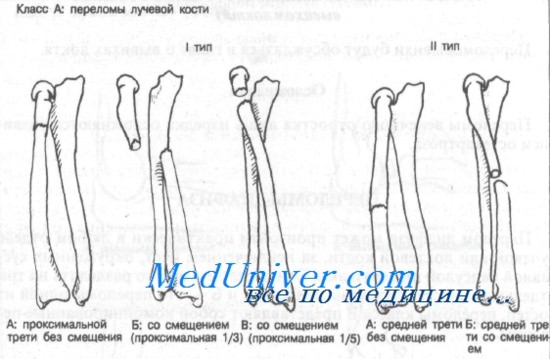
Перелом диафиза может произойти практически в любом отделе лучевой или локтевой кости, за исключением мест, окруженных суставной капсулой или связками. Эти переломы можно разделить на три отдельных класса: переломы классов А и Б — это переломы одной из костей, переломы класса В представляют собой комбинированные переломы.
Переломы лучевой кости в зависимости от прикрепления мышц и смещения фрагментов могут быть разделены на три группы. Первая группа включает переломы проксимальной трети диафиза лучевой кости дистальнее места прикрепления супинатора и двуглавой мышцы плеча. Обе эти мышцы обеспечивают супинацию или приводят к смещению проксимального отдела лучевой кости. Ко второй группе относятся переломы средней трети диафиза, где прикрепляющийся пронатор обеспечивает пронацию.
В третью группу входят переломы дистального отдела диафиза лучевой кости. В этом месте прикреплен квадратный пронатор, оказывающий пронирующее действие на костные фрагменты.
Переломы диафиза лучевой кости чаще происходят на границе средней и дистальной трети. Именно в этом месте кость окружена наиболее тонким мышечным слоем и, следовательно, более подвержена прямой травме.
Наиболее часто встречающийся механизм — это прямой удар по диафизу лучевой кости.
Над местом повреждения определяется усиливающаяся при прямой пальпации или продольной компрессии болезненность. В области дистального лучелоктевого сустава она может быть следствием подвывиха или вывиха.
Как правило, достаточно типичных переднезадней и боковой проекций. Переломы диафиза лучевой кости нередко сочетаются с серьезными, но часто скрытыми повреждениями локтевого и лучезапястного суставов.
Аксиома: переломы дистального отдела лучевой кости часто сочетаются с вывихами в дистальном лучелоктевом суставе.
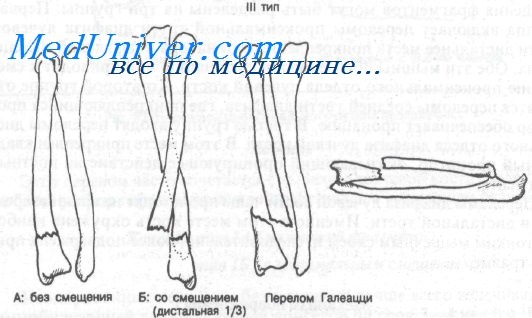
Перелом дистального отдела диафиза в сочетании с вывихом головки локтевой кости обычно называют переломом Галеации.
Лечение переломов диафиза лучевой кости
Класс А: тип IA (проксимальные без смещения). Эти переломы редко и требуют неотложного направления к ортопеду. Оказываемая неотложная помощь должна включать наложение большой гипсовой повязки или передней и задней лонгет (см. Приложение). Локтевой сустав фиксируют в положении сгибания под углом 90°, предплечье — в положении супинации. Необходима рентгенография для выявления смещения.
Класс А: тип IБ (смещение проксимальной трети). Показано неотложное направление к ортопеду, поскольку методом выбора является открытая репозиция и внутренняя фиксация. Неотложная помощь должна включать иммобилизацию длинной задней лонгетой с предплечьем в положении супинации и локтевым суставом в положении сгибания под углом 90°.
Класс А: тип IB (смещение проксимальной пятой части фрагмента лучевой кости). Показана консультация ортопеда, поскольку метод лечения этих переломов остается спорным. Из-за малого размера проксимального фрагмента внутренняя фиксация трудна. Большинство больных лечат путем закрытой репозиции с наложением длинной гипсовой повязки или переднезадней лонгеты. Локтевому суставу придают положение сгибания под углом 90°, а предплечье — в положении супинации.
Класс А: тип IIА (переломы средней трети без смещения). После иммобилизации длинной гипсовой повязкой или переднезадней лонгетой показано направление к специалисту. Локтевой сустав должен быть в положении сгибания под углом 90°, а предплечье — в положении умеренной супинации. Необходима последующая контрольная рентгенография.
Класс А: тип IIБ (переломы средней трети со смещением). Больного следует немедленно направить к специалисту, поскольку методом выбора является открытая репозиция и внутренняя фиксация.
Но сначала иммобилизуйте конечность в положении сгибания локтевого сустава 90° и с умеренной супинацией предплечья.
Класс А: тип IIIА (без смещения). Этот перелом может сочетаться с подвывихом в дистальном луче-локтевом суставе. После иммобилизации длинной гипсовой повязкой или переднезадней лонгетой (см. Приложение) показано направление к ортопеду. Локоть фиксируют под углом 90°, предплечье — в положении пронации.
Класс А: тип IIIБ (со смещением дистальной трети и перелом Галеацци). Переломы этого типа встречаются часто и требуют срочного направления к ортопеду, поскольку методом выбора является открытая репозиция с внутренней фиксацией. Линия перелома, как правило, поперечная или косая, без раздробления, с угловым смещением дистального фрагмента лучевой кости в дорсальном направлении.
Аксиома: перелом Галеацци обычно сочетается с подвывихом в дистальном луче-локтевом суставе (в остром или позднем периоде).
Осложнения переломов диафиза лучевой кости
Переломы диафиза лучевой кости часто сопровождаются осложнениями. Для профилактики последних следует учитывать ряд факторов.
1. Перелом без смещения может позже стать смещенным из-за мышечной тяги и расхождения фрагментов, несмотря на иммобилизацию. Необходима повторная рентгенография для контроля правильности стояния отломков.
2. В результате неадекватной репозиции или иммобилизации может наблюдаться неправильное сращение или несращение.
3. При лечении этих переломов необходимо своевременное выявление и лечение ротационных деформаций.
4. Переломам диафиза лучевой кости часто сопутствует подвывих или вывих в дистальном лучелоктевом суставе.
5. При переломах диафиза лучевой кости сосудисто-нервные повреждения редки.
— Также рекомендуем «Переломы диафиза локтевой кости. Диагностика и лечение»
Оглавление темы «Переломы костей предплечья, плеча»:
- Перелом диафиза лучевой кости. Диагностика и лечение
- Переломы диафиза локтевой кости. Диагностика и лечение
- Перелом локтевой кости III типа — переломы Монтеджи. Диагностика и лечение
- Сочетанные переломы лучевой и локтевой костей. Диагностика и лечение
- Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
- Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение
- Краевые переломы лучевой кости I типа — переломы Бартона. Диагностика и лечение
- Переломы дистального отдела плечевой кости. Классификация, диагностика и лечение
- Надмыщелковые разгибательные переломы плечевой кости. Диагностика и лечение
- Надмыщелковые сгибательные переломы плечевой кости. Диагностика и лечение
Источник
.jpg) Эти повреждения относятся к редко встречающимся переломам, но они возникают чаще, чем изолированные переломы диафиза локтевой кости. Переломы чаще происходят в средней и дистальной части предплечья в результате непрямого или прямого приложения травмирующей силы. При непрямой травме причиной перелома чаще всего бывает падение на разогнутую кисть при некотором сгибании предплечья в локтевом суставе.
Эти повреждения относятся к редко встречающимся переломам, но они возникают чаще, чем изолированные переломы диафиза локтевой кости. Переломы чаще происходят в средней и дистальной части предплечья в результате непрямого или прямого приложения травмирующей силы. При непрямой травме причиной перелома чаще всего бывает падение на разогнутую кисть при некотором сгибании предплечья в локтевом суставе.
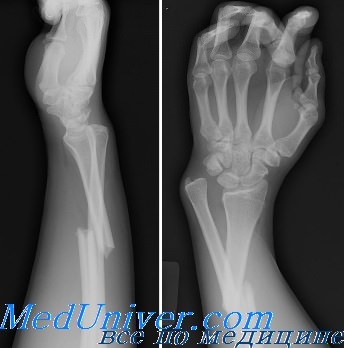
Диагностика перелома лучевой кости более сложна, чем перелома локтевой. Лучевая кость, особенно в верхней и средней третях, прикрыта мышечным массивом, поэтому деформация предплечья менее выражена. Однако, учитывая характер травмы, резкую локализованную болезненность, иногда ощущаемую при пальпации крепитацию отломков, можно заподозрить наличие перелома. Сгибание и разгибание предплечья почти не ограничены, но пронация и супинация невозможны; при попытке активно или пассивно произвести эти движения возникает резкая боль. Дистальная часть предплечья и кисть находятся в положении пронации. Рентгенограмма в двух проекциях позволяет уточнить локализацию и характер перелома (рис. 36).
Вследствие ретракции мышц и направления действующей силы при прямой травме отломки могут смещаться во всех направлениях, но не по длине, поскольку целая локтевая кость является как бы распоркой. В связи с сокращением определенных мышц, прикрепляющихся к проксимальному и дистальному отломкам, при смещении фрагментов выявляются определенные закономерности, которые следует учитывать при репозиции отломков.
Рис. 36. Изолированный перелом диафиза лучевой кости. 
При переломах в верхней трети лучевой кости проксимальный отломок в результате сокращения двуглавой мышцы плеча и малого супинатора смещается кпереди, принимает положение крайней супинации и немного отводится в сторону. Дистальный отломок при сокращении круглого и квадратного пронаторов находится в положении резкой пронации и смещен кпереди и в ульнарную сторону. Таким образом, отломки ротированы в разных направлениях, при этом угол смещения открыт кнаружи.
При переломах в нижней трети на проксимальный отломок действуют сократившаяся двуглавая мышца, малый супинатор и круглый пронатор. Поскольку при этом двуглавая мышца и малый супинатор преобладают над круглым пронатором, проксимальный отломок смещается кпереди и принимает положение супинации. Дистальный отломок под действием сократившегося квадратного пронатора смешается в локтевую сторону и пронируется, При переломе в нижней трети отломки также находятся в положении ротации в разных направлениях и смешаются под углом, открытым кнаружи. В обоих положениях смещение фрагментов крайне неблагоприятно влияет на последующую функцию предплечья. Неправильное положение фрагментов усугубляется тем, что они находятся под влиянием действия сократившихся мышц, удерживающих их в разных направлениях, и репозиция их консервативными методами не только крайне затруднена, но иногда невозможна. При изолированных переломах диафиза лучевой кости часто приходится прибегать к оперативному лечению.
С точки зрения прогноза и возможности сопоставления отломков изолированные диафизарные переломы лучевой кости можно разделить на две группы. К первой относятся повреждения с относительно благоприятным смещением фрагментов, когда они соприкасаются, образуя угол, открытый в локтевую сторону и кнутри. Вторую группу составляют переломы с неблагоприятными, описанными выше смещениями.
При переломах первой группы с помощью консервативных методов почти всегда можно сопоставить отломки в выгодном для функции положении, в то время как при переломах второй группы это удается не всегда.
Репозицию следует проводить под наркозом, так как только при полностью расслабленной мускулатуре можно воздействовать на фрагменты.
Сопоставлять отломки лучше ручным способом (рис. 37) с помощью двух помощников. Больного укладывают на стол. После того как мускулатура расслабится, первый помощник отводит и фиксирует руку. Врач разгибает предплечье; захватывает кисть больного и супинирует дистальную часть предплечья, стараясь произвести полную супинацию. Затем он сгибает предплечье до прямого угла и в таком положении передает кисть второму помощнику, а сам надавливает на лучевую кость в направлении снаружи внутрь и сзади наперед. Второй помощник в это время производит отведение и тыльное сгибание кисти. Давление на лучевую кость должно быть плавным’и осторожным, чтобы отломки не сместились под углом, открытым кнаружи. После рентгенологического исследования, если отломки хорошо сопоставлены, накладывают циркулярную гипсовую повязку от верхней трети плеча до пястно-фаланговых суставов. Предплечье должно находиться в положении полной супинации и согнуто в локтевом суставе под прямым углом.

Рис. 37. Ручная репозиция при переломе костей предплечья.
При репозиции отломков с менее благоприятным смещением после наступления расслабления мышц один из помощников удерживает руку за плечо. Хирург захватывает кисть больного и разгибает предплечье. Кисть он сгибает, придает ей положение ульнарной девиации и в таком положении передает второму помощнику. При ульнарном отклонении кисти напрягаются связки лучезапястного сустава и дистапьный отломок смещается кнаружи. Хирург нащупывает проксимальный отломок и старается сместить его также кнаружи и кзади. После рентгенологического контроля (обязательно в двух проекциях), если отломки находятся в правильном положении, накладывают циркулярную гипсовую повязку от верхней трети плеча до пястно-фаланговых суставов. Предплечье должно находиться под прямым углом, а кисть — в положении сгибания и локтевого отведения.
Как уже отмечалось, небольшим угловым смещением отломков, когда угол между отломками открыт в локтевую сторону, можно пренебречь, так как при этом пронация и супинация предплечья не нарушены. Вместе с тем даже небольшое смещение отломков под углом, открытым в лучевую сторону, оставлять нельзя, потому что при этом будут затруднены весьма важные для функции предплечья супинационные и пронационные движения. Вправление фрагментов с помощью аппаратов не позволяет воздействовать на отломки, находящиеся в неправильном положении. Если произвести репозицию не удается, то больного следует направить в стационар для оперативного лечения.
После наложения гипсовой повязки больной должен являться к врачу ежедневно в течение 5—7 дней для проверки положения отломков и состояния руки, так как после спадения отека весьма часто наступает вторичное смещение фрагментов под гипсовой повязкой. При вторичном смещении отломков больного необходимо направить на оперативное лечение.
Если отломки под гипсовой повязкой находятся в приданном им положении, то с первых дней рекомендуется производить активные движения пальцами и в плечевом суставе. Циркулярную гипсовую повязку накладывают не менее чем на 4—5 нед. После этого ее следует снять, сделать контрольную рентгенограмму и, если сращение недостаточно хорошее, наложить заднюю гипсовую лонгету от верхней трети плеча до пястно-фаланговых суставов. Если сращение протекает нормально, то через 6 нед можно 2—3 раза в день на 10—15 мин вынимать руку из лонгеты и производить ею движения вначале только сгибательные и разгибательные, а затем легкие пронационные и супинационные. При нормальном мозолеобразовании функция предплечья восстанавливается спустя 8—9 нед, а трудоспособность в зависимости от выполняемой работы — через 9—10 нед.
Наблюдение за больным и последующее лечение в амбулаторных условиях в послеоперационном периоде зависят от характера вмешательства и способа фиксации фрагментов. Если произведена только открытая репозиция без дополнительной фиксации фрагментов, то послеоперационное ведение больного ничем не отличается от консервативного лечения. Если же отломки фиксированы металлическим или каким-либо другим фиксатором, который прочно удерживает фрагменты в правильном положении, то продолжительность фиксации гипсовой повязкой может быть уменьшена. Однако снимать повязку следует только после того, как хирург при рентгенологическом исследовании убедится в хорошей консолидации отломков.
Дубров Я.Г. Амбулаторная травматология, 1986г.
Еще статьи на эту тему:
— Перелом локтевой кости в верхней трети с вывихом головки лучевой кости (перелом Монтеджи)
Источник