Эпифизарный переломы большеберцовой кости
Подмыщелковые и эпифизарные переломы большеберцовой кости. Диагностика и лечение
Подмыщелковый перелом захватывает проксимальный метафиз большеберцовой кости и, как правило, является косым или поперечным. Линия перелома может распространяться в коленный сустав.
Подмыщелковый перелом заключается в воздействии ротационной или угловой силы в сочетании с вертикальной компрессией.
У больного отмечаются болезненность и припухлость в месте повреждения. Наличие гемартроза может указывать на распространение линии перелома в полость сустава.
Для диагностики этого перелома достаточно снимков в обычных проекциях.
Сопутствующим повреждением часто является перелом мыщелка большеберцовой кости.
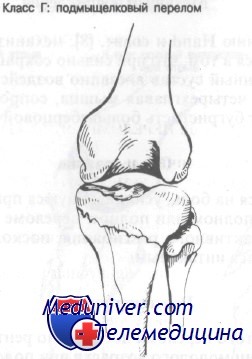
Лечение подмыщелкового перелома большеберцовой кости
Неотложная помощь включает лед, иммобилизацию конечности задней гипсовой лонгетой и срочную консультацию. Стабильные внесуставные поперечные переломы без смещения обычно лечат иммобилизацией в длинной гипсовой повязке в течение 8 нед. Оскольчатые переломы или переломы, имеющие мыщелковый компонент, подлежат открытой репозиции и внутренней фиксации или лечению скелетным вытяжением.
Подмыщелковые переломы часто сочетаются с переломами мыщелков и поэтому имеют тенденцию к осложнениям. Для рассмотрения этих осложнений читателю следует обратиться к разделу о переломах мыщелков.
Класс Д: переломы эпифиза большеберцовой кости
Переломы эпифиза большеберцовой кости нетипичны и встречаются реже переломов дистального отдела бедра или переломов бугристости большеберцовой кости.
Обычно обусловлен сильным вальгусным или варусным давлением на колено.
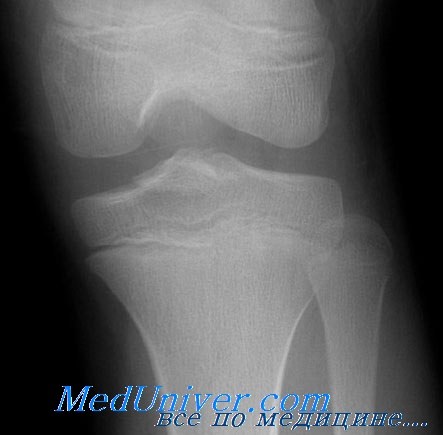
У больного отмечаются боли и деформация в области коленного сустава. При осмотре часто заметна угловая деформация. При этих переломах, как правило, гемартроза нет.
Большая часть переломов относится к II типу по класссификации Salter—Harris и для точной диагностики требует сравнительных проекций.
Переломы эпифиза большеберцовой кости изредка сопровождаются повреждением связок или менисков.
Лечение эпифизарных переломов большеберцовой кости
Неотложная помощь включает лед, иммобилизацию задней лонгетой и срочную консультацию ортопеда для проведения репозиции. После репозиции у большинства больных показана иммобилизация длинной гипсовой повязкой сроком на 6 нед.
После отрыва проксимального эпифиза большеберцовой кости может нарушаться рост кости.
— Также рекомендуем «Проксимальные переломы малоберцовой кости. Диагностика и лечение»
Оглавление темы «Переломы бедра, костей голени»:
- Межвертельный перелом бедра. Диагностика и лечение
- Вертельные и подвертельные переломы бедра. Диагностика и лечение
- Переломы диафиза бедренной кости. Классификация, диагностика и лечение
- Переломы дистального отдела бедренной кости. Классификация, диагностика и лечение
- Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение
- Переломы межмыщелкового возвышения большеберцовой кости. Классификация, диагностика и лечение
- Перелом бугристости большеберцовой кости. Классификация, диагностика и лечение
- Подмыщелковые и эпифизарные переломы большеберцовой кости. Диагностика и лечение
- Проксимальные переломы малоберцовой кости. Диагностика и лечение
- Переломы надколенника. Классификация, диагностика и лечение
Источник
содержание ..
80
81
82
83
84
85
86
87
88
Лечение дистальных эпифизеолизов и переломов эпифизов большеберцовой
кости у детей
Лечение эпифизеолиза без заметного смещения заключается в иммобилизации
гипсовой повязкой в течение 3-б нед. При смещении показана тщательная и
щадящая ручная репозиция с наложением гипсовой повязки на 6 нед. Техника
репозиции такая же, как и при переломах лодыжек. Если репозиция не
удается, показано скелетное вытяжение за пяточную кость с корригирующими
тягами. Повреждение ростковых слоев эпифизарного хряща при эпифизеолизах
и преждевременное замыкание эпифизарной зоны наблюдаются редко. Это
указывает на то, что эпифизеолиз по существу является метафизарным
переломом вблизи ростковой линии, а не разрывом эпифизарного хряща.
Данные первичного клинического и рентгенологического обследования не
позволяют определить действительную тяжесть повреждения эпифизарного
хряща. Только динамическое наблюдение до периода полной перестройки
мозоли при эпифизеолизе или замыкания ростковой зоны при переломе
эпифиза позволяет своевременно выявлять нарушение роста. Как показал А.
Ф. Бухны (1964), важным симптомом, позволяющим в ранние сроки выявить
нарушения роста и начало деформации нижней трети голени после перелома
внутреннего отдела эпифиза, является неравномерное отодвигание
поперечной линии роста от эпифизарной зоны. Развивающаяся и
прогрессирующая в ряде случаев, даже после тщательной репозиции,
длительной разгрузки и иммобилизации, варусная деформация нижней трети
голени после перелома внутреннего отдела эпифиза должна быть
своевременно устранена корригирующей остеотомией до прекращения роста,
т. е. при открытых эпифизарных зонах, чтобы предупредить развитие
вторичных деформаций стопы.
Лечение переломов эпифиза без смещений заключается в иммобилизации
голеностопного сустава циркулярной гипсовой повязкой от пальцев до
верхней трети голени в течение 4-6 нед. При переломах дистального
эпифиза большеберцовой кости со смещением производится репозиция
щадящими приемами. Чтобы не вызвать дополнительного повреждения
эпифизарного хряща, вправление лучше производить под общим
обезболиванием.
Для разгрузки поврежденной части эпифиза после репозиции в гипсовой
повязке придают соответствующее положение стопе: при повреждении
внутренней части – легкое вальгусное, при повреждении наружной –
варусное. Гипсовую повязку накладывают на 6 нед. Нагрузка на ногу
разрешается через 8-10 нед после травмы при условии ношения
ортопедического ботинка, разгружающего поврежденный отдел эпифиза. После
снятия гипсовой повязки лечение такое же, как и при переломах лодыжек с
вывихом стопы.
Оперативное лечение переломов лодыжек
Тщательное изучение отдаленных результатов лечения переломов лодыжек
показывает, что в большинстве случаев такие осложнения, как постоянные
боли, отек, деформация, артроз, ограничение движения голеностопного
сустава, плоскостопие, хромота, неуверенность при ходьбе, объясняются
оставшимся смещением лодыжек, несращением перелома внутренней Лодыжки,
большим или меньшим расхождением вилки сустава, подвывихом стопы и т. п.
Отсюда можно сделать вывод, что для улучшения результатов лечения при
некоторых видах переломов лодыжек с. самого начала показано оперативное
лечение.
Оперативное лечение показано при невправимых, трудно репонируемых, плохо
удерживаемых и легко смещающихся переломах лодыжек. Более подробно об
этом будет сказано при разборе соответствующих видов переломов. Само
собой разумеется, что операция показана во всех случаях, когда попытка
вправить свежий перелом не увенчалась успехом, а также при застарелых
невправленных и несросшихся переломах лодыжек, при выраженных нарушениях
статики и функции, артрозах и болях в голеностопном суставе. Операцию
лучше всего делать на 2-5-й день после травмы; отек и гематома
противопоказанием к операции не служат.
Операция производится под внутрикостным или общим обезболиванием. После
остеосинтеза и зашивания раны местно вводят антибиотики (пенициллин,
стрептомицин и др.) и всегда накладывают гипсовую повязку. В случаях
нарастания отека гипсовую повязку следует рассечь. На следующий день или
через день контролируют рану и накладывают повязку со спиртом. Обычно
при гладком течении через 3- 4 нед после операции гипсовая повязка
перекладывается на срок, обычный для таких же переломов, леченных
консервативно. После снятия гипсовой повязки, так же как и после
консервативного лечения, рекомендуются лечебная гимнастика,
физиотерапия, ношение супинатора и ортопедических ботинок или ботинок со
шнурками на низком каблуке и с супинатором.
Рис. 199. Невправимый перелом внутренней лодыжки вследствие интерпозиции
сухожилия задней большеберцовой мышцы.
Остеосинтез при переломе внутренней лодыжки
Операция должна производиться в следующих случаях: когда, несмотря на
попытки вправления, на рентгенограммах видно, что между основанием
внутренней лодыжки и поверхностью перелома большеберцовой кости остался
диастаз; когда рентгенограмма в боковой проекции показывает, что
внутренняя лодыжка своим основанием повернулась вперед, не соприкасается
на всем протяжении с плоскостью перелома большеберцовой кости и стоит к
ней под углом, открытым кпереди (рис. 199). Нередко хирурги
недооценивают это, считая, что при отсутствии подвывиха стопы в таких
случаях можно ограничиться наложением гипсовой повязки. Между тем
указанное положение внутренней лодыжки создает благоприятные условия для
частичного рассасывания основания ее, увеличения диастаза, образования
ложного сустава, фиброзного, а не костного сращения перелома,
результатами которого являются постоянная неустойчивость в голеностопном
суставе, частое подвертывание стопы и боли в голеностопном суставе. Во
многих случаях неудавшееся вправление и некостное сращение объясняются
интерпозицией мягких тканей. Эти моменты служат обоснованием для
оперативного лечения таких переломов внутренней лодыжки.
Техника операции. Делают продольный разрез на 2-3 см выше основания и
ниже верхушки лодыжки. Края кожной раны несколько отсепаровывают от
подлежащих мягких тканей и раздвигают крючками. Связки, Прикрепляющиеся
к лодыжке, следует щадить. В ране видна линия перелома. Отломавшаяся
внутренняя лодыжка, имеющая треугольную форму, обычно смещена книзу или
повернута вокруг своей верхушки основанием кпереди или кнутри или
кнаружи. Между ней и ее основанием на большеберцовой кости после
удаления сгустков крови видны ущемившиеся обрывки надкостницы и связок.
После удаления мелких костных осколков обнажаются плоскость перелома
большеберцовой кости и основание внутренней лодыжки. Сопоставить их
удается легко и точно. При изолированном переломе внутренней лодыжки
часто достаточно фиксировать лодыжку к основанию ее на большеберцовой
кости с помощью циркулярного кетгутового шва вокруг лодыжки.
Если внутренняя лодыжка после вправления легко смещается и ее трудно
удержать, а также при полифокальных повреждениях мы скрепляем ее с
большеберцовой костью с помощью двухлопастного небольшого гвоздя или
винта. Гвоздь вколачивают в большеберцовую кость через
верхушку лодыжки перпендикулярно плоскости перелома. Длина гвоздя 3-4
см, ширина лопастей
1,5-2,5 мм.
Рану зашивают наглухо и тут же накладывают гипсовую повязку до колена.
Швы снимают на 7-8-й день. Дальнейшее лечение такое же, как при переломе
внутренней лодыжки без смещения. Гвоздь удаляют под местным
обезболиванием через 2-3 мес после операции.
Для остеосинтеза внутренней лодыжки мы также пользуемся одной или, двумя
тонкими спицами, винтом из нержавеющей стали или титана и тонким костным
штифтом. В последнем случае через внутреннюю лодыжку предварительно
просверливают канал.
Остеосинтез при расхождении вилки голеностопного сустава
Диастаз между нижними концами берцовых костей происходит при разрыве
передней и задней связок наружной лодыжки, частичном надрыве межкостной
перепонки и переломе наружного края большеберцовой кости. Расхождение
вилки голеностопного сустава может быть самостоятельным видом
повреждения или встречается при винтообразных переломах наружной
лодыжки, когда плоскость перелома проходит на уровне нижнего
межберцового соединения, либо при надлодыжечных переломах малоберцовой
кости, сопровождающихся разрывом связок нижнего межберцового соединения.
В большинстве случаев стопа при этом смещена кнаружи; значительно реже
таранная кость частично вклинивается между разошедшимися берцовыми
костями. Нередко можно отметить, что при вправлении переломов лодыжек не
обращают должного внимания на «небольшой диастаз» между берцовыми
костями. Между тем перелом лодыжек можно считать вправленным лишь в том
случае, когда на рентгенограмме в переднезадней проекции видно, что
лодыжки вправлены, суставная щель имеет на всем протяжении одинаковую
ширину и диастаз между берцовыми костями устранен, т. е. внутренняя
поверхность наружной лодыжки расположена в малоберцовой вырезке нижнего
конца большеберцовой кости. В противном случае в дальнейшем остается
неустойчивость в голеностопном суставе, подвертывание стопы
рецидивирует, сопровождаясь болью и отеком. Если имеется полный диастаз
и вправление разошедшегося межберцового соединения представляет
трудности или его не удается устранить обычными приемами, показано
оперативное лечение.
Техника операции. Делают разрез длиной 8 см по передненаружной
поверхности дистальной части малоберцовой кости, начиная на 5 см выше и
кончая на 3 см ниже суставной щели. Края кожной раны отсепаровывают так,
чтобы стали доступны боковая поверхность наружной лодыжки, межберцовое
сочленение и нижняя надсуставная часть малоберцовой кости. Для того
чтобы обнажить переднюю поверхность нижнего межберцового соединения,
рассекают в продольном направлении фасцию голени и лежащую на уровне
голеностопного сустава крестообразную связку, а иногда и расположенную
несколько выше поперечную связку голени. Затем сухожилия разгибателей
оттягивают кнутри. Гематому в области межберцового соединения удаляют.
Когда имеется небольшой свободный костный отломок, оторвавшийся от
наружного края большеберцовой кости, лучше его удалить. Вправить
наружную лодыжку в малоберцовую вырезку большеберцовой кости удается
легко путем их сопоставления и сжатия вилки. Сближенные берцовые кости
необходимо фиксировать, так как они легко расходятся. Для этого мы
пользуемся специальным болтом или длинным винтом. Болт лучше вводить по
углом 45° по фронтальной плоскости снаружи внутрь. Для этого
предварительно просверливают канал через малоберцовую кость, межберцовое
соединение и большеберцовую кость. На другой конец болта, введенного в
просверленный канал, надевают гайку, которую завинчивают. Для того чтобы
не слишком сжать и не сузить вилку голеностопного сустава, что может
быть причиной ограничения движений, в момент завинчивания гайки стопу
следует установить в положении разгибания (рис. 200, 201) и в конце
проверить степень движений в голеностопном суставе. Далее сухожилия
разгибателей укладывают на место и сшивают крестообразную и поперечную
связки голени,
рассеченные в начале операции. Кожную рану зашивают и накладывают глухую
гипсовую повязку до колена; стопа при этом устанавливается под углом
90°.
В ряде случаев можно создать искусственную межберцовую связку из
замороженного сухожилия или фасции, а также из тонкой лавсановой ленты.
При небольших расхождениях малоберцовую кость в межберцовом сочленении
можно фиксировать шелковыми узловыми швами, наложенными на разорванные
связки. Через 10-15 дней разрешается ходить в гипсовой повязке без
нагрузки на ногу в течение 5-6 нед. Срок ношения гипсовой повязки
зависит от характера перелома лодыжек и колеблется от 2 до 3 мес. Болт
или винт удаляют под местным обезболиванием через 4-6 мес после
операции.
Рис. 200. Перелом лодыжек с расхождением вилки голеностопного сустава;
остеосинтез внутренней лодыжки винтом и межберцового соединения болтом.
Остеосинтез при переломе наружной лодыжки
Показания к операции: 1) косые и винтообразные переломы со смещением или
отхождением наружной лодыжки на уровне межберцового соединения; 2)
надлодыжечные переломы малоберцовой кости с расхождением дистального
отломка в межберцовом соединении; 3) отрывные переломы, обычно
поперечные, со смещением и отхождением наружной лодыжки; 4) не
поддающиеся вправлению винтообразные ротированные переломы наружной
лодыжки на уровне межберцового соединения, при которых проксимальный
конец малоберцовой кости сместился и плотно защелкнулся за заднебоковым
ребром большеберцовой кости; при этом также происходят разрыв
дельтовидной связки и смещение стопы в голеностопном суставе кнаружи и
кзади (рис. 202); 5) смещение сломавшейся малоберцовой кости с
укоренением, ротацией и отклонением наружной лодыжки.
Рис. 201. Перелом лодыжек; разрыв нижнего синдесмоза, вывих стопы
кнаружи и кзади (а).
Остеосинтез болтом и спицами (б); после удаления фиксаторов (в).
Рис. 202. Невправимый перелом наружной лодыжки; спиральный перелом
наружной лодыжки и смещение ее позади большеберцовой кости; подвывих
стопы кзади.
Рис. 203. Винтообразный перелом наружной лодыжки на уровне межберцового
синдесмоза.
Внутрикостный остеосинтез.
Техника операции. Когда имеется расхождение вилки голеностопного сустава
и наружная лодыжка сломана на уровне его или сломана малоберцовая кость
в надлодыжечной области, применяют тот же разрез и такие же приемы для
сближения обеих костей в межберцовом соединении. После устранения
смещения и сопоставления отломков в правильном положении болт или винт
вводят в наружную лодыжку снаружи, почти у самой верхушки, косо снизу
вверх и внутрь в большеберцовую кость через межберцовое соединение. При
переломах наружной лодыжки без расхождения вилки голеностопного сустава
после сопоставления отломков в верхушку лодыжки в продольном направлении
кверху вводят тонкий круглый или плоский гвоздь или спицу, которую
проводят в проксимальный отломок на 5-7 см выше плоскости перелома (рис.
203).
После операции на 2 мес накладывают гипсовую повязку до колена. Швы
снимают на 7-8-й день. Ходить разрешают в гипсовой повязке с нагрузкой
на ногу через 4-6 нед после операции. Гвоздь удаляют через 4 мес.
содержание ..
80
81
82
83
84
85
86
87
88
Источник
Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение
Переломы проксимального отдела большеберцовой кости включают переломы, располагающиеся выше бугристости большеберцовой кости. Их следует разделить на внесуставные и внутрисуставные. К внутрисуставным переломам относятся повреждения мыщелков, в то время как к внесуставным — переломы межмыщелкового возвышения, бугорков и подмыщелковые переломы. Эпифизарные переломы большеберцовой кости считают внутрисуставными. Переломы проксимального отдела малоберцовой кости особого значения не имеют, поскольку малоберцовая кость не несет весовой нагрузки.
Внутренний и наружный мыщелки большеберцовой кости формируют площадку, передающую вес тела от мыщелков бедра к диафизу большеберцовой кости. Переломы мыщелков, как правило, связаны с некоторой степенью раздавливания кости вследствие осевой передачи веса тела. Кроме того, раздавливание мыщелка приводит к вальгусной или варусной деформации коленного сустава. Как показано на рисункежмыщелковое возвышение составляют бугорки, к которым прикреплены крестообразные связки и мениски.
Основы анатомии коленного сустава
На основании анатомических признаков переломы проксимального отдела большеберцовой кости можно разделить на пять категорий:
Класс А: переломы мыщелков
Класс Б: переломы бугорков
Класс В: переломы бугристости большеберцовой кости
Класс Г: подмыщелковые переломы
Класс Д: переломы эпифизеолизов, переломы проксимального отдела малоберцовой кости
Класс А: переломы мыщелков большеберцовой кости
Переломы мыщелков большеберцовой кости встречаются нередко. Они были классифицированы Hohl на основании анатомических данных и принципов лечения. Рассматривая переломы мыщелков большеберцовой кости, следует указать, что под отломом мыщелка имеют в виду смещение вниз его более чем на 4 мм. Серьезная деформация коленного сустава может возникнуть после, казалось бы, незначительных переломов проксимального отдела большеберцовой кости у детей. Причина ее остается неясной. Она появляется у детей до 4-летнего возраста и проявляется вальгусной деформацией коленного сустава через 6—15 мес после травмы.
Создается впечатление, что развитие этой деформации происходит в первую очередь из-за искривления диафиза большеберцовой кости ниже места перелома. Поэтому врачу неотложной помощи не следует лечить переломы проксимального отдела большеберцовой кости у детей независимо от того, насколько простыми они могут показаться с первого взгляда.
Скрытые переломы мыщелков большеберцовой кости возможны и у пожилых людей. Первичные рентгенограммы представляются в норме; тем не менее больные продолжают жаловаться на боли, особенно в области внутреннего мыщелка. Эти переломы — усталостные и при подозрении на них следует провести сканограмму.
Силы, в норме действующие на суставную площадку большеберцовой кости, влючают сдавление по оси с одновременной ротацией. Переломы происходят, когда одна из сил превосходит прочность кости. Переломы, возникающие от действия прямого механизма, например падения с высоты, составляют около 20% переломов мыщелков. Дорожно-транспортные происшествия, когда бампер автомобиля наносит удар по проксимальному отделу большеберцовой кости, являются причиной приблизительно 50% этих переломов. Остальные переломы вызываются комбинацией сдавления по оси и одновременного ротационного напряжения.
Переломы наружной площадки большеберцовой кости обычно происходят при насильственном отведении ноги. Переломы медиальной площадки, как правило, результат сильного приведения дистального отдела голени. Если в момент повреждения колено разогнуто, чаще возникает передний перелом. Большинство поздних мыщелковых переломов происходит при травме, когда коленный сустав в момент удара был согнут.
Как правило, больной жалуется на боль и припухлость, при этом его колено слегка согнуто. При осмотре часто можно обнаружить ссадину, указывающую на место удара, а также выпот и уменьшение объема движений из-за болей. Вальгусная или варусная деформация обычно указывает на отлом мыщелка. После выполнения простых рентгенограмм для диагностики скрытых повреждений связок или менисков могут потребоваться рентгенограммы под нагрузкой.
Для выявления этих переломов обычно достаточно снимков в боковой и косой проекциях. Кроме того, для оценки степени вдавления очень информативным может оказаться снимок суставной площадки. Анатомически суставная площадка имеет скос назад и вниз. На рутинных рентгенограммах этот скос не будет заметен, что замаскирует некоторые вдавленные переломы. Проекция суставной площадки компенсирует этот скос и позволит точнее выявить вдавленные переломы суставной площадки. При определении протяженности перелома всегда оказываются полезными рентгенограммы в косых проекциях.
Все рентгенограммы коленного сустава необходимо тщательно просмотреть на наличие отрывных фрагментов головки малоберцовой кости, мыщелков бедра и межмыщелкового возвышения, указывающих на повреждение связочного аппарата. Расширение суставной щели в сочетании с переломом противоположного мыщелка предполагает повреждение связок. Для выявления скрытых компрессионных переломов могут понадобиться томограммы.
Проекция суставной площадки большеберцовой кости
Переломы мыщелков большеберцовой кости часто сочетаются с рядом серьезных повреждений коленного сустава.
1. Эти переломы часто сопровождаются повреждениями связок и менисков как по отдельности, так в сочетании. При переломе наружного мыщелка следует заподозрить повреждение коллатеральной связки, передней крестообразной связки и наружного мениска.
2. После этих переломов могут наблюдаться либо острые, либо проявляющиеся позже повреждения сосудов.
Лечение переломов мыщелков большеберцовой кости
Четыре наиболее распространенных способа лечения перелома в зоне коленного сустава включают наложение давящей повязки, закрытую репозицию с наложением гипсовой повязки, скелетное вытяжение и открытую репозицию с внутренней фиксацией. Независимо от способа целями лечения являются:
1) восстановление нормальной суставной поверхности;
2) раннее начало движения в коленном суставе для профилактики контрактуры; 3) воздержание от нагрузки на сустав до полного заживления.
Выбор метода лечения зависит от типа перелома, опыта и мастерства хирурга-ортопеда, возраста больного и его дисциплинированности. Настоятельно рекомендуется срочная консультация хирурга-ортопеда.
Класс А: I тип (без смещения). У соблюдающего режим амбулаторного больного без сопутствующих повреждений связок перелом мыщелка без смещения можно лечить аспирацией гемартроза с последующим наложением давящей повязки. К конечности прикладывают пузырь со льдом и придают ей приподнятое положение не менее чем на 48 ч. Если через 48 ч рентгенограммы остаются без изменений, можно начинать движения в коленном суставе и упражнения для четырехглавой мышцы бедра. До полного выздоровления ногу не следует полностью нагружать. Можно использовать частичную нагрузку с ходьбой на костылях или гипсовый тутор.
Пребывание в гипсовой повязке более 4—8 нед с момента повреждения дисциплинированному больному не рекомендуется из-за высокой частоты развития контрактур коленного сустава. Если больной амбулаторный и не имеет повреждений связок, но в то же время недисциплинирован, рекомендуется иммобилизация гипсовой повязкой. Активные изометрические упражнения для тренировки четырехглавой мышцы бедра следует начинать рано, а гипсовую повязку оставлять до полного заживления. Госпитализированных больных без повреждений связок обычно лечат методом скелетного вытяжения в сочетании с ранними двигательными упражнениями.
Класс А: II тип (локальная компрессия). Неотложное лечение этих переломов зависит от следующих моментов: 1) отрывной перелом мыщелка со смещением его вниз более чем на 8 мм требует оперативной коррекции (поднятия фрагмента): 2) локализация вдавления в переднем или среднем отделах опаснее, чем в заднем; 3) наличия сопутствующих повреждений связок.
При диагностике этих переломов необходимы снимок с выведением проекции суставной площадки и проведение нагрузочных проб для выяснения целостности связок коленного сустава. Если связки повреждены, показано оперативное восстановление. Консервативное лечение перелома без смещения и повреждений связок включает: 1) аспирацию крови при гемартрозе; 2) наложение давящей повязки или задней лонгеты сроком от нескольких дней до 3 нед с полной разгрузкой конечности; 3) раннюю консультацию ортопеда.
Если больной госпитализирован, рекомендуется скелетное вытяжение по Buck с активными двигательными упражнениями.
Класс А: III тип (компрессионный, с отрывом мыщелка). Неотложная помощь при этих переломах включает лед, иммобилизацию задней лонгетой и точную рентгенологическую диагностику со срочным направлением к специалисту. Лечение варьируется от гипсовой иммобилизации с разгрузкой конечности до оперативной репозиции или скелетного вытяжения.
Класс А: IV тип (полный отрыв мыщелка). Неотложное лечение этих переломов включает лед, иммобилизацию и точную рентгенологическую диагностику со срочным направлением к ортопеду. Отщепление 8 мм и более считают значительным смещением, которое лучше лечить методом открытой или закрытой репозиции.
Класс А: V тип (откол). Эти переломы обычно захватывают внутренний мыщелок и могут быть передними или задними. Рекомендуемый метод лечения — открытая репозиция с внутренней фиксацией.
Класс А: VI тип (оскольчатый). Неотложная помощь при этих переломах включает лед, приподнятое положение конечности, иммобилизацию задней лонгетой, аспирацию крови при гемартрозе (при строгом соблюдении правил асептики) и госпитализацию для скелетного вытяжения.
Осложнения переломов мыщелков большеберцовой кости
Переломы мыщелков большеберцовой кости могут сопровождаться развитием нескольких серьезных осложнений.
1. После длительной иммобилизации возможна полная потеря движений в коленном суставе.
2. Несмотря на оптимальное лечение, может развиться дегенеративный артроз.
3. Даже при первично несмещенных переломах в первые несколько недель может развиться угловая деформация коленного сустава.
4. Эти повреждения могут осложниться нестабильностью коленного сустава или рецидивирующим подвывихом из-за разрыва связочного аппарата.
5. Леченные хирургическим методом открытые переломы могут осложниться инфекцией.
6. Туннельный синдром приводит к повреждению сосудисто-нервного пучка и может осложнить лечение этого вида переломов.
— Также рекомендуем «Переломы межмыщелкового возвышения большеберцовой кости. Классификация, диагностика и лечение»
Оглавление темы «Переломы тазового кольца, бедра»:
- Межвертельный перелом бедра. Диагностика и лечение
- Вертельные и подвертельные переломы бедра. Диагностика и лечение
- Переломы диафиза бедренной кости. Классификация, диагностика и лечение
- Переломы дистального отдела бедренной кости. Классификация, диагностика и лечение
- Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение
- Переломы межмыщелкового возвышения большеберцовой кости. Классификация, диагностика и лечение
- Множественные переломы и вывих таза со смещением. Диагностика и лечение
- Перелом вертлужной впадины. Диагностика и лечение
- Перелом головки бедренной кости. Диагностика и лечение
- Перелом шейки бедра. Классификация, диагностика и лечение
Источник