Как спать на боку при переломе бедра
Перелом шейки бедра – это перелом в области шейки, головки или большого вертела бедра – костного выступа, который можно прощупать по наружной поверхности бедра в его верхней трети.
Пожилые пациенты с переломом шейки бедра, как правило, отмечают случайное падение и ушиб в области тазобедренного сустава. Перелом шейки бедра можно заподозрить по типичному механизму травмы, характерным клиническим признакам и подтвердить с помощью рентгеновских снимков.
Боль бывает нерезкая, поэтому больной может не требовать повышенного внимания к своему состоянию. При попытке движения боль становится сильнее и концентрируется в паху, в области большого вертела.
Симптомы
- Отек и гематома являются относительными признаками перелома.
- Неестественное положение конечности. Сломанная нога бывает немного повернута кнаружи. Это можно заметить по стопе.
- Укорочение конечности. Абсолютная длина ее не меняется. Происходит относительное укорочение примерно на 2-4 см, потому что кость сломалась, и мышцы, сокращаясь, подтягивают ногу ближе к тазу.
- Симптом «прилипшей пятки». Больной не может самостоятельно поднять вверх выпрямленную конечность. Пятка все время будет скользить по поверхности кровати, хотя сгибание и разгибание будут возможны.
При всех этих симптомах больного необходимо уложить в кровать и вызвать скорую помощь! Если сразу перелом не распознан и пациент продолжает ходить, а боль остается, то возможно травмирование острыми частями сломанной кости окружающих тканей и сосудов.
При диагностировании перелома шейки бедра предлагается:
• госпитализация с последующей операцией и лечением;
• консервативное лечение в больнице;
• организация ухода на дому. Для очень пожилых пациентов, перенесших такую травму, этот вариант предпочтительнее, так как стресс, возникающий при переездах, и изменение условий проживания плохо сказываются на психике.
Правила ухода за пациентом
• Необходимо организовать жизненное пространство больного. Кровать оборудовать устройством для подтягивания на высоте, удобной для пациента. Для этой цели можно сделать перекладину над кроватью при помощи деревянных или металлических палок. Также в салонах медицинской техники продается «балканская рама». Это приспособление будет способствовать движениям пациента вверх и вниз, а также в стороны через верх. Когда врач разрешит больному садиться в кровати, следует привязать веревочную лесенку в ножном крае кровати, чтобы больной мог самостоятельно садиться.
• Подход к пациенту должен быть со здоровой стороны!
• Таким пациентам первые 10-14 дней после перелома назначается полный покой.
• Нельзя переворачивать пациента на больной бок. Ему разрешается поворачиваться только на здоровый бок.
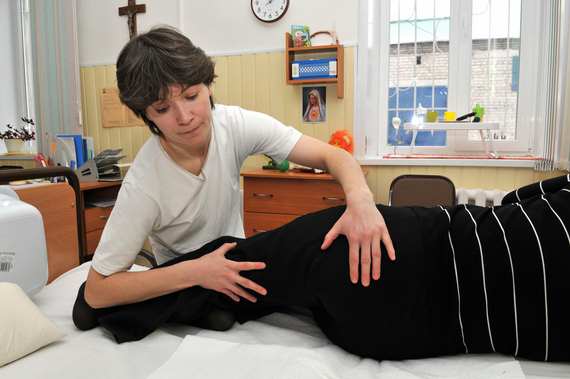
• Необходимо бережно менять положение тела. При переворачивании больного на здоровый бок ухаживающий берется ладонью одной руки в верхней боковой части ягодицы, а ладонью и внутренней стороной предплечья другой руки – в боковой области коленного сустава. Внимание! Поворачивать больного на здоровый бок нужно медленно и одновременно удерживать всю ногу по всей длине при переворачивании!
Во время переворачивания предлагать больному сгибать здоровую ногу в колене и опираться ею на кровать. А чтобы стопа здоровой ноги не скользила по простыне, подложите под нее полотенце.
• Необходимо сразу правильно фиксировать больную ногу для предотвращения образования вывернутой наружу стопы. Такая стопа будет мешать полноценной ходьбе пациента в будущем (когда ему будет разрешено ходить). Чтобы этого не произошло, стопа ноги должна лежать под прямым углом и упираться в спинку ножного края кровати. Для этого под стопу надо подложить маленькую подушку, чтобы она не упиралась в жесткое основание. Если между стопой и спинкой кровати остается место, то можно положить плотную картонную коробку из-под обуви или толстую книгу. Под колено кладется маленькая подушка. Можно от пятки до колена под ногу положить низкую мягкую подушку, но при этом обязательно под пяткой должна лежать мягкая маленькая подушка, чтобы на пятке не образовались пролежни. Для фиксации ноги в прямом положении необходимо положить мешочки с обычным песком (полиэтиленовые мешочки с песком, завернутые в наволочки) к боковой поверхности ноги в области таза и в области колена с внутренней стороны ноги. При такой фиксации нога ничем не сдавливается, так как песок в мешочках принимает форму тела. После 14 дней мешочки с песком на день можно убирать, а вместо них подкладывать свернутое в рулон полотенце. На ночь рекомендуется оставлять мешочки с песком.
• С первых часов после перелома необходимо предотвращать образование пролежней. Для профилактики пролежней у таких больных надо чаще менять положение тела в постели (не реже, чем через 2 часа), слегка отрывать таз от постели, подкладывать мягкие подстилки, массировать кожу в местах, подверженных образованию пролежней, кожу поддерживать в чистоте. Также важно часто менять белье.
• Необходимо предотвратить воспаление легких. Для профилактики воспаления легких с первых дней после перелома больной осознанно должен выполнять дыхательные упражнения: глубокие вдох через нос и выдох через рот (по 1-2 раза каждые 30 минут). Чтобы вдох получился более глубоким, надо во время вдоха отводить руки в разные стороны. Чтобы выдох был более глубоким, во время выдоха необходимо крепко обнять себя руками. Можно предлагать больному надувать воздушный шарик. Также необходимо часто проветривать комнату. Можно делать легкий массаж грудной клетки.
• Необходимо уменьшить боль. Очень сильная боль и дискомфорт не дают возможности больному поворачиваться даже на здоровый бок. Врач должен назначить обезболивающие препараты, которые необходимо регулярно давать больному в течение первых дней заболевания. Также уменьшить боль поможет легкий поглаживающий массаж от стопы к телу.
• Правильно помогать при физиологических отправлениях. Для мочеиспускания используйте обычную 0,5 — 0,8 л. стеклянную банку, как для женщин, так и для мужчин. Имеются для этой цели также женские и мужские утки. Для дефекации можно использовать подгузник (или впитывающую пеленку) или разрешается подставлять под пациента судно типа «ладья». Край такого судна очень низкий, поэтому боли в ноге во время использования судна не будет.
• Необходимо предотвратить запоры. Из-за боли, стресса, депрессии у пациента может пропасть аппетит. Обычно пациенты отказываются от полноценного питания в течение первых 3-х суток. Нормальная дефекация во многом будет зависеть от того, как питается пациент. Это очень важно объяснить пациенту. С первого же дня больному надо давать продукты, содержащие много растительной клетчатки (овощи), кисломолочные продукты, не употреблять много мясной пищи, т.к. она способствует снижению перистальтики кишечника. В пищу можно употреблять отруби и добавки, способствующие перистальтике кишечника. Врач может назначить различные лекарственные средства, стимулирующие перистальтику кишечника.
• Необходимо предотвратить депрессию. Из-за снижения собственных возможностей у пациента может развиться чувство подавленности. Помощь в таких случаях заключается в создании для него привычной удобной обстановки, налаживании максимального общения с таким больным. Пациент нуждается в успокоении, ободрении. Многие люди при своевременной квалифицированной и постоянной реабилитации смогут в дальнейшем сидеть, ходить. Необходимо информировать пациента об этом, сопереживать и сочувствовать ему.
Реабилитация
• Больному предлагать двигать пальцами больной ноги с первых дней.
• Ухаживающий также с первых дней должен делать следующее изометрическое упражнение: прикладывать свою ладонь к стопе больной ноги в области пальцев и просить больного ими медленно и не сильно давить на ладонь.
• Спустя 2 недели после перелома ухаживающий может выполнять сгибание больной ноги в коленном суставе (с очень маленьким углом сгибания, учитывая болевой синдром), удерживая ногу одной рукой повыше колена, а другой – в средней части икры.
• Если проблема боли решена и нет осложнений, то с 10-го дня можно начинать усаживать пациента в кровати, постепенно (в течение недели) доведя сидячее положение под прямым углом.
• С 21-го дня нужно пробовать вставать около кровати и стоять при помощи стула или ходунков. Когда пациент будет уверенно стоять, нужно пробовать начинать потихоньку передвигаться. Но эти сроки могут увеличиться, если пациент испытывает боль или у него появились осложнения. Пока больной не сможет уверенно передвигаться, ухаживающий должен сопровождать его во время ходьбы сзади.
Узнать больше вы можете, обратившись к медицинской сестре «Патронажной службы» Каритас!
Тел: 317 65 47, 8 923 150 15 04
Ольга Кривенькая,
медсестра «Патронажной службы» Каритас
Источник
От гололеда страдают все, но одно дело – люди молодые, способные сгруппироваться при падении, и совсем другое – люди пожилые, у которых травма может привести даже к самому печальному исходу. Одна из самых распространенных среди таких серьезных травм – перелом шейки бедренной кости.
Перелом шейки бедра: главное – не лежать
«Перелом шейки бедренной кости в результате травмы при падении на область тазобедренного сустава, чаще встречается у женщин, – рассказывает доктор медицинских наук, ведущий научный сотрудник ЦНИИ травматологии и ортопедии Гурген Кесян. — С чем это связано, трудно сказать. Можно предположить некоторые причины. Например, женщины, как известно, дольше живут, у них чаще бывает остеопороз (нарушение минерального обмена костной ткани) — системное заболевание, обусловленное и деторождаемостью, и нарушением обменных процессов.
Каждый второй больной с переломом шейки бедра страдает остеопорозом, однако многие люди не получают должного лечения, поскольку даже не знают, что у них есть это заболевание. И уже в больнице после обследования становится понятно, что стало косвенной причиной перелома.
Казалось бы, почему человек падает всем телом, а страдает больше шейка бедренной кости? Во-первых, это связано с механизмом самой травмы. Когда человек падает, он автоматически опирается на локтевой или тазобедренный сустав.
Если вы падаете на бок (а так обычно и бывает), крайней точкой падения будет большой вертел бедренной кости, за которым сразу же идет шейка бедренной кости. Это очень сложный, прочный и в то же время нежный аппарат, поэтому его легко повредить.
После того, как человек падает, и происходит перелом шейки бедренной кости, он не может встать на эту ногу, в области тазобедренного сустава ощущает сильные боли. После такой травмы пострадавшего прямо с улицы скорая доставляет в больницу, где ему оказывается первая помощь.
На сегодняшний день консервативное лечение подобного перелома в большинстве случаев бесперспективно. Человека нужно как можно быстрее прооперировать, до развития осложнений, и как можно скорее поставить на ноги, чтобы он сам мог себя обслуживать. Чем раньше будет сделана операция, тем выше ее эффективность.
Операция исключается лишь в том случае, если она сама может привести к смертельному исходу. Например, человек не сможет перенести наркоз, у него есть серьезные сопутствующие заболевания, при которых операция невозможна.
Если операция невозможна, после того, как боль утихла, пациентов обязательно нужно сажать, переворачивать, поднимать. Бывают и вколоченные переломы шейки бедренной кости (одна кость въезжает в другую).Тогда есть смысл не делать операцию, подождать пока перелом срастется сам.
В то же время существует такая практика, когда врач диагностирует перелом шейки бедра и отправляет пациента домой, прописывает постельный режим, ухаживание родственников. Как правило, перелом сам не срастается, но не у всех клиник есть возможность грамотно провести операцию (нет оборудования, опыта, финансов или по другим причинам). Нередко больному требуется операция по протезированию тазобедренного сустава, но искусственный сустав стоит достаточно дорого, и не все могут себе его позволить.
Поэтому если вы или близкий человек попали в такую ситуацию, выполняйте следующие правила. Как только проходят острые боли, примерно через 7 суток после травмы, плюс-минус 2-3 дня, больного человека постоянно надо сажать, переворачивать набок, пытаться ставить его на костыли или ходунки, чтобы он передвигался, сидел с ограниченной нагрузкой. Тогда формируется так называемый неосустав, т.е. ложный сустав, который в какой-то степени компенсирует сломанный».
Источник
Мало кто любит спать на спине. Для большинства из нас любимые позы – на боку или животе. Однако они запрещены в послеоперационном периоде после эндопротезирования ТБС. Ведь сон в этих позах может привести к вывиху эндопротеза.
Как спать после замены тазобедренного сустава, чтобы не навредить больной конечности? Читаем дальше.
Безопасное положение тела в постели
Сразу после операции человеку нужно лежать на спине, умеренно раздвинув ноги. Между коленей ему кладут клиновидную подушку, которая не дает ногам смещаться, перекрещиваться или поворачиваться вовнутрь. Отметим, что подушку нельзя помещать в подколенную впадину, ведь это будет мешать нормальной циркуляции крови в нижних конечностях.
На следующий день пациент все так же продолжает лежать на спине. Скрещивать и сильно сбигать конечности ему запрещается. Пока не приживется эндопротез, больному нельзя выворачивать ступни более чем на 30 градусов и сгибать конечность в ТБС более чем на 90 градусов.
Человеку запрещают сводить ноги вместе – заводить прооперированную конечность за срединную линию (линия, проведенная через центр позвоночника, которая делит тело на правую и левую половины).
Позы для сна
В первые 2-4 недели после операции разрешается спать только на спине. По истечению этого времени, с разрешения лечащего врача, ему можно ложиться на здоровый бок. Однако во время сна человеку рекомендуют помещать между ног валик или подушку. Это помогает избежать сведения и чрезмерного поворачивания нижних конечностей.
Вернувшись домой, пациент должен спать на кровати с твердым матрасом. Поверхность для лежания должна быть достаточно комфортной, но и не слишком мягкой. Матрас ни в коем случае не должен проваливаться, ведь это будет мешать больному занимать правильное положение в постели.
Сидеть на кровати нужно так, чтобы угол сгибания ног в тазобедренных суставах был больше 90 градусов. А вставание с постели всегда нужно начинать со здоровой конечности. Необходимо следить за тем, чтобы ступня прооперированной ноги не была повернута вовнутрь.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Когда можно ложиться на оперированный бок и живот
На оперированный бок и на живот человеку разрешают ложиться не раньше чем через месяц. Делать это можно с позволения лечащего врача.
Во время сна, чтобы избежать чрезмерного сведения ног, больному рекомендуют помещать между ними специальный валик. Тот представляет собой мягкую распорку для ног, которая устанавливается между коленями. С его помощью очень легко зафиксировать нижние конечности в нужном положении.
Валик можно купить в магазинах и интернет-магазинах. Заказывать его нужно заблаговременно, то того, как больной вернется домой. После выписки из стационара он сможет сразу же спать без лишних опасений.
Почему нельзя спать в запрещенных позах
После хирургического вмешательства околосуставным тканям требуется время, чтобы восстановиться. Связки должны полностью срастись, а мышцы – восстановить силу и сократительную способность. Лишь после этого они смогут качественно поддерживать тазобедренный сустав.
Вывих импланта.
Пока этого не произошло, существует высокий риск смещений (вывихов) компонентов эндопротеза. Ведь несросшиеся связки еще слишком слабы, чтобы удерживать головку протеза в вертлужной впадине. Следовательно, та может с легкостью выскользнуть оттуда.
Это может произойти при:
- резких движениях оперированной конечностью;
- чрезмерном повороте ступней вовнутрь (более чем на 30 градусов);
- сильном сгибании тазобедренных суставах, когда угол составляет менее 90 градусов;
- слишком раннем сне на животе и оперированном боку.
Чтобы не допустить вывиха, в первые недели после операции необходимо спать только на спине, внимательно следя за положением нижних конечностей. Это поможет избежать осложнений и неприятностей в будущем. Ведь смещения эндопротеза лечатся тяжело и часто требуется повторное хирургическое вмешательство (открытая репозиция).
Подведем итоги:
- В первые 2-4 недели после эндопротезирования ТБС больному разрешается спать только на спине.
- Во время сна запрещается перекрещивать и сводить ноги, а также поворачивать ступни более чем на 30 градусов. Чтобы не допустить этого, между коленями следует помещать специальный валик.
- Валик для сна лучше покупать заранее, до того, как больной вернется домой из стационара. Приобрести его можно в специализированном магазине.
- Лежа в постели, больному не следует слишком сильно сгибать ноги в тазобедренных суставах. Угол сгибания ТБС всегда должен составлять более 90 градусов.
- На здоровый бок можно ложиться лишь спустя две-четыре недели после хирургического вмешательства, а на оперированный бок и на живот – только через месяц.
- Прежде чем начинать спать в новых позах, необходимо получить разрешение лечащего врача. Сделать это можно во время очередного планового осмотра.
Источник
Ïîõîæèå ïîñòû

Ìíîãî ëåò íàçàä àíòðîïîëîã Ìàðãàðåò Ìèä ñïðîñèëà ñòóäåíòîâ î òîì, ÷òî îíè ñ÷èòàþò ïåðâûì ïðèçíàêîì öèâèëèçàöèè. Ñòóäåíòû îæèäàëè, ÷òî Ìèä ðàññêàæåò î ðûáîëîâíûõ êðþ÷êàõ, ãëèíÿíûõ ãîðøêàõ èëè îáðàáîòàííûõ êàìíÿõ.
Íî íåò. Ìèä ñêàçàëà, ÷òî ïåðâûì ïðèçíàêîì öèâèëèçàöèè â äðåâíåé êóëüòóðå ÿâëÿåòñÿ áåäðåííàÿ êîñòü, êîòîðàÿ áûëà ñëîìàíà, à çàòåì ñðîñëàñü. Ìèä îáúÿñíèëà, ÷òî åñëè æèâîå ñóùåñòâî â öàðñòâå æèâîòíûõ ëîìàåò íîãó, òî îíî óìèðàåò. Ñî ñëîìàííîé íîãîé îíî íå ìîæåò óáåæàòü îò îïàñíîñòè, äîáðàòüñÿ äî ðåêè, ÷òîáû íàïèòüñÿ èëè îõîòèòüñÿ çà åäîé. Îíî ñòàíîâèòñÿ äîáû÷åé äëÿ õèùíèêîâ, ïîñêîëüêó êîñòü ñðàñòàåòñÿ äîâîëüíî äîëãî.
Áåäðåííàÿ êîñòü, êîòîðàÿ áûëà ñëîìàíà, à çàòåì ñðîñëàñü ýòî äîêàçàòåëüñòâî òîãî, ÷òî êòî-òî ïîòðàòèë âðåìÿ, ÷òîáû îñòàòüñÿ ñ òåì, êòî ïîëó÷èë ýòî ïîâðåæäåíèå, ïåðåâÿçàë ðàíû, ïåðåíåñ ÷åëîâåêà â áåçîïàñíîå ìåñòî è îõðàíÿë åãî, ïîêà òîò íå âîññòàíîâèëñÿ. Ïîìîãàòü äðóãîìó ÷åëîâåêó âî âðåìÿ òðóäíîãî ïåðèîäà ýòî òîò ïîñòóïîê, ñ êîòîðîãî íà÷èíàåòñÿ öèâèëèçàöèÿ, ñêàçàëà Ìèä.
https://m.facebook.com/story.php?story_fbid=2908645522553538…
Ïîêàçàòü ïîëíîñòüþ
Âñåì ïðèâåò. Äâà ìåñÿöà íàçàä äåëàë ïîñò ïðî òî, êàê ìíå ñî âñòðå÷êè ïåðåä Íîâûì Ãîäîì ïðèëåòåë êàìóøåê â 12 òîíí âåñîì ( https://pikabu.ru/story/kak_ya_provyol_novyiy_god_6409270 )
È âîò õî÷ó ïîäåëèòüñÿ ïðîäîëæåíèåì èñòîðèè è ëå÷åíèåì
Èòàê, íàïîìíþ, 28-îãî äåêàáðÿ ÿ ñ ñåìüåé âîçâðàùàëñÿ ñ îòäûõà è íà 203 êì Ñîðòàâàëû ñî âñòðå÷íîé ôóðû ïðÿìî ïåðåäî ìíîé â ïîâîðîòå âûïàë áåòîííûé áëîê.  ðåçóëüòàòå ó ìåíÿ ïåðåëîìû äèàôèçà îáîèõ áåäðåííûõ êîñòåé è äèàôèçà ïëå÷åâîé êîñòè. Âñå ïåðåëîìû ñî ñìåùåíèÿìè, â ëåâîé íîãå ñ îñêîëêîì. Ó ñòàðøåãî ðåáåíêà ïåðåëîì äèàôèçà ëåâîãî áåäðà.
5 ÿíâàðÿ â Ïåòðîçàâîäñêå ìåíÿ ïðîîïåðèðîâàëè (áëîêèðóþùèé èíòðàìåäóëëÿðíûé îñòåîñèíòåç) Âñòàâèëè òèòàíîâûå ñòåðæíè âíóòðü êîñòè (ôîòî ðåíòãåíà ÷óòü ïîçæå)
Ñòàðøåãî ðåáåíêà ïðîîïåðèðîâàëè 10 ÿíâàðÿ è âñòàâèëè òåíû.
Ñàìà îïåðàöèÿ ïðîøëà ëåãêî. Ïðèâåçëè, äàëè íàðêîç, ÿ ïîñïàë ÷àñà òðè è ïîòîì ìåíÿ ðàçáóäèëè. Îò íàðêîçà îòîøåë äîñòàòî÷íî áûñòðî è áåç ïðîáëåì.
 êà÷åñòâå îñëîæíåíèÿ ÿ ïîëó÷èë ïîâðåæäåíèå ëó÷åâîãî íåðâà.  èòîãå ó ìåíÿ ïîâèñëà êèñòü è ÿ íå ìîã åþ ïîøåâåëèòü. Âðà÷ ñêàçàë, ÷òî êèñòü âîññòàíîâèòñÿ îò 2 äî 6 ìåñÿöåâ. Çàáåãàÿ âïåðåä ñêàæó, ÷òî ÷åðåç íåäåëü 5 íà÷àëñÿ ïî íåé ïðîãðåññ. Òàê æå ñêàçàëè ñðàçó æå ðàçðàáàòûâàòü íîãè â êîëåíå.  ðåçóëüòàòå, 9 ÿíâàðÿ ÿ ìîã òàê:
Ïðèìåðíî ÷åðåç äíåé øåñòü ÿ óæå ñèäåë ñâåñèâ íîãè è çàêèäûâàë èõ íà ñòóë.
21 ÿíâàðÿ íàñ íàêîíåö-òî âûïèñàëè è ìû íà ïîåçäå óåõàëè äîìîé â ÑÏá. Åõàòü áûëî ñëîæíî, áûëî êó÷à ñíåãà, êîëÿñêà ïî íåé íå åõàëà, à â Ïèòåðå âîîáùå åëå-åëå ìåíÿ çàòîëêàëè ïî ñóãðîáàì íà ïàíäóñå íà ñòèëëîáàò äîìà. Ñïàñèáî äðóçüÿì, êîòîðûå ïðèâåçëè èíâàëèäíîå êðåñëî, ïîìîãëè ñ ïåðåâîçêîé è âñòðåòèëè â Ïèòåðå.
Ïðî ðåáåíêà.
×åðåç äâà äíÿ ïîâåçëà æåíà ðåáåíêà íà ðåíòãåí, êîòîðûé ïîêàçàë, ÷òî ó ðåáåíêà óæå îáðàçîâàëàñü õîðîøàÿ êîñòíàÿ ìîçîëü è åìó íàäî àêòèâíî íà÷èíàòü ïîëçàòü íà êîëåíêàõ è íà÷èíàòü õîäèòü ñ ïîääåðæêîé. Âîò ðåíòãåí
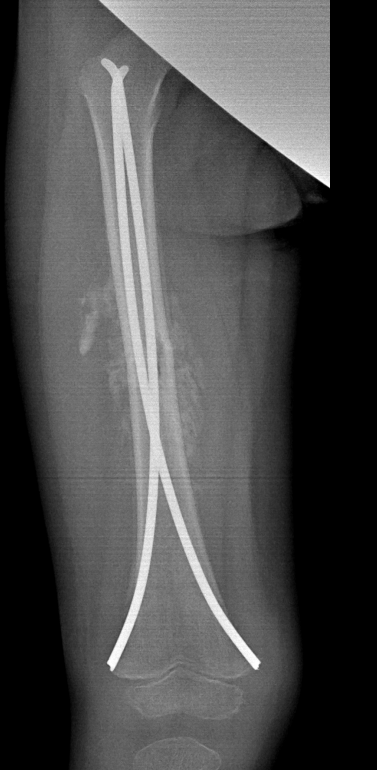
Ïàðàëëåëüíî íà÷àëè åìó äåëàòü ìàññàæ, ñíà÷àëà íîãè, à ïîòîì è âñåãî òåëà. È ÷åðåç äâå íåäåëè, îí óæå ñäåëàë ñâîè ïåðâûå øàãè áåç ïîääåðæêè. Ñêàæó âàì, ðåáÿòà, ÷òî ïî ýìîöèÿì ýòî ñðîäíè ïåðâûì øàãàì.
Ïðî ìîè ïåðåëîìû
ß æå ïðîäîëæàë ëåæàòü, ñèäåòü è êàòàòüñÿ ïî êâàðòèðå íà êîëÿñêå. Ìíå òàê æå íà÷àëè äåëàòü ìàññàæ âñåãî òåëà (êðîìå ìåñò ïåðåëîìîâ), è ÿ àêòèâíî íà÷àë çàíèìàòüñÿ ðàçíîîáðàçíûìè óïðàæíåíèÿìè. ß êà÷àë ïðåññ, ïîäíèìàë íîãè, âåðòåë ñòóïíåé, êà÷àë ðóêè è ñïèíó ñ ïîìîùüþ ýëàñòè÷íîé ðåçèíêè, ñ íåé æå ñãèáàë íîãè â êîëåíå.
È âîò íàêîíåö-òî íàñòóïèëî 2-îå ìàðòà è ÿ ïîåõàë íà êîíòðîëüíûé ðåíòãåí. Âîëíîâàëñÿ — æóòü. Íî÷üþ î÷åíü ïëîõî ñïàë. Áûëî î÷åíü ñòðàøíî, ÷òî íè÷åãî íå ñðàùèâàåòñÿ èëè îáðàçîâàëèñü êàêèå-íèáóäü ëîæíûå ñóñòàâû. Íî â ðåçóëüòàòå, òðàâìàòîëîã ñêàçàë, ÷òî âñå ïåðåëîìû ñõâàòèëèñü êîñòíîé ìîçîëüþ è ïîðà âñòàâàòü è êàê òîëüêî ïîëó÷èòñÿ íà÷èíàòü õîäèòü ñ êîñòûëÿìè. Ñêàçàë, ÷òî ÷åðåç 4 íåäåëè íà ïîâòîðíûé ðåíòãåí ÿ äîëæåí ïðèéòè íà ñâîèõ äâîèõ ñ êîñòûëÿìè, à óéòè âîçìîæíî óæå ñ òðîñòüþ.
Âîò òàêèå ñíèìêè ïîëó÷èëèñü
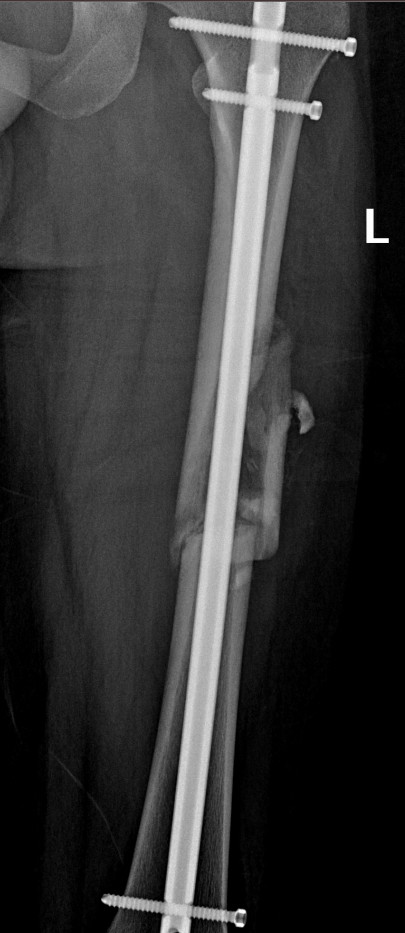
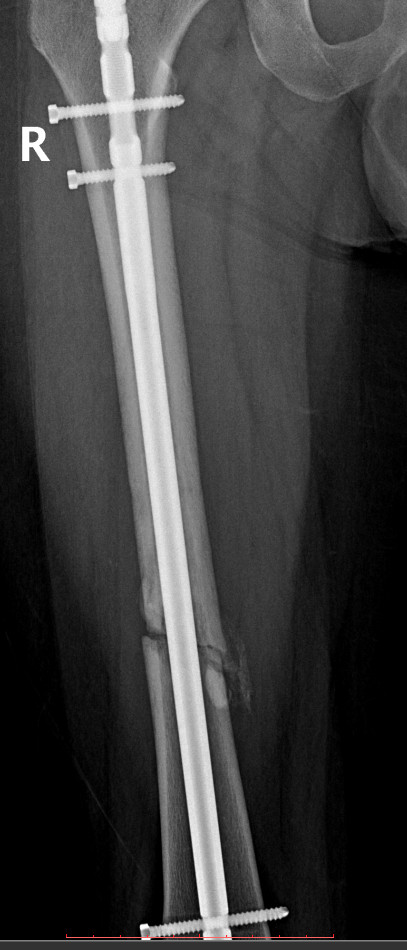
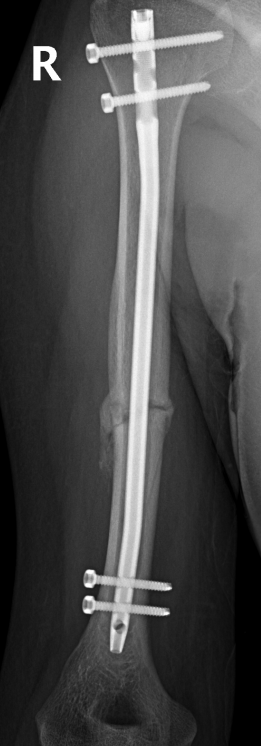
 áîêîâûõ ïðîåêöèÿõ, åñëè íàäî, ìîãó ñêèíóòü â êîììåíòû.
Âñòàâàòü â ïåðâûé ðàç áûëî î÷åíü ñòðàøíî.  ïåðâûé ðàç ìåíÿ ïîäíèìàëè âòðîåì, à âå÷åðîì óæå æåíå ïðèøëîñü îäíîé ïîäíèìàòü ìîþ òóøó, ÷òî åé â ïðèíöèïå ñ ëåãêîñòüþ óäàëîñü, õîðîøî, ÷òî âî ìíå ñåé÷àñ êèëîãðàìì 70 è îäíîé ðóêîé âñå òàêè ÿ ìîãó åé ïîìîãàòü. Êàê îêàçàëîñü, íîãà â êîëåíå ïîëíîñòüþ íå ðàçãèáàåòñÿ è ÿ íå ñòîþ âåðòèêàëüíî. Ïîýòîìó ñåé÷àñ ÿ ñòàðàþñü ïîëíîñòüþ ðàçãèáàòü êîëåíî, êîòîðîé ýòî íå î÷åíü íðàâèòñÿ è îíà íà÷èíàåò áîëåòü.  öåëîì ñàìè ìåñòà ïåðåëîìîâ íå áîëÿò, êîãäà ÿ ñòîþ. Çàòî ïîñëå íîþò èêðû, êîëåíè, îòåêàþò ñòóïíè, áîëÿò ìûøöû íà çàäíåé ïîâåðõíîñòè áåäðà. Îùóùåíèå òàêèå æå, êàê ïîñëå öåëîãî äíÿ íà íîãàõ. Ïîêà ïîëó÷àåòñÿ ñòîÿòü ïàðó ìèíóò, íî â ïîñëåäíèé ðàç ÿ óæå ôàêòè÷åñêè ñòîÿë ñàì, îïåðøèñü íà îäèí êîñòûëü, ò.ê. ïðàâàÿ ðóêà ïîêà ñëàáàÿ î÷åíü. Èíîãäà âîçíèêàåò îùóùåíèå, ÷òî ÿ êàê áóäòî íà÷èíàþ ïàäàòü íàçàä, âèäèìî ìîçã îòâûê îò âåðòèêàëüíîãî ïîëîæåíèÿ.
Íàäåþñü, ÷òî ïîëó÷èòñÿ ÷åðåç ïàðó íåäåëü íà÷àòü äåëàòü ïåðâûå øàãè, õîòÿ ïîêà î÷åíü ñëîæíî äàæå ïðîñòî ñòîÿòü.
Ïðî êèñòü
Êèñòü ó ìåíÿ íå øåâåëèëàñü âîîáùå, âèñåëà è íå äâèãàëàñü. Íîñèë ïîñòîÿííî ñïåöèàëüíóþ ëàíãåòêó. Ìíå äåëàëè ìàññàæ êèñòè è ðóêè äî ëîêòÿ, ïèë íåéðîìèäèí, êîëîëè íèêîòèíîâóþ êèñëîòó è ìèëüãàììó, çàòåì ïåðåøåë íà êîìáèëèïåí.
Ãäå òî ÷åðåç 5 íåäåëü ÿ ñìîã ñãèáàòü êèñòü áóêâàëüíî íà ïàðó ìèëëèìåòðîâ. Äíåé ÷åðåç 10 ÿ óæå ìîã ðàçãèáàòü ðóêó ïðèìåðíî íà 20 ãðàäóñîâ, åùå ÷åðåç 10 — ÿ ðàçîãíóë êèñòü íà 90%, ñåé÷àñ îñòàëîñü åùå ãðàäóñîâ 30 è ÿ åå ñìîãó ïîäíÿòü ïîëíîñòüþ. Íåñêîëüêî äíåé íàçàä, íà÷àë îæèâàòü áîëüøîé ïàëåö, îñòàëüíûå — ïîêà íå äâèãàþòñÿ. Ñóäÿ ïî òåìïàì, åùå 3-4 íåäåëè è êèñòü ïîëíîñòüþ âîññòàíîâèòñÿ. Ê ñîæàëåíèþ, ïîêà î÷åíü ìåäëåííî èäåò ðàçðàáîòêà ëîêòåâîãî ñóñòàâà, ïîêà íå ìîãó ïîëíîñòüþ ðàçîãíóòü ðóêó
Ïðî áëèæàéøèå ïëàíû
 áëèæàéøåå âðåìÿ íàäî íàó÷èòüñÿ áîëåå-ìåíåå óâåðåííî ñòîÿòü è íà÷àòü êàê òî íà êîñòûëÿõ ïåðåäâèãàòüñÿ ïî êâàðòèðå. Õî÷ó ïîñêîðåå äîáðàòüñÿ äî òóàëåòà è äî âàííû è íàêîíåö-òî íîðìàëüíî ïðèíÿòü äóø)
Ïîòîì áóäåò âòîðîé ðåíòãåí è âîçìîæíî óäàñòñÿ ïåðåéòè íà òðîñòü. Î÷åíü õî÷åòñÿ âîññòàíîâèòüñÿ ïîáûñòðåå.
Íó è íàïîñëåäîê, ñòàðøèé óñòðîèë äèñêîòåêó ïîñëå òðåõ íåäåëü êàê åìó ðàçðåøèëè õîäèòü (âèäåî øàêàëèñòîå)
Ïîêàçàòü ïîëíîñòüþ
5
1
Ïðèâåò âñåì îãðîìíûé!!! Óðà! Óðà! Ñåãîäíÿ íàêîíåö ïðîèçîøëî òî, ÷åãî ÿ òàê äîëãî æäàëà!!! Ïîñëå î÷åðåäíîãî ñíèìêà âðà÷ ðàçðåøèë ñíÿòü îðòåç!!! 125 äíåé ÿ â íåì ïðîâåëà, 4 ìåñÿöà. Õîäèòü òåïåðü ñ òðîñòîñòî÷êîé, ñèëüíî íå íàïðÿãàòü êîíå÷íî. ß òàê ñ÷àñòëèâà, ïðîñòî ñëîâàìè íå îïèñàòü. Âîò òàê æèâ¸øü, íà ðàáîòó áåãàåøü, ïî ìàãàçèíàì, ñ äåòüìè âåçäå, òàíöåâàòü èíîãäà, âñå â áåøåííîì ðèòìå è äàæå íå çàäóìûâàåøüñÿ, ÷òî õîäèòü ýòî íå ÷òî òî òàêîå ñàìî ñîáîé ðàçóìåþùååñÿ, à âîîáùå òî îôèãåííàÿ ïðèâèëåãèÿ ÷òî ëè. ×òî ýòîò íåðåàëüíî êðóòî, âñòàòü è ïîéòè â ìàãàçèí çà ïðîäóêòàìè, à íå æäàòü ìóæà ñ ðàáîòû. ×òî ìîæíî çàïèñàòüñÿ â ïàðèêìàõåðñêóþ è ïîéòè òóäà. ×òî òû ìîæåøü îòâåñòè è çàáðàòü ñâîèõ äî÷åíåê èç ñàäèêà.  îáùåì, áåðåãèòå ñåáÿ! Öåíèòå òî, ÷òî åñòü, öåíèòå ñåáÿ â çäîðîâîì ñîñòîÿíèè! Áåðåãèòå ñâîèõ ëþáèìûõ è ðîäíûõ!
P. S. Ìîæåò áûòü êîìó òî ïîêàæåòñÿ, ÷òî ìîè ñòðàäàíèÿ ïî ïîâîäó ïåðåëîìà ïðåóâåëè÷åíû è 4 ìåñÿöà ýòî àáñîëþòíî íå çíà÷èòåëüíûé ñðîê. Íî âñå ýòè 125 äíåé ÿ ïðîæèëà, à èíîãäà ïðîìó÷àëàñü, ïîòîìó è ïîëó÷èëàñü òàêàÿ èñòîðèÿ)))
Íàëè÷èå ïîäïèñ÷èêîâ ïðåäïîëàãàåò, ÷òî êîìó-òî ìîÿ ïèñàíèíà èíòåðåñíà è åñòü æåëàíèå ïðî÷èòàòü, ÷òî áûëî äàëüøå. Êòî íå â êóðñå ñ ÷åãî íà÷àëîñü, ïðîøó ñþäà https://pikabu.ru/story/k_voprosu_o_travmakh_na_gornyikh_lyi…
 ïðè¸ìíîì ïîêîå óæå â êóðñå áûëè î ìîåì ïðèáûòèè è çíàëè, ÷òî ñî ìíîé äåëàòü. Ãèïñ áûë ñíÿò ïîñðåäñòâîì íåêèñëûõ íîæíèö

è íà÷àëè ñèå äåéñòâî ïðÿìî îò ÿèö. Âðà÷ áûëà ìàêñèìàëüíî àêêóðàòíà è íè÷åãî ëèøíåãî íå îòðåçàëà. Ïîòîì îïÿòü ïðîöåäóðà óñòàíîâêè ñïèöû â íîãó. Îäèí â îäèí êàê ïðîøëàÿ, òîëüêî ñ íîðìàëüíûì íàðêîçîì è ñîîòâåòñòâåííî áåç ìàòà è âîïëåé. Ïîòîì íà ðåíòãåí è óæå ïîñëå îòâåçëè ìåíÿ â ñïåöèàëüíîå îòäåëåíèå, êîòîðîå çàíèìàåòñÿ òîëüêî íîãàìè. Îñíîâíîå íàïðàâëåíèå ýòî óñòàíîâêà è çàìåíà òàçîáåäðåííûõ ïðîòåçîâ. Ïðèíèìàþùèé âðà÷ îñìîòðåë, òóò æå íàçíà÷èë êó÷ó àíàëèçîâ è 3 ëèòðà âñÿêîé äðÿíè âíóòðèâåííî. Íîãó îïÿòü ïîäâåñèëè íà âûòÿæêó. Áûëà óæå öèâèëüíàÿ ïàëàòà ñî ñïåöèàëüíûìè êîéêàìè, ó êîòîðûõ ââåðõó áûëà øòàíãà, ÷òî áû ìîæíî áûëî ëåãêî ñàäèòüñÿ, ïîäòÿãèâàÿñü íà ðóêàõ. Ðÿäîì áûëà ðîçåòêà. Æèçíü íàëàæèâàëàñü. Íà ñëåäóþùèé äåíü êî ìíå çàãëÿíóë çàâåäóþùèé ñî ñâèòîé âðà÷åé. Âîò òîãäà ÿ è óâèäåë ñâîé ñíèìîê. Êîñòè óæå íàõîäèëèñü îòíîñèòåëüíî ïàðàëëåëüíî, íî îñêîëêè êîíå÷íî è íå äóìàëè ñõîäèòüñÿ. Èõ íàñ÷èòàëè 7 øòóê êðóïíûõ. Ìåëî÷ü íå ñ÷èòàëè. ×óòü ïîçæå ìíå ïðèíåñëè ñïèñîê ÷åãî íåîáõîäèìî êóïèòü. Ìîæíî áûëî êîíå÷íî ïîäîæäàòü, êîãäà â áîëüíèöå ïîÿâèòñÿ âñå ñàìî, íî ìíå íå îñîáî õîòåëîñü âûëåæèâàòü ëèøíèå 2-3 ìåñÿöà

Âîò òàêîé âîò íàáîð «Ñäåëàé ñàì». Ôîòî îïÿòü íå ìîå. Íå ñîâñåì êîíå÷íî îíî, íî ñóòü òà æå. Ïîêà êóïèëè, ïîêà ïðèâåëè ìåíÿ â ÷óâñòâî ïîñëå Áåëîðåöêîé áîëüíèöû, ïîêà âñå àíàëèçû ïðèøëè â íîðìó, ïðîøëà íåäåëÿ. Óòðîì ïðèøëà ìåäñåñòðà è ïðåäëîæèëà ñäåëàòü èíòèìíóþ ñòðèæêó ïîä Êîòîâñêîãî. ß îòêàçàëñÿ, ñîñëàâøèñü íà ñâîé áîãàòûé îïûò. Äåñêàòü ñàì, âñå ñàì. Òîãäà áûëà ïðåäëîæåíà óñëóãà ïî ãëóáîêîé î÷èñòêå êèøå÷íèêà, â ïðîñòîíàðîäüå êëèçìà. Îò ýòîé óñëóãè íå îòêàçûâàþòñÿ. È âîò ÿ ïîáðèòûé è ñ ÷èñòûì âíóòðåííèì ìèðîì áûë ïåðåëîæåí íà êàòàëêó è íà÷àë ñâîå ïóòåøåñòâèå ê èçëå÷åíèþ. Íà ïóòè îêàçàëàñü ëåñòíèöà, èáî ëèôò óæå êàê 2 ìåñÿöà êàê íå ðàáîòàåò. Ïîäíèìàëè ìåíÿ äâà ìåäáðàòà äèáèëà, êîòîðûå ÷óòü ìåíÿ íå óðîíèëè. Îäèí èç íèõ òàê çàäðàë íîñèëêè, ÷òî ÿ òóïî íà÷àë ïî íèì ñúåçæàòü â îáúÿòèÿ âòîðîãî. Ìàò ñîïðîâîæäàâøåé ìåäñåñòðû âûïðàâèë ñèòóàöèþ.
È âîò ÿ íà îïåðàöèîííîì ñòîëå. Àíåñòåçèîëîã ïðåäëàãàåò ñåñòü è ñîãíóòüñÿ âïåðåä íàñêîëüêî âîçìîæíî, ïîñëå ÷åãî âòûêàåò â ïîçâîíî÷íèê èãëó ñàíòèìåòðîâ 10. È òóò ÿ çàìå÷àþ, êàê áîëüíàÿ íîãà íà÷èíàåò òèõî ñïîëçàòü ñî ñòîëà. Ïîêà àíåñòåçèîëîã ââîäèò ëåêàðñòâî ïûòàþñü åå ïîïðàâèòü, çà ÷òî ïîëó÷àþ âòûê è êîìàíäó íå øåâåëèòüñÿ. ×åðåç ïàðó ìèíóò ïîñëå ââåäåíèÿ ëåêàðñòâà ìåíÿ âîçíèêëî îùóùåíèÿ, ÷òî ÿ îáîñàëñÿ, íî âðà÷ óñïîêîèë, òàê è äîëæíî áûòü. Ïðèíåñëè õèðóðãè÷åñêèå èíñòðóìåíòû — ñêàëüïåëè, ïèíöåòû, ëîáçèêè è øóðóïîâåðòû. Ïîêà ãîòîâèëèñü, ÿ ïîëíîñòüþ ïåðåñòàë îùóùàòü íîãè. Íåò, îíè åñòü, íî íè÷åãî íå ÷óâñòâóþò. Ïîëîæèâ ìåíÿ íà áîê, âðà÷ ïîäíÿë íîãó çà ñòîïó. Íîãà ñîãíóëàñü â ìåñòå ïåðåëîìà, ìíå áûëî ïîôèã. Îïåðàöèÿ äëèëàñü 2 ÷àñà. Âêðóòèëè 17 øóðóïîâ ðàçëè÷íûõ êàëèáðîâ è äëèííû. Íà ìîé âîïðîñ ñìîãó ëè ÿ êàòàòüñÿ íà ëûæàõ, âðà÷ ïîñìîòðåë íà ìåíÿ, ïðîâåðèë ìîþ òåìïåðàòóðó è õìûêíóë — «íó âòîðàÿ òî íîãà åùå öåëàÿ». Ýòî áûëè ñàìûå ñêó÷íûå 2 ÷àñà â ìîåé æèçíè. Ðàññìàòðèâàòü, ÷òî òàì äåëàþò ÿ íå ìîã, âñå çàãîðîäèëè ïðîñòûíåé. Àíåñòåçèîëîã, ñóêà, òóïî ÷èòàë êíèæêó. Íåò, ÿ íà íåãî íå â îáèäå, íî õîòü áû âñëóõ ýòîò äåëàë.
Ïîñëå îïåðàöèè ìåíÿ îòâåçëè â ðåàíèìàöèþ, ãäå îïÿòü ñäåëàëè ðåíòãåí êàêèì-òî ðåíòãåí àïïàðàòîì íà êîëåñèêàõ. Áûëî îïÿòü ñêó÷íî. ×åðåç 3 ÷àñà ïîÿâèëñÿ àíåñòåçèîëîã è ïîïðîñèë ïîøåâåëèòü ïàëüöåì íà íîãàõ. Ñ òðóäîì, íî ìíå óäàëîñü ýòî ñäåëàòü. Óâèäåâ ýòî, îí óäèâëåííî õìûêíóë è óøåë.
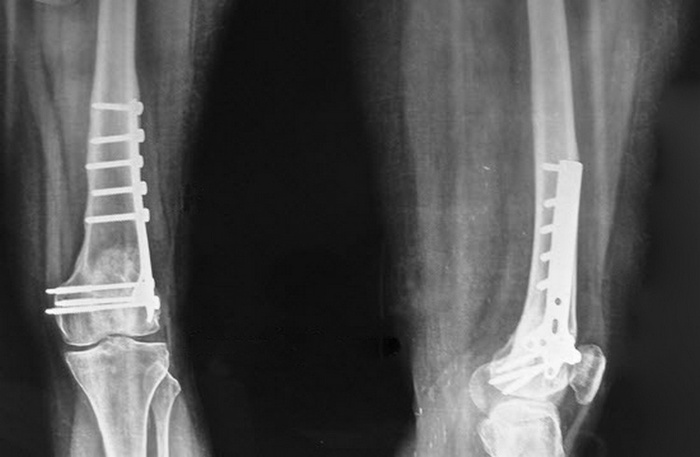
È îïÿòü ñòàùåííîå ôîòî, â ìîå ñëó÷àå øóðóïû âåñüìà ñèëüíî âûñòóïàëè è ïîòîì ìåøàëè ëåæàòü íà áîêó. Åùå ÷åðåç ÷àñ ìåíÿ îòâåçëè îáðàòíî â ïàëàòó, ãäå ñêàçàëè íå îñîáî äâèãàòüñÿ è ãîëîâó íå ïîäíèìàòü. Âå÷åðîì, êîãäà íàðêîç ñîâñåì îòîøåë äàëè êàêîå-òî îáåçáîëèâàþùå íàðêîòèê. Íà íîãå îáðàçîâàëñÿ øîâ ñàíòèìåòðîâ 30. Íîãà â êîëåíå äèêî áîëåëà, òàê êàê 2 íåäåëè îíà áûëà ïîëóñîãíóòà è ìûøöû òóïî îñëàáëè. Ðàçãèáàë íîãó ïîòîì ÿ íåäåëè 2.
×åðåç 10 äíåé ïîñëå îïåðàöèè øîâ ñíÿëè è ìåíÿ âûïèñàëè äîìîé. Âñòàâàòü ðàçðåøèëè òîëüêî ÷åðåç 1,5 ìåñÿöà. Âñòàâ, ÿ òóæå ñåë. Øòîðìèëî ìåíÿ íå ïî-äåòñêè. Ïîòèõîíüêó ÿ íà÷àë âñòàâàòü è ñòîÿòü íà ìåñòå. Äàëüøå âûÿñíèëîñü, ÷òî íîãà âûïðÿìèëàñü, íî ïåðåñòàëà ñãèáàòüñÿ îò ñëîâà ñîâñåì.  ñóñòàâå â ðåçóëüòàòå çàñòàèâàíèÿ ñîáðàëîñü ìíîãî êàëüöèÿ èëè åùå ÷åãî-òî òàì. Òåïåðü ÿ íà÷àë ïðîöåäóðó ïî çàðàáàòûâàíèþ ñóñòàâà. Ãíóòü åå ïðèõîäèëîñü ÷åðåç áîëü è íåìîãó, íàñêîëüêî ýòî âîçìîæíî. Æåíà áûëà â äåêðåòå, ñ òðåòüèì ñûíîì, à òóò åùå ÿ ëåæà÷èé åé â íàãðóçêó. Ïîòèõîíüêó ÿ íà÷àë ïåðåäâèãàòüñÿ íà êîñòûëÿõ. Íà áîëüíóþ íîãó íàñòóïàòü çàïðåòèëè. Æàíå óõîäÿ â ìàãàçèí èëè åùå êóäà îñòàâëÿëà ìåëêîãî íà ìåíÿ. Ýòîò çàñðàíåö, ïðÿìî-òàêè æäàë êîãäà îíà óéäåò è îáñèðàëñÿ. À òåïåðü ïðåäñòàâüòå, ðóêè çàíÿòû êîñòûëÿìè, êóäà äåâàòü 9-òèìåñÿ÷íîãî ðåáåíêà äàáû äîíåñòè äî âàííû è òàì åãî ïîìûòü? Òîëüêî ïîäìûøêó. Ãîñïîäè, êàê ÿ áîÿëñÿ åãî óðîíèòü. Îñîáåííî êîãäà íåñ åãî óæå ìûòîãî è ñêîëüçêîãî îáðàòíî. Ìû ñ íèì ïðîâîäèëè ìíîãî âðåìåíè, è îí ñòàë íàçûâàòü ìåíÿ ìàìîé. È ìàìà — ìàìà è ïàïà — ìàìà. Âîò òàêîé ïîâîðîò.
×åðåç 3 ìåñÿöà ïîñëå îïåðàöèè ìåíÿ îòïðàâèëè â ðåàáèëèòàöèîííûé ñàíàòîðèé. Ëå÷åíèå òàì áûëî íà 5, à âîò íî÷åâàòü ÿ òàì íå îñîáî æàæäàë. Íîãà óæå äîñòàòî÷íî ñèëüíî ñãèáàëàñü, ÷òî áû ÿ ìîã ñåñòü çà ðóëü. Âîò òàê âîò äî ãàðàæà íà êîñòûëÿõ, äàëüøå íà àâòî, ïîòîì îïÿòü íà êîñòûëÿõ. Ãäå-òî ÷åðåç 4-5 ìåñÿöåâ ìîñëå îïåðàöèè, ÿ óæå ïåðåäâèãàëñÿ ñ áàäèêîì, äèêî õðîìàÿ. Íà ðàáîòó ÿ ïðîñòî ñáåæàë, âûïðîñèâ ó íàáëþäàþùåãî âðà÷à çàêðûòèå áîëüíè÷íîãî.
Ëåòîì ïîåõàëè â Òóðöèþ, ãäå áûë çàáàâíûé ñëó÷àé ñ íîãîé. Ñòàë ÿ ïðîõîäèòü ðàìêó ìåòàëë äåòåêòîðà, à îíà çâåíèò. Òóðêè çàñòàâèëè âñå ñíÿòü è ïðîéòè åùå ðàç. Îïÿòü çâåíèò. Îí íà÷èíàåò ðó÷íûì ìåòàëë äåòåêòîðîì âîäèòü ïî ìíå è ïî íîãàì è ïàðäîí ìåæäó íîã îí çâåíèò. Íà ìíå ìàéêà è øîðòû. Íàäî áûëî âèäåòü åãî ôèçèîíîìèþ. Êðóãîì óæå òîëïà ñîáðàëàñü, ëþáîïûòñòâóþò. ß òîãäà ñæàëèëñÿ íàä íèì è ïîêàçàë åìó ñâîé ðåíòãåí ñíèìîê. Îí òóò æå óñïîêîèëñÿ. À òî ÷óòü íå ïîëó÷èëîñü, êàê â òî àíåêäîòå:
Ïðèõîäèò ìóæèê ê äîêòîðó:
— Äîêòîð, ÿ ôåíîìåí.
—  ÷åì æå Âàø ôåíîìåí, áàòåíüêà?
— Ó ìåíÿ ÿéöà çâåíÿò.
— Äà Âû, áàòåíüêà, íå ôåíîìåí, Âû — ìóäîçâîí.
Çèìîé ÿ óæå ïðîáîâàë âñòàòü íà ëûæè, à ÷óòü ïîçæå ìíå âûòàùèëè âñå æåëåçî çà èñêëþ÷åíèåì ìàëåíüêîãî áîëòà, êîòîðûé öåëèêîì âðîñ â êîñòü.
Íà ëûæàõ ÿ è ñåé÷àñ êàòàþñü, õîòÿ íåêîòîðûå çíàêîìûå êðóòÿò ïàëüöåì ó âèñêà. Áûë è â Ñî÷è, è íà Ýëüáðóñå. Íîãà íå áîëèò è íå õðîìàþ. Òîëüêî øðàì íà âñå áåäðî îñòàëñÿ.  îáùåì ãëàâíîå íå ñäàòüñÿ. ×åãî è âàì æåëàþ.
Ïîêàçàòü ïîëíîñòüþ
2
Âñåì ïðèâåò!
Ïèøó ñ òåëåôîíà, ïîýòîìó çàðàíåå èçâèíÿþñü çà îøèáêè, êîòîðûå áóäó äîïóñêàòü â ïîñòå.
Èòàê, íà÷íó. Óæå ïðàêòè÷åñêè äâà ìåñÿöà íàçàä ÿ ñëîìàë íîãó.  äâóõ ìåñòàõ. Íà êîðïîðàòèâå. Ïðè÷¸ì ñëîìàë î÷åíü ãëóïî. Åñëè áû ÿ òîãäà óìåð, òî íàâåðíÿêà ïîëó÷èë áû ïðåìèþ Äàðâèíà. Âå÷åð 8 èþëÿ 2017 ãîäà. Ñëåãêà ïîäâûïèâøèé ÿ èãðàþ â âîëåéáîë íà áåðåãó îç¸ðà ñ ñëåãêà ïîäâûïèâøèìè êîëëåãàìè. Ìÿ÷ ëåòèò íà ìåíÿ, ÿ òî÷íî çíàþ, ÷òî îòîáüþ åãî, âûñ