Классификация переломов плюсневой кости

Плюсневыми называют короткие трубчатые кости среднего отдела стопы. Своими основаниями они создают свод (плюсневый свод стопы), который является естественным амортизатором во время бега, ходьбы, статической нагрузки, а также без него невозможно нормальное кровоснабжение стопы. Каждая из плюсневых костей делает свой личный вклад в общие функции стопы. Так, например, первая плюсневая кость несколько короче и толще остальных. Она берет на себя основную роль в поддержании равновесия, реже ломается, не имеет крепления к другим плюсневым костям и способна к самостоятельным движениям. Вторая, третья и четвертая плюсневые кости выступают единым компонентом т.к. имеют надежное соединение между собой и создают одну опору. Пятая плюсневая кость также участвует в поддержании бокового равновесия, а из-за своих анатомических особенностей получила собственную классификацию переломов.

В отдельный раздел стоит отнести так называемые «маршевые переломы» (болезнь Дейчлендера), которые возникают из-за ношения неудобной жесткой обуви при ходьбе на большие расстояния (марш). Чаще всего такое повреждение возникает у неопытных солдат обутых в новую армейскую обувь. Ломаются, как правило, 2-я или 3-я плюсневые кости. При этом предрасполагающим фактором является наличие плоскостопия. Но, несмотря на изначально «военный» характер травмы, она встречается и среди девушек, недавно надевших неудобную обувь.
Диагностика

Распознать перелом плюсневых костей не составляет труда, если в распоряжении специалиста имеется рентген-аппаратура. Рентгенограмма стопы должна выполняться в двух проекциях, — это позволяет полноценно оценить не только степень повреждения, но и дальнейшую тактику лечения. Для уточнения характера повреждения можно использовать компьютерную томографию и 3D-моделирование.
Классификация


Для определения переломов с 1-й по 4-ю плюсневых костей подходит универсальная классификация АО/ASIF, где тип «А» – это простые переломы, тип «В» – оскольчатые или клиновидные переломы и тип «С» — сложные или внутрисуставные переломы.
Впервые специфические переломы 5-й плюсневой кости описал сэр Роберт Джонс — это был отрывной перелом зоны перехода метафиза в диафиз кости. Для определения переломов 5-й плюсневой кости имеется несколько классификаций. Например, зональная, предложенная Dameron, Quill и Lawrence, подразумевающая разделение плюсневой кости на 3 зоны с различным потенциалом к консолидации.

Классификация Stewart выделяет 5-ть типов переломов плюсневой кости: 1 тип – перелом между диафизом и основанием плюсневой кости (внесуставной); 2 тип – перелом основания плюсневой кости (внутрисуставной); 3 тип – отрывной перелом основания плюсневой кости; 4 тип – оскольчатый внутрисуставной перелом; 5 тип – неполный отрыв основания плюсневой кости (может быть без перелома)

Классификация Torg берет за основу разделения всех переломов не их локализацию, а рентген-картину потенциала консолидации и выделяет 3 типа переломов. 1-й тип характеризуется узкой линией перелома и полным отсутствием интрамедуллярного склероза, 2-й тип линия перелома шире и имеется интрамедуллярный склероз и 3-й тип – интрамедуллярный канал полностью облитерирован. Эта классификация нашла широкое применение т.к. дает возможность стандартизировать подходы к лечению переломов 5-й плюсневой кости.
Клиника
Основным симптомом является боль в месте перелома, а также при осевой нагрузке на стопу в целом или на плюсневые кости по отдельности. На второй план отходят такие симптомы как деформация стопы, кровоизлияние под кожу и отек стопы.

В результате падения тяжелых предметов (особенно с острыми краями) возникают обширные повреждения мягких тканей стопы, их ранение, осаднение. Такие переломы являются открытыми и их лечение часто сопряжено с целым рядом проблем. Плохое кровоснабжение стопы в сочетании с обширным повреждением мягких тканей (раны с широкой отслойкой кожи, размозжение кожи и поверхностных сосудов) может поставить даже опытного специалиста перед нелегким выбором способа лечения.
Лечение

При переломах плюсневых костей без существенного смещения возможен консервативный метод лечения. Могут применяться короткие гипсовые повязки или эластичное бинтование с использованием дозированных нагрузок (пациент ходит с опорой на пятку). Сроки иммобилизации варьируют в пределах от 1 месяца до 3 в зависимости от тяжести травмы. Использование того или иного метода зависит от индивидуальных особенностей пациента и его травмы. Для борьбы с отеком и для улучшения кровоснабжения поврежденной стопы необходимо минимизировать повседневную активность пациента так, чтобы большую часть суток он проводил в горизонтальном положении, а его стопа была несколько приподнята над уровнем кровати. Полностью переводить пациента на постельный режим не следует т.к. это в большей мере снижает качество жизни.

Оперативное лечение применяется при переломах плюсневых костей со значительным смещением, а также при открытых повреждениях, когда дополнительно требуется хирургическая обработка раны и поврежденной кости. В качестве фиксаторов могут выступать пластины, винты или аппараты внешней фиксации. Выбор фиксатора зависит не только от характера перелома, но и от возможностей клиники и умений врача.

Основной задачей операции является восстановление правильного соотношения отломков костей, а также полное восстановление поврежденной суставной поверхности кости.
Реабилитация
Как и после любого повреждения залогом успешной реабилитации является ранняя активация пациента, правильно подобранная нагрузка, постепенно увеличиваемая до полного объема, а также формирование у пациента позитивного настроя на выздоровление. В раннюю активацию входит: гимнастика и массаж пальцев стопы, активное сгибание и разгибание в голеностопном и коленном суставах и др. Как этап реабилитации может быть использовано ношение ортезов или специальной ортопедической обуви.
Источник
Переломы плюсневых костей – это довольно распространенные травмы стопы, возникающие вследствие прямого удара или непрямого повреждения (скручивание стопы). Многие из этих переломов достаточно просты в лечении и характеризуются благоприятными результатами. Однако в случаях сращения в порочном положении или несращения эти переломы могут стать причиной выраженной метатарзалгии и остеоартрита суставов среднего отдела стопы. Плюсневые кости являются частой локализацией стрессовых переломов и могут сочетаться с повреждениями других частей стопы.
АНАТОМИЯ И ФУНКЦИЯ стопы
+
Плюсневые кости – это короткие несколько изогнутые к тылу трубчатые кости переднего отдела стопы. Каждая кость имеет головку, шейку, диафиз и основание. Каждая плюсневая кость имеет числовое наименование от 1-го до 5-го в направлении изнутри наружу (от самой большой к самой маленькой). Основание каждой плюсневой кости сочленяется с одной или более костями предплюсны, а головка – с проксимальной фалангой пальца. Основания плюсневых костей кроме того сочленяются друг с другом, образуя межплюсневые суставы. В функциональном отношении все пять плюсневых костей являются единым несущим комплексом переднего отдела стопы. Три медиальных луча служат ригидным рычагом, участвующим в ходьбе, а два латеральных луча обеспечивают некоторую мобильность, необходимую, например, при ходьбе по неровной поверхности.
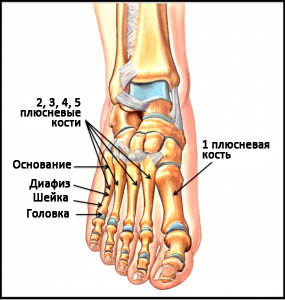
Рис. Анатомия плюсны
Первая плюсневая кость наиболее крупная по сравнению с остальными и является наиболее важной в отношении нагрузки и обеспечения баланса стопы. Сращение в порочном положении или несращение этой кости хуже всего переносится пациентами. Эта кость не имеет общих связок с соседней второй плюсневой костью, поэтому они двигаются независимо друг от друга.
Вторая, третья и четвертая плюсневые кости более тонкие и могут быть зоной локализации стрессового перелома или травматического перелома в результате прямой или непрямой травмы.
Пятая плюсневая кость делится на три зоны, называемые зонами 1, 2 и 3 в направлении от основания к головке.
Зона 1 – это основание пятой плюсневой кости и место прикрепления сухожилия короткой малоберцовой мышцы. В этой зоне возможны отрывные переломы вследствие тяги сухожилия и прикрепляющихся здесь связок.
Зона 2 – это граница метафиза и диафиза 5-ой плюсневой кости. Перелом в этой области называется переломом Джонса, и именно при этом переломе наиболее вероятно формирование ложного сустава вследствие бедного кровоснабжения этой области. Многие из переломов Джонса являются стрессовыми, связанными с повторяющимися перегрузками этой области.
Зона 3 – это диафиз 5-ой плюсневой кости, здесь чаще всего встречаются травматические переломы вследствие прямого удара или скручивания плюсневой кости.
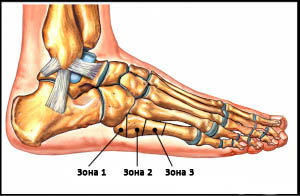
Рис. Зоны 5-ой плюсневой кости. Такое условное деление представляет важность в клиническом плане: переломы в каждой из этих зон характеризуются отличными друг от друга прогнозами и тактикой лечения.
СИМПТОМЫ ПЕРЕЛОМОВ ПЛЮСНЕВЫХ КОСТЕЙ
+
Большинство переломов плюсневых костей возникают в результате травмы, однако встречаются также стрессовые переломы и переломы на фоне нейропатии стопы. Пациенты с травматическими переломами плюсневых костей жалуются на боль, отек, кровоизлияния и боль при пальпации стопы, а также ограничение возможности нагрузки на ногу. За исключением случаев тяжелых травм явных деформаций стопы при переломах плюсневых костей не возникает.
Прямой удар по стопе позволяет предположить поперечный или оскольчатый перелом диафиза, тогда как при скручивающем механизме возникают косые или спиральные переломы.
В ходе физикального обследования врач обращает внимание на точную локализацию болевых ощущений, которая обычно соответствует зоне перелома. Нейрососудистое исследование должно выполняться для оценки чувствительности и кровообращения стопы и пальцев.
Пациентам с подозрением на перелом плюсневых костей назначается рентгенография стопы. Снимки должны захватывать стопу целиком для исключения других повреждений.
На рентгенограммах в боковой проекции оценивается смещение головок плюсневых костей, а косые рентгенограммы позволяют обнаружить переломы с минимальным смещением.
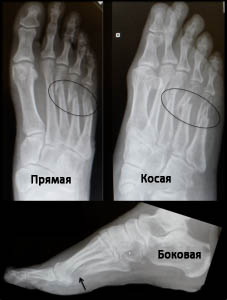
Рис. Переломы плюсневых костей на рентгенограммах (в прямой, косой и боковой проекциях).
ОСНОВНЫЕ ВИДЫ ПЕРЕЛОМОВ ПЛЮСНЕВЫХ КОСТЕЙ
+
Перелом танцора (отрывной перелом основания 5-ой плюсневой кости)
Отрывные переломы происходят в области основания 5-ой плюсневой кости (зона 1), где прикрепляется сухожилие короткой малоберцовой мышцы и подошвенная фасция. Такое повреждение нередко называют «переломом танцора», поскольку оно возникает при неудачном приземлении после прыжка или подворачивании стопы после прыжка. В подобной ситуации происходит скручивание голеностопного сустава при одновременном сокращении короткой малоберцовой мышцы, что ведет к отрыву основания 5-ой плюсневой кости.
Оригинальное описание этого термина принадлежит легендарному ортопеду сэру Роберту Джонсу, который в 1902 году диагностировал у себя такой отрывной перелом в результате травмы, полученной во время танца..
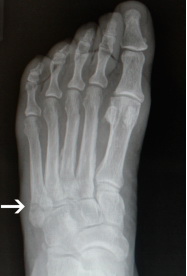
Рис. Рентгенограмма при переломе танцора (отрывном переломе) в 1 зоне 5 плюсневой кости.
Перелом Джонса (стрессовый перелом метадиафиза 5 плюсневой кости)
Истинный перелом Джонса – это перелом во 2 зоне 5-ой плюсневой кости. Линия такого перелома распространяется в область сочленения 5 плюсневой кости с четвертой. Перелом возникает вследствие растягивающих нагрузок вдоль наружной 5-ой плюсневой кости при подворачивании стопы. Такая ситуация часто возникает у пациентов с высоким сводом стопы. Большинство переломов Джонса – это стрессовые переломы, связанные с повторяющимися нагрузками, хотя он может быть следствием и единственной травмы. У спортсмена подобная травма может быть следствием резкой смены направления бега, когда пяточная кость отрывается от земли.
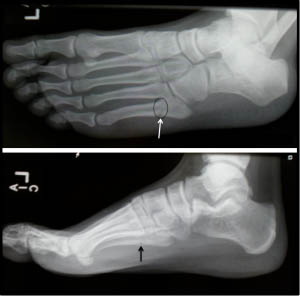
Рис. Перелом Джонса в метадиафизарной зоне 5 плюсневой кости.
Переломы оснований плюсневых костей и повреждения Лисфранка
Переломы в области оснований плюсневых костей нередко сопровождаются повреждением предплюсне-плюсневых суставов – повреждения Лисфранка. Чтобы обнаружить подобные повреждения, врач должен очень внимательно оценивать рентгенограммы. Признаками повреждения Лисфранка могут быть увеличение интервала между 1-ой и 2-ой плюсневыми костями, мелкие переломы в области оснований 1-ой и 2-ой плюсневых костей, нарушение нормального соотношения между краем клиновидной и основанием 2-ой плюсневой кости. Для исключения этого повреждения наиболее информативна компьютерная томография (КТ).
При подозрении на повреждение Лисфранка, даже если на рентгенограммах ничего не видно, может быть также показано МРТ.
Стрессовые переломы плюсневых костей
Стрессовые переломы плюсневых костей поначалу редко бывают видны на рентгенограммах, а становятся видны только через 5-6 недель после начала симптомов, когда появляется костная мозоль. Раньше этого периода диагноз может быть установлен на основании МРТ или сцинтиграфии. Стрессовые переломы 2-3 плюсневых костей обычно происходят на уровне диафиза или шейки. Часто такие переломы возникают при внезапном усилении физических нагрузок, например, у армейских новобранцев во время длительных маршей. Поэтому такие переломы также называются «маршевыми». У танцоров балета, часто встающих на пальцы стопы, могут возникать стрессовые переломы основания 2-ой плюсневой кости.
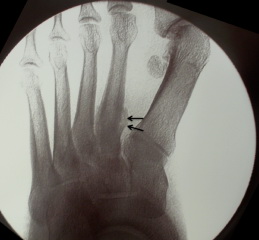
Рис. Стрессовый перелом 2 плюсневой кости.
Нейропатические переломы плюсневых костей
У пациентов с нарушенной чувствительностью стопы, например, вследствие диабетической нейропатии, также могут развиваться стрессовые переломы плюсневых костей. Частой локализацией таких переломов, особенно у пациентов с высоким сводом стопы или варусной деформацией нижней конечности, является метадиафизарная зона 5-ой плюсневой кости (перелом Джонса).
КАК ЧАСТО ВСТРЕЧАЮТСЯ ПЕРЕЛОМЫ ПЛЮСНЕВЫХ КОСТЕЙ
+
После переломов пальцев переломы плюсневых костей – это самые частые переломы костей стопы. У детей чаще встречаются переломы первой и пятой плюсневых костей, что связано только с их анатомическим положением. У взрослых чтобы произошел перелом более крупной и прочной 1 плюсневой кости, необходима значительная сила, поэтому встречаются они намного реже. При травмах стопы чаще всего повреждается 5-ая плюсневая кость.
Перелом плюсневых костей следует подозревать у всех пациентов с прямой травмой стопы и болью при ходьбе. Также следует подозревать сочетанное повреждение Лисфранка, особенно при наличии у пациента кровоизлияний на подошвенной поверхности стопы. Не следует забывать и о возможных повреждениях плюснефаланговых суставов и фаланг пальцев.
ВАРИАНТЫ ЛЕЧЕНИЯ И РЕЗУЛЬТАТЫ
+
Задачей лечения является восстановление нормального положения всех пяти плюсневых костей с целью сохранения сводов стопы и обеспечения нормального распределения нагрузок на головки плюсневых костей.
Тактика лечения определяется локализацией повреждения. Большинство изолированных переломов центральных (2-4) плюсневых костей, а также переломы 1-ой плюсневой кости без смещения можно лечить консервативно с использованием фиксирующего ботинка с постепенным увеличением по мере переносимости нагрузки на стопу.
Смещение перелома 1-ой плюсневой кости обычно свидетельствует о нестабильном характере перелома и требует хирургической стабилизации.
Лечение переломов 5-ой плюсневой кости зависит от зоны повреждения. Отрывные переломы без смещения (перелом танцора или переломы в 1 зоне) могут требовать лишь симптоматической терапии и ношения жесткой обуви до момента сращения перелома. Однако полное заживление отрывных переломов 5-ой плюсневой кости наступает только через 8 недель или более.
При переломах Джонса необходима иммобилизация и исключение нагрузки на протяжении 6 недель, и затем еще в течение 6 недель использование обуви с жесткой подошвой и постепенное увеличение нагрузки на стопу. Для ускорения заживления и снижения вероятности формирования ложного сустава этим пациентам может быть сразу предложено хирургическое лечение.
Большинство переломов плюсневых костей при соответствующем лечении заживают нормально, однако осложнения все же возможны. Неправильное сращение, несращение, особенно 1 плюсневой кости, или дегенеративные изменения предплюсне-плюсневых и плюсне-фаланговых суставов могут стать причиной метатарзалгии и значительного нарушения функции стопы. Кроме того, в области деформации на подошвенной или тыльной поверхности стопы вследствие неправильной консолидации перелома могут формироваться кератозы (болезненные мозоли). Как и при любых других переломах, употребление в пищу адекватного количества витамина D позволяет предотвратить риск замедленной консолидации и несращения перелома.
Пациентам с сосудистым дефицитом и нейропатией, как правило, показано консервативное лечение, поскольку риск инфекционных осложнений и несращения у таких пациентов выше. Пациентам с сахарным диабетом хирургическое лечение выполняется по обычным показаниям при условии хорошего состояния кровообращения конечности и сохранения защитной чувствительности.
ФАКТОРЫ РИСКА И ПРОФИЛАКТИКА
При каких-либо травмирующих воздействиях, когда стопа подвергается значительным перегрузкам, сложно что-либо сделать, чтобы предотвратить перелом костей стопы. Определенной эффективностью здесь может быть ношение соответствующей обуви с защитными свойствами.
ПОЧЕМУ ВАМ НЕОБХДИМО ЛЕЧИТЬСЯ У НАС
+
Видео о нашей клинике травматологии и ортопедии
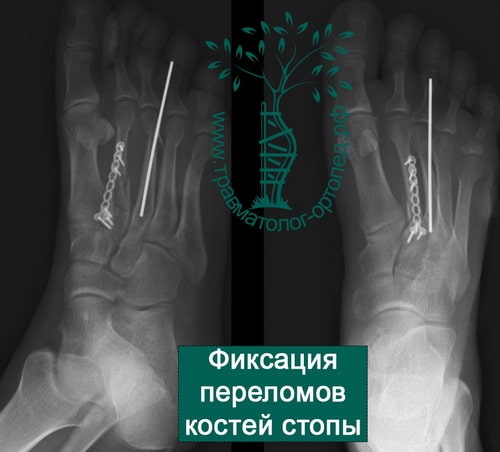
ПРИМЕРЫ ОПЕРАЦИЙ ПРОВЕДЕННЫХ В НАШЕЙ КЛИНИКЕ ПО ПОВОДУ ПЕРЕЛОМОВ КОСТЕЙ СТОПЫ
+
Пример 1
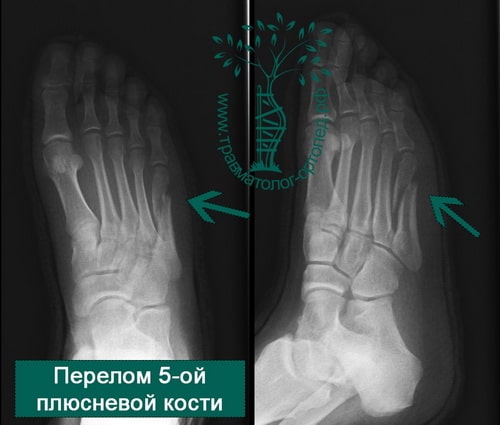
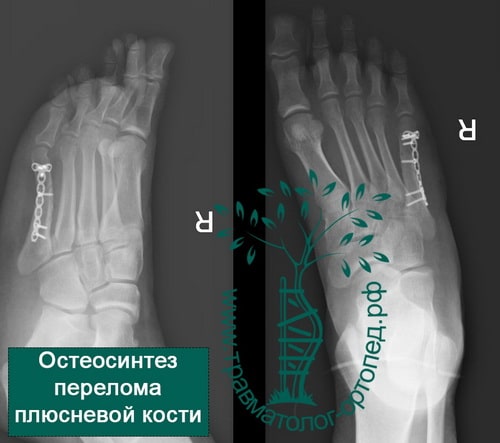
Пример 2
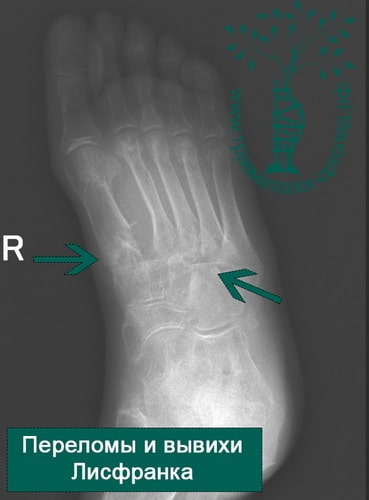
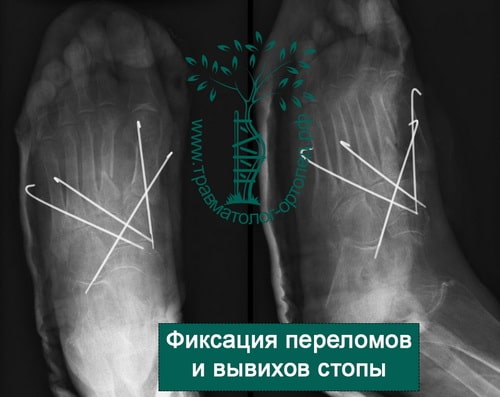
Пример 3
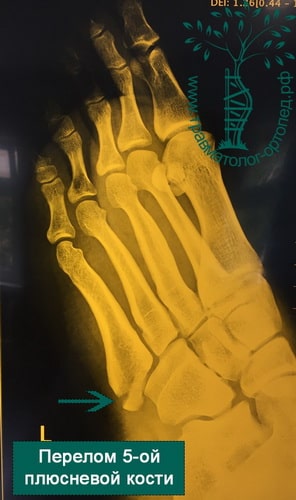
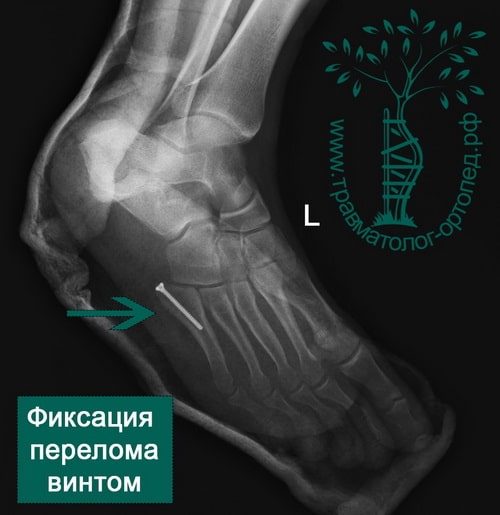
Пример 4
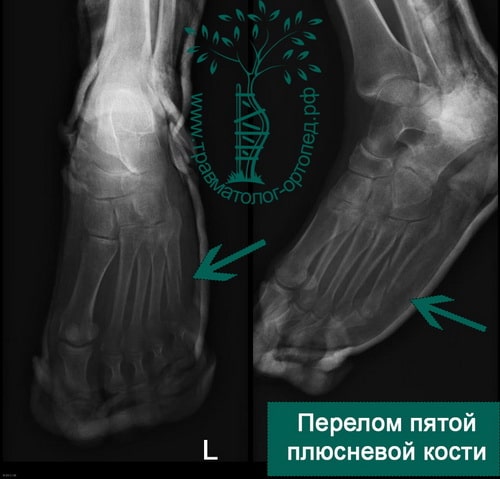
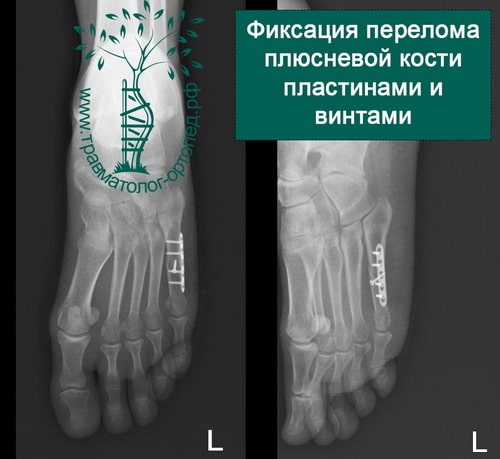
Пример 5
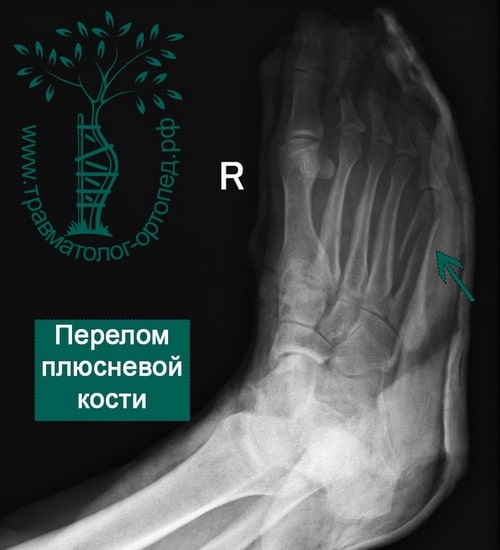
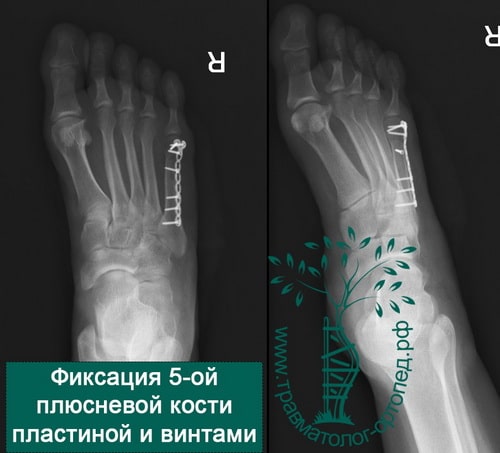
Пример 6
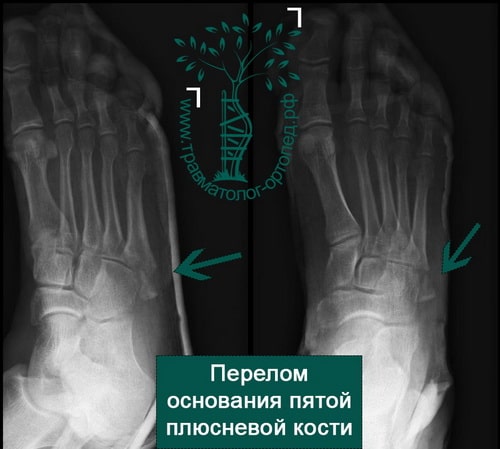
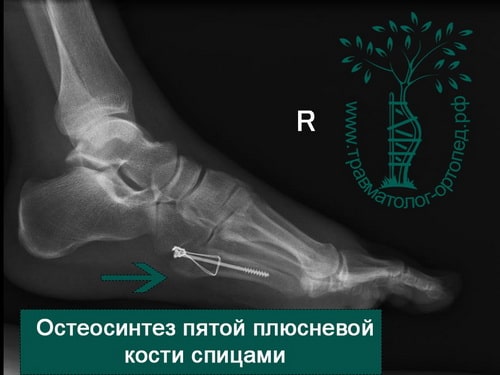
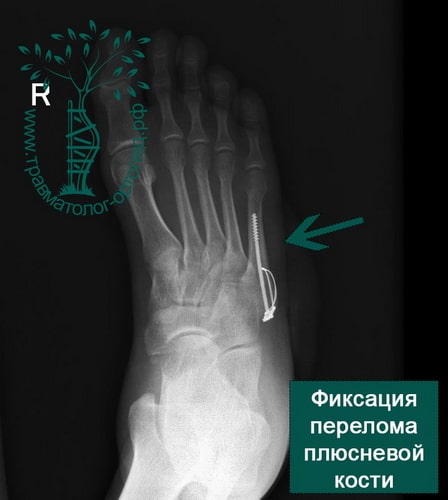
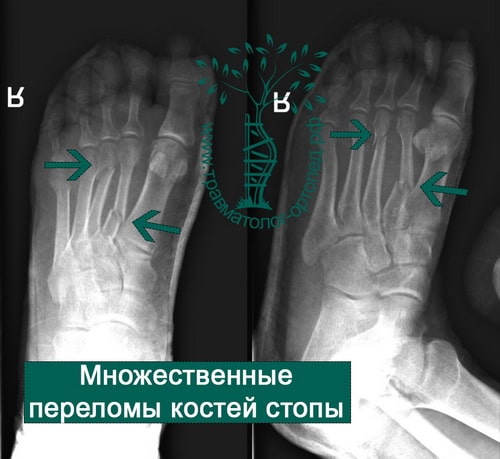
Пример 7
Первичная консультация врача травматолога-ортопеда, к.м.н. — 1500 рублей
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Хирургическое лечение переломов пальцев стоп и плюсневых костей — от 19500 рублей до 59500 в зависимости от сложности перелома
- Пребывание в клинике (стационар)
- Анестезия (наркоз или эпидуральная анестезия)
- Операция: Остеосинтеза перелома плюсневой кости или фаланг пальцев
- Расходные материалы (стержни, пластина и винты от ведущих мировых производителей)
* Анализы для операции в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязка, снятие послеоперационных швов
Источник