Костная мозоль после перелома снимки
Нарушение целостности любой ткани в организме человека запускает процесс регенерации. Костная мозоль после перелома, которая формируется у многих пострадавших, свидетельствует о начале срастания кости. Образование нароста не является патологическим, но для некоторых больных такое явление при переломе может быть опасным, повлечь развитие осложнений.
Что такое костная мозоль и почему она образуется
Формирование костной мозоли происходит из соединительных тканей под влиянием регенеративных и обменных функций на участке, где произошел перелом кости. Область вокруг травмы значительно отекает, что свидетельствует о начале процесса «самолечения», который запускает организм. В первую неделю после перелома образуется провизорная мозоль, которая спустя время замещается остеоидной тканью, ее относят к одному из видов доброкачественных образований. В дальнейшем нарост изменяется — у некоторых людей он приобретает хрящевую структуру, у других сразу может появиться костная ткань. Весь процесс длится до года.
Специалисты используют особую классификацию для определения вида таких образований:
- наружная, или периостальная, мозоль,
- внутренняя — ее тело располагается во внутреннем пространстве кости,
- интермедиарная — ее наличие подтверждает факт, что обломки костей у пациента срослись,
- параоссальный нарост — возникает при повреждении со смещением или осложненных формах, например, при вколоченном переломе.
Если сращивание происходило с отклонениями, у пациента наблюдается утолщение и разрастание ткани в месте повреждения. Его видно на рентгеновском снимке, такая мозоль может заметно выступать на поверхности тела. Костный нарост причиняет дискомфорт человеку, сдавливает окружающие ткани, нарушает кровообращение в них, способствует развитию воспалительных реакций.
Диагностика патологии
Определить начало неправильного образования костной мозоли помогают основные признаки. Симптомы заметны специалисту визуально и определяются методами аппаратной диагностики. Некоторые признаки ощущают пациенты.
Клиническая картина:
- Сформированная на месте травмы опухоль сохраняется долго, иногда больше месяца.
- В области повреждения ощущается дискомфорт, болезненность.
- В зависимости от места расположения и вида сломанной кости ухудшается подвижность. Снижается амплитуда движений конечностей, если сломана лодыжка либо лучевая кость, или определенной области тела, например, плечевого пояса, ключицы, шейки бедра и прочих.
- Костные изменения могут быть заметны при визуальном осмотре или прощупываться, иметь вид бугра, выступающего над кожей (например, в месте, где сломана челюсть или ребро).
Особенности формирования костной мозоли, замещение обычного процесса срастания патологическим можно увидеть на рентгеновском снимке. По нему нетрудно определить, когда случилась травма.
Сформированный «правильный» нарост свидетельствует о том, что восстановление костной ткани происходит успешно.
Если изображение на рентгене выглядит как область с расплывчатыми очертаниями, напоминает по структуре облако, значит, срастание кости, формирование мозоли проходит с отклонениями, требует назначения дополнительных лечебных процедур.
Терапия
Большинству пациентов лечение костных мозолей, которые образовались в процессе сращивания переломов, не требуется. Убрать нарост необходимо, если он:
- вызывает боль,
- мешает выполнять движения,
- не эстетично выглядит.
Радикальным методом лечения является хирургическое вмешательство. Вескими показаниями к удалению нароста врачи считают:
- значительные размеры костных новообразований,
- сохранение припухлостей тканей дольше 1—1,5 месяца,
- развитие воспалительного процесса, яркими признаками которого становится повышение температуры тела, покраснения, резкая локализованная боль в травмированной зоне.
Операция проводится в условиях стационара, где больной остается на протяжении всей реабилитации. Несмотря на терапевтические цели вмешательства, оно может повлечь негативные последствия:
- дополнительное повреждение тканей,
- инфицирование,
- возобновление воспалительных процессов,
- продление восстановительного периода.
Другой вид лечения после травмы костей – физиотерапия. Методы подбирают для каждого пациента индивидуально.
Терапия обычно длится от 2 до 5 месяцев. С ее помощью безопасно и безболезненно избавиться от костной мозоли может даже ребенок или пожилой человек.
Врач может назначить один из видов лечения или составить комбинированный график процедур.
- Электрофорез. Курс запускает процесс регенерации в поврежденной области. Метод позволяет регулировать скорость обмена веществ, которые способствуют образованию «правильных» костных наростов, усиливает действие противовоспалительных лекарств, средств против отеков.
- Термотерапия. Метод основан на воздействии инфракрасного излучения. Используется для восстановления и стимуляции кровообращения, нормализации обмена веществ в костных тканях.
- Магнитотерапия. Способ регенерации поврежденных тканей, благодаря которому оказывается влияние на статическое поле человека. Терапия имеет спорную репутацию и отзывы об эффективности, поэтому целесообразность ее проведения определяет врач.
Как избежать патологических образований при восстановлении
Соблюдение основных принципов восстановительного периода, рекомендованных пациенту хирургом — залог успешного выздоровления после переломов.
- Неукоснительное выполнение всех рекомендаций и назначений медиков.
- Фиксация поврежденной кости в неподвижном положении на установленный врачом срок. Нельзя самостоятельно снимать гипс или фиксировать кость дольше периода, согласованного с хирургом.
- Отказ от повышенных физических нагрузок, особенно если они каким-либо образом отражаются на состоянии поврежденной области тела.
- Переход на питание, способствующее регенерации костей. Для повышения скорости восстановительных процессов больному назначают витаминно-минеральные комплексы.
- Посещение физиотерапевтических процедур.
Профилактика
Для профилактики осложнений, возникающих при любых видах переломов, главное — своевременно обратиться в медицинское учреждение.
Даже слабый ушиб может быть причиной перелома или трещины кости. Только врач может грамотно оказать помощь, провести диагностические процедуры, антибактериальную обработку и правильно зафиксировать поврежденную часть тела.
Чтобы избежать осложнений после появления костной мозоли, нужно соблюдать правила восстановительного периода, обязательно посещать физиопроцедуры и выполнять рекомендации доктора.
Во время лечения и восстановления недопустимо подвергать организм сильной физической нагрузке. Врач запрещает посещением бани или сауны, солярия.
Источник
При травмах скелета появляется костная мозоль. Она никак не связана с привычным уплотнением кожи, образуется в период срастания, способствует регенерации и восстановлению, но при отсутствии правильного лечения трещин и переломов, она может стать причиной дискомфорта при движении и постоянных болей. Костная мозоль на ноге появляется постепенно, при своевременной диагностике она легко устраняется и не приводит ни к каким негативным последствиям.
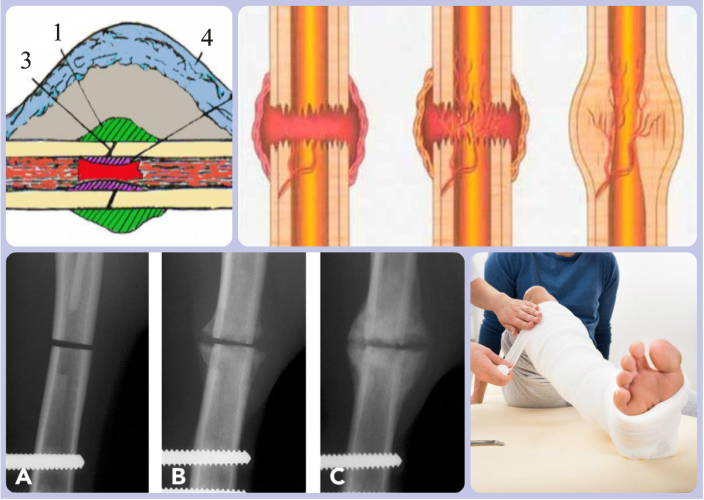
Виды костных мозолей
Для начала разберемся, что такое костная мозоль. Это специальная структура, которая образуется при восстановлении кости вследствие ее травм. Заживление состоит из нескольких этапов, поэтому костные мозоли подразделяют на несколько видов:
- Периостальная костная мозоль появляется сразу после травмы в месте срастания. Правильное срастание происходит при полной неподвижности (иммобилизации) поврежденных костей. Особенно важно при осколочных переломах мелких косточек. Такая мозоль быстрее всего развивается из-за активного снабжения кровью.
- Эндостальная костная мозоль образуется во внутренней части кости одновременно с периостальной, но только развивается она медленнее. Такое утолщение может нарастать прямо на месте перелома, на выпирающих косточках может быть заметна невооруженным взглядом. Чаще всего дефект виден на голенях, плюсневых и лучевых костях.
- Интермедиарная (промежуточная) мозоль – следующая стадия заживления. Она образуется между двумя обломками кости, помогая нарастить костную ткань между ними. Этот вид мозоли незаметен на рентгене и редко требует лечения.
- Околокостная мозоль появляется при срастании мягких тканей. Характеризуется появлением припухлости и отеков в мышечной ткани, дискомфорта и болевого синдрома, который сохраняется в течение длительного времени
- Параоссальная разновидность мозоли самая опасная, она чаще появляется в трубчатых костях (плюсна, ноги, руки), реже – в губчатых (пятка, запястье). Изменяет форму и структуру сломанной кости, окружая ее выступающим костным наростом, который является достаточно хрупким и может сломаться даже при небольшой нагрузке.
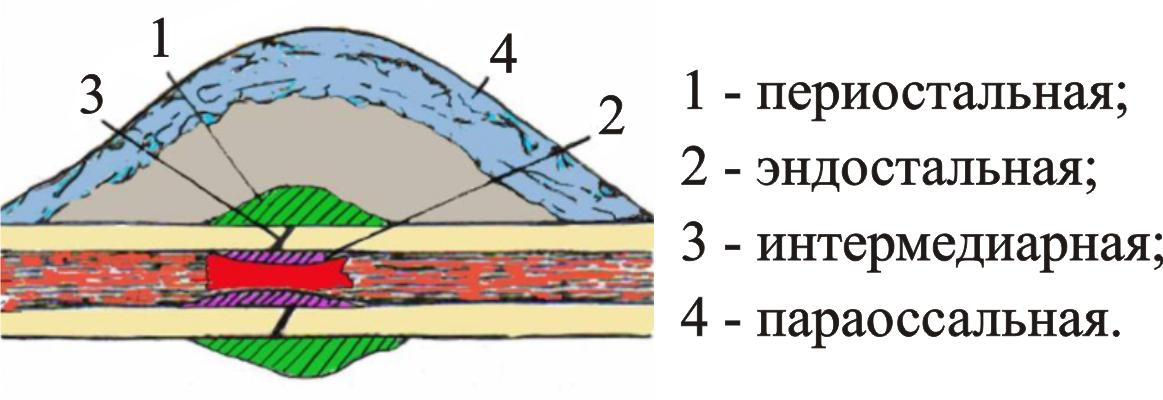
Механизм образования
Чтобы разобраться подробнее с процессом образования костной мозоли, необходимо сначала разобраться с тем, как вообще выглядит костная система и из чего она состоит.
Строение костной ткани
В организме человека выделяют два вида костей: длинные (кости ног и рук: плечо, берцовые кости, лодыжка, голень, бедро, фаланги пальцев) и плоские (черепные кости, лопатки, ребра, подвздошные кости). Скорость и сам процесс восстановления в них отличается. Так, формирование костной мозоли после перелома происходит только в длинных костях.
Сама кость состоит из коллагеновых волокон правильной формы, расположенных пластинками. Снаружи она выстлана тонким, но прочным слоем кальцинированной ткани, внутрикостное пространство занимает костный мозг.
Процесс регенерации, сроки восстановления кости
Формирование костной мозоли необходимо для восстановления целостности костей. Скорость этого процесса зависит от возраста пациента, состояния его здоровья и индивидуальных особенностей организма, качества первой помощи и дальнейшей терапии, а также от вида травмы. Если нет смещения кости и повреждений надкостницы, то заживление будет протекать быстрее.
Источником восстанавливающей функции являются клетки надкостницы и эндоста (слой соединительной ткани, формирующий костномозговой канал в трубчатых костях), а также волокна костного мозга и мизенхиальные (стволовые) клетки, находящиеся в оболочках сосудов.
Средние сроки образования костной мозоли при переломе нижних конечностей:
- Берцовые кости (бедро, голень) восстанавливаются в течение 2- 7 месяцев,
- Костная мозоль на пальце ноги образуется за 1-1,5 месяца, во время лечения рекомендуется носить удобную обувь, предупреждающую дальнейшее повреждение,
- Пяточные кости восстанавливаются 2-3 месяца, во время которых необходимо снять нагрузку на ногу, возможна полная иммобилизация стопы.
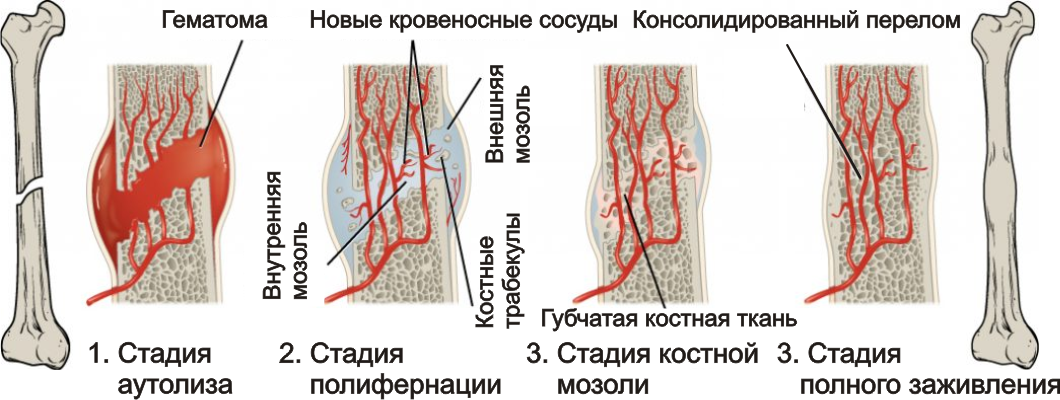
Стадии формирования мозоли
Образование костной мозоли при переломе происходит для восстановления целостности кости, этот процесс состоит из нескольких этапов, которые занимают продолжительное время и требуют наблюдения специалиста, чтобы исключить возможность развития патологий.
Рассмотрим, как образуется костная мозоль, какие этапы включены в этот процесс:
- Аутолиз. Сразу возникает отек мягких тканей. К очагу заболевания устремляются лейкоциты, перерабатывающие поврежденные клетки. На 3-4 день после травмы приходится пик этой стадии, затем она постепенно затихает. В это время появляется первичная омозолелость в виде рубца. Этап длится 8-9 суток,
- Полиферация. В это время начинает расти количество клеток соединительной ткани, образовываются активные вещества для минерализации кости, что способствует затвердеванию тканей и формированию костной мозоли. Такая стадия занимает 10- 30 дней,
- Перестройка костной ткани. Восстанавливается правильное кровообращение травмированной кости, хрящевая ткань твердеет и заменяется костной. Длительность процесса составляет 1-5 месяцев,
- Полное заживление происходит спустя 6-12 месяцев. В это время восстанавливаются все функции кости, ее внутренняя структура, формируется надкостница и увеличивается число ее кровеносных сосудов.
Факторы, влияющие на процесс регенерации
Зарастание кости – это сложный процесс, который зависит от множества факторов.
- Сроки восстановления целостности кости напрямую зависят от гормонов, ответственных за образование кальция, и факторов роста организма. Следовательно, любые нарушения обмена веществ и гормональной системы могут ускорить или замедлить процесс регенерации костных тканей.
- Способность к образованию костной мозоли уменьшается с возрастом. У женщин за 35 и мужчин после 50 заметно снижается регенерация. У пожилых людей в костях заметны незаполненные пустоты. У некоторых пациентов могут появиться участки нежизнеспособной или денервированной кости. Это является признаком отсутствия регенерации в костных тканях.
- Значительно замедляют выздоровление гематомы в месте перелома, механическая нагрузка на поврежденный участок, недостаток мышечной ткани в больной области становится препятствием для полноценного кровообращения. При повреждении надкостницы и костного мозга скорость регенерации снижается, потому как именно эти элементы кости наращивают новую соединительную ткань для восстановления.
Советы, как избежать патологических образований при восстановлении
Само новообразование необходимо для лечения перелома, его появление является физиологическим процессом, благодаря которому срастаются кости. В редких случаях может потребоваться удаление, если костная мозоль после перелома воспаляется и опухает, или присутствуют болезненные ощущения. Чтобы избежать хирургического вмешательства важно следить за здоровьем своей костной системы:
- Обращаться к специалисту при подозрениях на любые травмы костей,
- Соблюдать рекомендации врача: носить гипс или повязку в течение всего положенного времени, чтобы не дать поврежденным костям смещаться,
- Наблюдаться у врача, чтобы предупредить патологии, возникающие в процессе восстановления целостности кости,
- Соблюдать правила антисептики, не допускать попадания инфекций при открытых переломах.

Диагностика
Чтобы определить патологическое костное разрастание визуального осмотра недостаточно. Рекомендуется провести рентгенографию для анализа состояния. Существует несколько основных признаков, указывающих на патологии срастания:
- Непрерывные боли и дискомфорт на месте перелома,
- Гиперемия и отечность,
- Локальное повышение температуры в области травмы,
- Нагноение в месте сращивания, влекущее развитие посттравматического остеомиелита.
Многие задаются вопросом, как выглядит костная мозоль на рентгене —, она похожа на облако, расплывшееся на месте срастания костей. Фотографии делают в течение всего процесса восстановления, чтобы отследить динамику реабилитации пациента и не допустить появления осложнений (разрастания костного образования и ее прорастания в мягкие ткани).
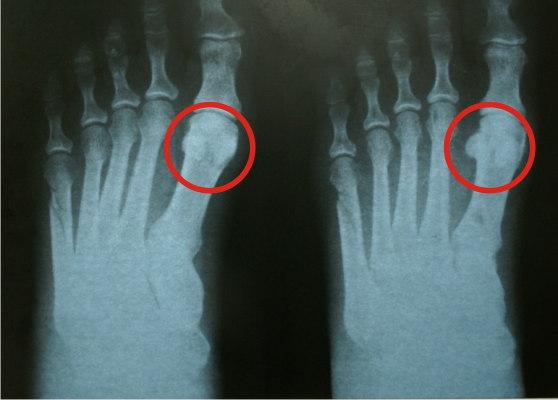
Методы лечения патологических разрастаний
Во время лечения перелома необходимо консультироваться со специалистом и делать рентгеновские снимки для контроля восстановления кости. Обычно пациенты не замечают первых признаков разросшейся костной мозоли, пока она не начинает доставлять неудобства.
Чаще всего после перелома проводится реабилитация, предотвращающая излишнее наращивание кости. Это достаточно длительный процесс, но при выполнении всех назначений врача костное образование не увеличивается в размере, а только выполняет свою основную функцию – восстанавливает целостность костей.
При консервативном лечении назначается постельный режим на 2 – 3 дня, рекомендуется снизить физическую активность, не допускается перегрев и переохлаждение. Костная мозоль на пятке вызывает больше всего затруднений при терапии, ведь ее необходимо сохранять в покое, а значит, упор на ступню недопустим.
Вылечить костную мозоль можно с помощью физиотерапии, наиболее эффективны ударно-волновая терапия, магнитотерапия прогревания и электрофорез, значительно ускоряющие регенерацию соединительной ткани.
Если вы заметили, что новообразование разрослось и приносит дискомфорт в повседневной жизни, то врачи вам подскажут, как удалить костную мозоль быстро. Для этого проводится хирургическое вмешательство, которое специалисты рекомендуют применять только в крайних случаях. После проведения операции нередко появляется воспаление, что может привести к серьезным последствиям для больного.
Рецепты народной медицины
С помощью народной медицины проводится лечение костных мозолей. Домашние рецепты просты и доступны, с их помощью можно облегчить симптомы проявления патологии. Не рекомендуется использовать грелку, все методы должны быть деликатными и щадящими.
- Теплый компресс из цветков календулы ускоряет снятие симптомов. Залейте 2 ст. л. цветков календулы полулитрами горячей воды. Дайте жидкости настояться в течение получаса, затем процедите отвар, смочите бинт или марлю в нем и приложите к очагу боли. Снимите компресс через 45 минут. Результат будет заметен уже через несколько недель.
- Теплые ванночки помогают убрать болевые ощущения и размягчают мозоль на кости. Можно добавить в теплую воду отвар цветков ромашки, пищевую соду и яблочный уксус. Опустить ногу с костным образованием в ванночку на 20 минут. Процедуру лучше проводить перед сном, чтобы конечность была в расслабленном состоянии.

- Отек и воспаление лечит простой компресс из картофеля. Для его приготовления необходимо потереть корнеплод на терке и приложить полученную кашицу к пораженной области.
Сама костная мозоль – это нормальное физиологическое явление, наблюдаемое при переломах и трещинах, именно она способствует срастанию поврежденных костей. На полное восстановление целостности может понадобиться от 6 до 12 месяцев в зависимости от вида травмы, от выполнения предписаний врача и от индивидуальных особенностей организма. Костная мозоль на ноге может потребовать лечения, но рекомендуется обратить свое внимание на консервативные методики устранения недуга. Нарост удаляют хирургическим путем, если он приносит неудобства и мешает ходить. Но после ее проведения возрастает риск появления воспалений и рецидивов.
Источник
Как протекает в рентгенологическом изображении процесс заживления переломов? Как известно, репаративный процесс осуществляется при помощи так называемой мозоли. Эта мозоль исходит из эндоста, самого костного вещества и периоста (эндостальная, интермедиарная и периостальная мозоль). Главная, резко преобладающая роль при заживлении, как этому научили в особенности рентгенологические наблюдения, выпадает на долю периостальной мозоли.
Развитие мозоли проходит через три стадии — соединительнотканную, остеоидную и костную. Излившаяся из разорванных сосудов кровь образует в районе перелома между отломками и осколками большую гематому. Кровь очень быстро свертывается, и в фибринозно-кровяной сгусток из костного мозга и особенно надкостницы уже в первые часы после травмы устремляется огромное количество молодых соединительнотканных элементов, нарастает количество фибробластов. В 7—10 дней все прорастает в этой первой стадии пролиферирующей соединительной тканью. Затем при нормальных условиях заживления во второй стадии происходит метапластическое превращение этой более примитивной соединительной ткани в остеоидную, на что также требуется такой же недельный или полуторанедельный срок. Раньше остеоидную мозоль без достаточного основания, главным образом из-за ее „хрящевой плотности” при ощупывании безоговорочно и принимали за хрящевую. Фактически хрящевая ткань образуется лишь в том случае, когда концы отломков трутся друг о друга, т. е. когда нет полной иммобилизации. Затем уже, в третьей стадии, остеоидная ткань пропитывается апатитами и превращается в костную. Костная мозоль вначале велика и имеет рыхлое строение, в дальнейшем же в гораздо более медленных темпах наступает фаза обратного развития этой костной мозоли, ее перестройка, уменьшение и структурная реконструкция с весьма постепенным замедленным восстановлением более или менее нормальной костной архитектоники.
Соединительнотканная и остеоидная мозоли, понятно, рентгенологически совсем не определяются. Первые признаки мозоли появляются на снимке лишь при ее обызвествлении. Время появления костной мозоли колеблется в очень широких пределах и зависит от ряда условий: от возраста, от места перелома в различных костях и в различных частях одной и той же кости, от вида степени смещения отломков, от степени отслоения надкостницы, от объема вовлечения в процесс окружающих кость мышц, от способа лечения, от осложнения течения регенеративного процесса, например инфекцией или каким-нибудь общим заболеванием и т. д. Следует полагать, что немаловажную роль играют и нервные влияния. На основании убедительных экспериментальных данных Р. М. Минина считает зависимость между явлениями регенерации костной ткани и нервной системой твердо установленной, причем она рассматривает дистрофические поражения нервной системы как преобладающий в этом отношении фактор. Открытые переломы заживают значительно медленнее закрытых. Практически важно, что раз на рентгенограммах уже появились признаки обызвествления мозоли, консервативная репозиция отломков запоздала.
При поднадкостничных детских переломах мозоль имеет очень небольшие размеры, она окружает место перелома в виде правильной веретенообразной муфты. Первые отложения извести показываются на хорошем снимке детской кости к концу первой недели. Они имеют вид единичных нежных пятнистых бесструктурных теней, окружающих кость и располагающихся параллельно корковому слою. Между наружным слоем коркового вещества и тенью обызвествленной периостальной мозоли вначале имеется свободная полоска, соответствующая камбиальному слою надкостницы с остеобластами.
У взрослых первые нежные облаковидные очаги обызвествления появляются на рентгенограмме в среднем не раньше 3—4 недель (на 16—22-й день) после перелома. Одновременно с этим или на несколько дней раньше концы отломков несколько притупляются и контуры коркового слоя отломков становятся в области мозоли несколько неровными и смазанными, теряют свою резкую ограниченность. В дальнейшем боковые поверхности, концы и углы костей в районе перелома еще больше сглаживаются, тень мозоли становится более интенсивной и принимает очаговый зернистый характер. Затем отдельные участки сливаются и при полном обызвествлении костная мозоль приобретает характер циркулярной гомогенной массы. Постепенно тень сгущается и наступает так называемая костная консолидация на 3—4—б—8-м месяце перелома. Таким образом, костная консолидация колеблется в очень широких пределах. В течение первого года костная мозоль продолжает моделироваться, по структуре она еще не имеет слоистого строения, ясная продольная исчерченность появляется только через 11/2—2 года. Линия перелома исчезает поздно, в периоде между 4-м и 8-м месяцем; она в дальнейшем, соответственно развитию в костном веществе пояса остеосклероза, на рентгенограмме уплотняется. Эта более темная линия перелома, так называемый костный шов, может быть видна еще тогда, когда костная мозоль уже закончила свое обратное развитие, т. е. рассосалась полностью.
Отсюда видно, что целость кости при нормальных условиях восстанавливается значительно медленнее, чем это принято считать в клинике. Рентгенологические симптомы течения процесса заживления перелома сильно запаздывают по сравнению с клиническими симптомами. Это должно быть подчеркнуто для того, чтобы предостеречь клинициста от чрезмерного консерватизма; пользуясь одним только рентгенологическим контролем, клиницист рискует стать слишком сдержанным при предоставлении кости функциональной нагрузки. Уже соединительнотканная мозоль с едва заметными облачками обызвествления может с функционально-клинической точки зрения быть вполне полноценной, и не давать конечности функционировать в подобном случае — значит задерживать темпы дальнейшей нормальной эволюции и инволюции всего восстановительного процесса.
Костная мозоль в сравнительно редких случаях приобретает и узка диагностическое значение. Мозоль предоставляет рентгенологу возможность задним числом распознать нарушение целости кости, которое в остром периоде после травмы осталось клинически или рентгенологически просмотренным. Это бывает главным образом, при поднадкостничных переломах в детском возрасте, но также при трещинах и переломах малых трубчатых костей (фаланг, пястных и плюсневых костей) у взрослых. Важно, что даже линия перелома,, вначале сомнительная или вовсе невидная, иногда отчетливо выступает на снимках только-через несколько недель или месяцев после: травмы. При подобной поздней диагностике перелома на основании появления одной только-мозоли необходимо остерегаться его смешения с травматическим периоститом, — мозоль на месте перелома окружает в виде муфты всю кость, в то время как периостальный нарост возвышается над костью только в одну сторону. Отличительного распознавания требуют-также все сложные явления перестройки, о которых подробно говорится в отдельной главе (кн. 2, стр. 103).
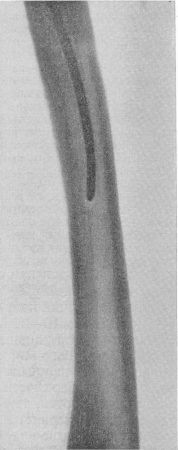
Рис. 27. Реактивный остеосклеротический футляр вокруг металлического штифта в костномозговом канале бедренной кости, развившийся после полуторалетнего его пребывания.
Некоторые особенности представляют-процессы заживления при новых методах лечения переломов интрамедуллярным. остеосинтезом, т. е. внутрикостной фиксацией отломков металлическим штифтом, из нержавеющей стали. Идея „загвоздки” отломков при помощи металлической спицы была, высказана впервые в 1912 г. И. К. Спижарным. Эти методы применяются не только при свежих закрытых неинфицированных переломах больших трубчатых костей (бедра, плеча, костей голени и особенно предплечья), но также при открытых инфицированных переломах, замедленной консолидации, ложных суставах, реконструктивных остеотомиях и пр. Благодаря металлическому стержню достигается наилучшее сопоставление отломков и, что еще важнее, их надежное удержание. Весь процесс заживления качественно улучшается и несколько ускоряется. Штифт действует в качестве асептического инородного тела как: стимулятор восстановительных явлений.
Рентгенологическая картина репаративных процессов при применении металлических штифтов изучена Н. Н. Девятовым и под нашим руководством Н. С. Денисовым. Начальные признаки эндостальной мозоли, исходящей из костномозговых каналов отломков, появляются прежде-всего на концах костных отломков, притом на дистальном отломке раньше, чем на проксимальном. Периостальная мозоль появляется на рентгенограммах через 6—7 дней после эндостальной мозоли. Эта периостальная мозоль развивается сначала на боковых поверхностях отломков, а уж впоследствии образует циркулярную муфту. При оскольчатых переломах мозоль и здесь приобретает причудливые формы, бывает нередко избыточной, с облаковидной структурой. Обызвествление мозоли при диафизарных переломах бедра, плеча и костей предплечья чаще всего появляется в течение 2-го месяца, а к исходу 3-го месяца наступает костная консолидация. Костный шов держится долго, он исчезает через б—8 месяцев и позже, а полное обратное развитие костной мозоли заканчивается, как и без штифта, лишь через 11/2—2 года. Если на концах костных отломков вместо образования эндостальной мозоли появляется замыкательная костная пластинка, то это верный ранний симптом начала формирования псевдоартроза.
Вокруг металлического стержня внутри костномозгового канала закономерно развивается плотный цилиндрический костный футляр, или чехол (рис. 27), который лишь очень медленно, в течение многих месяцев, претерпевает обратное развитие после удаления металлического стержня. Иногда над шляпкой гвоздя, торчащего вне кости (например, над и внутри от области большого вертела бедра), возникает реактивное обызвествление и даже окостенение мягких тканей, вероятнее всего, вытесненного костного мозга, в виде гриба.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник