Костная пластика при переломе бедренной кости
Костная пластика — это хирургическая процедура, которая использует костный трансплантат для ремонта и восстановления пораженных опухолями, инфекциями или поврежденных при травме костей. Костный трансплантат — это операция выбора для восстановления костей практически в любом месте человеческого тела.
Для выполнения трансплантации хирург может взять кость с бедер, ног или ребер. Иногда хирурги также используют костную ткань, взятую от умерших, для выполнения костной трансплантации.
Основа костной пластики
Большая часть человеческого скелета состоит из костного матрикса. Это твердый материал, который помогает придать костям силу. Внутри матрикса находятся живые костные клетки. Они составляют и поддерживают эту матрицу, структуру костных балок. Клетки в этом матриксе могут помочь восстановить и излечить кость при острой необходимости.
Когда человек ломает кость, немедленно начинается процесс заживления. Пока разрыв в структуре кости не слишком велик, активные костные клетки (остеокласты) могут его починить.
Однако иногда перелом приводит к большой потере кости, — например, когда большой кусок кости рассыпается, дробится. В этих случаях собственная кость не может полностью зажить без костного трансплантата. Во время трансплантации кости, хирург вставляет новый кусок кости в то место, где кость должна заживать или соединяться с соседними отломками. Клетки внутри новой кости могут затем прикрепиться к старой кости.
Хирурги часто выполняют пересадку кости, как часть другой медицинской процедуры. Например, если у пациента тяжелый перелом бедра, лечащий врач может выполнить пересадку кости при выполнении необходимых операций по восстановлению скелета. Также лечащий врач может сделать надрез на бедре, чтобы взять небольшой кусочек бедренной кости, используя его для выполнения трансплантации.
В некоторых случаях, искусственный материал используется аналогичным образом, но это не костный трансплантат в традиционном смысле.
Как правило, манипуляции проводят под общим наркозом, чтобы пациент был неподвижен и обезболен.
Зачем нужна костная пластика – показания для операции
Пациенту может понадобиться пересадка кости, чтобы способствовать заживлению и росту костей по ряду различных медицинских причин.
Некоторые конкретные условия, которые могут потребовать пересадки кости, включают:
- Первоначальный перелом, который, как подозревает лечащий врач, не заживет без трансплантации.
- Перелом, который пациент ранее не лечил с помощью трансплантата, и который плохо зажил.
- Заболевания костей — такие, как остеонекроз или рак.
- Операция по сращению тел соседних позвонков (которая может понадобиться при нестабильности позвоночника).
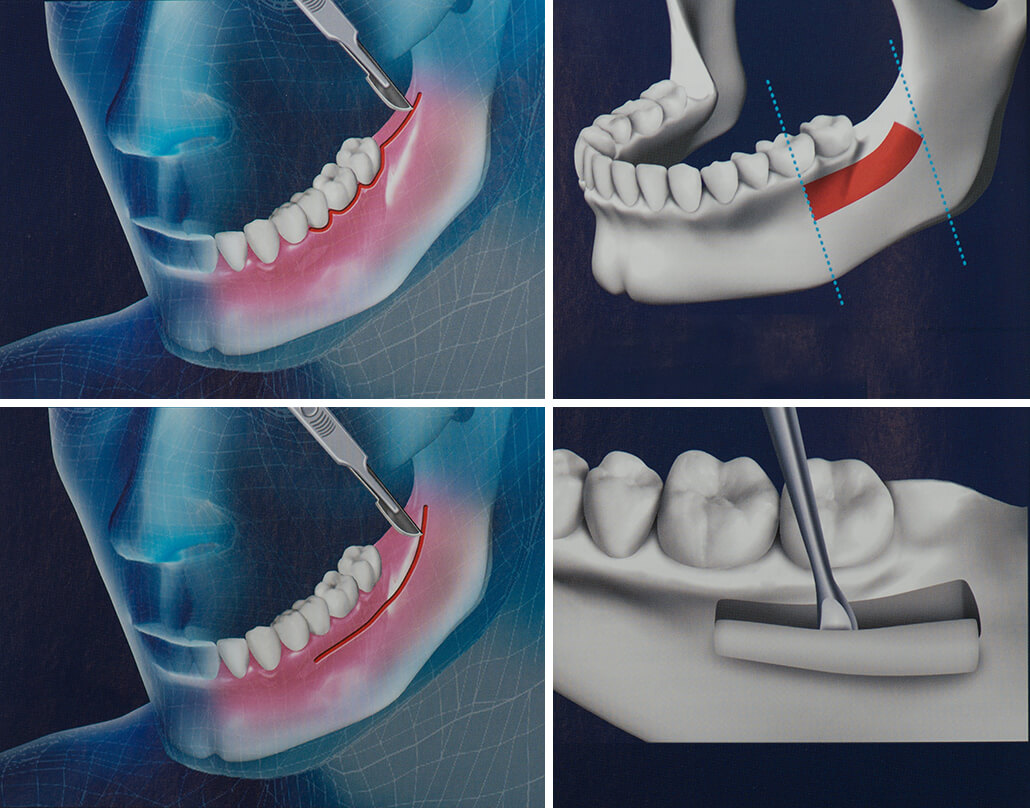
- Зубная имплантация (которая может понадобиться, если пациент хочет заменить отсутствующие зубы имплантами).
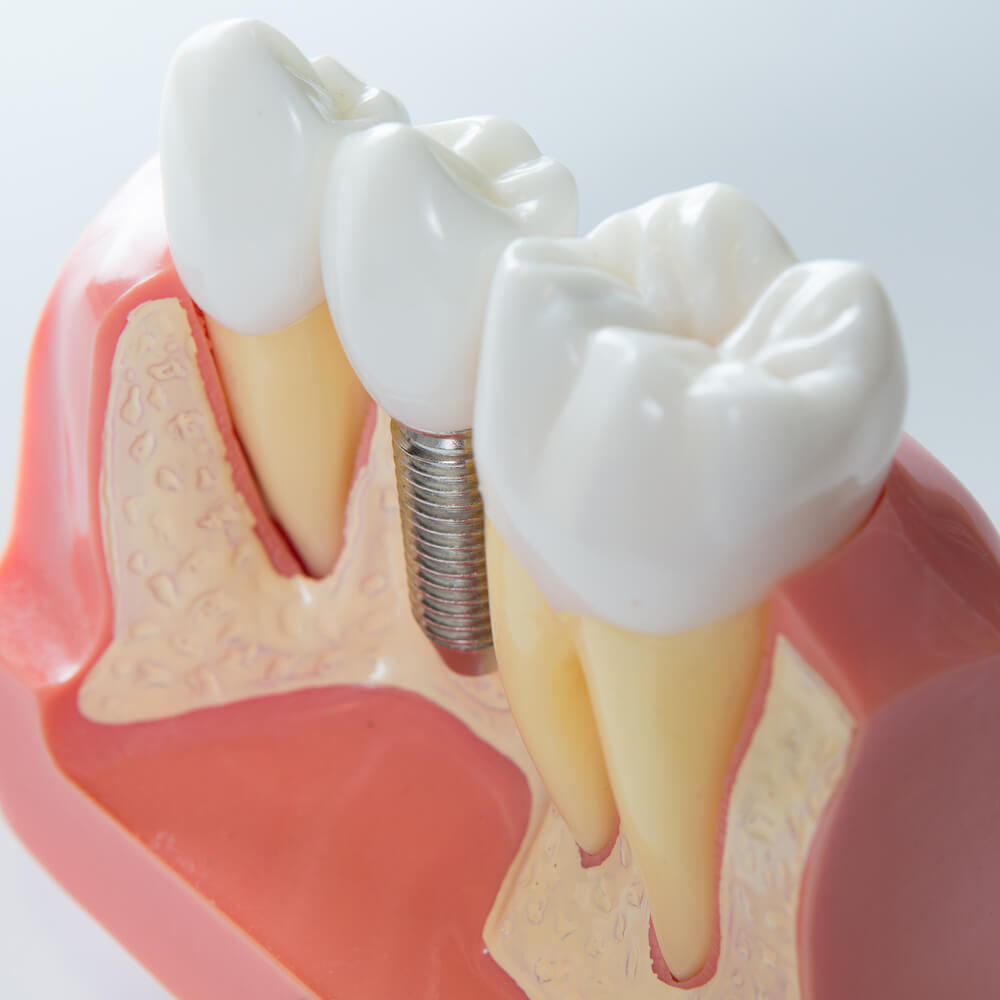
Хирургически имплантированные устройства, как при полной замене коленного сустава, способствуют росту кости вокруг структуры. Эти костные трансплантаты могут служить основой для роста новой живой кости. Бедра, колени и позвоночник являются общими местами для пересадки кости, но пациенту может понадобиться пересадка кости из другого участка на собственном теле.
Нужно поговорить со своим лечащим врачом о том, хочет ли пациент использовать кость от донора, или кость из другого места в собственном теле. Если хирург использует собственную кость пациента, тогда потребуется дополнительная операция по её извлечению.
Это не понадобится, если при операции используется донорская кость, но донорская кость имеет свои небольшие риски. Нужно обсудить со своим врачом о том, какой вариант лучше в конкретном случае.
Каковы риски костной пластики?
Костная трансплантация, как правило, безопасна, но она имеет некоторые редкие риски.
К ним причислены:
- Инфекция
- Кровотечение
- Тромбоз
- Повреждение нерва
- Осложнения от анестезии
- Инфекция от донорской кости (очень редко)
Существует также риск того, что собственная кость может плохо заживать даже с костным трансплантатом. Многие из конкретных рисков будут варьировать, в зависимости от точной причины применения костного трансплантата. Эти причины включают в себя тот факт, используется ли донорская ткань, другие осложняющие медицинские условия и возраст пациента. Например, костный трансплантат вряд ли будет хорошо приживаться, если пациент курит или у него имеется диабет.
Нужно поговорить со своим лечащим врачом обо всех имеющихся проблемах, в том числе о проблемах, которые наиболее распространены у пациента.
Как подготовиться к пересадке кости?
Стоит подробно обсудить с лечащим врачом вопрос о том, как подготовиться к операции с использованием костного трансплантата.
- Нужно сообщить своему врачу обо всех лекарствах, которые принимаются, в том числе о безрецептурных препаратах, таких как аспирин. Нужно спросить, следует ли прекратить принимать какие-либо лекарства раньше времени, — например, разжижители крови.
- Если пациент курит, нужно попробовать бросить курить перед процедурой, чтобы ускорить заживление.
- Также, нужно сообщить своему врачу о любых изменениях общего состояния здоровья, — например, о недавней лихорадке.
Перед процедурой могут потребоваться дополнительные исследования – такие, как рентген, компьютерная томография или магнитно-резонансная томография (МРТ).
Возможно, придется заранее принять дополнительные меры, в зависимости от причины пересадки кости. Например, если пациент не сможете опираться на ноги после операции — возможно, придется изменить условия жизни.
Нельзя есть и пить после полуночи перед процедурой.
Что происходит во время пересадки кости – этапы операции
Детали конкретной операции по пересадке кости будут сильно различаться, в зависимости от причины планируемого вмешательства. Нужно спросить врача о деталях вашей конкретной операции.
Хирург-ортопед выполнит процедуру с помощью команды медицинских работников.
Можно ожидать следующих этапов:
- Пациент получит анестезию, чтобы он не чувствовал боли или дискомфорта во время процедуры. Анестезиолог будет внимательно следить за всеми жизненными показателями – такими, как частота сердечных сокращений и артериальное давление — во время операции.
- После обработки пораженного участка, оперирующий хирург сделает разрез через кожу и мышцы, окружающие кость, которая будет получать костный трансплантат.
- В некоторых случаях хирург также сделает другой разрез, чтобы собрать костный трансплантат. Это может быть материал от собственной бедренной кости, кости ноги или ребер. Используя специальные инструменты, лечащий хирург удалит небольшую часть кости.
- Затем хирург поставит костный трансплантат между двумя кусочками кости, которые должны расти вместе. В некоторых случаях, лечащий врач может закрепить костный трансплантат с помощью специальных винтов, также он сделает любой другой необходимый ремонт костей.
- Слои кожи и мышц вокруг донорской кости будут закрыты хирургическим путем, — и, если необходимо, вокруг места, где была собрана пораженная кость.
После пересадки кости — возможные риски и осложнения, их профилактика
Нужно заранее поговорить со своим врачом о том, что можно ожидать после операции.
- Пациент может почувствовать боль после процедуры, но обезболивающие лекарства могут помочь ее облегчить.
- Проводится серия рентгеновских снимков, решается вопрос о выписке пациента домой.
- Затем лечащий врач предоставит пациенту подробные инструкции о том, как он может перемещать область, которая получила костный трансплантат. Как правило, это требует, чтобы область некоторое время оставалась неподвижной. Для этого может потребоваться шина или скоба. Пациент также, вероятно, должен избегать давления веса тела в этой области.
- Прооперированному может потребоваться физиотерапия для восстановления силы и гибкости мышц.
- Возможно, также потребуется принимать лекарства для предотвращения образования тромбов (разжижители крови) некоторое время после операции. Лечащий врач может попросить, чтобы пациенты не принимали определенные безрецептурные лекарства от боли, потому что некоторые из них могут помешать заживлению кости.
- Специалист может посоветовать придерживаться диеты с высоким содержанием кальция и витамина D при заживлении костей.
- Если пациент курит, то ему нужно будет бросить курить, потому что, это может помешать процессу восстановления.
Некоторое время из разреза может вытекать жидкость. Это нормально. Но немедленно нужно сообщить своему врачу, если выделение жидкости является серьезным и обильным, кровянистым или гнойным.
Кроме того, важно рассказать врачу, если операционная рана покраснела или припухла, если возникла сильная боль, потеря чувствительности, высокая температура или озноб.
Нужно также согласовать последующие встречи. Возможно, пациенту понадобится удалить швы или скобы через неделю, или около того, после операции. Затем лечащий врач может сделать серию рентгеновских снимков, чтобы увидеть, насколько хорошо заживает восстановленная кость.
Внимательно следуйте всем инструкциям вашего врача, чтобы получить максимальный шанс на полное выздоровление.
Источник
Существует несколько типов костных трансплантатов:
- накладной;
- простой вкладной;
- скользящий вкладной;
- ромбовидный;
- интрамедуллярный (рис. 118).

Рис. 118. Методы костной пластики.
а, б — вкладной трансплантат; в — ромбовидный вкладной трансплантат; г — скользящий вкладной трансплантат; д — внутрикостный трансплантат; е, ж.— интрамедуллярное штифтование гвоздем с добавлением костных осколков спонгиозной ткани; к — накладной трансплантат; л, м — скользящий накладной трансплантат; и — двойные накладные трансплантаты.
Накладной трансплантат
К освеженной поверхности фиксируется массивный костный трансплантат, взятый с большеберцовой кости. В настоящее время обычно трансплантат фиксируется гвоздями из виталлиума, которые не разбалтываются и не адсорбируются. Фиксация металлическими гвоздями считается наиболее эффективным методом операции.
Вкладной трансплантат
Техника этой операции описана Albee. Ложе приготовляют предложенной Albee двойной пилой. Лезвия пилы расставлены на ширину требуемого трансплантата, и потому срезаемый с большеберцовой кости трансплантат точно соответствует приготовленному ложу. Если техника точна, то трансплантат вкладывают в ложе с некоторым усилием, но после того, как он уже вложен, происходит хорошая, естественная фиксация, и дополнительная фиксация гвоздями или проволокой излишня. Применение вкладного трансплантата рекомендуется при несрастании бедренной, большеберцовой и других трубчатых костей. Некоторые трудности могут возникнуть при несросшихся переломах метакарпальных костей, ключицы и других узких костей (см. рис. 118, а, б).
Скользящий трансплантат
Скользящий трансплантат представляет собой тип вкладного трансплантата, избавляющий от нанесения травмы здоровой ноге. Трансплантат передвигается от одного отломка через щель на другой (рис. 118, д). Если такой скользящий трансплантат имеет прямоугольные очертания, то он уже, чем ложе, на ширину двух надрезов пилы, и тогда фиксация недостаточна. Трансплантат должен быть несколько клинообразно заострен наточно высчитанный угол.
Такая техника применяется и в тех случаях, когда больной отказывается от взятия трансплантата со здоровой ноги (рис. 118-120).

Рис. 119. Техника наложения накладного трансплантата. Концы костных фрагментов освежают и подготавливают ложе на поверхности каждого из них (о). Из большеберцовой кости берут трансплантат (б, в), который фиксируют к ложу винтами после продолжения дрелью хода (г). Винты должны выходить на противоположную сторону кортикального слоя (е). Требуемая длина гвоздя должна быть предварительно точно измерена (ж). Направитель и держатель винта необходимы (а).

Рис. 120. Перелом средней и нижней трети голени (1). Был взят скользящий трансплантат с верхнего (центрального) и наружного фрагментов большеберцовой кости. Взят гребешок вместе с частью наружной и внутренней поверхности большеберцовой кости. Более длинный трансплантат, взятый из центрального отломка, смещают книзу и фиксируют винтами так, чтобы он проходил над линией перемещения. Меньший трансплантат, взятый из дистального отломка, используют для заполнения дефекта в верхнем фрагменте; его фиксируют одним винтом (2).

Рис. 121. Несросшийся перелом бедра с дефектом кости (1). При костнопластической операции использование одного накладного трансплантата было бы неправильным, так как оно не дало бы надежной фиксации. Порозность кости вызвала бы расшатывание винтов. Наложение двойного накладного трансплантата обеспечило лучшую фиксацию (2). Костный дефект заполнен осколками спонгиозной ткани, взятой с гребешка подвздошной кости; перелом сросся.
Ромбовидный трансплантат
Ромбовидный трансплантат в виде бубнового туза представлен на рис. 118, в. Gallie предложил применять трансплантат, наибольшая ширина которого приходится на место перелома, где склероз наиболее выражен. Преимущество этой техники заключается в удалении значительного количества склерозированной кости, но она менее эффективна в смысле обеспечения неподвижности отломков, так как труднее вырезать трансплантат, соответствующий форме и размерам ложа, чем вырезать трансплантат двойной пилой.
Интрамедуллярный трансплантат
Интрамедуллярный трансплантат наименее удовлетворителен, так как при сверлении канала для вставления больцунга большая часть склерозированной костной ткани остается неудаленной. Кроме того, костномозговой канал при этой технике оказывается закрытым и источник образования грануляционной ткани выключенным. В случаях сильного склероза костных отломков эта операция ненадежна. Даже тогда, когда, помимо больцунга, склерозированные концы костей удаляются и широкая щель между отломками заполняется костной стружкой (по методу Hey Groves), результат остается не вполне удовлетворительным, так как трансплантат слаб в месте перелома. Кроме того, интрамедуллярный костный трансплантат не исключает ротационные движения. Таким образом, подобный трансплантат нельзя признать отвечающим требованиям полной внутренней фиксации.
Техника операции с вкладным трансплантатом
Давность несрастания не имеет значения. Можно получить одинаково хорошие результаты спустя 10 лет и 10 месяцев после перелома. В застарелых случаях могут наблюдаться значительная деформация и укорочение конечности. Насколько возможно, такие деформации должны быть исправлены до операции. Угловое искривление исправляют вытяжением сокращенных тканей и конечность иммобилизуют в гипсовой повязке. При наличии деформации близлежащих суставов их также следует корригировать. Кожу подготавливают за 24-48 часов до операции и оставляют затем в покое. Конечность обескровливают и накладывают на нее пневматический жгут. Разрез делают прямо до кости в одной плоскости. Отделяют надкостницу с прикрепленными к ней мышцами так, чтобы не нарушить кровоснабжение. Фиброзную и рубцовую ткань с костных отломков удаляют. Удаляют остеофиты из плотной кости и склерозированную часть просверливают или выбивают долотом. Костные концы не следует удалять на слишком большом расстоянии во избежание значительного укорочения. Лезвия двойной пилы расставлены на максимальную ширину, но все же так, чтобы не нарушить прочность стенки противоположной стороны кости. Ложе выпиливают на каждом отломке отдельно (рис. 121, 1, 2). Трансплантат укладывают таким образом, чтобы после его наложения было обеспечено точное сопоставление отломков. При переломах локтевой, лучевой кости и ключицы ложе должно иметь около 7,5 см длины, а при переломах бедренной, большеберцовой и плечевой кости 10 см и более. В последнем случае лезвия пилы должны быть на расстоянии 0,8 см. Внутреннее расстояние между лезвиями пилы должно быть не меньше размеров приготовленного ложа. Обнажают подкожную клетчатку поверхности большеберцовой кости, надкостницу отделяют от нее. Клинический опыт тысяч операций костной пластики доказал, что нет необходимости в пересадке надкостницы вместе с костью. Это подтверждено и экспериментально. Вырезают трансплантат, по размерам точно соответствующий ложу. Взятый трансплантат помещают в ложе щипцами.
Необходимость надежной фиксации трансплантата
Трансплантат должен быть сразу хорошо фиксирован. Если достигнута абсолютная фиксация, то неудовлетворительный результат операции бывает исключением. С другой стороны, если ложе приготовлено с недостаточной тщательностью остеотомом или долотом и трансплантат только погружается в него и удерживается в нем с помощью кетгутовых швов, то непосредственной фиксации не получается, остаются легкая ротация и раздвигающее натяжение мышц, нарушающие цельность клеток, функция которых состоит в заполнении пространства между ложем и трансплантатом. Результат операции получается неудовлетворительный даже при полной внешней фиксации с помощью гипсовой повязки (рис. 122).


Рис. 122. Несросшийся перелом локтевой кости после огнестрельного ранения (1). После ликвидации инфекции (через 12 месяцев) произведена костнопластическая операция с применением накладного трансплантата, фиксированного четырьмя виталлиевыми винтами (2). Через 3 месяца на рентгенограмме обнаружена резорбция кости. Через несколько недель, когда конечность еще находилась в гипсовой повязке, больной начал жаловаться на боли. На рентгенограмме в верхнем конце трансплантата выявлен перелом (3). На операции обнаружено сращение проксимальной и дистальной частей трансплантата, но центральная часть его аваскулярна и окружена гноем. Мертвая часть трансплантата и винты были удалены и дефект костной ткани заполнен кусочками спонгиозной ткани, взятой из гребешка подвздошной кости. Несмотря на инфекцию, произошла регенерация костной ткани (4) и достигнуто надежное восстановление кости (5). При наличии слабой инфекции можно пользоваться только спонгиозной тканью. Кортикальная кость и металл вызывают длительную инфекцию и ведут себя, как секвестры.
Фиксация трансплантата гвоздями из виталлиума
Этот метод в настоящее время стал общепринятым при применении накладных трансплантатов. Он может быть использован и для вкладных трансплантатов. Прежде чем вынуть трансплантат из большеберцовой кости, в нем просверливают 4 отверстия соответственно диаметру гвоздей. Когда трансплантат поставлен на место, глубокий слой ложа также просверливают и ввинчивают винты из виталлиума соответствующей длины (см. рис. 119). Самое важное, чтобы винты были из нетоксичных и неэлектролитных сплавов. При достаточной точности техники даже широкие пространства между отломками с успехом поддаются заполнению костной спонгиозной стружкой.
Первое, что необходимо, это хорошо фиксировать трансплантат в ложе. Во-вторых, надо заполнить пространство или щель между отломками осколками спонгиозной ткани и области костномозгового канала, содержащей эндост, являющийся наиболее активным источником роста новых клеток. Третье условие — обеспечить защиту трансплантата надежной и постоянной иммобилизацией (рис. 123).

Рис. 123. Больному произведено 14 безуспешных операций по поводу несросшегося перелома плеча в течение 10 лет (1). Нами произведено освежение костных отломков, фиксация их интрамедуллярным гвоздем и заполнение окружности места перелома кусочками спонгиозной ткани (2). После операции наложена гипсовая повязка на 3,5 месяца.
Важность непрерывной и длительной иммобилизации
Как правило, несросшийся перелом диафиза после операции костной пластики срастается за 3-4 месяца. Тем не менее могут быть индивидуальные отклонения, как и при срастании обычных переломов. Многие неудачные исходы при операциях костной пластики объясняются недостаточной наружной фиксацией в гипсовой повязке. Сроки не должны иметь для хирурга определяющего значения. Не существенно, прошло ли 6 или 12 месяцев после операции. Даже явление абсорбции трансплантата еще не означает неудачи. Оно только свидетельствует о недостаточности иммобилизации. Признаком действительной неудачи служат склерозирование поверхности перелома с исчезновением трансплантата.
——————————
Переломы костей и повреждения суставов
——————————
Источник