Литература по переломам бедра
Переломы проксимального отдела бедра различают по отношению к тазобедренному суставу (рис. 95). Эти переломы наблюдаются преимущественно у лиц пожилого и старческого возраста, у женщин в два раза чаще, чем у мужчин.
Причины. Переломы шейки бедра возникают в результате удара большого вертела о твердую поверхность при некоординированном падении больного (гололед, мокрый пол, натертый паркет, ванна и т. п.).
Признаки. Жалобы на боли в области тазобедренного сустава, усиливающиеся при попытке изменить положение ноги, ротированной кнаружи. Латеральный край стопы почти касается плоскости постели. Болезненны пальпация области тазобедренного сустава, а также поколачивание по большому вертелу и по пятке вдоль оси конечности. Определяются относительное укорочение конечности, нарушение линии Розера — Нелатона, Шемакера, треугольника Бриана.
При переломах без смещения и вколоченных переломах большинство этих симптомов отсутствуют, остаются постоянные боли в тазобедренном суставе, усиливающиеся при движениях. Постоянство болей объясняется растяжением капсулы сустава скопившейся в ней кровью. Капсула тазобедренного сустава малорастяжима, полость сустава вмещает всего около 20 мл жидкости. Поэтому вколоченные переломы шейки бедренной кости нередко своевременно не распознаются, иногда даже при наличии рентгенограмм. Рентгенограммы производят обязательно в двух проекциях — переднезадней и аксиальной.
Лечение. Консервативное лечение допустимо при вколоченных переломах или в тех случаях, когда оперативное лечение сопряжено с большим риском для больного. Иммобилизацию конечности производят циркулярной тазобедренной гипсовой повязкой в положении отведения и внутренней ротации в течение 4-6 мес и больше (рис. 96). Скелетное вытяжение обязательно должно предшествовать как наложению гипсовой повязки, так и оперативному лечению. Спицу для вытяжения проводят над мыщелками бедра. При переломах со смещением отломков под местной анестезией новокаином производят репозицию. Конечность вытягивают по оси, ротируют кнутри и отводят. С первых же дней после наложения системы вытяжения или гипсовой повязки больным назначают общую и дыхательную гимнастику для предупреждения застойных пневмоний, пролежней, атрофии мышц, туловища и конечностей. Больной должен с помощью балканской рамы поднимать верхнюю часть туловища, помогать обслуживающему персоналу (родственникам) перестилать постель, заниматься гимнастикой в коленном и голеностопном суставах, активно напрягать четырехглавую мышцу бедра. От персонального ухода за больным во многом зависит исход травмы, так как больные, особенно старческого возраста, быетро теряют активность, перестают самостоятельно заниматься ЛФК, у них развиваются пролежни, легочно-сердечная недостаточность, и они погибают.
Оперативным методам лечения переломов шейки бедренной кости необходимо отдавать предпочтение. Хотя сама операция является серьезным испытанием для больного, однако она обеспечивает необходимые условия для благоприятного течения перелома. Во время операции обеспечиваются точная репозиция отломков, прочная их фиксация металлическими конструкциями, что позволяет рано активизировать больных.
Операцию производят под наркозом, проводниковой или местной анестезией (рис. 97). После закрытой репозиции отломки скрепляют трехлопастным металлическим стержнем или другими конструкциями (рис. 98, 99). После заживления операционной раны больным разрешают сидеть в постели, а через 3 нед начать ходьбу с костылями без опоры на больную ногу. Дальнейшее лечение можно проводить в домашних условиях.
Важным представляется вопрос о времени начала нагрузки на оперированную конечность. Опыт показал, что преждевременная нагрузка может привести к смещению отломков, несращению перелома или асептическому некрозу головки. Поэтому частичную нагрузку не более 30% от массы тела разрешают не ранее, чем через 3-4 мес после операции, а полную — только через 6 мес. В течение этого времени больной должен систематически заниматься ЛФК, разрабатывать движения в суставах поврежденной конечности, получать процедуры массажа. Трудоспособность восстанавливается через 8-12 мес. Применение срочного эндопротезирования тазобедренного сустава улучшило исходы переломов шейки бедра у больных пожилого и старческого возраста (рис. 100).

95. Схеме переломов проксимального отдела бедренной кости . 1 — головки : 2 — шейки ( внутрисустав ные ); 3 — чрезвертельные ( внесу ставные ); 4 — подвертельные ; 5 — капсула сустава .


96. Лечебная иммобилизация тазобедрен ной повязкой при переломе шейки бедренной кости .

97. Проводниковая анестезия нижней конечности [ Пашук А/О., 1977]. а , 6 -блокада седалищного нерва ; в -блокада бедренного (3) и наружного кожного (1, 2) нервов ; г -блокада запирательного нерва ; д -блокада подкожного нерва голени (4), большеберцового (5) и общего малоберцового (6) нервов ; в — проводниковая анестезия в нижней трети голени .

98. Остеосинтез при медиальном переломе шейки бедренной кости трехлопастным гвоздем .

99. Внутренний ( а ) и наружный ( б — д ) остеосинтез при переломах шейки бедренной кости .

100. Однополюсное эндопротезирование тазобедренного сустава .
Источник
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Пивень И.М.
1
Бердюгин К.А.
1, 2
1 ГБУЗ СО ЦСВМП «Уральский институт травматологии и ортопедии им. В. Д. Чаклина»
2 ГБОУ ВПО «Уральский государственный медицинский университет» Минздрава РФ
Работа посвящена изучению классификаций перипротезных переломов бедренной кости. Правильно сформулированная классификация позволяет произвести распределение исследуемых пациентов в достоверные группы, выработать общие подходы и показания к применению того или иного метода оперативного лечения. Это в полной мере касается и перипротезных переломов бедренной кости, когда линия перелома может иметь весьма разнообразное положение. Данная тема становится тем более актуальной в связи с широким внедрением эндопротезирования в практику ортопедических отделений по всему миру. Так, к 2030 году в США прогнозируют потребность в 572 тысячах первичных артропластик тазобедренного сустава и увеличение числа ревизионных операций на 174 % по сравнению с 2005 г. При этом доля перипротезных переломов бедра может составлять до 6 % всех случаев осложнений. Таким образом, работа, связанная с выработкой оптимальных подходов к классификации перипротезных переломов, их ранней и эффективной диагностике, адекватному оперативному лечению является актуальной.
перипротезный перелом бедра
классификация
1. Белов М. В. Перипротезные переломы бедра: дис. … канд. мед. наук / М. В. Белов. – М., 2006. – С. 10–18.
2. Буачидзе О. Ш., Волошин В. П., Зубиков B. C., Оноприенко Г. Л., Мартыненко Д. В. Тотальное замещение тазобедренного сустава при тяжелых последствиях его повреждений // ВТО. – 2004. – № 2. – С. 7-15.
3. Загородний Н. В. Эндопротезирование тазобедренного сустава. – M., 2012. – 312 c.
4. Кавалерский, Г. М. Результаты эндопротезирования тазобедренного сустава отечественными конструкциями / Г. М. Кавалерский, С. В. Донченко, Л. Л. Силин // Эндопротезирование в России : монотем. сб. – Казань; СПб., 2005. – Вып. 1. – С. 257.
5. Прохоренко В. М. Первичное и ревизионное эндопротезирование тазобедренного сустава. – Новосибирский НИИТО, 2007. – С. 345.
6. Тихилов P. M. Деформирующий артроз тазобедренного сустава / P. M. Тихилов, В. М. Шаповалов. – СПб., 1999. – 112 с.
7. Тихилов Р. М., Шаповалов В. М. Руководство по эндопротезированию тазобедренного сустава. – С.-Петербург, 2008. – С. 323-324.
8. Шерепо К. М. О переломах ножек эндопротезов тазобедренного сустава системы К. М. Сиваша // ВТО. – 1994. – № 4. – С. 22-25.
9. Abdel M. P., Lewallen D. G., Berry D. J., Periprosthetic femur fractures treated with modular fluted, tapered stems // Clin Orthop Relat Res. 2014 Feb; 472(2): 599–603.
10. Berry D. J. Treatment of Vancouver B3 periprosthetic femur fractures with a fluted tapered stem. // Clin Orthop Relat Res (417): 224, 2003.
11. Bhattacharyya T. Mortality after periprosthetic fracture of the femur / T. Bhattacharyya, D. Chang, J. B. Meigs [et al.] // J. Bone Jt. Surg. Am. – 2007. – Vol. 89. – P.2658-2662.
12. Duncan C. P., Masri B. A. Fractures of the femur after hip replacement / Instructional Course Lectures 44 / I.L.Rosemont: D. Jackon ed. // Am. Acad. Orthop. Surg. – 1995. – P.293-304.
13. Hagel A1., Siekmann H., Delank K. S. Periprosthetic femoral fracture – an interdisciplinary challenge. // Dtsch Arztebl Int. 2014 Sep 26; 111(39):658-64.
14. Johansson J. E., McBroom R., Barrington T. W. et al. Fracture of the ipsilateral femur in patients with total hip replacement // J. Bone Joint Surg. — 1981. — Vol. 63A. — P. 1435-1442.
15. Lindahl H. Epidemiology of periprosthetic femur fracture around a total hip arthroplasty // Injury. – 2007. – Jun. – Vol.38, № 6. – P.651-654.
16. Meek R. M. D. The risk of periprosthetic fracture after primary and revision total hip and knee replacement / R. M. D. Meek, T.Norwood, R,Smith [et al.] // J. Bone Jt. Surg.Br. – 2011. – Vol. 93-B. – P.96-101.
17. Ninan T. M., Costa M. L., Krikler S. J. Classification of femor periprosthetic fractures. // Injury 2007; 38:661-8.
18. Parrish T. F., Jones J. R. Fracture of the femur following periprosthetic arthroplasty of the hip. Report of nine cases. // J Bone Joint Surg Am 1964;46:241-8.
19. Vedi V. Fracture patterns around a cementless anatomic stem and risk factors for periprosthetic fracture / V. Vedi, W. L. Walter, M. D. O’Sullivan [et al.] // J. Bone Jt. Surg. Br. – 2005. – Vol. 87-B. – P.363.
20. Whittaker R. P., Sotos L. N., Ralston E. L. Fractures of the femur about femoral endoprostheses // J. Trauma. – 1974. – Vol. 14. – P. 675-694.
21. Zuurmond R. G., Pilot P., Verburg A. D. Retrograde bridging nailing of periprosthetic femoral fractures // Injury. – 2007. – Aug. – Vol. 38, № 8. – P.958-964.
22. Zuurmond R. G. The bridging nail in periprothetic fractures of the hip. Incidence, biomechanics, histologyand clinical outcomes, 2008, Nederland.
23. Mont M. A., Maar D. C. Fractures of the ipsilateral femur after hip arthroplasty: a statistical analysis of outcome based on 487 patients // J. Arthroplasty. – 1994. – № 9. – P. 511-519.
Эндопротезирование тазобедренного сустава – самая распространенная ортопедическая операция, приводящая к быстрому восстановлению функции сустава. Исчезновение боли, улучшение опороспособности конечности, увеличение объема движений дают возможность вернуться к нормальной жизни, восстановить утраченную работоспособность. Количество операций эндопротезирования увеличивается ежегодно во всем мире. По данным разных авторов, до 1990 г. в СССР выполнено порядка 1000 замен суставов. К 2030 году в США прогнозируют потребность в 572 тысячах первичных артропластик тазобедренного сустава и увеличение числа ревизионных операций на 174 % по сравнению с 2005 годом [9]. Это связано, в первую очередь, с увеличением продолжительности жизни и общим старением населения. Так, если в 2000 г. в мире насчитывалось 590 млн человек в возрасте 60 лет и старше, то к 2025 г. их количество превысит 1 млрд, а удельный вес заболеваний и повреждений тазобедренного сустава среди общей патологии опорно-двигательного аппарата возрастет на 80 % [1, 2, 3, 4, 5, 6, 7, 8]. Перипротезные переломы бедра (ППП) являются одной из наиболее актуальных проблем, связанных с эндопротезированием тазобедренного сустава. Увеличение числа перипротезных переломов связано с ростом количества операций эндопротезирования, а также увеличением доли пожилых людей в популяции, техническими дефектами установки ножки, неравномерным распределением нагрузки из-за ее шунтирования эндопротезом (stress shielding), локальным и системным остеопорозом [19]. Частота возникновения интраоперационных переломов бедренной кости составляет 3–5,4 % для бесцементных ножек и 1,2 % для цементных при первичном эндопротезировании, а при ревизионном частота их увеличивается до 18–30 % [16, 19]. В послеоперационном периоде переломы около ножки эндопротеза встречаются в 1–6 % случаев [15, 21]. Относительный риск возникновения перипротезных переломов у пациентов старше 70 лет выше в 4,7 раза [15]. Смертность больных с перипротезными переломами в течение первого года достигает 11 %, что вчетверо выше, чем летальность больных той же возрастной группы после первичного эндопротезирования, которая составляет 2,9 % [11].
Материал исследования. В зависимости от времени возникновения перелома, места его локализации, стабильности ножки эндопротеза предложены различные классификации этих повреждений. Наиболее ранняя классификация предложена Parrish и Jones в 1964 г. и описывает переломы в зависимости от зоны повреждения [18] (таб. 1).
Таблица 1
Классификация припротезных переломов Parrish и Jones
Группы | Локализация перелома |
Группы 1 | Переломы вертельной области |
Группы 2 | Переломы проксимальной части бедренной кости |
Группы 3 | Переломы в средней части бедренной кости |
Группы 4 | Переломы в дистальной части бедренной кости |
В классификации Whitaker R. P. с соавт. (1974) предложили разделить бедро на три зоны и соответственно выделили три типа переломов [20] (таб. 2).
Таблица 2
Классификация перипротезных переломов Whitaker R. P. с соавт.
Тип перелома | Зоны бедренной кости |
Тип 1 | Переломы проксимальнее малого вертела |
Тип 2 | Переломы проходящие от малого вертела до конца ножки эндопротеза |
Тип 3 | Переломы ниже конца ножки эндопротеза |
Bethea J. S. с соавт. выделили три типа переломов (таб. 3).
Таблица 3
Классификация перипротезных переломов Bethea J. S. с соавт.
Тип перелома | Локализация относительно ножки и бедренной кости |
Тип А | Переломы у конца ножки и ниже ее |
Тип В | Спиральные переломы вокруг ножки проксимальнее ее конца |
Тип С | Оскольчатые переломы вокруг ножки |
Авторы указывают о необходимости немедленной операции при переломах типа С, особенно у пожилых пациентов для их ранней активизации [10]. Johansson J. E. с соавт. (1981) положили в основу локализацию перелома по отношению к бедренному компоненту эндопротеза [14] (таб. 4).
Таблица 4
Классификация Johansson J. E. с соавт.
Типы переломов | Локализация перелома по отношению к ножке |
Тип 1 | Переломы в области проксимальной части ножки |
Тип 2 | Переломы в области проксимальной части ножки и дистальнее ее конца с длиной спиральной линией излома |
Тип 3 | Переломы дистальнее конца ножки эндопротеза |
В 1994 г. Mont М. А. и Мааr D. C. создали классификацию, выделив шесть типов повреждений: 1 тип – чрезвертельные переломы, 2 тип – переломы проксимального отдела бедра, 3 тип – на уровне конца ножки, 4 тип – переломы дистальнее конца ножки, 5 тип – многооскольчатые переломы, 6 тип – надмыщелковые переломы. Авторы проводят анализ различных методов лечения при разных типах переломов [23].
Эти классификации дают информацию о локализации перелома, отношение его к ножке эндопротеза, но не предполагают выбор метода лечения [13, 22].
В 1995 г. Duncan C. P. и Masri B. A. была предложена Ванкуверская классификация перипротезных переломов бедра (таб. 5, рисунок) [12].
Таблица 5
Типы перипротезных переломов по Ванкуверской классификации
Тип | Локализация и характеристика перелома |
Тип AG | Переломы большого вертела |
Тип AL | Переломы малого вертела |
Тип B1 | Переломы с хорошим качеством кости и стабильной ножкой |
Тип B2 | Переломы с хорошим качеством кости и нестабильной ножкой |
Тип B3 | Переломы с плохим качеством кости (выражен остеолиз, оскольчатые переломы) и нестабильной ножкой |
Тип C | Переломы значительно ниже конца ножки эндопротеза |
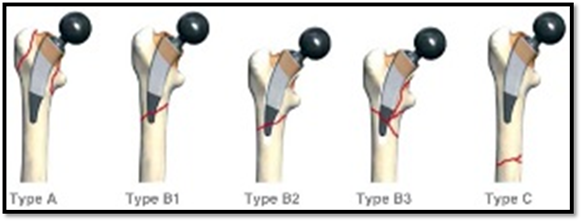
Схематическое изображение типов переломов согласно Ванкуверской классификации
Переломы выделены в три типа, особое внимание уделено качеству кости и стабильности ножки. Учитывая это, на основании этой классификации, разработана тактика лечения, выделены типы повреждений, не требующих хирургического вмешательства, и переломы, подлежащие оперативному лечению. В зависимости от стабильности ножки определены показания к ревизии с ее заменой или определенному виду остеосинтеза. Эта классификация наиболее удобна для практического использования и, как следствие, наиболее часто употребляется в практике.
В 2007 г. Ninan T. M. с соавторами опубликовали упрощенную классификацию Coventry. Авторы разделили все повреждения на две группы: «счастливые бедра» и «несчастливые бедра». Первая группа подразумевает стабильную ножку и требует для лечения методов внутренней фиксации. При переломах второй группы необходима ревизия с заменой ножки [17].
Вывод. Таким образом, в арсенале травматологов-ортопедов имеется значительное число классификаций перипротезных переломов бедренной кости, позволяющих объединять пациентов в статистически достоверные (по уровню и виду перелома) группы, что делает возможным создание алгоритма оказания помощи пациентам с данным видом патологии.
Библиографическая ссылка
Пивень И.М., Бердюгин К.А. КЛАССИФИКАЦИИ ПЕРИПРОТЕЗНЫХ ПЕРЕЛОМОВ БЕДРЕННОЙ КОСТИ (ОБЗОР ЛИТЕРАТУРЫ) // Современные проблемы науки и образования. – 2016. – № 2.;
URL: https://science-education.ru/ru/article/view?id=24257 (дата обращения: 23.04.2020).

Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
Причины. Изолированные переломы мыщелков возникают при насильственном отклонении голени кнаружи, при этом целость большеберцовой коллатеральной связки может сохраниться, а суставный конец большеберцовой кости отламывает латеральный мыщелок бедренной кости. Напротив, при насильственном приведении голени может пострадать медиальный мыщелок. Переломы обоих мыщелков чаще всего происходят при падении с высоты на вытянутые ноги или при прямом ударе по коленному суставу во время автомобильных или мотоциклетных аварий. В подобных случаях, по-видимому, вначале происходит надмыщелковый перелом бедра, а при продолжающемся насилии конец проксимального отломка раскалывает мыщелки бедра на отдельные фрагменты.
Признаки. При переломах без смещения отломков ось конечности не нарушена и преобладающими симптомами являются выраженные боли в коленном суставе и гемартроз. Контуры сустава сглажены, окружность его увеличена по сравнению со здоровым. Скопившаяся в суставе кровь поднимает надколенник. Если нажать на надколенник, а затем отпустить его, то он снова занимает прежнее положение. Этот симптом носит название баллотирования надколенника. Наличие перелома мыщелков без смещения отломков устанавливается путем рентгенографии сустава в двух проекциях.
Для изолированных переломов мыщелков со смещением характерно отклонение голени кнаружи (при переломе латерального) или кнутри (при переломе медиального мыщелка). Движения в коленном суставе резко ограничены, но имеется отчетливая боковая подвижность. При переломах обоих мыщелков боковое отклонение голени направлено в сторону наиболее смещенного мыщелка. Выражены гемартроз и боковая патологическая подвижность. Движения в коленном суставе невозможны. Характерным отличием переломов обоих мыщелков со смещением отломков от изолированных переломов является укорочение конечности. Характер перелома и степень смещения отломков устанавливают при рентгенографии.
Лечение. Лечение больных с переломами мыщелков бедра необходимо проводить в стационаре.
Переломы без смещения отломков. В первую очередь необходимо удалить из сустава кровь путем его пункции с последующим введением в него для обезболивания 30-40 мл 1% раствора новокаина. Конечность иммобилизуют глубокой гипсовой лонгетой. В последующие дни пункции иногда приходится повторить. С первых дней назначается УВЧ-терапия через гипсовую повязку. После исчезновения выпота из сустава лонгетная повязка может быть заменена циркулярной типа
тутора до голеностопного сустава, чтобы больной при ходьбе мог пользоваться обувью. Дальнейшее лечение проводят в поликлинике. Через 4-6 нед тутор делают съемным и назначают ЛФК, массаж и тепловые процедуры. Больной в это время продолжает при ходьбе пользоваться костылями. Полную нагрузку на ногу разрешают через 2-3 мес. Реабилитация — 6-10 нед. Трудоспособность восстанавливается через 4-5 мес. При и з о л и р о в а н н ы х переломах мыщелков бедра вначале под местной анестезией может быть предпринята попытка ручной репозиции. Ее производят путем отклонения голени в сторону, противоположную поврежденному мыщелку. При этом смещенный мыщелок сохранившейся боковой связкой подтягивается на свое место (рис. 1 1 1). Этот прием дополняют сдавлением мыщелков руками или специальными аппаратами (Новаченко, Кашкарова и др.). При достижении удовлетворительного положения отломков конечность необходимо иммобилизовать циркулярной гипсовой повязкой до паховой области, которую во избежание сдавления коленного сустава при нарастании гемартроза сразу же рассекают по передней поверхности. Повязку сохраняют в течение 11/2-2 мес, затем ее снимают и назначают ЛФК, массаж и тепловые процедуры. Полную нагрузку на конечность разрешают через 3 мес. Трудоспособность восстанавливается через 4-5 мес.
Репозицию облегчает скелетное вытяжение за бугристость большеберцовой кости, которое сохраняют в течение 1 /2-2 мес с последующей ЛФК и физиотерапевтическим лечением. Скелетное вытяжение особенно показано при переломах обоих мыщелков бедра со смещением отломков (рис. 112).
Полного восстановления конгруэнтности суставных поверхностей мыщелков достигают открытой репозицией и фиксацией мыщелков металлоконструкциями (рис. 113). Продолжительность иммобилизации конечности циркулярной гипсовой повязкой -6-8 нед, реабилитации-14-16 нед. Трудоспособность восстанавливается через 4-5 мес. При использовании аппаратов наружной фиксации сроки нетрудоспособности сокращаются вдвое.

111. Репозиция при переломе медиального мыщелка бедренной кости .




113. Остеосинтез при переломах мыщелков бедренной кости .
Источник