Медиальный перелом шейки левого бедра
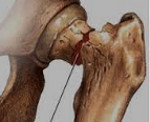
Перелом шейки бедра – это нарушение целостности верхней части бедренной кости в зоне чуть ниже тазобедренного сустава, между головкой бедра и большим вертелом. Является достаточно распространенной травмой, чаще возникает в быту и выявляется у пожилых людей, страдающих остеопорозом. Проявляется умеренной болью, ограничением опоры и движений, а также нерезко выраженным укорочением конечности. Диагноз выставляется на основании симптомов и результатов рентгенографии. При таких травмах очень высок риск несращения, для восстановления функции конечности обычно требуется операция.
Общие сведения
Перелом шейки бедра – повреждение верхней части бедренной кости. Составляет около 6% от общего количества переломов, при этом в 90% случаев страдают люди преклонного возраста. У женщин переломы шейки бедра выявляются вдвое чаще, чем у мужчин. В 20% случаев такие травмы становятся причиной летального исхода. У пожилых пациентов с остеопорозом данное повреждение может возникать даже при незначительном травматическом воздействии.
Поскольку явная травма в анамнезе отсутствует, а клинические проявления выражены слабо или умеренно, часть пациентов даже не предполагают у себя серьезных повреждений и не сразу обращаются к врачам. Иногда больные с переломами шейки бедра (особенно вколоченными) долго самостоятельно лечатся от остеохондроза, ишиалгии или артроза тазобедренного сустава. Между тем, отсутствие квалифицированной помощи может негативно влиять как на состояние проксимального отломка, так и на общее состояние пациента, поэтому при возникновении характерных симптомов следует сразу обращаться к травматологу-ортопеду.
Перелом шейки бедра
Причины
Перелом шейки бедра является достаточно распространенной травмой, чаще возникает в быту и обнаруживается у пожилых людей, страдающих остеопорозом. Непосредственной причиной повреждения обычно становится падение на бок дома или на улице. У пациентов старческого возраста с выраженным снижением прочности кости травма может развиваться даже при резком наклоне или неловком повороте в постели. У молодых больных перелому бедра, как правило, предшествует более тяжелое высокоэнергетическое воздействие – автомобильная авария или падение с высоты.
Патанатомия
Тазобедренный сустав – один из самых крупных суставов. Он выполняет опорную функцию и несет значительную нагрузку при беге и ходьбе. Сустав состоит из шаровидной головки бедра и глубокой округлой вертлужной впадины, окруженных капсулой и мощными связками. Еще одна крупная связка располагается прямо в центре сустава и соединяет дно вертлужной впадины с головкой бедра. В своей периферической части головка переходит в шейку, а шейка – в тело бедренной кости. Шейка расположена под углом к основной части кости, в области угла располагаются большой и малый вертелы.
Кровоснабжение головки осуществляется тремя путями. Первый – через сосуды, расположенные в капсуле сустава, второй – через артерии, проходящие внутри кости, и третий – через сосуд, расположенный внутри связки между головкой бедра и вертлужной впадиной. С возрастом кровоснабжение головки бедра ухудшается, сосуды сужаются, а артерия внутри связки полностью закрывается и перестает «работать». При переломах шейки проксимальный отломок лишается питания из внутрикостных сосудов. Артерий в капсуле оказывается недостаточно для адекватного снабжения кости кровью, поэтому проксимальный костный фрагмент не прирастает к дистальному, а в некоторых случаях и вовсе рассасывается. Такое состояние называется аваскулярным некрозом или остеонекрозом шейки и головки бедра.
Классификация
Все принятые в травматологии и ортопедии классификации данных переломов носят клинический характер, отражают особенности течения заболевания и помогают подобрать оптимальный метод лечения с учетом конкретных обстоятельств. Одним из существенных критериев является расположение излома по отношению к головке бедра. Чем выше эта линия, тем хуже кровоснабжение проксимального отломка и тем больше вероятность развития аваскулярного некроза или несращения перелома. С учетом этого критерия переломы шейки бедра делятся на:
- Базисцервикальные – линия излома проходит у основания шейки, чуть выше вертелов.
- Трансцервикальные – линия излома располагается в центре или близко к центру шейки бедра.
- Субкапитальные – линия излома проходит недалеко от головки бедра.
Еще одним важным показателем является угол, под которым располагается линия перелома. Чем более вертикально она проходит, тем выше вероятность смещения и меньше шансы на нормальное сращение. Для описания данного признака используют классификацию Пауэлса:
- 1 степень – угол менее 30 градусов.
- 2 степень – угол 30-50 градусов.
- 3 степень – угол более 50 градусов.
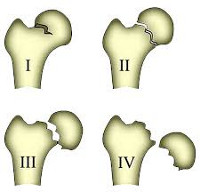
И, наконец, ряд травматологов для примерной оценки жизнеспособности шейки бедра и выбора тактики лечения используют классификацию Гардена (в рамках данной классификации рассматриваются только субкапитальные повреждения):
- 1 стадия (1 тип) – неполный или незавершенный перелом. Нижняя часть кости ломается по типу «зеленой ветки», верхняя немного поворачивается, что на рентгеновских снимках создает иллюзию образования вколоченного перелома. Без лечения может перейти в полный перелом.
- 2 стадия (2 тип) – полный или завершенный перелом без смещения. Целостность кости полностью нарушается, однако связки удерживают проксимальный отломок в нормальном или практически нормальном положении.
- 3 стадия (3 тип) – завершенный перелом с частичным смещением. Фрагменты частично удерживаются задним связочным креплением, головка «уходит» в положение абдукции и разворачивается кнутри.
- 4 стадия (4 тип) – завершенный перелом с полным смещением. Отломки полностью разобщены.

КТ таза. Перелом шейки правой бедренной кости со смещением отломков.
Симптомы перелома
Пострадавшие с переломом шейки бедра жалуются на нерезко выраженную боль, усиливающуюся при движениях. Кровоподтеки в области повреждения обычно отсутствуют, отек незначительный. При смещении отломков возможно укорочение конечности (не превышает 4 см, больше заметно в положении лежа на спине с выпрямленными ногами). В большинстве случаев выявляется симптом «прилипшей пятки» — пациент не может самостоятельно поднять пятку над поверхностью. Стопа развернута и своим наружным краем опирается о постель. При поколачивании по пятке возникает боль в области тазобедренного сустава и иногда в паху. Пальпация зоны повреждения болезненна.
Осложнения
Большинство осложнений при данной травме обусловлено длительной вынужденной неподвижностью больных в сочетании с их преклонным возрастом. Пожилые пациенты, долгое время находящиеся на постельном режиме, часто страдают от застойной пневмонии, которая может стать причиной развития дыхательной недостаточности и последующего летального исхода. При продолжительном пребывании в постели у больных часто развиваются пролежни в области ягодиц и крестца.
Еще одним тяжелым осложнением данной травмы является тромбоз глубоких вен, также обусловленный продолжительной неподвижностью пациентов. Осложнением такого тромбоза может стать отрыв тромба с последующей тромбоэмболией легочной артерии. Кроме того, у пожилых больных с переломами шейки бедра достаточно часто развиваются психоэмоциональные расстройства – депрессии или психозы. Все это, а также высокая вероятность несращения перелома является серьезнейшим аргументом в пользу оперативного лечения.
Таким образом, в настоящее время хирургическое вмешательство при нарушениях целостности шейки бедра у пожилых пациентов рассматривается как основной метод лечения, применяемый по жизненным показаниям. Молодые больные тоже тяжело переносят длительную неподвижность. Вероятность развития перечисленных выше осложнений у молодых людей ниже, чем у пожилых, однако, продолжительный постельный режим у них способствует развитию атрофии мышц и формированию посттравматических контрактур коленного и тазобедренного сустава. Поэтому современные травматологи рассматривают операцию в качестве основного метода лечения переломов шейки бедра как у пожилых, так и у молодых пациентов.
Диагностика
Диагностический поиск осуществляется врачом-травматологом. Для подтверждения диагноза выполняют рентгенографию тазобедренного сустава. В сомнительных случаях осуществляют КТ тазобедренного сустава, МРТ тазобедренного сустава или сцинтиграфию. Поскольку при данной травме обычно показано оперативное лечение, пациенту назначают полное обследование для выявления соматической патологии, оценки анестезиологических и операционных рисков.

КТ тазобедренного сустава. Перелом шейки бедра у пациентки 1938 г. р.
Лечение перелома шейки бедра
Консервативное лечение
Лечение данной патологии осуществляется в условиях травматологического отделения. Консервативную терапию проводят только в особых обстоятельствах – при наличии серьезных противопоказаний к хирургическому вмешательству (например, при недавно перенесенном инфаркте миокарда). В сомнительных случаях применяют индивидуальный подход, сравнивают риски длительного пребывания на постельном режиме (при консервативном лечении) и наркоза в сочетании с масштабной операцией (при оперативном лечении). Возможные варианты лечения:
- Скелетное вытяжение. Накладывают достаточно активным больным молодого, среднего и пожилого возраста при противопоказаниях к оперативному лечени.
- Деротационный сапожок. Является оптимальным вариантом при лечении пациентов старческого возраста (80-85 лет и старше), особенно при наличии старческого слабоумия и других психических отклонений. Эта методика, как правило, не обеспечивает сращения шейки бедра, но позволяет упростить уход за пациентом и дает возможность сохранить хотя бы минимальный уровень физической активности на тот период, пока в области перелома образуется соединительнотканная мозоль.
Хирургическое лечение
Хирургическое вмешательство показано сохранным пациентам. Выбор метода оперативного лечения осуществляют с учетом возраста больного и уровня его физической активности до перелома. Активным больным младше 65 лет проводят репозицию и выполняют остеосинтез перелома с использованием различных металлоконструкций. Людям старше 65 лет, при условии, что они до травмы свободно передвигались и выходили на улицу, устанавливают двухполюсные эндопротезы. Пациентам старше 75 лет, которые до перелома ограниченно передвигались в пределах дома или квартиры, проводят однополюсное эндопротезирование цементным эндопротезом.
Для остеосинтеза шейки бедра чаще используют три больших канюлированных (полых) винта. Вначале выполняют открытую репозицию, затем вводят в отломки несколько спиц, делают контрольную рентгенографию, выбирают наиболее удачно проведенные спицы и «надевают» на них винты, используя спицу как направитель. Реже для фиксации фрагментов применяют более массивные компрессионные винты, специальные пластины или трехлопастные гвозди.
В пожилом возрасте, когда увеличивается риск остеонекроза и несращения перелома, а также при значительном смещении отломков оптимальным вариантом становится эндопротезирование тазобедренного сустава. Двухполюсное эндопротезирование подразумевает замену не только шейки и головки бедренной кости, но и вертлужной впадины. Используются бесцементные протезы – специальные пористые конструкции, в которые в последующем прорастает кость. Иногда чашу, замещающую вертлужную впадину, дополнительно фиксируют винтами. Этот метод лучше подходит достаточно молодым пациентам – он обеспечивает надежную фиксацию и более удобен при последующей замене эндопротеза.
Оптимальным вариантом при переломе шейки бедра у пожилых, как правило, становится установка цементного эндопротеза – конструкции, которая не предполагает врастания костной ткани, а фиксируется к кости при помощи специального полимерного цемента. Использование данной методики позволяет обеспечить надежную быструю фиксацию эндопротеза даже при выраженном остеопорозе. Вместе с тем, вид эндопротеза определяется не только возрастом – всем пожилым больным протезы подбирают индивидуально, и при хорошем состоянии костей в преклонном возрасте в ряде случаев устанавливают бесцементные конструкции.
В послеоперационном периоде назначают анальгетики, проводят антибиотикотерапию. При необходимости для профилактики развития тромбоэмболических осложнений применяют антикоагулянты (фондапаринукс, варфарин, далтепарин натрия, эноксапарин натрия и т. д.). После нормализации состояния пациента назначают ЛФК и физиотерапию. В восстановительном периоде осуществляют реабилитационные мероприятия.
Прогноз и профилактика
Прогноз при переломах шейки бедра зависит от общего состояния здоровья больного, правильного выбора метода лечения, адекватной подготовки к хирургическому вмешательству, качества восстановительных мероприятий и ряда других параметров.
При консервативном лечении истинное сращение обычно отсутствует, отломки кости удерживаются за счет фиброзной рубцовой ткани, что негативно влияет на функцию конечности. При установке металлоконструкции фрагменты также не срастаются, но удерживаются более прочным фиксатором, что обеспечивает более высокую функциональность. Наилучшие результаты наблюдаются после эндопротезирования. Профилактика заключается в предупреждении травматизма, раннем выявлении и лечении остопороза.
Источник
При невколоченных переломах шейки бедра крайне желательно применить остеосинтез. Практически всех больных, имеющих этот вид перелома, лечат оперативно. Оперативное вмешательство исключено у пожилых людей, находящихся в состоянии старческого маразма и при крайне тяжелом их состоянии.
Операция позволяет рано активизировать больного и дает возможность предупредить тяжелые осложнения и прогрессирование сердечно-сосудистых заболеваний и дыхательной недостаточности. Остеосинтез при переломах шейки бедра должен быть признан как вмешательство по жизненным показаниям.
Операцию остеосинтеза шейки бедра выполняют закрытым и открытым способом. При закрытом способе проводят серию рентгенограмм на операционном столе с использованием специальных направляющих приспособлений.
Вмешательство не сопровождается дополнительной травмой и вскрытием сустава.
При открытом способе оперативным путем обнажают место перелома, и под контролем глаза отломки фиксируют гвоздем. Этот способ применяют редко ввиду плохой переносимости больными операции и значительного повреждения тканей в области перелома.
Основные задачи операции: 1) точное сопоставление отломков; 2) прочное их фиксирование; 3) перевод перелома во вколоченный; 4) получение возможности рано активизировать больного и бороться с осложниниями.
Закрытый способ введения гвоздя.
Для введения гвоздя используют направляющие приспособления или спицы (С. А. Борисов, В. Г. Вайнштейн, А. В. Воронцов, В. М. Демьянов, А. В. Каплан, Б. А. Петров и Е. Ф. Яснов). Однако не все методики дают возможность точно ввести гвоздь. На основании изучения результатов лечения В. М. Демьянов пришел к выводу, что способы В. Г. Вайнштейна, А. В. Воронцова, Б. А. Петрова и Е. Ф. Яснова являются лишь ориентировочными. Они не всегда позволяют верно направить гвоздь или это достигается путем неоднократной корреляции во время операции. Указанные методики не дают возможности удержать гвоздь в выбранном направлении.
Аппараты же позволяют направить гвоздь с точностью до 1° и удерживают заданное его положение до конца его введения. Лучше других этим требованиям отвечает направляющий аппарат В. М. Демьянова.
При поступлении больного в стационар делают рентгенограммы в прямой и боковой проекциях. Если устанавливают диагноз невколоченного перелома шейки бедра, накладывают скелетное вытяжение за бугристость большеберцовой кости с грузом 6 — 8 кг. Больного тщательно обследуют и проводят необходимые мероприятия по подготовке к операции и предупреждению осложнений. На 2 —3-й день проводят контрольную рентгенографию. При хорошем стоянии отломков груз уменьшают до 3 — 5 кг. Операцию следует стремиться сделать в первые 2 — 5 дней.
Методика.
Остеосинтез шейки бедра может быть выполнен под общим обезболиванием, перидуральной или местной анестезией.
Репозиция отломков.
Больного укладывают на ортопедический стол, фиксируют стопы. Делают вытяжение по длине, создают небольшое боковое отведение в тазобедренном суставе (для восстановления шеечно-диафизарного угла до 127 — 130°) и конечность ротируют вовнутрь до угла 45°. Перед оперативным вмешательством целесообразно определить ориентиры, облегчающие правильное введение трехлопастного гвоздя. Центр головки определяют следующим образом. Из середины линии, соединяющей переднюю верхнюю ость подвздошной кости и лонный бугорок, опускают перпендикуляр длиной 1,5 — 2 см, конец его будет приблизительно соответствовать центру головки бедра. Вторую точку отмечают в верхней трети бедра книзу от верхушки большого вертела на 6 —7 см. Линия, соединяющая эти две точки, определяет направление для введения ориентирующих приспособлений и гвоздя. При внутренней ротации конечности под углом 45° шейка бедра располагается в горизонтальном положении.
Хирургический доступ.
Разрез кожи длиной до 15 см проводят от верхушки большого вертела книзу над бедренной костью, продольно рассекают мышцы, распатором отслаивают надкостницу в подвертельной области.
Для остеосинтеза применяют трехлопастные гвозди длиной от 8 до 14 см.
Введение гвоздя по ориентирующей спице (метод Вайнштейна, Воронцова).
После осуществления хирургического доступа через мягкие ткани, скользя по передней поверхности вертельной области и шейки бедра, в соответствии с намеченными точками вводят спицу в головку бедра. Делают рентгенограммы в 2 проекциях и, ориентируясь по положению спицы на рентгенограммах и ее расположению в ране, вбивают гвоздь в шейку бедра и головку. А. В. Воронцов не рекомендует вводить 2-ю спицу над большим вертелом.
Введение гвоздя с помощью аппарата Демьянова.
Аппарат предложен в 1959 г. и состоит из двух основных частей, соединенных между собой шарнирами:
1. Основание аппарата. В рабочем положении оно располагается на наружной поверхности бедренной кости, имеет 2 отверстия для винтов, которыми аппарат закрепляется на кости.
2. Секторная часть состоит из двух градуированных секторов. Горизонтальный (при положении больного на спине) сектор расположен под прямым углом к вертикальному и неподвижно с ним соединен.
3. Направляющий ствол аппарата одним своим концом соединен шарниром с секторной частью. При рабочем положении аппарата направляющий ствол его может перемещаться в двух взаимно перпендикулярных плоскостях — вертикальной и горизонтальной. Вертикальный ствол имеет градуировку от 0° (что соответствует горизонтальной плоскости при правильном закреплении аппарата) до 20° кверху и книзу. Горизонтальный сектор имеет градуировку от 0° (что соответствует углу 130° по отношению к оси бедренной кости) до 20° в обе стороны.
В наборе аппарата имеются инструменты:
1. Сверло диаметром 3,5 мм.
2. Вкладной ствол для гвоздя Института им. Н. В. Склифосовского. Ствол имеет внутренний диаметр 12 мм, наружный — 16 мм и длину 120 мм.
3. Ориентирующая спица длиной 200 мм и диаметром 2,3 мм. На расстоянии 180 мм от острого конца на спице сделана риска.
4. Вкладной ствол для ориентирующей спицы диаметром 16 мм и длиной 120 мм с внутренним каналом диаметром 2,4 мм. Один конец ствола имеет конусообразную форму.
5. Две съемные фрезы диаметром 12 и 16 мм со стержнем для них. Фрезы предназначены для перфорации наружного коркового слоя бедренной кости перед введением гвоздя.
6. Забойник с сантиметровыми делениями и хомутиком с зажимным винтом.
7. Отвертки.
8. Металлические линейки и транспортир.
9. Импактор.
10. Электрическая или ручная дрель.
Техника применения аппарата такова. Проводят репозицию отломков. Рентгенографически проверяют правильность положения отломков. Делают разрез кожи длиной до 15 см от большого вертела и дистально. Широкую наружную мышцу бедра поперечно надрезают. Наружную поверхность бедренной кости поднадкостнично обнажают. Металлической линейкой от нижнего края большого вертела дистально отмеряют 6 — 7 см, и на бедренной кости делают отметку шилом. При отметке на 6 см от нижнего края большого вертела место введения гвоздя будет располагаться на 2 см, а при отметке на 7 см — 3 см дистальнее нижнего края большого вертела. В 1-м случае гвоздь пройдет по оси шейки бедра, во 2-м — более вертикально. На месте отметки сверлом делают канал; аналогичный канал наносят через 2-е отверстие аппарата.
Двумя винтами в подвертельной области закрепляют аппарат. Направляющий канал устанавливают в горизонтальной и вертикальной плоскостях на 0°. В канал вставляют вкладной ствол и через него дрелью вводят спицу в шейку бедра (рис. 45, а). Вкладной ствол для спицы имеет длину 120 мм. Спицу вводят на такую глубину, чтобы имеющаяся в ней риска доходила до вкладного ствола. При таком введении спица погружается в кость на глубину 60 мм. Выполняют рентгенограммы в 2 проекциях, и после их изучения вносят поправки в положение направляющего канала. Для этого на обеих рентгенограммах отмечают центр головки бедра и соединяют его линией с местом вхождения спицы в наружный корковый слой. Транспортиром измеряют углы отклонения. Спицу и вкладной ствол извлекают и в соответствии с полученными поправками перемещают направляющий ствол в горизонтальном и вертикальном секторах.
Для установления длины гвоздя, который должен быть применен для остеосинтеза, необходимо определить истинную длину шейки бедра, проходящую через место входа спицы в бедренную кость и через центр головки бедра. С этой целью на той же переднезадней рентгенограмме измеряют длину отрезка линии от наружного края бедренной кости до внутреннего края головки (Д/) и длину внедренной части спицы (Сi). Если истинную длину шейки и головки бедра по указанной выше линии обозначить через Д, а истинную длину введенной в кость части спицы через С (она равна 60 мм), то С/С] = Д/Дь. Истинную длину шейки определяют по формуле: д = С-д1/Сь. Выбирают гвоздь на 8 — 10 мм короче истинной длины шейки бедра.
После забивания он должен выстоять из кости на 10 мм. При использовании гвоздя Института им. Н. В. Склифосовского, имеющего диаметр 12 мм, в направляющий ствол аппарата вставляют вкладной ствол для этого гвоздя. Фрезой с помощью дрели перфорируют корковый слой бедренной кости. Рационально вводить гвоздь так, чтобы две его лопасти располагались проксимально, а одна — дистально (при вертикальном положении больного). Забивают гвоздь неполностью. Вновь проводят рентгенографию в 2 проекциях, и при правильном направлении гвоздь забивают полностью (см. рис. 45, б), чтобы он примерно на 0,5 см не доходил до суставного хряща головки.
После забивания гвоздя и снятия вытяжения отломки сколачивают специальным инструментом (импактором), что наряду с прочной фиксацией обеспечивает их сращение.
В послеоперационном периоде конечность укладывают на лечебную шину. При достижении прочной фиксации отломков и вколочении их, а также удовлетворительном общем состоянии, больного на 2-е сутки начинают обучать ходить с костылями. Больному не разрешают садиться и нагружать оперированную ногу в течение 3 — 4 мес. Сращение отломков обычно происходит в течение 5 — 8 мес. Только после надежного сращения разрешают ходить без костылей. Удаляют гвоздь не ранее, чем через год после операции.
Введение гвоздя по методу А. В. Каплана.
Гвоздь вводят с помощью направляющего аппарата. Применяют общее, местное или спинномозговое обезболивание.
Больного укладывают на операционный стол. Путем постоянной тяги по длине, отведения и внутренней ротации конечности осуществляют сопоставление отломков. По наружной поверхности, чуть книзу от большого вертела делают разрез до кости длиной 10—12 см. В подвертельной области, где предполагают ввести гвоздь, просверливают корковый слой кости. Аппарат укрепляют с помощью 2 гвоздей на наружной поверхности бедренной кости. Подвижный штифт направляющего аппарата фиксируют в прорези аппарата на уровне предполагаемой линии расположения оси шейки бедра. Через одно из отверстий подвижного штифта проводят толстую спицу, конец которой вставляют в отверстие, ранее просверленное в бедренной кости. В этом направлении с помощью дрели проводят спицу через шейку в головку бедра. Делают рентгенограммы в 2 проекциях и определяют положение спицы. Вносят коррективы, передвигая направляющий штифт, а также выбирая соответствующее отверстие в нем. Определив точное положение направляющей спицы, удаляют спицу, введенную в кость. После этого новую спицу вводят дрелью в намеченном направлении. Правильность положения спицы проверяют рентгенограммами. Направляющий аппарат удаляют. Подбирают необходимой длины гвоздь с продольным каналом в нем. Затем по спице проводят гвоздь. После забивания гвоздя спицу удаляют и делают контрольные рентгенограммы. Рану послойно зашивают. После операции ногу укладывают на лечебную шину. Подвешивают груз 2 — 3 кг на 7—10 дней. При неточном введении гвоздя накладывают на 2 — 3 мес облегченную гипсовую повязку. Ходить больные с помощью костылей начинают через 4 нед после операции. В течение 5 — 6 мес конечность не разрешают нагружать.
Открытый остеосинтез при переломах шейки бедра.
Метод открытого остеосинтеза отломков шейки бедра у нас в стране применяли Б. А. Петров, И. Ю. Каем, С. О. Португалов и Я. С. Сегалевич, В. А. Поляков и др. Однако имеется точка зрения [Островерхое Г. Е., Мовшович И. А., 1972, и др.], что открытый остеосинтез при медиальном переломе бедра более травматичен и опасен, особенно у пожилых людей. Этот метод имеет свои показания к применению, особенно при наличии склерозирующего процесса в области шейки бедра, когда часто закрытым путем остеосинтез провести бывает невозможно. Чаще применяют для этих целей методику В. А. Полякова.
Разрез кожи начинают от передней верхней ости подвздошной кости и направляют вперед и книзу, как бы окаймляя большой вертел. Проникают в пространство между средней ягодичной мышцей и напрягателем широкой фасции. Кожный лоскут отсепарируют кверху, и выделяют большой вертел и площадку над ним. Крестообразным разрезом капсулы вскрывают тазобедренный сустав. Место перелома становится доступным для осмотра. Зондом определяют необходимую длину гвоздя, намечают направление и место его введения. В выбранной точке электросверлом перфорируют кортикальный слой кости. Проводят тщательную репозицию отломков. В сделанное отверстие вставляют гвоздь (10—11 см) и осторожными ударами молотка забивают его в нужном направлении на должную глубину. Рану послойно зашивают. Гипсовую иммобилизацию не применяют.
С.С. Ткаченко
Опубликовал Константин Моканов
Источник