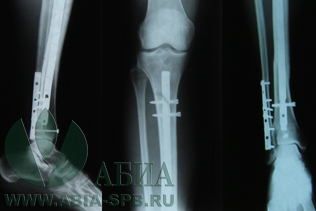
Металлические конструкции при переломах ноги
Переломы голени — одна из наиболее распространенных травм. В зависимости от их вида и сложности, может быть выбрано консервативное лечение или операция. Хирургическое вмешательство становится оптимальным решением при необходимости сопоставить костные отломки, восстановить целостность костей и мягких тканей. Существуют приспособления для наружной фиксации конечностей (аппарат Илизарова), а также металлические штифты и пластины, которые устанавливают непосредственно у кости. Методика проведения операции подбирается хирургом.
Показания
Голень — это часть ноги, которая сверху ограничивается коленным суставом, а снизу голеностопом. В основе ее строения находятся большеберцовая и малоберцовая кости. Обе они подвержены травмам и переломам из-за значительной нагрузки на них даже в повседневной жизни. Больший вес несет на себе большеберцовая кость — ее переломы приводят к нарушению двигательной функции конечности. При изолированном повреждении малоберцовой кости операцию не назначают (исключение составляют открытые переломы или смещения отломков) — она является только местом крепления мышц и сухожилий.
Решение о проведении операции при переломе голени может быть принято в следующих случаях:
- переломы костей, при которых сопоставить костные отломки консервативными методами невозможно;
- множественные повреждения большеберцовой кости со смещением;
- травмы мягких тканей;
- риск разрыва мягких тканей, нервов, сосудов или кожи отломками костей;
- открытые переломы.
Хирургическое вмешательство с установкой пластины необходимо при несращении отломков в ходе консервативной терапии. Также хирург может предпочесть аппарат для внешней фиксации голени (Илизарова, Гофмана и другие конструкции). При переломе обеих костей голени операция проводится только на большеберцовой. После восстановления ее нормального положения малоберцовая кость срастается самостоятельно.
Металлоостеосинтез голени
Репозиция костных отломков после перелома — это полноценная операция, которая проводится под наркозом. Ее не назначают в день травмы, пациента необходимо подготовить к хирургическому вмешательству. Для этого в течение нескольких дней рекомендуется провести на скелетном вытяжении. Эта процедура проводится под местным обезболиванием. Спица аппарата Илизарова помещается через пяточную кость, а на ее конечном участке крепится груз. За несколько дней костные отломки в таком положении постепенно занимают правильную позицию.
Наркоз во время хирургического вмешательства
Операция металлоостеосинтеза — это плановое хирургическое вмешательство. Она проводится под общим наркозом, может быть принято решение об эпидуральной анестезии. Выбор средства для наркоза зависит от предполагаемой длительности операции, от общего состояния пациента и от наличия аллергической реакции на препараты.

Решение о методике операции принимается исходя из вида и сложности перелома
Выбор пластины
Для фиксации костных отломков используются металлические пластины разной формы и размера. Они изготавливаются из титана, поскольку этот материал считается гипоаллергенным и, в большинстве случаев, не отторгается организмом. У некоторых пациентов такая реакция все-таки происходит, им нужно удалять пластины преждевременно.
Металлические пластины — это метод для временной фиксации костей. Когда на костной ткани образуется мозоль, дальнейшее заживление конечности возможно под гипсом. В хирургической практике используются приспособления для фиксации разного размера и формы, а их выбор зависит в том числе от локализации перелома.
Толстые металлические пластины
Самые толстые титановые пластины необходимы при переломах голени, где необходима самая прочная фиксация. К таким травмам относятся переломы в средней трети большеберцовой кости или с повреждением коленного сустава. На эти участки приходится большая нагрузка при ходьбе, поэтому металлическая конструкция должна выдерживать вес пациента. По этой же причине толстые пластины выбирают для пострадавших с большой массой.
Тонкие конструкции
Тонкие пластины используются при переломе голени со смещением, если он происходит с небольшим количеством костных отломков. Также их будет достаточно, если фрагменты смещаются незначительно по отношению друг к другу. При выборе размера пластины необходимо учитывать вес, рост и возраст пациента. Пластины должны быть установлены таким образом, чтоб они были незаметны под кожей.
Т- и Г-образные конструкции
Существуют специальные конструкции с утолщением на одном из концов. Они используются, если травмированы не только кости голени, но и прилежащие к ним суставы. Узкой частью пластина располагается на большеберцовой кости, а утолщение заходит на коленный или голеностопный сустав. Переломы в таком случае локализуются в верхней или нижней части голени.
Техника остеосинтеза металлическими конструкциями
Операция остеосинтеза с использованием металлических пластин проходит под контролем рентгенографии. Первый снимок необходимо получить перед хирургическим вмешательством для определения локализации и количества костных отломков.
После наркоза выполнятся непосредственно операция. Она проходит в несколько стадий:
- получение оперативного доступа к кости путем разреза кожи и мягких тканей;
- очищение операционного поля от кровяных сгустков, мелких костных отломков, некротизированных тканей и других компонентов, которые препятствуют проведению операции;
- установка титановой пластины и ее фиксация при помощи шурупов;
- контроль правильности установки пластины — для этого делают повторный рентгеновский снимок;
- ушивание раны;
- наложение жесткой гипсовой лонгеты до полного сращения кости.

Пластина для остеосинтеза крепится к кости металлическими шурупами
В процессе операции рану промывают растворами антисептиков и антибиотиков. В процессе заживления раны будет выделяться экссудат. Для его удаления вблизи от пластины устанавливают дренаж. По необходимости проводится промывание раны антисептическими растворами.
Заживление послеоперационной раны
На несколько дней после операции больному назначают постельный режим. В этот период на конечность нельзя опираться и выполнять ею активные движения. Для предотвращения отечности нога находится на возвышенности. Однако полная неподвижность также противопоказана. Нужно периодически менять положение конечности, чтобы не допустить появление пролежней.
Первая обработка раны и ее перевязка проводится на следующий день после операции. Уже на 2—3 день можно начинать разрабатывать конечность и вставать, не опираясь на нее. Для передвижения используют костыли. В этот же период начинают дополнительные мероприятия для восстановления подвижности ноги, в том числе лечебную гимнастику и массаж здоровых участков.
При нормальном течении периода реабилитации швы снимают через 10—14 дней после операции. Процесс заживления контролируется с помощью рентгенографии. Когда костная мозоль становится достаточно плотной, можно начинать передвигаться без использования костылей. Нагружать конечность длительной ходьбой, бегом и занятиями спортом противопоказано. С 4—5 месяца после хирургического вмешательства разрешается посещать бассейн: физическая активность в воде прорабатывает мышцы конечностей без необходимости опираться на поврежденную кость. Кроме того, занятия в воде активируют кровообращение и лимфоотток, что полезно для профилактики отечности и появления контрактуры.
Удаление металлоконструкции
Титановая пластина, хоть и изготовлена из гипоаллергенного металла, является чужеродным предметом. Когда костная мозоль становится достаточно прочной, чтобы выдержать вес человека, конструкцию удаляют в ходе повторной плановой операции. В среднем, период наращения мозоли длится год. Вмешательство также проходит под наркозом. Процедура менее травматична для пациента, но также осуществляется с повреждением кости — необходимо удалить не только пластину, но и шурупы, при помощи которых она была закреплена.
Заживление кости после первой операции протекает индивидуально. Есть несколько факторов, которые могут стать основанием для преждевременного извлечения пластины:
- аллергические реакции и отторжение металла с проявлением гнойного воспаления;
- неправильное сращение костных отломков;
- слишком медленное образование мозоли — в таком случае пластину необходимо менять на другой способ фиксации;
- рост ложного сустава — подвижного сочленения между отломками;
- изменение расположения пластины или шурупов, которые ее удерживают.
Несмотря на то, что титановая пластина является временным способом фиксации костей голени, для некоторых пациентов ее удаление противопоказано. Решение оставить металлическую конструкцию может быть принято в следующих случаях:
- в процессе сращения перелома костная ткань прорастает сквозь пластину, и удалить ее без повреждения кости невозможно;
- пожилой возраст — кроме сниженной способности к регенерации тканей, операция может быть отменена из-за рисков, связанных с частым использованием средств для наркоза;
- опасное расположение пластины — если нервы и сосуды находятся слишком близко к пластине и при ее удалении есть риск повредить их, конструкцию оставляют.

До образования костной мозоли передвигаться можно только с помощью костылей
Решение об удалении пластины принимается в индивидуальном порядке. Перед операцией процесс сращения перелома контролируется методом рентгенографии. Если у хирурга есть опасения насчет прочности костной мозоли — процедура может быть отсрочена.
Реабилитация
После повторной операции заживление происходит без наложения гипсовой повязки. Однако для получения оперативного доступа необходимо повредить кожу и мягкие ткани. Их восстановление займет несколько месяцев. Непосредственно после удаления пластины рану обрабатывают растворами антисептиков и антибиотиками, возможна установка дренажа. Физическая активность не противопоказана, но нагрузки на ногу увеличивают постепенно. В течение года нога полностью восстанавливается.
Другие методики остеосинтеза голени
Пациентам, которые сломали ногу и нуждаются в операции, может быть доступно несколько вариантов операции. Титановые пластины — это не единственный метод временной фиксации костных отломков. Кроме них, в хирургии применяются штифты, спицы, проволока, а также винты, гвозди и шурупы.
Иммобилизацию костных сегментов можно провести несколькими способами:
- накостная фиксация — к этой категории операций относятся и металлические пластины;
- внутрикостная — отломки соединяются тонкими штифтами, расположенными в канале трубчатых костей (интрамедуллярно);
- чрескостная — конструкции крепятся при помощи штифтов, которыми просверливают кость.
Аппараты для чрескостной фиксации позволяют выполнить операцию без разреза мягких тканей. Они устанавливаются снаружи, а их фрагменты находятся под кожей и удерживают костные отломки. Длительность ношения аппарата составляет не менее 6 месяцев. Положительное отличие такого метода — минимальное травмирование мягких тканей. Операция проходит под контролем рентгенографии, а доступ можно получить через несколько проколов. Из недостатков можно выделить все неудобства пациента, которые он испытывает в период реабилитации. Аппарат значительно нарушает двигательную функцию конечности, не позволяет носить привычную одежду и полноценно опираться на ногу.
При сложных переломах большеберцовой и малоберцовой костей с большим количеством отломков необходимо фиксировать их внутрикостным методом. Операция проводится с рассверливанием костного канала и установкой штифта или спицы. Такая конструкция прочная и надежная, но ее установка сложная и травматичная. Заживление раны и образование костной мозоли возможно без наложения гипсовой повязки, поскольку основной вес пациента при ходьбе приходится на штифт.
Операции при переломах голени необходимы не в каждом случае. Если перелом закрытый, а смещение отломков не произошло — достаточно наложить гипсовую повязку и ограничить подвижность конечности. Однако сложные случаи требуют хирургического вмешательства и длительного восстановления. Исход операции и скорость заживления зависит от типа перелома, возраста и веса пациента, а также от правильности мероприятий в период реабилитации.
Источник
 Остеосинтез – метод лечения переломов при помощи хирургической операции. Во время вмешательства отломки костей скрепляются друг с другом металлоконструкциями в правильном анатомическом положении.
Остеосинтез – метод лечения переломов при помощи хирургической операции. Во время вмешательства отломки костей скрепляются друг с другом металлоконструкциями в правильном анатомическом положении.
Виды остеосинтеза:
В нашей клинике выполняются все виды миниинвазивного хирургического лечения переломов, кроме остеосинтеза тазовых костей и тазобедренных суставов.
Остеосинтез, при котором фиксирующие конструкции вводятся непосредственно в область перелома, называется погружным. Именно такие операции проводят оперирующие врачи-травматологи «АБИА».
В зависимости от места установки металлических конструкций остеосинтез делится на:
- Накостный – пластины закрепляются снаружи на отломках костей при помощи шурупов и винтов;
- Внутрикостный – металлоконструкция (стержни, штифты и пр.) вводятся в костный канал.
- Чрезкостный – кости соединяются металлоконструкцией, которая проводится через отломки костей в поперечном или косом направлении. Чаще всего таким образом лечат переломы трубчатых костей.
Преимущества остеосинтеза, или почему стоит выбрать данный метод лечения?
- Операция «остеосинтез» помогает избежать вытяжения, ношения внешних фиксирующих конструкций, например, аппарата Илизарова.
- Остеосинтез обеспечивает правильное срастание зоны перелома. Даже если произошел оскольчатый перелом, во время операции отломки будут точно сопоставлены и зафиксированы в правильном положении.
- С помощью остеосинтеза костей можно исправить застарелые, патологические, неправильно сросшиеся переломы.
- Уже спустя 2 дня после остеосинтеза можно давать нагрузку на поврежденную кость. Это активно используется в реабилитации для максимально полного и быстрого восстановления функций в раннем послеоперационном периоде.
- Послеоперационный период у остеосинтеза короткий, пациент быстро может вернуться к своей обычной жизни. Это положительно сказывается на психологическом состоянии человека, перенесшего травму.
- Нет необходимости носить гипс.
- Не остается шрамов или они практически не видны. Остеосинтез выполняется через минимальные разрезы на коже в 2-3 см, которые обычно заживают без рубца.
- Без боли. Операция проводится под общей или проводниковой анестезией. В любом случае боли вы не почувствуете. Благодаря минимальной травме боль в послеоперационном периоде не выраженная и легко снимается стандартными анальгетиками.
- Минимум осложнений. Оптическая аппаратура позволяет выполнять манипуляции под большим увеличением под контролем зрения. Это исключает риск неверного сопоставления отломков. В послеоперационном периоде назначаются антибиотики, что исключает вероятность развития инфекционных осложнений.
- Удаления металлоконструкций часто не требуется. Используемые материалы биологически инертны, т.е. не вступают ни в какие взаимодействия с тканями организма, поэтому могут устанавливаться пожизненно.
Показания и противопоказания к остеосинтезу:
Абсолютным показанием для операции являются сложные переломы, которые невозможно сопоставить без хирургического вмешательства. Как правило, это переломы с большим количеством отломков, при которых были повреждены нервы, сосуды, сухожилия, связки и т.п.
Остеосинтез выполняется также при:
- Переломах, которые не срастаются или заживают медленно;
- Переломах, при которых отломки сместились в процессе консервативного лечения;
- Вальгусной деформации и плоскостопии.
Противопоказаниями к проведению остеосинтеза являются тяжелые соматические заболевания, особенно в стадии декомпенсации, общее тяжелое самочувствие больного, а также переломы, при которых зона повреждения очень большая, а ткани инфицированы.
Как проходит остеосинтез?
Все манипуляции хирург контролирует при помощи оптического хирургического оборудования, передающего полноцветное изображение в высоком разрешении под большим увеличением на экран монитора. Через кожный разрез в 2-3 см в зону перелома вводятся конструкции из титана или других безопасных для здоровья металлов. Ими могут быть стержни, винты, шурупы, пластины и т.п. В ходе операции отломки надежно фиксируются этими конструкциями. После установки фиксаторов мягкие ткани послойно ушиваются, накладывается асептическая повязка.
Остеосинтез может быть выполнен уже в день обращения в клинику или 1-2 дня спустя. Срок госпитализация после операции обычно составляет 1-3 дня.
Удаление металлоконструкций:
Хирургическое лечение в клинике «АБИА» выполняется современными безопасными для здоровья материалами. Тем не менее, во многих случаях оперирующие врачи-травматологи рекомендуют удалить фиксирующую конструкцию после заживления зоны переломы, чтобы исключить редкие случаи развития отдаленных осложнений. Сделать это лучше спустя 8-12 месяцев после остеосинтеза.
После удаления металлоконструкций заживление мягких тканей происходит быстро. Разрез выполняется по старому рубцу, накладывается косметический шов, благодаря чему рубец становится практически незаметен после заживления.
Послеоперационный период и реабилитация:
Пациент находится в клинике после операции в течение 2-3 суток. Уже начиная с 3-4 дня можно приступать к активным восстановительным мероприятиям, включающим в себя лечебную физкультуру, физиопроцедуры и массаж.
В среднем сроки восстановления после миниинвазивной операции, проводимой в клинике «АБИА», короче в 2-3 раза, чем после классической открытой операции остеосинтеза. Отсутствие необходимости носить гипс, а также возможность скорейшего возвращения к труду и активной жизни значительно улучшают качество жизни наших пациентов в послеоперационном периоде.
Источник
Для лечения переломов в современной травматологии используются различные металлоконструкции. Они могут быть установлены как внутрь кости (спицы и интрамедуллярные стержни) так и на кости (пластины и винты). Для каждого вида перелома предпочтительно использование определенного вида металлофиксаторов.
Выполняемое хирургически соединение сломанных костей с использованием внутренних металлофиксаторов позволяет избавить пациента от громоздких гипсовых повязок, обеспечивают больному мобильность, уменьшает сроки его реабилитации, позволяет быстрее вернуться к повседневной трудовой и спортивной активности.

Так нужно ли удалять металлоконструкции после сращения перелома или это необязательно?
Есть случаи, когда без удаления пластины или стержня с винтами обойтись невозможно. К таким ситуациям можно отнести наличие гнойного процесса в области металлоконструкции при неудовлетворительной фиксации костей (остеосинтезе), непереносимость больным импланта или возникновение аллергии на металл, из которого изготовлена металлоконструкция. В этих случаях без удаления имплантов не обойтись и сделать это нужно как можно быстрее.
При повреждении связок, например, в области акромиально-ключичного сочленения или дистального межберцового синдесмоза голеностопа кости фиксируются в правильном положении друг относительно друга винтами или пластинами на время сращения поврежденных связок. Как только связки срастаются, обычно через 2-3 месяца, металлоконструкции обязательно следует удалить, иначе возможны осложнения такие, например, как поломка винта или пластины.
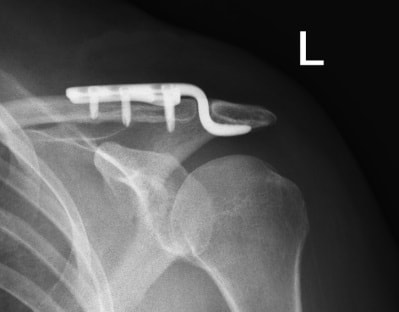
При вывихе ключицы, акромиально-ключичное сочленение фиксируется крючковидной пластиной. Часто пациенты по каким-либо причинам забывают удалить пластину в срок. Организм незамедлительно отвечает на это развитием значительного артроза в области сустава. Образующиеся костные разрастания (остеофиты) повреждают мышцы и сухожилия плечевого сустава и вызывают даже у молодых пациентов значительные боли в плече.
Некоторые пациенты по роду своей деятельности имеют высокий риск получить повторную травму после операции, например, профессиональные спортсмены особенно экстремальных видов спорта. У этой группы пациентов металлоконструкцию следует удалять сразу после сращения. При повторном переломе, наличие металлического фиксатора на кости значительно усложнит лечение, особенно хирургическое.
Имплантированные металлофиксаторы также могут быть преградой для прохождения пациентом службы в армии или на флоте. Для того чтобы работать по некоторым специальностям, необходимым условием является отсутствие в организме металлических имплантов. Вышеназванным группам пациентов также требуется удаление металлоконструкций после операций.
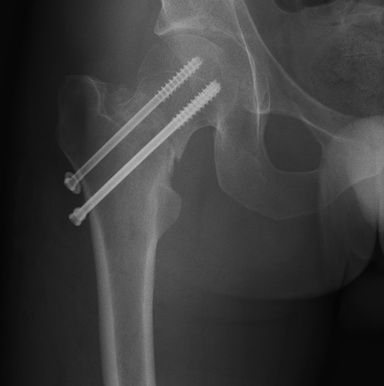
Во время операций по фиксации костей, в процессе сверления, нередко ломаются и остаются в кости спицы или сверла. Также в былые годы, при операциях на костях, использовали самодельные пластины и винты, изготовленные из сплавов, запрещенных к применению в медицине. Такие металлофиксаторы и обломки инструментов из костей лучше удалять.
Пластина, установленная вблизи сустава, или шляпка винта при взаимодействии с сухожилиями или мышцами может вызывать боль. Боль обычно выражена при движениях, когда перемещающиеся сухожилие или мышца как бы «трется» о пластину.
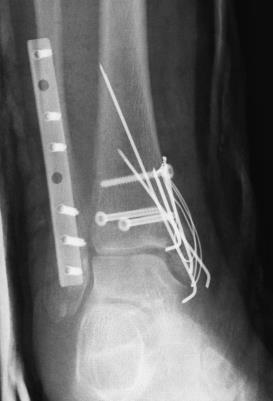
У худых пациентов наличие подкожно расположенной пластины, например, в области голеностопного сустава может вызывать неприятные ощущения при ношении обуви. Некоторые девушки, планирующие беременность беспокоятся о влиянии металла в организме на плод. Существую пациенты, для которых просто наличие инородного тела в организме является непереносимым. Всем этим группам пациентам предпочтительнее удалять металлофиксаторы после сращения перелома.
Решение по удалению металлоконструкции принимает врач травматолог-ортопед на основании собранного анамнеза заболевания, клинического осмотра и изучения рентгенограмм. На рентгенограммах или компьютерных томографиях должны быть четкие признаки сращения перелома. В тех случаях, когда пластина или винты расположены в области важных нервов или сосудов, удаление металлоконструкции сопряжено с риском повторного перелома в этой зоне. Если пациент страдает серьезными, сопутствующими заболеваниями, в удалении металлофиксатора могут отказать.
Операции по удалению производятся в плановом порядке после предоперационного обследования и подготовки. При миграции фиксатора, например, спицы в область жизненно важных органов или перфорация проволокой кожи удаление выполняется экстренно.
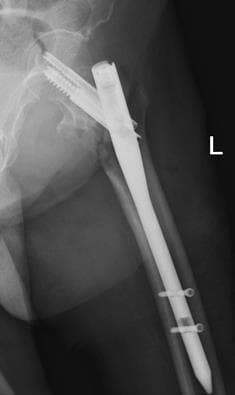
Хирургическая операция по удалению пластин, винтов, стержней и даже спиц не такая простая, как может показаться. На некачественных, чаще отечественных винтах, при откручивании на шляпке повреждаются шлицы, в результате чего удаление винта превращается в сложную с технической точки зрения задачу. Извлечение из кости сломанных винтов и стержней требует особых навыков от хирурга и наличие специального инструментария.
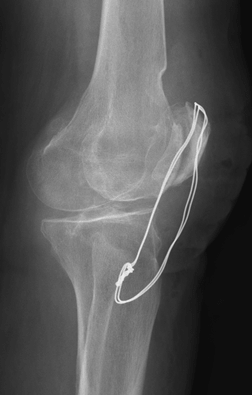
В нашей клинике выполняются операции по удалению металлоконструкций после консолидации (сращения) переломов. Решение вопроса об операции принимается в ходе консультации, на которую Вы можете записаться он-лайн или по телефону. На прием желательно взять с собой рентгенограммы и выписки из медучреждения, где выполнялась установка металлофиксатора. Свежие рентгеновские снимки или компьютерную томографию, которую Вы, при необходимости, можете выполнить у нас.
Источник