Онемение пальцев правой руки при переломе
Многие пациенты отмечают, что после перелома руки немеют пальцы. Этот симптом может развиваться как во время периода реабилитации, когда необходимо постоянно разрабатывать поврежденную руку, так и по истечении длительного срока. Такое явление часто наблюдается при чрезмерных нагрузках на неокрепшую руку либо, наоборот, у пациентов, которые боятся лишний раз выполнять какие-либо действия конечностью после травмы. Онемение, как правило, связано с нарушением кровоснабжения и иннервации пальцев рук, что часто сопровождает переломы. Если симптом беспокоит постоянно и сопровождается отечностью и другими нарушениями, стоит проконсультироваться у врача.
Что происходит при переломе
Любой перелом — это нарушение целостности костей. Если он открытый, их отломки могут травмировать окружающие мягкие ткани, нервы и сосуды, с чем будет связано онемение пальцев после сращения отломков. Даже если перелом закрытый, а кости во время травмы не меняют свое расположение, в поврежденной области происходит изменение всех обменных процессов.
Наложение гипса после перелома — это традиционный метод лечения. Есть возможность провести операцию по сопоставлению отломков и их фиксации, но процедура обойдется дороже. По этой причине врачи предпочитают накладывать гипс, если перелом закрытый, и к хирургическому вмешательству нет прямых показаний.
Гипс — это тугая повязка, которая на длительный срок ограничивает движения конечности. После перелома лучевой кости его накладывают от локтя до основания пальцев рук, аналогичную манипуляцию проводят и при травмах локтевой кости. Если сломаны кости кисти или пальцев, повязка находится на поврежденной области. Она должна полностью зафиксировать место перелома, а также два сустава, которые находятся сверху и снизу от места перелома.
Онемение при наложении гипсовой повязки (под гипсом) может происходить по следующим причинам:
- гипс сковывает движения здоровых пальцев рук, что сопровождается отечностью;
- повязка слишком туго сдавливает мягкие ткани, и кровь не поступает в дистальные (конечные) отделы конечностей в достаточном объеме;
- пациент боится лишний раз пользоваться травмированной конечностью.
Онемение во время ношения повязки — это нормальный симптом, на который жалуются многие пациенты. Дело в том, что гипс препятствует движению не только поврежденной кости, но и здоровых тканей. Вследствие этого кровь и нервные импульсы не достигают пальцев, и они начинают неметь.

Гипсовая повязка может сдавливать здоровые ткани, сосуды и нервы, из-за чего появляется ощущение онемения в пальцах
Онемение пальцев после перелома — причины
Когда отломки костей уже восстановились, гипс снимают. В первое время человеку нужно заново привыкать работать травмированной конечностью, но не нагружать ее. Существуют специальные методики, как правильно разрабатывать руку после перелома, чтоб она потом не беспокоила, не болела и не немела.
Первые несколько дней после снятия гипса пальцы также могут неметь. Если этот симптом проявляется спустя длительное время после травмы, проблемы нужно исследовать и лечить. Онемение пальцев на пораженной конечности, которая ранее была травмирована, может говорить о следующих изменениях:
- синдром карпального (запястного) канала — патология, которая характеризуется защемлением нерва, несущего нервные импульсы в кисть и пальцы;
- синдром Рейно — спазм мелких артерий, которые кровоснабжают кисть и пальцы;
- нарушение подвижности суставов из-за длительной их фиксации под жесткой повязкой, вследствие чего пережимаются нервы и сосуды;
- чрезмерная нагрузка на конечность, которая еще не готова поднимать тяжести;
- неправильное сращение отломков костей, из-за чего кровь и нервные импульсы не поступают в пальцы рук.
Онемение может быть также спровоцировано нехваткой витаминов и микроэлементов. Полноценный рацион особенно важен в период восстановления, когда ткани нуждаются в усиленной поддержке и питании. Также подобный симптом может быть спровоцирован переохлаждением, нахождением длительное время без движения или неудобной одеждой. Рубашки с узкими рукавами не стоит надевать, особенно после перелома.
Онемение пальцев может развиваться на ранее сломанной руке, но не быть связанным с травмой. Односторонняя потеря чувствительности часто бывает спровоцирована остеохондрозом или межпозвоночной грыжей в шейном отделе. Именно в этом участке берут начало нервы, которые несут импульс в конечности.
При смещении позвонков или выпячивании межпозвоночного диска, а также при наличии воспалительного процесса нерв пережимается у его основания. Симптом может проявляться и исчезать самопроизвольно, при смене положения головы. При синдроме Рейно пальцы чаще немеют симметрично на двух конечностях.
Существуют и другие причины, которые могут вызывать онемение в пальцах. Они не связаны с переломом, но развиваются с одной стороны. Больной может ошибочно принять их за последствия травмы и вовремя не обратиться к врачу.
Если пальцы немеют через длительное время после снятия гипса, нужно исключить следующие заболевания:
- тромбоз артерий, которые несут кровь в дистальные отделы верхних конечностей;
- инсульт — чаще сопровождается дополнительными симптомами (нарушения речи, скачки артериального давления), но может начинаться с потери чувствительности в одной из рук;
- диабетическая нейропатия — опасный симптом диабета, при котором повышение уровня сахара в крови разрушает стенки сосудов.
Решение, что делать, если пальцы начинают неметь после перелома, может принять только врач. В первое время после травмы многие пострадавшие сталкиваются с онемением и отечностью пальцев, но затем этот симптом должен проходить. Появление подобных ощущений после нагрузок или переохлаждения также объяснимо. Если же они появляются без видимой причины и не проходят во время легкой гимнастики, стоит срочно обратиться к врачу.

Массаж можно начинать выполнять через несколько суток после травмы, а после снятия гипса процедура должна быть регулярной
Лечение при онемении пальцев
Основная цель лечения при переломе — восстановить чувствительность поврежденной области, снять боль и отечность, стимулировать кровообращение и иннервацию. В течение первых нескольких дней после наложения гипса больному показан полный покой. Когда посттравматическое воспаление и отек уменьшаются, можно приступать к лечебным мероприятиям.
Физиотерапевтические процедуры полезны как во время ношения повязки, так и после ее снятия. Вещества не должны воздействовать на поврежденную область, но можно работать со здоровыми тканями.
Среди всех физиопроцедур врачи предпочитают:
- электрофорез;
- облучение ультрафиолетом;
- интерференционные токи.
Когда отломки костей срастаются, можно назначать дополнительные процедуры. На всю поверхность руки накладывают парафин либо грязевые аппликации. Эти вещества снимают воспаление и отечность, стимулируют приток крови и регенерацию костной ткани.
Массаж можно начинать выполнять не ранее, чем спустя неделю после травмы. Он необходим, чтоб разработать мышцы и не допустить образование костной мозоли. Вначале можно массировать легкими движениями только здоровые участки, не прикасаясь к сломанному участку.
После снятия повязки можно приступать к массажу тканей около участка перелома, но процедура не должна причинять боль.
В рационе больного должны присутствовать все вещества, необходимые для регенерации тканей. В этот период полезно есть блюда с высоким содержанием кальция и фосфора: творог и кисломолочную продукцию, рыбу, можно также добавлять измельченную в порошок скорлупу яиц. Необходима и клетчатка, она содержится в овощах, фруктах и крупах. Для восстановления подвижности суставов стоит обратить внимание на продукты, богатые хондроитином: желатин, холодец и заливные блюда, кисель и желе.
Как правильно разрабатывать руку после перелома, чтоб пальцы не немели
Функциональность конечности после перелома во многом зависит от самого пациента. По рекомендации врача необходимо ежедневно уделять время для гимнастики и разработки руки. Эти процедуры сохранят суставы подвижными, чтоб они впоследствии не сдавливали сосуды и нервы.
Гимнастика после перелома лучевой кости
Лучевая кость хрупкая и особо подвержена переломам. Лучше выполнять физкультуру 2 раза в день по 20—30 минут, стоит также не забывать о легкой физической активности в течение дня. При таком переломе показаны следующие упражнения:
- упереться ладонями друг в друга и давить, не допуская появления боли;
- опереться о стол или другую твердую поверхность ладонью, выполнять сгибание и разгибание рук в запястном суставе;
- поочередно шевелить пальцами, опускать и поднимать их, разводить в стороны;
- прикасаться большим пальцем к остальным и массировать их.
Многие из этих упражнений можно выполнять не только по графику, но и по дороге на работу или во время отдыха. Чем больше будут работать пальцы рук во время реабилитации, тем лучше потом кровь и нервные импульсы будут поступать к ним.

Разрабатывать руку после перелома нужно ежедневно, не забывая об упражнениях в течение всего дня
Упражнения для локтевого сустава
Перелом руки в локте — это опасная травма. Гимнастика разрешена уже через несколько дней после наложения гипсовой повязки. В этот период стоит как можно больше шевелить пальцами, запястными и плечевыми суставами. Когда кости срослись, можно начинать аккуратно сгибать и разгибать руку в локте.
К дополнительным упражнениям можно отнести:
- положить руку полностью на ровную поверхность стола, сгибать и разгибать конечность в локтевом суставе;
- поднимать руки и соединять их на затылке в замок;
- катать поврежденной рукой шар по ровной поверхности или по предплечью здоровой конечности.
Массаж локтевого сустава начинают делать не сразу после снятия гипса. Вначале стоит массировать мышцы выше и ниже места перелома, а затем уже приступать к массажу локтя.
Восстановление после перелома запястья
Разрабатывать кисть можно начинать через 2 дня после снятия гипса. Вначале гимнастика представляет собой движения пальцами рук, которые могут сильно неметь и отекать. Затем полезно пользоваться небольшими мячами: их можно вращать в руке, бросать о стену и стараться ловить, перекатывать по ровной поверхности. Также рекомендуется приобрести эспандер и возвращать мышцам тонус. Вначале не стоит перегружать кисть, можно сжимать в руке губку или другой мягкий предмет.
Онемение в пальцах после перелома — это частый симптом. Он может быть связан с тем, что мышцы потеряли тонус при длительном обездвиживании, а также с тем, что пациент не уделяет достаточное время гимнастике и процедурам. При травме также может нарушаться кровоснабжение и иннервация в пальцах, что проявляется потерей их чувствительности. Кроме того, этот признак может быть связан не с переломом, а с другими хроническими заболеваниями (карпальным синдромом, болезнью Рейно, тромбозом, инсультом, диабетом). Даже если онемение проявилось в пальцах ранее сломанной руки, стоит обратиться к врачу и определить его причину.
Источник
Онемение пальцев на правой руке является разновидностью гипестезии (акропарестезии). Это форма расстройства чувствительности, при которой понижаются нижние абсолютные пороги ощущений, и резко снижается или пропадает совсем реакция на внешние раздражители. Онемение может сопровождаться покалыванием, жжением, эпизодическими колющими болями, оцепенелостью. Неприятные ощущения могут распространяться не только на пальцы, но и на всю кисть, но чаще больные указывают на онемение кончиков пальцев. Такой симптом может быть проявлением патологий периферической нервной системы, дефицита некоторых минералов, нейродегенеративных или аутоиммунных процессов. Для установления точной причины консультации одного невролога может быть недостаточно, а полное обследование обычно включает также осмотр эндокринолога, инфекциониста, иммунолога и онколога.
Причины онемения
Одной из основных причин полной потери чувствительности в пальцах правой руки являются заболевания периферической нервной системы. Периферические нервы находятся за пределами спинного и головного мозга и связывают внутренние органы и ткани с ЦНС, обеспечивая их иннервацию. В отличие от нервов и сплетений центральной нервной системы, периферические нервы не защищены костно-мышечным аппаратом и физиологическим гематоэнцефалическим барьером, поэтому они могут подвергаться воздействию механических и токсических факторов. По этой причине различные парестезии и гипестезии в руках могут наблюдаться при травмах, ушибах, длительном тоническом напряжении мышц (например, долгое пребывание в одной позе), а также при алкогольной и токсической полинейропатии, характерной для лиц с различными зависимостями.

Одной из возможных причин онемения являются заболевания периферической нервной системы
В основе патогенеза гипестезии пальцев рук лежит нарушение кровоснабжения данной участка, изменение нервно-мышечной проводимости или непосредственное повреждение поверхностно расположенных нервов, отвечающих за иннервацию верхних конечностей. Подобные нарушения возможны при следующих патологиях и заболеваниях:
- эндокринологические болезни (сахарный диабет, болезни щитовидной железы, нарушение регуляции глюкозы, изменение эндокринной функции желез внешней и внутренней секреции);
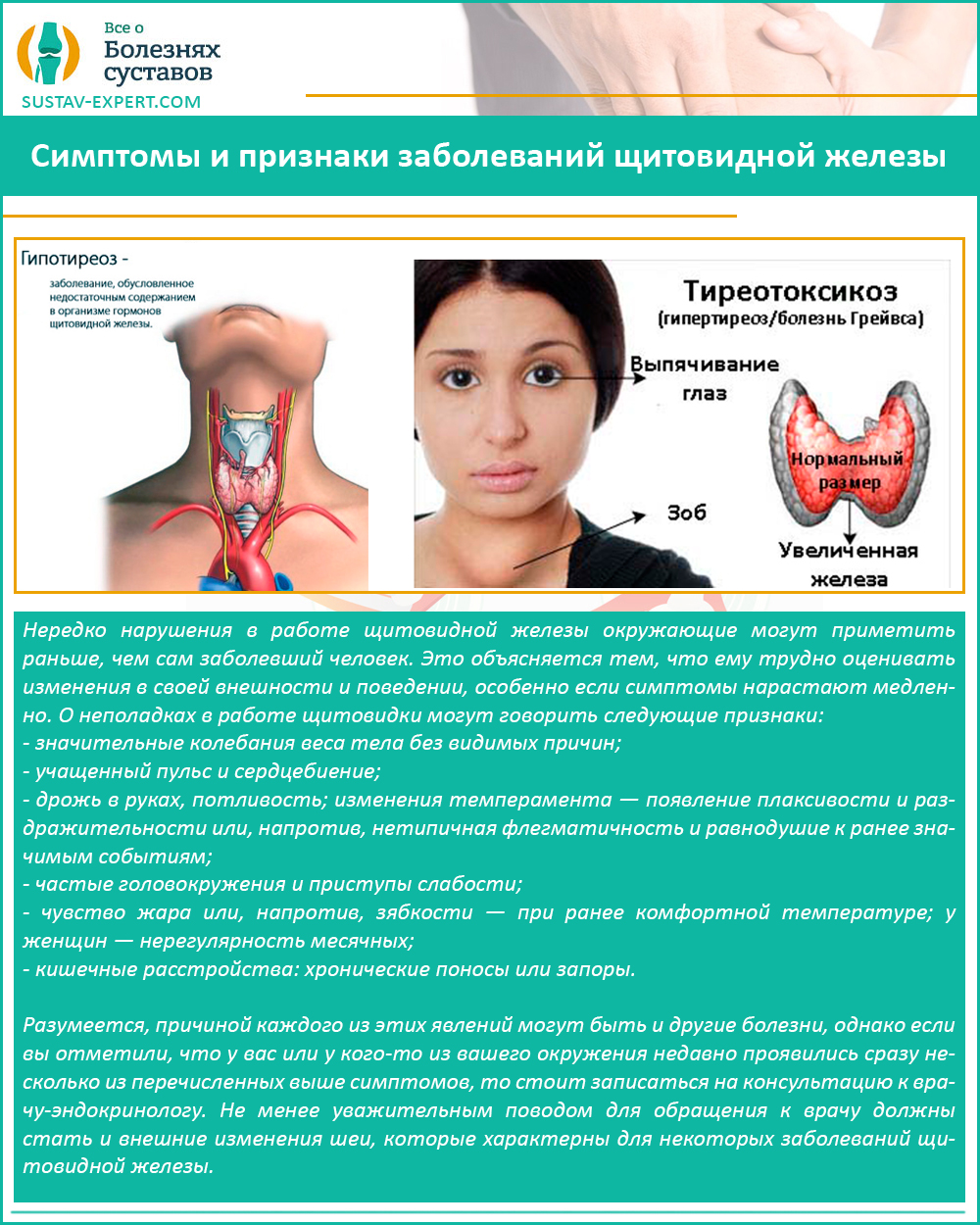
Симптомы и признаки заболеваний щитовидной железы
- системные инфекционные заболевания (сифилис, ВИЧ-инфекция, различные формы туберкулеза, СПИД и др.);
- опухоли центральной и периферической нервной системы;
- нарушение обменных процессов и метаболизма;
- дефицит некоторых витаминов, микро- и макроэлементов (в частности, кальция, магния, витаминов A, K и E);
- лизосомные заболевания накопления (проявляются также непереносимостью жаркого климата и чрезмерной активностью потовых желез);
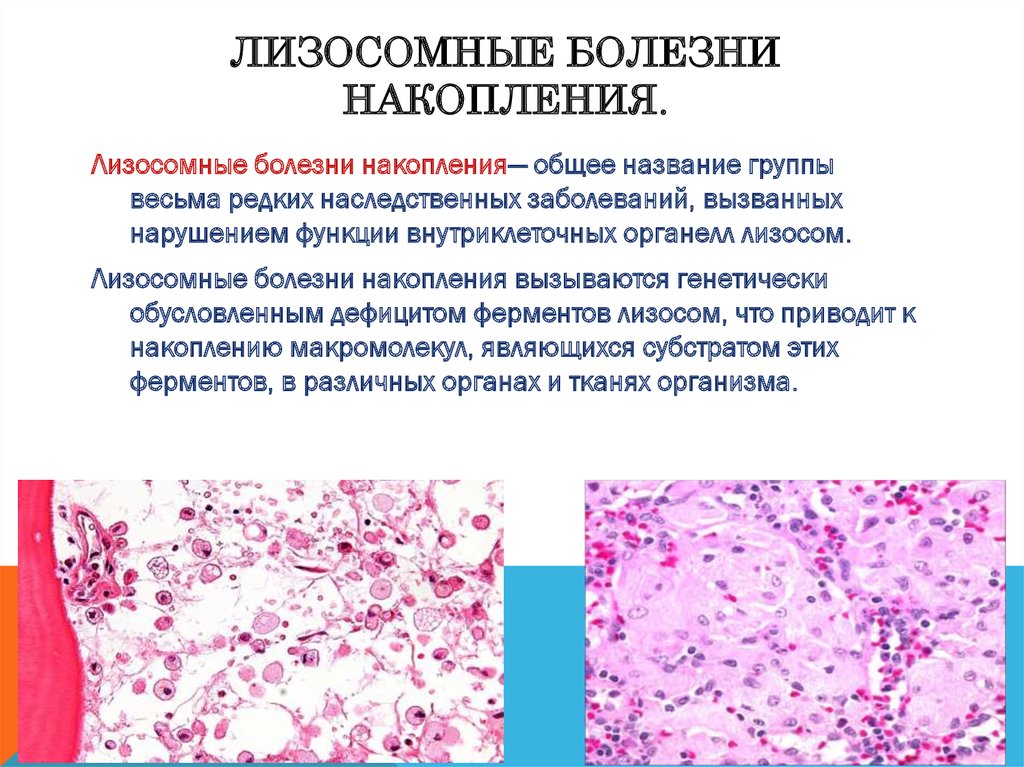
Лизосомные болезни накопления
- заболевания позвоночника;
- патологии кровеносных сосудов головного мозга;
- атеросклероз.
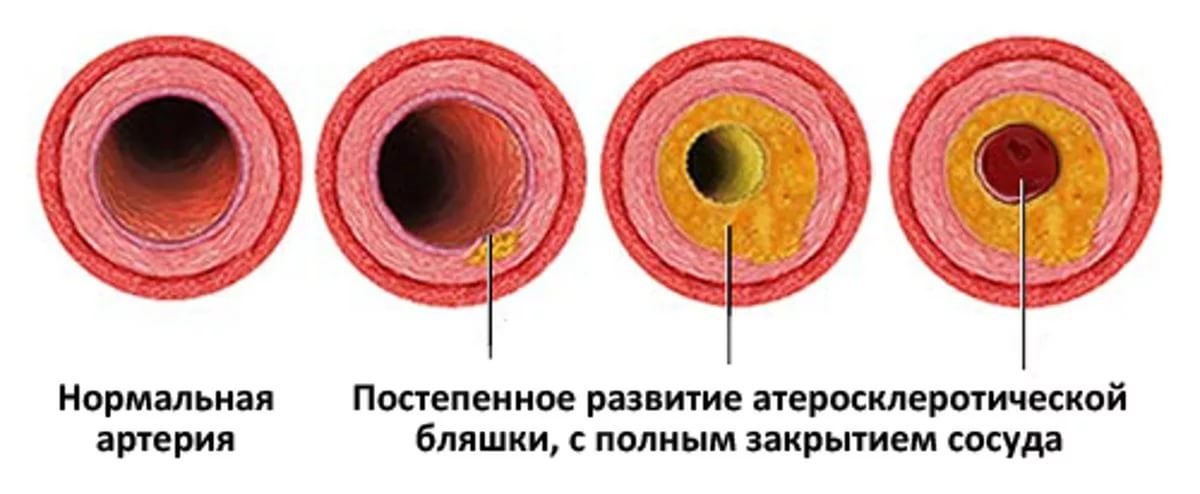
Атеросклероз
У беременных онемение пальцев на руках может возникать на фоне острого дефицита кальция, так как большая часть этого минерала расходуется на формирование костной ткани плода. Сон в неудобной позе, длительное пребывание в одном положении, пережатие кровеносных сосудов, чрезмерное натяжение связок и фасций в области шеи – все это также может способствовать возникновению частичных гипестезий и нарушению чувствительности в верхних конечностях.
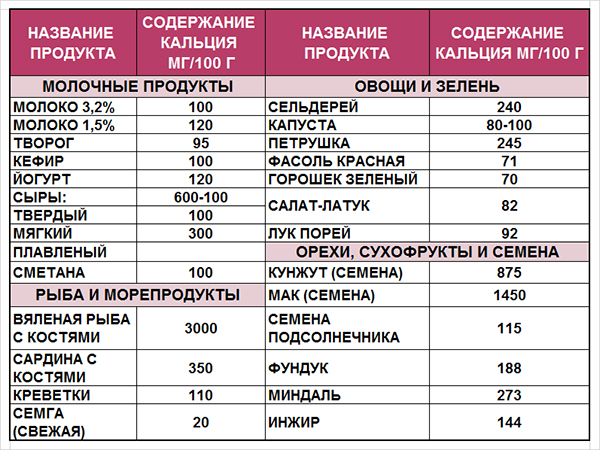
Как питаться при дефиците кальция
Онемение пальцев рук при туннельных невропатиях
Одной из разновидностей туннельных невропатий является туннельный синдром, который также называют синдромом запястного канала. Заболевание характеризуется компрессией (сдавливанием, ущемлением) нерва, расположенного между глубокой поперечной пястной связкой, костными элементами и сухожилиями в месте соединения лучевой и локтевой кости. Карпальный туннельный синдром считается профессиональным заболеванием, обусловленным факторами и особенностями труда, а именно – регулярным и монотонным сгибанием-разгибанием кисти и запястья. В эту категорию входят музыканты, учителя, программисты, переводчики с языка жестов (сурдопереводчики), офисные работники, большую часть рабочего времени проводящие за компьютером.
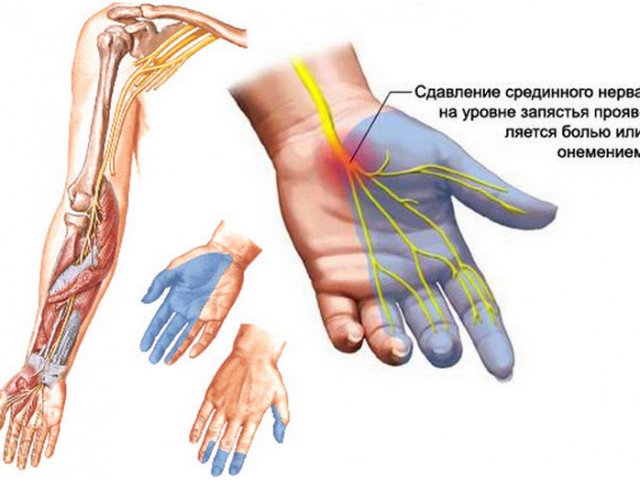
Туннельный синдром
Другими факторами, повышающими риск сдавливания срединного нерва, неврологи считают:
- ожирение;
- возраст (в группу максимального риска входят женщины старше 40 лет);
- нарушение функций гипофиза (может провоцировать аномальный рост и утолщение костей);
- амилоидоз;
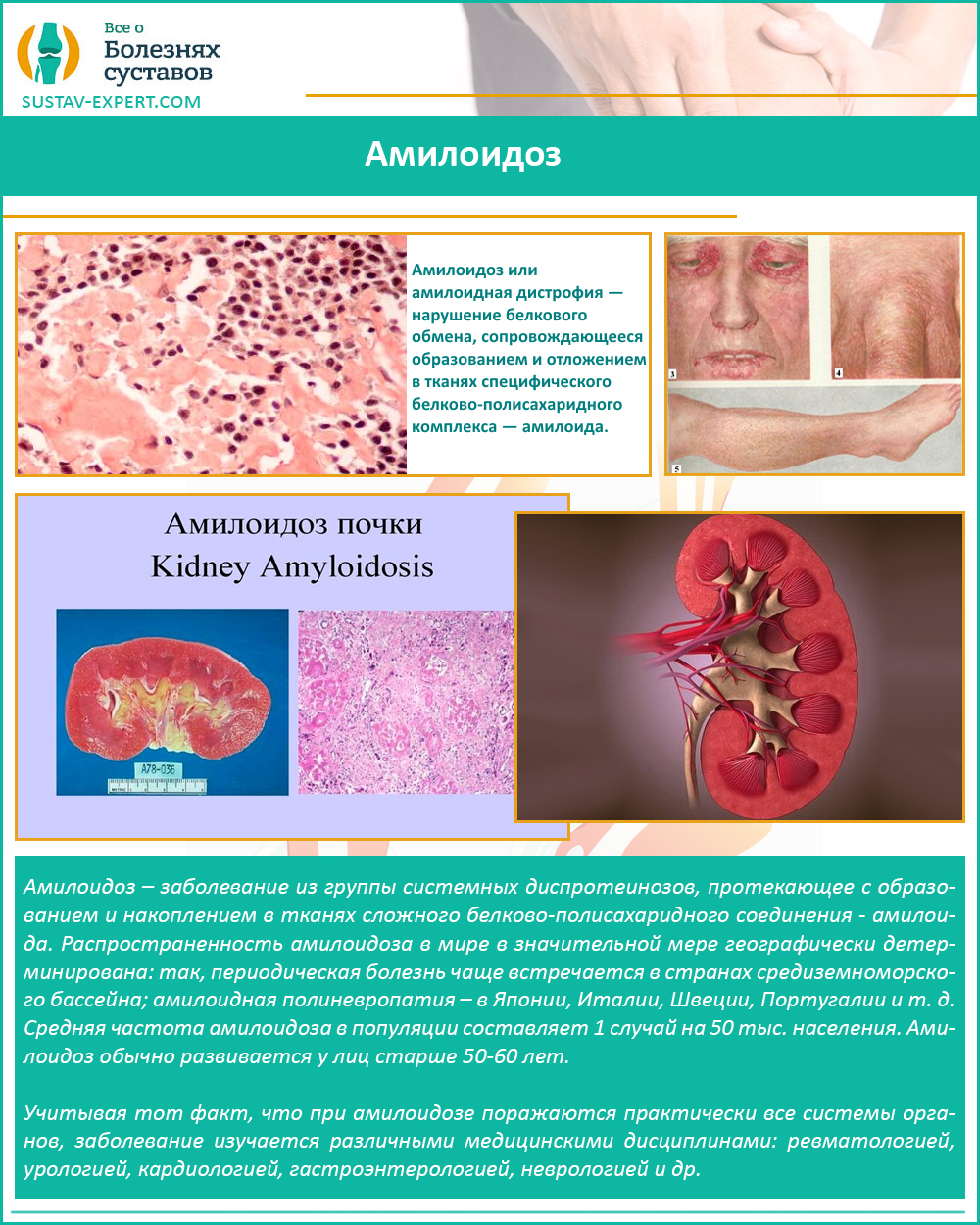
Амилоидоз
- заболевания, характеризующиеся нарушением обмена веществ (сахарный диабет, подагра, ревматоидный артрит);
- опухолевые поражения нервной системы;
- патологии почечной системы.
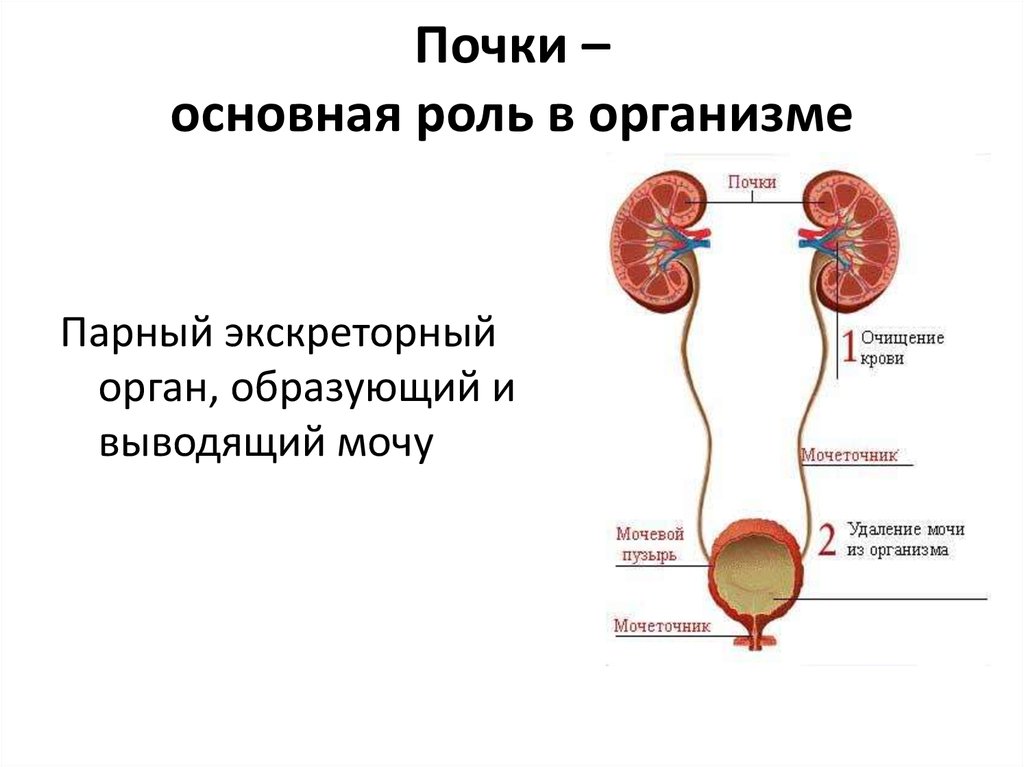
Почки
Проявляется туннельный синдром не только онемением пальцев, но и болезненными ощущениями, снижением чувствительности ладоней (человек может не реагировать на укол иголкой), слабостью кисти (особенно проявляется при сгибании).

Синдром запястного канала
Лечение включает медикаментозные методы (витаминотерапия, стероидные средства), физиопроцедуры, ношение корректирующих ортезов. В ряде случаев может потребоваться хирургическое вмешательство для высвобождения кистевой связки.
Шейный остеохондроз как причина парестезии верхних конечностей
Дегенеративно-дистрофические изменения в межпозвоночных дисках, приводящие к постепенному разрушению и деформации суставных хрящей, называются остеохондрозом. Поражение шейных позвонков может вызывать ряд симптомов, первично не воспринимающихся как вертеброгенные («идущие от позвоночника») нарушения. Это могут быть головные боли, повышенное напряжение мышц в верхней части спины, нарушение чувствительности в конечностях (нередко поражаются пальцы рук). В тяжелых случаях при осложненном течении возможно появление более значимых патологий: нарушение речевой и мимической функции, патологии височно-нижнечелюстных суставов, деформации челюсти.
Шейный остеохондроз
Подобные нарушения возникают на фоне деформации позвоночника, являющегося центральной частью осевого скелета человека, а также сдавливания нервных окончаний остеофитами или грыжевыми выпячиваниями, образующимися в результате смещения дискового ядра (пульпы). Максимальной интенсивности все клинические симптомы достигают при воздействии провоцирующих факторов: малоподвижного образа жизни, интенсивной физической нагрузки, не соответствующей степени тренированности человека, длительного пребывания в неудобной позе.
Остеофиты
В зависимости от того, в каком именно пальце отмечается онемение и оцепенелость, можно предположить, на уровне какого позвонка произошла компрессия нервного пучка.
Таблица. Связь парестезии конечностей с компрессией нервных пучков при остеохондрозе.
| Какие пальцы на руке немеют? | Какие нервы отвечают за иннервацию (уровень расположения относительно шейных позвонков)? |
|---|---|
| Большой палец | C4-C6 |
| Мизинец | C8 |
| Остальные пальцы (от указательного до безымянного) | C3 или C7 |
| Все пальцы на руке | Возможно поражение нервов на уровне сразу нескольких позвонков (включая поражение позвонков в других отделах при сочетанных формах остеохондроза). |
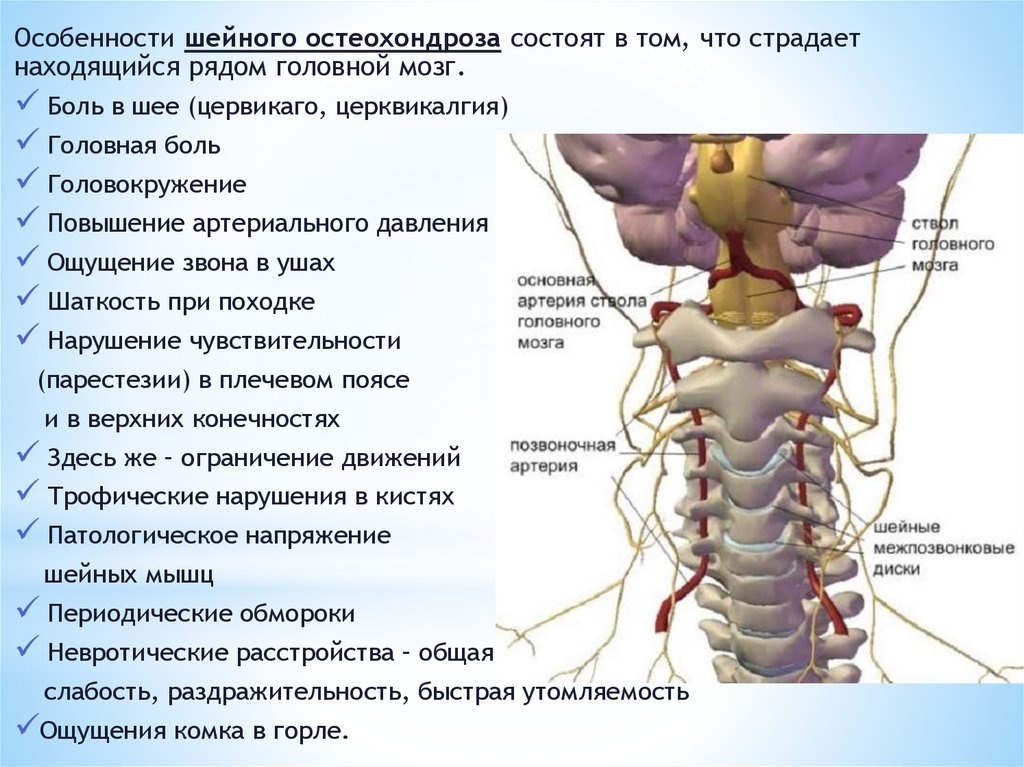
Особенности шейного остеохондроза
Как лечить?
Лечением остеохондроза занимается врач-невролог. После проведения комплексной диагностики (рентгенография, МРТ или мультиспиральная КТ, диагностика триггерных точек и миофасциального синдрома, электромиография) врач назначит необходимое лечение. К сожалению, остеохондроз является хроническим заболеванием, и вылечить его полностью невозможно, поэтому все лечение сводится к устранению болезненных симптомов и профилактике дальнейшей дегенерации и деформации позвоночника. Пациентам с парестезией верхних конечностей, у которых в качестве первопричины диагностирован остеохондроз шейного отдела, назначаются следующие процедуры и мероприятия:
- физиолечение (ультразвук, магнитотерапия, лазеротерапия, электрофорез);
- тепловые процедуры (тепловые аппликации парафином или озокеритом, прогревание солью, применение согревающих мазей на основе камфоры, муравьиного спирта 2%, яда пчел);
- медикаментозная коррекция (обезболивающие и противовоспалительные средства из группы НПВС, хондропротекторы, миорелаксанты, корректоры микроциркуляции);
- лечебная физкультура и гимнастика;
- массаж;
- тракционное вытяжение позвоночника.
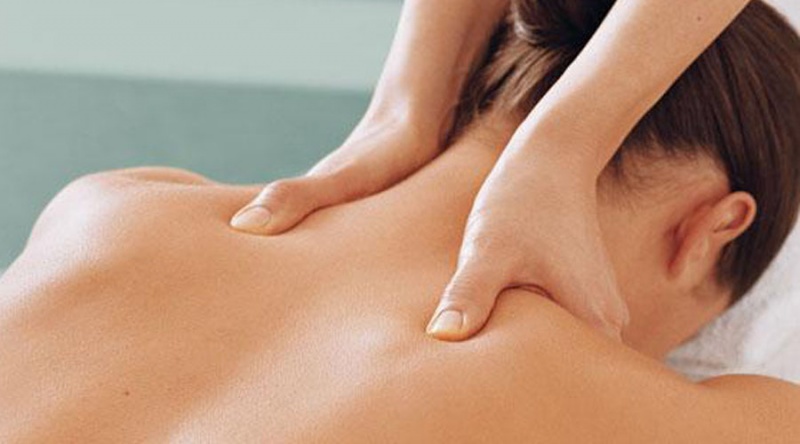
Лечебный массаж
Если онемение не проходит после полного курса терапии, следует исключить другие патологии, например, болезни кровообращения или патологии ЦНС.
Онемение пальцев на руке при расстройстве кровообращения
Кровь – это подвижная соединительная ткань организма, обеспечивающая не только питание и обменные процессы в клетках, но и терморегуляцию, а также доставку кислорода на клеточном уровне. Если кровь в определенный орган или часть тела поступает в недостаточном количестве, возникают различные патологии, например, онемение, похолодание, полная потеря чувствительности. При длительном нарушении кровоснабжения верхних конечностей может развиться некроз, при котором для предотвращения гангрены и сепсиса применяется ампутация конечности.
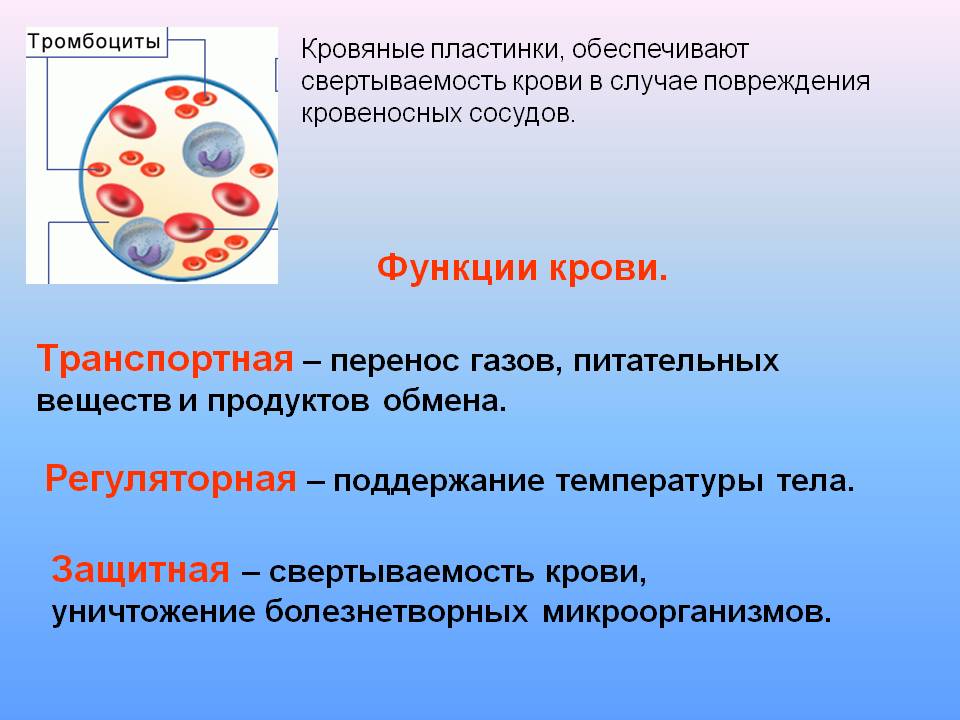
Функции крови
Наиболее частыми причинами недостаточного поступления крови в сосуды на пальцах правой или левой руки являются:
- закупорка (тромбоз) артерий, включая позвоночную и базилярную артерию, которая проходит в области шеи;
- атеросклероз сосудов (отложение холестерина и жиров на стенках сосудов в виде бляшек на фоне уплотнения и сужения артериального просвета);
- повреждение сосудов головного мозга.
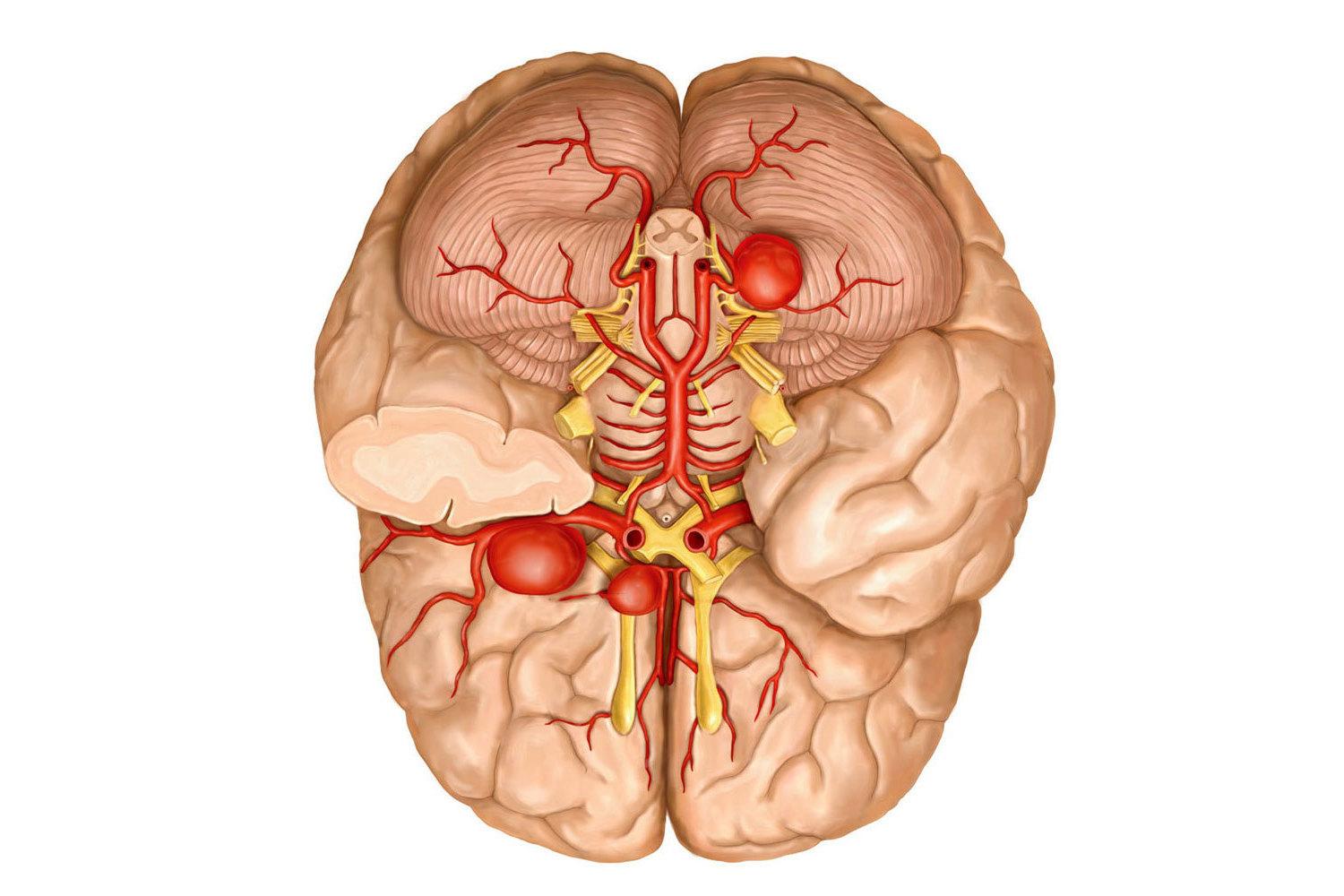
Аневризма головного мозга
Причин закупорки сосудов может быть много. Это малоподвижный образ жизни (гиподинамические расстройства), питание с обильным потреблением жиров и соли, эндокринологические заболевания. В группе риска находятся также пациенты с табачной зависимостью, ожирением, повышенным кровяным давлением, нарушениями функций щитовидной железы. У женщин атеросклероз нередко впервые проявляется в период постменопаузы, когда происходит серьезная гормональная перестройка организма.
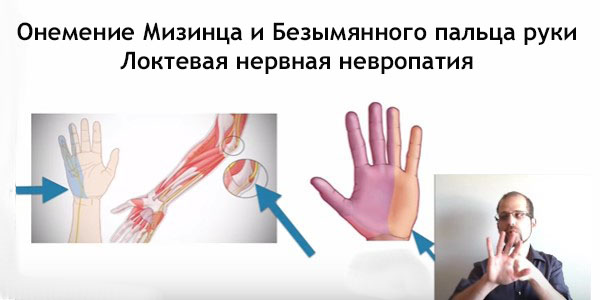
Локтевая нервная невропатия
Медикаментозное лечение включает применение растительных сорбентов, анионообменных смол, блокаторов Ац-КоА-трансферазы, производных фиброевой кислоты, статинов.
Обратите внимание! Клинически значимые результаты в лечении патологий кровообращения достигаются у пациентов, сочетающих прием статинов фенофибратов с никотиновой кислотой, фенбутолом, трибуспамином, поликоназолом и витаминами E и A.

Статины
Немеют пальцы на правой руке: осторожно, инсульт!
Длительное онемение и полная потеря чувствительности на пальцах правой руки может быть признаком левостороннего ишемического поражения головного мозга (инсульта). Данная патология отличается постепенным развитием (в течение 24 часов), поэтому при своевременном обращении за помощью распознать данную форму поражения головного мозга можно распознать на начальной стадии, что существенно повышает шансы на успешное восстановление и сохранение жизненно важных функций и способностей.
Как проходит ишемический инсульт головного мозга
Всего выделяют несколько типов ишемического инсульта.
Таблица. Разновидности ишемического инсульта (инфаркта головного мозга).
| Форма инсульта | Причины возникновения | Особенности клинического течения |
|---|---|---|
| Гемодинамический | Ишемическая болезнь сердца, резкое снижение кровяного давления, замедление сердечного ритма (брадикардия), атеросклероз, сужение и дефекты сосудов головного мозга. | Гемодинамический инсульт может начинаться как после интенсивных физических нагрузок, так и в состоянии покоя (например, во время ночного сна, когда происходит естественное снижение артериального давления). Онемение в пальцах постепенно распространяется на всю кисть, достигая локтей и плечевого пояса. Человек также может почувствовать сильную тошноту, головную боль и головокружение. |
| Атеротромботический | Закупорка церебральных артерий. | Приступ начинается преимущественно во время сна и нарастает постепенно (от начала приступа до развития острой симптоматики может пройти от нескольких часов до суток). Покалывание и онемение на правой руке сохраняют свою интенсивность и локализацию на протяжении всего приступа. |
| Кардиоэмболический | Клапанные пороки сердца, ревматический и бактериальный эндокардит, образование пристеночных тромбов в полостях сердца, полная или частичная закупорка артерий голоного мозга. | Приступ начинается во время физической активности пациента, отличается внезапностью и стремительным течением. Неврологическая симптоматика (боль в правой руке, онемение и покалывание в пальцах) является доминантной при данном типе инсультов. |
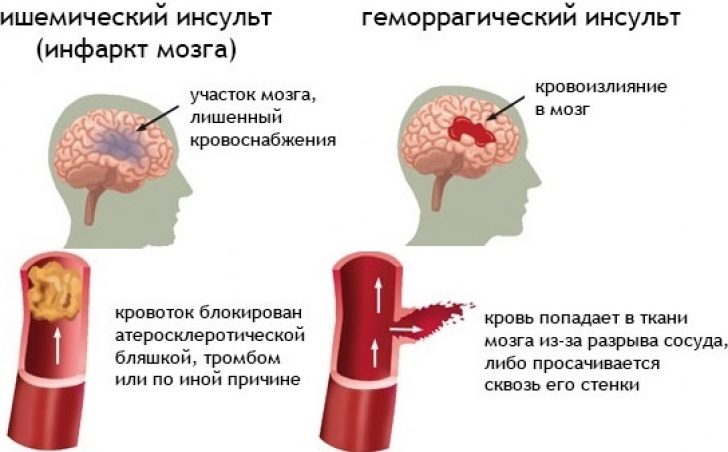
Виды инсульта
Важно! Отличительной особенностью левостороннего инсульта ишемического типа является возникновение неврологических и болезненных симптомов с правой стороны: в правой руке, ключице, лопатке и др.
Неотложная помощь
Родственникам людей, страдающих сердечно-сосудистыми заболеваниями, важно знать, как себя вести в случае появления признаков инсульта. Главное правило – необходимо как можно быстрее обратиться в «скорую помощь», так как самостоятельная транспортировка больного может оказаться неэффективной (не все клиники и больничные учреждения оборудованы для оказания грамотной помощи при ишемических поражениях головного мозга). Алгоритм оказания экстренной помощи до приезда бригады состоит из следующих действий:
- недопустимо давать человеку с признаками инсульта воду и питье, так как глотательная функция может быть парализована, что приведет к аспирации дыхательных путей и смерти от удушья;
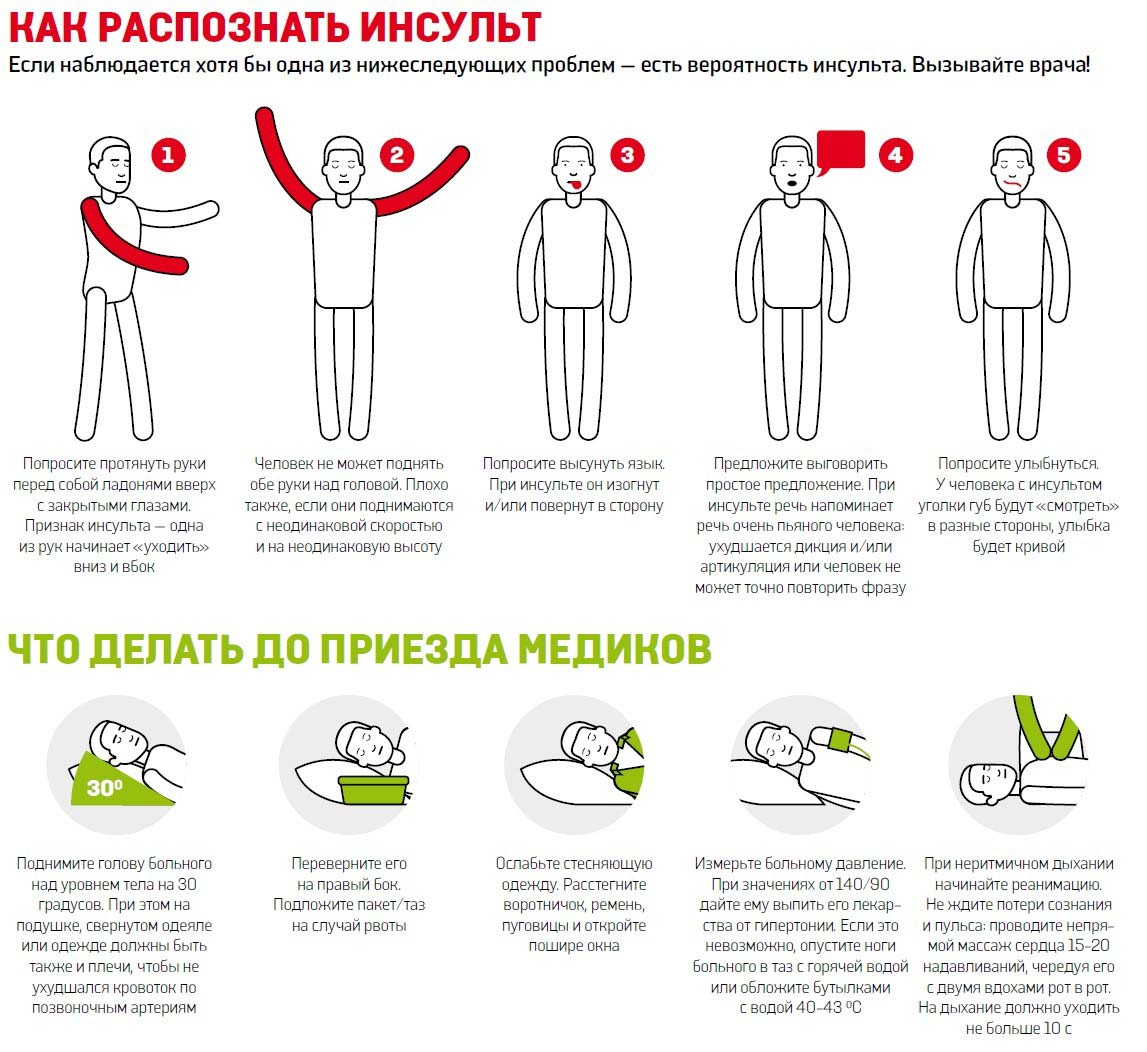
Первая помощь при инсульте
- при появлении рвоты человека необходимо перевернуть на бок (под плечи и голову положить свернутую куртку, полотенце или подушку);
- нельзя давать больному препараты, понижающие давление, так как слишком резкое снижение показателей АД может стать причиной окончания перфузии (поступления) крови в сосуды головного мозга.
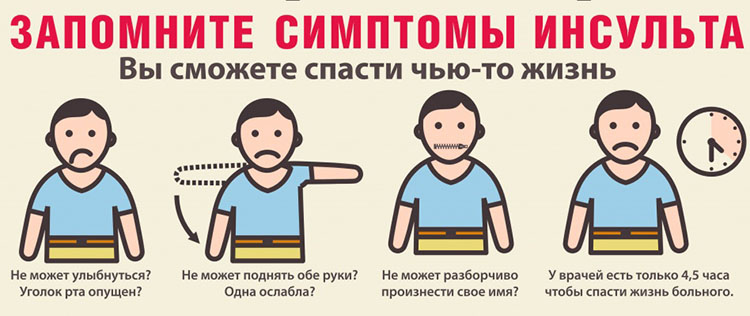
Симптомы инсульта
С тела больного следует удалить все предметы, которые могут переживать сосуды (ремни, часы, браслеты), грудь освободить от одежды, в помещение обеспечить приток свежего воздуха.
Немеют пальцы на правой руке: что делать?
Лечение парестезий в верхних конечностях направлено на терапию основного заболевания. В качестве вспомогательных мер могут применяться корректоры микроциркуляции («Актовегин», «Трентал», «Пентоксифиллин»), препараты никотиновой кислоты, витамины (A, E, K и группы B), минеральные добавки, содержащие кальций, калий, железо, йод.
«Трентал»
Для профилактики рецидивов, улучшения кровообращения и предотвращения различных расстройств чувствительности также рекомендовано придерживаться приведенных ниже рекомендаций.
- Одежда должна соответ