Операции при переломах лучевой кости у детей
Перелом лучевой кости — это самый частый перелом у человека, составляющий 25% от всех переломов костей конечностей. Дистальный метаэпифиз – это нижний конец лучевой кости, расположенный рядом с кистью.
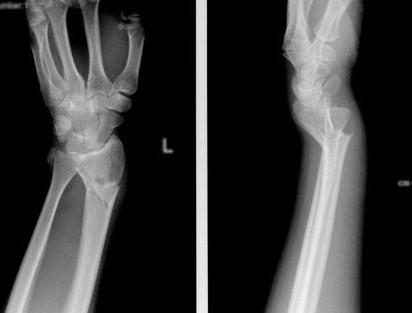
Перелом «луча в типичном месте» обычно возникает при прямом падении на вытянутую руку. Помимо резкой боли в руке, может появиться штыкообразная деформация, изменение положения кисти. В процесс перелома бывают вовлечены нервы и сосуды запястья, которые могут быть зажаты отломками, что проявляется онемением в пальцах, похолоданием кисти.
Для уточнения характера перелома и выбора дальнейшей тактики лечения используется рентгенография, в ряде случаев – компьютерная томография. Иногда требуется УЗИ кистевого (лучезапястного) сустава.
Поскольку лучевая кость примыкает к кисти, очень важно восстановить анатомию и объем движений в суставе, чтобы в дальнейшем избежать проблем с ним. Раньше такие переломы лечили только консервативно, в гипсовой повязке, но часто отломки смещались, кость срасталась неправильно, что в дальнейшем сказывалось на функции конечности — рука не сгибалась и/или не разгибалась до конца – формировалась тугоподвижность сустава (контрактура), оставался болевой синдром. К тому же длительное пребывание в гипсе отрицательно сказывалось на кожных покровах.
Длительность больничного листа при переломе дистального метаэпифиза лучевой кости зависит от рода деятельности пациента. К примеру, для офисных работников средний срок нетрудоспособности – 1,5 месяца. Для профессий, связанных с физической нагрузкой, срок нетрудоспособности может быть больше.
Консервативное лечение перелома лучевой кости (гипсовая или пластиковая повязка)
При переломах без смещения можно применять консервативное лечение – в гипсовой повязке или использовать пластиковый гипс, который более комфортен и не боится воды. Средний срок пребывания в гипсе – около 6 недель. Однако, данный метод лечения имеет свои недостатки — после консервативного лечения сустав требует разработки движений, реабилитации. При лечении перелома даже с небольшим смещением отломков, в гипсе может произойти вторичное смещение отломков из-за особенностей анатомии лучевой кости.
Оперативное лечение перелома лучевой кости (остеосинтез)
Практически все переломы лучевой кости со смещением требуют оперативного лечения – сопоставления и фиксирования отломков кости — остеосинтеза. Именно этот метод позволяет восстановить функцию кисти наиболее полноценно и добиться хороших функциональных результатов.
Лучевая кость первично срастается примерно за 6-8 недель, однако полная перестройка кости продолжается до 2 лет после перелома. Спустя этот срок пациент может начинать полноценно пользоваться рукой. Но разрабатывать руку с помощью определенных, рекомендованных врачом, упражнений, благодаря использованию фиксаторов можно уже в первые сутки после вмешательства. Легкие спортивные физические нагрузки можно начинать примерно спустя 3 месяца после операции.
В зависимости от типа перелома (оскольчатый, многооскольчатый, со значительным или незначительным смещением) можно выделить несколько возможных вариантов фиксации –пластиной, фиксированной винтами; аппаратом внешней фиксации; винтами или спицами.
В ряде случаев при выраженном отеке вначале на кисть накладывается аппарат внешней фиксации, а после спадения отека он заменяется на пластину (или другой фиксатор, в зависимости от типа перелома).
Остеосинтез лучевой кости пластиной
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально разработанной для данной области. После сопоставления отломков, пластина фиксируется винтами к поврежденной кости. После установки пластины, на кожу накладываются швы, также применяется гипсовая лонгета. После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для стимуляции сращения кости, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в спустя 2 недели, на контрольном приеме у травматолога, тогда же пациент отказывается и от гипсовой повязки. Рука находится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины, как правило, нет.
Аппарат внешней фиксации
В некоторых случаях – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи). В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой). Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы кожи, однако за аппаратом нужно следить весь срок его ношения – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в гипсовой лонгете, затем пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после проведения рентген-контроля, в условиях стационара. Перевязки необходимо проводить через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами или винтами
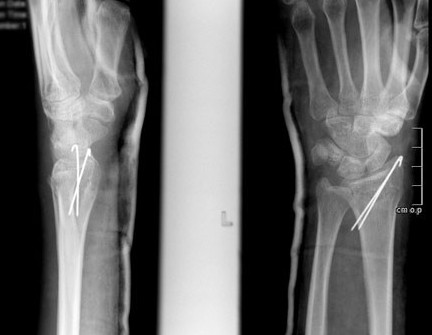
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. По стандартному протоколу, на 2 недели накладывается гипсовая лонгета, затем пациент начинает разрабатывать руку. Спустя 6 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантатов (винтов, спиц), удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах, пациентов могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, то он заполняется либо собственной костью человека: производится пересадка кости, которая берется, обычно, из гребня подвздошной (тазовой) кости, либо искусственной костью, которая примерно за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное лечение при застарелых и неправильно сросшихся переломах лучевой кости аналогичны описанным ранее. Однако,может потребоваться более длительная реабилитация.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия — раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые отвечают за чувствительность и движения верхней конечности, и рука полностью немеет. Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол перед операцией, и во время операции человек спит своим сном. Возможно применение общей анестезии. Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции при совместной беседе с пациентом.
Контакты: +7 (495) 155-19-61, e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Источник
Переломы руки у ребенка со смещением или без него – наиболее часто встречаемые нарушения целостности кости. Чаще всего малыш ломает руку в предплечье, что может негативно сказаться на размере конечности ребёнка в будущем, если травма заденет зону роста.
Однако если вовремя диагностировать у ребенка перелом и начать лечение, последствий можно избежать, поскольку кости в детском возрасте срастаются намного быстрее, чем у взрослых пациентов. Это обусловлено хорошим кровоснабжением надкостницы, а значит, быстрой консолидацией перелома.

Классификация и причины
Перелом руки у ребенка по механизму получения делится на два вида:
- Повреждение травматического характера возникает по причине силового воздействия на кость, которое превышает ее прочность. Такой детский перелом возникает после падения на руку, ударов ею обо что-то твердое, либо ударов по конечности тяжелым предметом. Иногда кость может сломаться посредством защемления в двери или в каком-либо механизме.
- Повреждение патологического характера возникает от минимального силового воздействия, если в организме ребенка есть какие-то патологические процессы, влияющие на прочность костной ткани. К таким патологиям относятся заболевания опорно-двигательного аппарата, например, остеопороз, остеомиелит, туберкулез кости, онкология, нехватка кальция.

По месту локализации наиболее часто возникают переломы лучевой кости у ребенка. Травма может носить полный или неполный характер. При неполном переломе в кости возникает трещина или происходит перелом по типу «зеленой ветки», при котором сама кость ломается, а надкостница, окружающая ее, остается в неизменном виде.
По расположению линии разлома перелом может быть:
- продольным;
- винтообразным;
- поперечным;
- косым;
- клиновидным.

При оскольчатом переломе четкая линия разлома отсутствует, кость раздроблена на несколько частей. По наличию или отсутствию повреждения кожного покрова травма бывает закрытой или открытой с наличием раны, торчащих из нее костных отломков и кровотечения. Часто при возникновении травмы мышцы сокращаются и тянут свободный край кости, в результате чего отломки смещаются в сторону плеча.
Перелом лучевой кости без смещения является не таким опасным, как травма, сопровождающаяся смещением отломков. Если анатомическое положение кости нарушено, то это в большинстве случаев приводит к таким осложнениям, как повреждение сосудов, нервных окончаний, мышечной ткани и кожного покрова. Лечение подобных переломов сложнее, а времени на выздоровление требуется больше, чем при переломе без смещения.
Клиническая картина
Все переломы проходят с наличием определенных симптомов, по которым можно распознать травму. Признаки перелома делятся на абсолютные, указывающие на нарушение целостности кости, и на косвенные, по которым можно только предположить, что кость сломана.
 К абсолютным признакам относятся:
К абсолютным признакам относятся:
- наличие крепитации;
- деформация конечности;
- патологическая подвижность в месте повреждения;
- торчащие из раны отломки при открытом переломе.
Относительные симптомы могут присутствовать и при других повреждениях, например, при ушибе, растяжении или вывихе, поэтому на основании только них нельзя поставить точный диагноз. К таким признакам можно отнести:
- болевой синдром, усиливающийся при попытках движений;
- наличие гематомы;
- образование отечности;
- нарушение двигательной активности.
Стоит заметить, что при неполных переломах клиническая картина имеет менее выраженный характер и ребенок может продолжать работать поврежденной конечностью, испытывая лишь незначительные болезненные ощущения. Очень важно после удара или падения оказать пострадавшему малышу первую помощь и как можно скорее доставить его в травматологический пункт для обследования и постановки диагноза.
Оказание доврачебной помощи
Первое правило, которого стоит придерживаться при оказании доврачебной помощи — ни в коем случае нельзя пытаться самостоятельно вправить кость или придать конечности физиологическое положение. Необходимо положить ребенка и зафиксировать его руку в неподвижном состоянии. Для наложения шины можно использовать любой подходящий подручный материал, будь то длинная линейка или палка. Шину следует предварительно обернуть ватой и бинтом. Фиксации подлежит не только место травмы, но и два соседних сустава.

Для купирования болевого синдрома и предотвращения сильной отечности, следует завернуть в ткань лед из морозилки и приложить его к руке. Это также поможет сузить сосуды и не допустить появления большой гематомы. Иногда для того, чтобы убрать боль, требуется дать ребенку анальгетик. Следует применять только те обезболивающие препараты, которые разрешены в педиатрии, например, парацетамол или ибупрофен. Не стоит превышать рекомендуемую дозировку, если лекарство не дало должного эффекта.
Если перелом открытый, следует остановить кровопотерю посредством наложения жгута (при артериальном кровотечении, которое можно распознать по темному цвету крови, бьющей фонтаном), или прижав сосуд пальцами (при венозном кровотечении). Далее необходимо обработать края раны антисептическим раствором, не допуская его попадания в раневую поверхность, и наложить сухую стерильную повязку. После оказания первой помощи, необходимо вызвать «скорую» или доставить пострадавшего малыша в больницу самостоятельно.
Постановка диагноза
В больнице врачи определяют тип травмы посредством различных исследований. Сначала травматолог задает вопрос родителям пострадавшего, чтобы выяснить при каких обстоятельствах произошла травма, на что жалуется ребенок, есть ли динамика симптомов. После сбора анамнеза проводится инструментальное обследование:
- рентгенография — помогает точно увидеть, что кость сломана, определить тип перелома и его локализацию;
- компьютерная томография — позволяет оценить состояние сосудов, нервов, суставной капсулы;
- артроскопия — проводится при наличии внутрисуставной травмы для определения наличия или отсутствия гемартроза.

Поставив точный диагноз, доктор отправляет ребенка на лечение в стационар хирургического или ортопедического отделения.
Лечебные мероприятия
Лечение перелома у малыша может успешно проводиться на дому, если нет осложнений. При закрытой травме с минимальным смещением или без него врач накладывает на конечность ребенка гипсовую повязку, назначает лекарства для снятия отека и купирования болевого синдрома и отпускает на амбулаторное лечение. Ребенка могут госпитализировать, если:
- травма носит открытый характер;
- есть большое смещение отломков;
- повреждены сухожилия, сосуды, нервные окончания;
- присутствует большое кровотечение;
- рана инфицировалась;
- есть попутные травмы, например, ожог;
- линия разлома проходит внутри сустава;
- ребенку необходимо делать операцию.
При консервативном лечении гипс накладывается так, чтобы крайние фаланги пальцев оставались открытыми, по их цвету можно увидеть, если возникнут проблемы с кровообращением. Если ребенок лечится на дому, родители должны каждую неделю возить его к лечащему доктору на осмотр до полного сращения кости. Сколько носить гипсовую лангету, зависит от типа перелома, его локализации, возраста ребенка и восприимчивости к лечению, но в основном, это период длится один или два месяца.
Также для лечения перелома руки может назначаться хирургическое вмешательство. Операция проводится, если;
- Невозможно закрытое вправление отломков;
- Есть риск неправильного срастания кости;
- Отломки зажали нерв;
- Присутствует много отломков.
Как правило, операция проводится только после полной ликвидации отечности, однако может делаться и в экстренном порядке, если есть необходимость в сшивании крупных сосудов и вытаскивании отдельных сегментов кости. При оскольчатом переломе кость скрепляется с помощью пластины и винтов, иногда спицами, которые вынимаются через год после получения травмы при повторной операции.
Восстановительный период включает в себя массаж, лечебную физкультуру, физиотерапевтические процедуры и специальную диету, богатую кальцием и другими минералами и витаминами. Если родители своевременно заметят признаки перелома и обратятся к доктору за лечением, а после пройдут реабилитацию, то ребенок имеет очень высокие шансы на полное выздоровление и возвращение к активному образу жизни.
Источник
ðÅÒÅÌÏÍÙ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ ×ÏÚÎÉËÁÀÔ ÄÏÓÔÁÔÏÞÎÏ ÞÁÓÔÏ É ÍÏÇÕÔ ÓÕÝÅÓÔ×ÅÎÎÏ ÒÁÚÌÉÞÁÔØÓÑ ÐÏ ÔÑÖÅÓÔÉ É ÐÏÓÌÅÄÓÔ×ÉÑÍ × ÚÁ×ÉÓÉÍÏÓÔÉ ÏÔ ÕÒÏ×ÎÑ É ÈÁÒÁËÔÅÒÁ ÐÏ×ÒÅÖÄÅÎÉÑ. ðÒÉÞÉÎÏÊ ÔÒÁ×ÍÙ ÞÁÝÅ ÓÔÁÎÏ×ÉÔÓÑ ÐÁÄÅÎÉÅ ÎÁ ÒÕËÕ. ï ÎÁÌÉÞÉÉ ÐÅÒÅÌÏÍÁ Ó×ÉÄÅÔÅÌØÓÔ×ÕÅÔ ÏÔÅË, ÒÅÚËÁÑ ÂÏÌØ É ÎÁÒÕÛÅÎÉÅ Ä×ÉÖÅÎÉÊ. ÷ÏÚÍÏÖÎÙ ËÒÏ×ÏÉÚÌÉÑÎÉÑ, ÎÅÒÅÄËÏ ÎÁÂÌÀÄÁÅÔÓÑ ËÒÅÐÉÔÁÃÉÑ É ÐÏÄ×ÉÖÎÏÓÔØ ÆÒÁÇÍÅÎÔÏ×. óÌÅÄÕÅÔ ÕÞÉÔÙ×ÁÔØ, ÞÔÏ ÎÅÐÏÌÎÙÅ ÐÅÒÅÌÏÍÙ, ÐÅÒÅÌÏÍÙ ÂÅÚ ÓÍÅÝÅÎÉÑ É ÐÏ×ÒÅÖÄÅÎÉÑ ÐÏ ÔÉÐÕ ‘ÓÌÏÍÁÎÎÏÊ ÚÅÌÅÎÏÊ ×ÅÔËÉ’ ÐÏ Ó×ÏÉÍ ÓÉÍÐÔÏÍÁÍ ÍÏÇÕÔ ÎÁÐÏÍÉÎÁÔØ ÕÛÉ ÐÒÅÄÐÌÅÞØÑ, ÌÕÞÅÚÁÐÑÓÔÎÏÇÏ ÉÌÉ ÌÏËÔÅ×ÏÇÏ ÓÕÓÔÁ×Á. ïÓÎÏ×ÎÙÍ ÄÏÐÏÌÎÉÔÅÌØÎÙÍ ÉÓÓÌÅÄÏ×ÁÎÉÅÍ, ÉÓÐÏÌØÚÕÅÍÙÍ ÄÌÑ ÐÏÄÔ×ÅÒÖÄÅÎÉÑ ÄÉÁÇÎÏÚÁ, Ñ×ÌÑÅÔÓÑ ÒÅÎÔÇÅÎÏÇÒÁÆÉÑ. ìÅÞÅÎÉÅ ÏÂÙÞÎÏ ËÏÎÓÅÒ×ÁÔÉ×ÎÏÅ: ÇÉÐÓÏ×ÁÑ ÐÏ×ÑÚËÁ Ó ÐÏÓÌÅÄÕÀÝÉÍ ÆÉÚÉÏÌÅÞÅÎÉÅÍ. ïÐÅÒÁÃÉÉ ÔÒÅÂÕÀÔÓÑ ÐÒÉ ÚÎÁÞÉÔÅÌØÎÏÍ ÓÍÅÝÅÎÉÉ ÆÒÁÇÍÅÎÔÏ×, ÐÏ×ÒÅÖÄÅÎÉÉ ÎÅÒ×Ï× É ÓÏÓÕÄÏ×.
ðÅÒÅÌÏÍÙ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ Ñ×ÌÑÀÔÓÑ ÓÁÍÙÍÉ ÒÁÓÐÒÏÓÔÒÁÎÅÎÎÙÍÉ ÐÅÒÅÌÏÍÁÍÉ ËÏÓÔÅÊ ËÏÎÅÞÎÏÓÔÅÊ. ðÏ×ÒÅÖÄÁÔØÓÑ ÍÏÖÅÔ ËÁË ÏÄÎÁ, ÔÁË É ÏÂÅ ËÏÓÔÉ ÐÒÅÄÐÌÅÞØÑ. éÎÏÇÄÁ ÐÅÒÅÌÏÍ ÏÄÎÏÊ ËÏÓÔÉ ÓÏÞÅÔÁÅÔÓÑ Ó ×Ù×ÉÈÏÍ ÄÒÕÇÏÊ. îÁÒÕÛÅÎÉÅ ÃÅÌÏÓÔÎÏÓÔÉ ËÏÓÔÉ ÍÏÖÅÔ ×ÏÚÎÉËÎÕÔØ × ÌÀÂÏÍ ÏÔÄÅÌÅ: × ×ÅÒÈÎÅÊ ÔÒÅÔÉ, × ÏÂÌÁÓÔÉ ÄÉÁÆÉÚÁ ÉÌÉ × ÎÉÖÎÅÊ ÔÒÅÔÉ. þÁÝÅ ×ÓÅÇÏ ×ÏÚÎÉËÁÀÔ ÐÏ×ÒÅÖÄÅÎÉÑ ÎÉÖÎÅÊ ÔÒÅÔÉ ÐÒÅÄÐÌÅÞØÑ ÞÕÔØ ×ÙÛÅ ÌÕÞÅÚÁÐÑÓÔÎÏÇÏ ÓÕÓÔÁ×Á.
ðÒÉ ÂÙÔÏ×ÏÊ ÔÒÁ×ÍÅ ÐÅÒÅÌÏÍÙ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ ÏÂÙÞÎÏ ÉÚÏÌÉÒÏ×ÁÎÎÙÅ. ðÒÉ ÐÁÄÅÎÉÑÈ Ó ×ÙÓÏÔÙ É Á×ÔÏÄÏÒÏÖÎÏÊ ÔÒÁ×ÍÅ ×ÏÚÍÏÖÎÏ ÓÏÞÅÔÁÎÉÅ Ó þíô, ÐÅÒÅÌÏÍÁÍÉ ÄÒÕÇÉÈ ËÏÓÔÅÊ ËÏÎÅÞÎÏÓÔÅÊ, ÐÅÒÅÌÏÍÁÍÉ ÔÁÚÁ, ÐÏ×ÒÅÖÄÅÎÉÑÍÉ ÇÒÕÄÎÏÊ ËÌÅÔËÉ, ÐÅÒÅÌÏÍÁÍÉ ÐÏÚ×ÏÎÏÞÎÉËÁ, ÓÐÉÎÎÏÍÏÚÇÏ×ÏÊ ÔÒÁ×ÍÏÊ É ÔÕÐÏÊ ÔÒÁ×ÍÏÊ ÖÉ×ÏÔÁ.
óÉÍÐÔÏÍÙ
óÉÍÐÔÏÍÙ ÐÅÒÅÌÏÍÏ× ×ÅÒÈÎÅÊ ÔÒÅÔÉ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ
ðÅÒÅÌÏÍ ÌÏËÔÅ×ÏÇÏ ÏÔÒÏÓÔËÁ ÌÏËÔÅ×ÏÊ ËÏÓÔÉ ÍÏÖÅÔ ×ÏÚÎÉËÎÕÔØ ÐÒÉ ÐÁÄÅÎÉÉ ÎÁ ÌÏËÏÔØ. óÕÓÔÁ× ÏÔÅÞÅÎ, ÅÇÏ ËÏÎÔÕÒÙ ÓÇÌÁÖÅÎÙ. îÁ ËÏÖÅ ×ÉÄÎÙ ËÒÏ×ÏÉÚÌÉÑÎÉÑ, × ÓÕÓÔÁ×Å ÍÏÖÅÔ ÏÐÒÅÄÅÌÑÔØÓÑ ÇÅÍÁÒÔÒÏÚ. ä×ÉÖÅÎÉÑ ÒÅÚËÏ ÏÇÒÁÎÉÞÅÎÙ. ðÒÉ ÏÝÕÐÙ×ÁÎÉÉ ×ÙÑ×ÌÑÅÔÓÑ ÌÏËÁÌØÎÁÑ ÒÅÚËÁÑ ÂÏÌÅÚÎÅÎÎÏÓÔØ ÐÏ ÚÁÄÎÅÊ ÐÏ×ÅÒÈÎÏÓÔÉ ÓÕÓÔÁ×Á. ÷ ÒÑÄÅ ÓÌÕÞÁÅ× ÏÂÎÁÒÕÖÉ×ÁÅÔÓÑ ÐÁÔÏÌÏÇÉÞÅÓËÁÑ ÐÏÄ×ÉÖÎÏÓÔØ É ÈÒÕÓÔ. îÁ ÒÅÎÔÇÅÎÏÇÒÁÆÉÉ ÌÏËÔÅ×ÏÇÏ ÓÕÓÔÁ×Á ÏÐÒÅÄÅÌÑÅÔÓÑ ÐÅÒÅÌÏÍ ÉÌÉ ÜÐÉÆÉÚÅÏÌÉÚ. ðÒÉ ÐÏ×ÒÅÖÄÅÎÉÑÈ ÂÅÚ ÓÍÅÝÅÎÉÑ ÎÅÏÂÈÏÄÉÍÏ ÐÒÏ×ÅÓÔÉ ÓÒÁ×ÎÉÔÅÌØÎÙÅ ÓÎÉÍËÉ ÌÏËÔÅ×ÙÈ ÓÕÓÔÁ×Ï× É ÓÒÁ×ÎÉÔØ ÒÁÓÐÏÌÏÖÅÎÉÅ ÑÄÅÒ ÏËÏÓÔÅÎÅÎÉÊ. ÷ ÄÉÁÇÎÏÓÔÉÞÅÓËÉ ÔÒÕÄÎÙÈ ÓÌÕÞÁÑÈ ÐÏËÁÚÁÎÙ ëô ÉÌÉ íòô ÌÏËÔÅ×ÏÇÏ ÓÕÓÔÁ×Á.
ðÅÒÅÌÏÍ ×ÅÎÅÞÎÏÇÏ ÏÔÒÏÓÔËÁ ÌÏËÔÅ×ÏÊ ËÏÓÔÉ ÐÏ ËÌÉÎÉÞÅÓËÉÍ ÐÒÏÑ×ÌÅÎÉÑÍ ÐÏÈÏÖ ÎÁ ÕÛÉ ÌÏËÔÅ×ÏÇÏ ÓÕÓÔÁ×Á. ïÔÅË ÏÂÙÞÎÏ ÎÅ ×ÙÒÁÖÅÎ. ÷ÏÚÎÉËÁÅÔ ÕÍÅÒÅÎÎÁÑ ÂÏÌØ, ÏÂßÅÍ Ä×ÉÖÅÎÉÊ ÕÍÅÎØÛÅÎ ÎÅÚÎÁÞÉÔÅÌØÎÏ.
ðÅÒÅÌÏÍ íÁÌØÇÅÎÑ (ÐÅÒÅÌÏÍ ÌÏËÔÅ×ÏÇÏ ÏÔÒÏÓÔËÁ Ó ×Ù×ÉÈÏÍ ËÏÓÔÅÊ ÐÒÅÄÐÌÅÞØÑ) ÓÏÐÒÏ×ÏÖÄÁÅÔÓÑ ÑÒËÏÊ ËÌÉÎÉÞÅÓËÏÊ ËÁÒÔÉÎÏÊ. òÕËÁ ÐÏÌÕÓÏÇÎÕÔÁ É ÒÁÚ×ÅÒÎÕÔÁ ÌÁÄÏÎØÀ ×ÐÅÒÅÄ. óÕÓÔÁ× Õ×ÅÌÉÞÅÎ × ÐÅÒÅÄÎÅÚÁÄÎÅÍ ÎÁÐÒÁ×ÌÅÎÉÉ, ÓÚÁÄÉ ×ÙÑ×ÌÑÅÔÓÑ ÄÅÆÏÒÍÁÃÉÑ × ×ÉÄÅ ÕÓÔÕÐÁ, ÓÐÅÒÅÄÉ ÌÏËÔÅ×ÏÊ ÓÇÉ ÓÇÌÁÖÅÎ ÉÚ-ÚÁ ÐÒÉÐÕÈÌÏÓÔÉ, ËÏÔÏÒÕÀ ÓÏÚÄÁÀÔ ÓÍÅÓÔÉ×ÛÉÅÓÑ ËÏÓÔÉ ÐÒÅÄÐÌÅÞØÑ. ä×ÉÖÅÎÉÑ ÎÅ×ÏÚÍÏÖÎÙ.
ðÅÒÅÌÏÍ íÏÎÔÅÄÖÁ (ÐÅÒÅÌÏÍ ÌÏËÔÅ×ÏÊ ËÏÓÔÉ Ó ×Ù×ÉÈÏÍ ÇÏÌÏ×ËÉ ÌÕÞÁ) Õ ÄÅÔÅÊ ÎÁÂÌÀÄÁÅÔÓÑ ÒÅÄËÏ. òÕËÁ ÓÌÅÇËÁ ÓÏÇÎÕÔÁ É Ó×ÉÓÁÅÔ ×ÄÏÌØ ÔÅÌÁ, Ä×ÉÖÅÎÉÑ ÎÅ×ÏÚÍÏÖÎÙ. ðÏÌÏÖÅÎÉÅ ËÉÓÔÉ ÚÁ×ÉÓÉÔ ÏÔ ÔÉÐÁ ×Ù×ÉÈÁ, ×ÏÚÍÏÖÅÎ ÐÏ×ÏÒÏÔ ÌÁÄÏÎÉ ËÎÕÔÒÉ, ËÎÁÒÕÖÉ É ÎÅÊÔÒÁÌØÎÏÅ ÐÏÌÏÖÅÎÉÅ. ÷ ÓÒÅÄÎÅÊ ÉÌÉ ×ÅÒÈÎÅÊ ÞÁÓÔÉ ÐÒÅÄÐÌÅÞØÑ ×ÙÑ×ÌÑÅÔÓÑ ÏÔÅË É ÄÅÆÏÒÍÁÃÉÑ. åÓÌÉ ÐÅÒÅÌÏÍ ÒÁÓÐÏÌÏÖÅÎ ÐÏÂÌÉÚÏÓÔÉ ÏÔ ÌÏËÔÅ×ÏÇÏ ÓÕÓÔÁ×Á, ÏÔÅË ÎÁ ÐÒÅÄÐÌÅÞØÅ ÏÔÓÕÔÓÔ×ÕÅÔ, ÏÐÒÅÄÅÌÑÅÔÓÑ ÔÏÌØËÏ ÏÔÅË É ÄÅÆÏÒÍÁÃÉÑ ÓÕÓÔÁ×Á. ðÒÉ ÐÁÌØÐÁÃÉÉ ÌÏËÔÅ×ÏÊ ÑÍËÉ ÍÏÖÎÏ ÐÒÏÝÕÐÁÔØ ×ÙÓÔÕÐÁÀÝÕÀ ÇÏÌÏ×ËÕ ÌÕÞÁ.
ðÅÒÅÌÏÍ ÛÅÊËÉ ÌÕÞÅ×ÏÊ ËÏÓÔÉ ÓÏÐÒÏ×ÏÖÄÁÅÔÓÑ ÏÔÅËÏÍ É ÂÏÌØÀ × ÐÒÏÅËÃÉÉ ÌÏËÔÅ×ÏÇÏ ÓÕÓÔÁ×Á. óÕÓÔÁ× ÓÌÅÇËÁ ÓÏÇÎÕÔ, ÌÁÄÏÎØ ÐÏ×ÅÒÎÕÔÁ ËÎÕÔÒÉ. ïÝÕÐÙ×ÁÎÉÅ ÎÁÒÕÖÎÏÊ ÐÏ×ÅÒÈÎÏÓÔÉ ÓÕÓÔÁ×Á ÂÏÌÅÚÎÅÎÎÏ. òÁÚÇÉÂÁÎÉÅ É ÓÇÉÂÁÎÉÅ ×ÏÚÍÏÖÎÏ, ÎÏ ×ÒÁÝÁÔÅÌØÎÙÅ Ä×ÉÖÅÎÉÑ ÒÅÚËÏ ÏÇÒÁÎÉÞÅÎÙ. òÅÎÔÇÅÎÏÇÒÁÆÉÑ ÐÏÚ×ÏÌÑÅÔ ÐÏÄÔ×ÅÒÄÉÔØ ÄÉÁÇÎÏÚ É ÕÔÏÞÎÉÔØ ÈÁÒÁËÔÅÒ ÓÍÅÝÅÎÉÑ ÆÒÁÇÍÅÎÔÏ×.
óÉÍÐÔÏÍÙ ÄÉÁÆÉÚÁÒÎÙÈ ÐÅÒÅÌÏÍÏ× ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ
äÉÁÆÉÚÁÒÎÙÅ ÐÅÒÅÌÏÍÙ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ ÏÔÎÏÓÑÔÓÑ Ë ÇÒÕÐÐÅ ÓÁÍÙÈ ÔÑÖÅÌÙÈ ÐÏ×ÒÅÖÄÅÎÉÊ ÓÒÅÄÉ ÐÅÒÅÌÏÍÏ× ËÏÓÔÅÊ ÐÒÅÄÐÌÅÞØÑ. ÷ÏÚÍÏÖÎÏ ÐÏ×ÒÅÖÄÅÎÉÅ ÏÄÎÏÊ ËÏÓÔÉ, ÏÄÎÁËÏ ÞÁÝÅ ÏÄÎÏ×ÒÅÍÅÎÎÏ ÌÏÍÁÀÔÓÑ É ÌÏËÔÅ×ÁÑ, É ÌÕÞÅ×ÁÑ ËÏÓÔØ. ëÌÉÎÉÞÅÓËÉ ÏÐÒÅÄÅÌÑÅÔÓÑ ×ÙÒÁÖÅÎÎÙÊ ÏÔÅË, ÐÁÔÏÌÏÇÉÞÅÓËÁÑ ÐÏÄ×ÉÖÎÏÓÔØ, ÄÅÆÏÒÍÁÃÉÑ, ËÏÓÔÎÙÊ ÈÒÕÓÔ, ÚÎÁÞÉÔÅÌØÎÏÅ ÏÇÒÁÎÉÞÅÎÉÅ Ä×ÉÖÅÎÉÊ É ÒÅÚËÁÑ ÂÏÌÅÚÎÅÎÎÏÓÔØ.
óÉÍÐÔÏÍÙ ÐÅÒÅÌÏÍÏ× ÎÉÖÎÅÊ ÔÒÅÔÉ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ
îÁÉÂÏÌÅÅ ÒÁÓÐÒÏÓÔÒÁÎÅÎÎÙÍÉ Ñ×ÌÑÀÔÓÑ ÜÐÉÆÉÚÅÏÌÉÚÙ, ÓËÌÁÄÞÁÔÙÅ (ÐÏÄÎÁÄËÏÓÔÎÉÞÎÙÅ) É ÏÂÙÞÎÙÅ ÐÏÌÎÙÅ ÐÅÒÅÌÏÍÙ. òÅÖÅ ÎÁÂÌÀÄÁÅÔÓÑ ÐÏ×ÒÅÖÄÅÎÉÅ çÁÌÅÁÃÃÉ — ÐÅÒÅÌÏÍ ÌÕÞÁ × ÎÉÖÎÅÊ ÔÒÅÔÉ ÄÉÁÆÉÚÁ Ó ×Ù×ÉÈÏÍ ÇÏÌÏ×ËÉ ÌÏËÔÅ×ÏÊ ËÏÓÔÉ.
ðÏ×ÒÅÖÄÅÎÉÅ çÁÌÅÁÃÃÉ ×ÏÚÎÉËÁÅÔ ÐÒÉ ÐÁÄÅÎÉÑÈ ÎÁ ÌÁÄÏÎØ. ÷ ÏÂÌÁÓÔÉ ÐÒÅÄÐÌÅÞØÑ ÓÏ ÓÔÏÒÏÎÙ ÍÉÚÉÎÃÁ ÐÏÑ×ÌÑÅÔÓÑ ÏÔÅË, ÄÅÆÏÒÍÁÃÉÑ, ËÒÏ×ÏÉÚÌÉÑÎÉÑ É ÒÅÚËÁÑ ÂÏÌÅÚÎÅÎÎÏÓÔØ. îÁ ×ÎÕÔÒÅÎÎÅÊ ÐÏ×ÅÒÈÎÏÓÔÉ ÌÕÞÅÚÁÐÑÓÔÎÏÇÏ ÓÕÓÔÁ×Á ÏÐÒÅÄÅÌÑÅÔÓÑ ÂÏÌÅÚÎÅÎÎÁÑ ÐÒÉÐÕÈÌÏÓÔØ.
óËÌÁÄÞÁÔÙÅ ÐÅÒÅÌÏÍÙ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ ÏÂÙÞÎÏ ÌÏËÁÌÉÚÕÀÔÓÑ × ÏÂÌÁÓÔÉ ÄÉÓÔÁÌØÎÏÇÏ ÍÅÔÁÆÉÚÁ. ðÒÉÞÉÎÏÊ ÓÔÁÎÏ×ÉÔÓÑ ÐÁÄÅÎÉÅ ÎÁ ÌÁÄÏÎØ. ëÌÉÎÉËÁ ÓËÕÄÎÁÑ. ïÔÍÅÞÁÀÔÓÑ ÎÅÂÏÌØÛÉÅ ÂÏÌÉ É ÕÍÅÒÅÎÎÁÑ ÐÒÉÐÕÈÌÏÓÔØ ÞÕÔØ ×ÙÛÅ ÌÕÞÅÚÁÐÑÓÔÎÏÇÏ ÓÕÓÔÁ×Á. ïÝÕÐÙ×ÁÎÉÅ É ÏÓÅ×ÁÑ ÎÁÇÒÕÚËÁ ÂÏÌÅÚÎÅÎÎÙ.
üÐÉÆÉÚÅÏÌÉÚ ÄÉÓÔÁÌØÎÏÇÏ ÏÔÄÅÌÁ ÌÕÞÅ×ÏÊ ËÏÓÔÉ — ÓÁÍÁÑ ÒÁÓÐÒÏÓÔÒÁÎÅÎÎÁÑ ÔÒÁ×ÍÁ × ÇÒÕÐÐÅ ÐÅÒÅÌÏÍÏ× ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ. üÐÉÆÉÚÅÏÌÉÚ ÌÕÞÁ ÍÏÖÅÔ ÂÙÔØ ÉÚÏÌÉÒÏ×ÁÎÎÙÍ ÌÉÂÏ ÓÏÞÅÔÁÔØÓÑ Ó ÏÔÒÙ×ÏÍ ÛÉÌÏ×ÉÄÎÏÇÏ ÏÔÒÏÓÔËÁ ÉÌÉ Ó ÜÐÉÆÉÚÅÏÌÉÚÏÍ ÌÏËÔÅ×ÏÊ ËÏÓÔÉ. ëÌÉÎÉÞÅÓËÁÑ ËÁÒÔÉÎÁ ÞÁÓÔÏ ÎÅÄÏÓÔÁÔÏÞÎÏ ÞÅÔËÁÑ. ÷ ÏÂÌÁÓÔÉ ÌÕÞÅÚÁÐÑÓÔÎÏÇÏ ÓÕÓÔÁ×Á ÐÏÑ×ÌÑÅÔÓÑ ÐÒÉÐÕÈÌÏÓÔØ É ÂÏÌÅÚÎÅÎÎÏÓÔØ, ËÏÔÏÒÙÅ ÒÏÄÉÔÅÌÉ ÉÎÏÇÄÁ ÒÁÓÃÅÎÉ×ÁÀÔ, ËÁË ÐÏÓÌÅÄÓÔ×ÉÑ ÕÛÉÂÁ. ðÒÉ ÚÎÁÞÉÔÅÌØÎÏÍ ÓÍÅÝÅÎÉÉ ÓÉÍÐÔÏÍÙ ×ÙÒÁÖÅÎÙ ÂÏÌÅÅ ÑÒËÏ — ×ÏÚÎÉËÁÅÔ ÚÎÁÞÉÔÅÌØÎÙÊ ÏÔÅË, ÄÅÆÏÒÍÁÃÉÑ É ÒÅÚËÁÑ ÂÏÌØ.
ðÅÒ×ÁÑ ÐÏÍÏÝØ
îÁ ÎÁÞÁÌØÎÏÍ ÜÔÁÐÅ ÐÒÉ ÐÅÒÅÌÏÍÅ ÐÒÅÄÐÌÅÞØÑ ÓÌÅÄÕÅÔ ÎÅÍÅÄÌÅÎÎÏ ÏÂÅÚÄ×ÉÖÉÔØ ÐÏ×ÒÅÖÄÅÎÎÕÀ ÏÂÌÁÓÔØ Õ ÒÅÂÅÎËÁ ÐÏÄÒÕÞÎÙÍÉ ÍÅÔÏÄÁÍÉ (ÐÁÌËÁÍÉ, ÄÏÓËÁÍÉ) É ÚÁËÒÅÐÉÔØ ÉÈ ÂÉÎÔÏÍ, ÏÂÒÅÚÏÍ ÔËÁÎÉ ÉÌÉ ÐÌÁÔËÏÍ. ïÂÅÚÄ×ÉÖÉ×ÁÎÉÀ ÐÏÄ×ÅÒÇÁÅÔÓÑ ÎÅ ÔÏÌØËÏ ÔÒÁ×ÍÉÒÏ×ÁÎÎÁÑ ÏÂÌÁÓÔØ, ÏÄÎÁËÏ É Ä×Å ÓÏÓÅÄÎÉÈ ÚÏÎÙ. þÔÏÂÙ ÓÎÑÔØ ÂÏÌØ, ÎÅÏÂÈÏÄÉÍÏ ÉÓÐÏÌØÚÏ×ÁÔØ ÐÒÅÐÁÒÁÔ ÐÁÒÁÃÅÔÁÍÏÌÁ ÉÌÉ ÉÂÕÐÒÏÆÅÎÁ. óÔÏÉÔ ÕÓÐÏËÏÉÔØ ÅÇÏ, ÐÏÔÏÍ ×ÙÚ×ÁÔØ ×ÒÁÞÁ ÎÁ ÄÏÍ. íÏÖÎÏ ÐÒÉ ÐÅÒÅÌÏÍÅ ÐÒÅÄÐÌÅÞØÑ Ó×ÏÉÍ ÈÏÄÏÍ ÄÏÂÒÁÔØÓÑ × ÌÅÞÅÂÎÏÅ ÕÞÒÅÖÄÅÎÉÅ. ëÏÇÄÁ Õ ÒÅÂÅÎËÁ ÎÁÂÌÀÄÁÅÔÓÑ ÆÁËÔ ÏÔËÒÙÔÏÇÏ ÐÅÒÅÌÏÍÁ, ÔÏ ÐÒÉ ÐÏ×ÒÅÖÄÅÎÉÉ ÃÅÌÏÓÔÎÏÓÔÉ ËÏÖÎÏÊ ÔËÁÎÉ ÍÏÖÅÔ ÐÒÏÉÚÏÊÔÉ ÉÎÆÉÃÉÒÏ×ÁÎÉÅ. ðÏÜÔÏÍÕ ÐÅÒÅÄ ÐÒÉÂÙÔÉÅÍ ×ÒÁÞÁ ÒÅËÏÍÅÎÄÕÅÔÓÑ ÏÓÔÁÎÏ×ÉÔØ ËÒÏ×Ø É ÏÂÅÚ×ÒÅÄÉÔØ ÒÁÎÕ ÓÏÏÔ×ÅÔÓÔ×ÕÀÝÉÍÉ ÏÂÅÚÚÁÒÁÖÉ×ÁÀÝÉÍÉ ÓÒÅÄÓÔ×ÁÍÉ, ÐÏÓÌÅ ÞÅÇÏ ÓÄÅÌÁÔØ ÓÔÅÒÉÌØÎÕÀ ÐÏ×ÑÚËÕ (ÐÒÉ ×ÏÚÍÏÖÎÏÓÔÉ).
íÅÓÔÏ ÐÏ×ÒÅÖÄÅÎÉÑ ÎÅÏÂÈÏÄÉÍÏ ÏÓ×ÏÂÏÄÉÔØ ÏÔ ÏÄÅÖÄÙ. ðÒÉ ËÒÏ×ÏÔÅÞÅÎÉÉ ÒÅËÏÍÅÎÄÕÅÔÓÑ ÐÒÉÄÁ×ÉÔØ ÐÏ×ÒÅÖÄÅÎÎÙÊ ÓÏÓÕÄ × ÚÏÎÅ, ÒÁÓÐÏÌÏÖÅÎÎÏÊ ×ÙÛÅ ÍÅÓÔÁ ÐÏ×ÒÅÖÄÅÎÉÑ. åÓÌÉ Õ ÒÅÂÅÎËÁ ÕÓÔÁÎÏ×ÌÅÎ ÆÁËÔ ×ÅÎÏÚÎÏÇÏ ËÒÏ×ÏÔÅÞÅÎÉÑ, ÓÌÅÄÕÅÔ ÐÒÉÄÁ×ÉÔØ ×ÅÎÕ, ÎÉÖÅ ÏÂÌÁÓÔÉ ÐÏ×ÒÅÖÄÅÎÉÑ, É ÚÁÆÉËÓÉÒÏ×ÁÔØ ÒÕËÕ × ÐÒÉÐÏÄÎÑÔÏÍ ÓÏÓÔÏÑÎÉÉ. ÷ ÓÌÕÞÁÅ, ËÏÇÄÁ ËÒÏ×ÏÔÅÞÅÎÉÅ ÎÅ ÐÒÅËÒÁÝÁÅÔÓÑ, ÒÅËÏÍÅÎÄÕÅÔÓÑ ÚÁËÒÙÔØ ÍÅÓÔÏ ÐÏ×ÒÅÖÄÅÎÉÑ ÞÉÓÔÏÊ ÐÒÏËÌÁÄËÏÊ ÌÉÂÏ ÐÏÌÏÔÅÎÃÅÍ, ÓÅÒØÅÚÎÏ ÅÇÏ ÚÁÖÉÍÁÑ, ÐÏËÁ ÎÅ ÐÒÉÅÄÅÔ ×ÒÁÞ.
ðÒÉ ÏÔÓÕÔÓÔ×ÉÉ ËÒÏ×ÏÔÅÞÅÎÉÑ ÐÏ×ÒÅÖÄÅÎÎÕÀ ÐÏ×ÅÒÈÎÏÓÔØ ÓÌÅÄÕÅÔ ÏÞÉÓÔÉÔØ ÏÔ ÇÒÑÚÉ, ÐÒÏÍÙÔØ ÞÉÓÔÏÊ ×ÏÄÏÊ ÉÌÉ ÐÅÒÅËÉÓØÀ ×ÏÄÏÒÏÄÁ. ðÏÔÏÍ ÎÁ ÍÅÓÔÏ ÐÏ×ÒÅÖÄÅÎÉÑ ÎÁÌÏÖÉÔØ ÐÏ×ÑÚËÕ. ðÒÉ ÏÔËÒÙÔÏÊ ÔÒÁ×ÍÅ ÐÏËÁÚÁÎÁ ×ÁËÃÉÎÁÃÉÑ ÏÔ ÓÔÏÌÂÎÑËÁ (ÅÓÌÉ ÔÁËÁÑ ÎÅ ÐÒÏ×ÏÄÉÌÁÓØ ÒÁÎÅÅ). çÏÓÐÉÔÁÌÉÚÁÃÉÑ × ÓÔÁÃÉÏÎÁÒ ÏÓÕÝÅÓÔ×ÌÑÅÔÓÑ, ËÏÇÄÁ ×ÏÚÎÉËÁÅÔ ÐÅÒÅÌÏÍ ÓÏ ÓÍÅÝÅÎÉÅÍ — ÔÒÅÂÕÅÔÓÑ ÓÏÐÏÓÔÁ×ÌÅÎÉÅ ÞÁÓÔÅÊ ËÏÓÔÉ ÉÌÉ ÐÒÏ×ÅÄÅÎÉÅ ÏÐÅÒÁÃÉÉ. äÉÁÇÎÏÓÔÉÒÕÀÔ ÐÅÒÅÌÏÍ ÐÒÅÄÐÌÅÞØÑ ÔÒÁ×ÍÁÔÏÌÏÇ ÉÌÉ ÈÉÒÕÒÇ. ÷ÁÖÎÏ, ÞÔÏÂÙ ÒÅÂÅÎËÁ ÏÓÍÏÔÒÅÌ ×ÒÁÞ, ÏÐÒÏÓÉÌ ÒÏÄÉÔÅÌÅÊ ÉÌÉ ÌÀÄÅÊ, ËÏÔÏÒÙÅ ÚÎÁÀÔ ÏÂÓÔÏÑÔÅÌØÓÔ×Á ÐÏÌÕÞÅÎÉÑ ÐÏ×ÒÅÖÄÅÎÉÑ. ÷ ÏÂÑÚÁÔÅÌØÎÏÍ ÐÏÒÑÄËÅ ÎÕÖÎÏ ÓÄÅÌÁÔØ ÒÅÎÔÇÅÎÏ×ÓËÉÊ ÓÎÉÍÏË.
ìÅÞÅÎÉÅ
ìÅÞÅÎÉÅ ÚÁ×ÉÓÉÔ ÏÔ ÓÔÅÐÅÎÉ ÓÍÅÝÅÎÉÑ ÇÏÌÏ×ËÉ ÌÕÞÅ×ÏÊ ËÏÓÔÉ ÐÒÅÄÐÌÅÞØÑ. ïÓÔÁ×ÛÅÅÓÑ ÓÍÅÝÅÎÉÅ × ÐÒÅÄÅÌÁÈ 1/3 ÐÏÐÅÒÅÞÎÉËÁ ËÏÓÔÉ É ÐÏÄ ÕÇÌÏÍ ÄÏ 15 ÎÅ ÏÔÒÁÖÁÅÔÓÑ ÎÁ ÆÕÎËÃÉÉ ËÏÎÅÞÎÏÓÔÉ, ÔÁË ËÁË ÐÏ ÍÅÒÅ ÒÏÓÔÁ ÐÒÏÉÓÈÏÄÉÔ ÓÁÍÏËÏÒÒÅËÃÉÑ. ðÒÉ ÓÍÅÝÅÎÉÉ ÇÏÌÏ×ËÉ ÌÕÞÅ×ÏÊ ËÏÓÔÉ ÐÏÄ ÕÇÌÏÍ ÄÏ 60-70 ÅÅ ÓÕÓÔÁ×ÎÁÑ ÐÏ×ÅÒÈÎÏÓÔØ ÒÏÔÉÒÕÅÔÓÑ É Ä×ÉÖÅÎÉÅ × ÐÌÅÞÅÌÕÞÅ×ÏÍ ÓÕÓÔÁ×Å ÓÔÁÎÏ×ÉÔÓÑ ÎÅ×ÏÚÍÏÖÎÙÍ. ðÒÉ ÔÁËÉÈ ÓÍÅÝÅÎÉÑÈ ÐÏËÁÚÁÎÁ ÚÁËÒÙÔÁÑ ÏÄÎÏÍÏÍÅÎÔÎÁÑ ÒÅÐÏÚÉÃÉÑ ÐÏ ó×ÉÎÕÈÏ×Õ.
ìÅÞÅÎÉÅ ÐÅÒÅÌÏÍÏ× ×ÅÒÈÎÅÊ ÔÒÅÔÉ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ
ðÅÒÅÌÏÍ ÌÏËÔÅ×ÏÇÏ ÏÔÒÏÓÔËÁ ÌÏËÔÅ×ÏÊ ËÏÓÔÉ. åÓÌÉ ÓÍÅÝÅÎÉÅ ÏÔÓÕÔÓÔ×ÕÅÔ, ÎÁËÌÁÄÙ×ÁÀÔ ÇÉÐÓ ÎÁ 10-12 ÄÎÅÊ. ðÒÉ ÓÍÅÝÅÎÉÉ ÂÏÌÅÅ 4-5 ÍÍ ÐÒÏ×ÏÄÑÔ ÚÁËÒÙÔÕÀ ÒÅÐÏÚÉÃÉÀ. îÅÕÄÁÞÎÏÅ Ä×ÕËÒÁÔÎÏÅ ÚÁËÒÙÔÏÅ ×ÐÒÁ×ÌÅÎÉÅ Ñ×ÌÑÅÔÓÑ ÐÏËÁÚÁÎÉÅÍ Ë ÏÐÅÒÁÃÉÉ — ÏÔËÒÙÔÏÊ ÒÅÐÏÚÉÃÉÉ. ÷Ï ×ÒÅÍÑ ÈÉÒÕÒÇÉÞÅÓËÏÇÏ ×ÍÅÛÁÔÅÌØÓÔ×Á ÏÔÌÏÍÏË ÒÅÐÏÎÉÒÕÀÔ É ÐÏÄÛÉ×ÁÀÔ ËÅÔÇÕÔÏ×ÙÍÉ ÎÉÔÑÍÉ Ë ÎÁÄËÏÓÔÎÉÃÅ ÌÏËÔÅ×ÏÊ ËÏÓÔÉ. úÁÔÅÍ ÎÁËÌÁÄÙ×ÁÀÔ ÇÉÐÓ ÎÁ 2 ÎÅÄ., ÐÏÓÌÅ ÞÅÇÏ ÎÁÚÎÁÞÁÀÔ ìæë. óÌÅÄÕÅÔ ÕÞÉÔÙ×ÁÔØ, ÞÔÏ ÐÒÉ ÏËÏÌÏÓÕÓÔÁ×ÎÙÈ É ×ÎÕÔÒÉÓÕÓÔÁ×ÎÙÈ ÐÏ×ÒÅÖÄÅÎÉÑÈ ËÏÓÔÅÊ ÐÒÅÄÐÌÅÞØÑ ÍÁÓÓÁÖ ÐÒÏÔÉ×ÏÐÏËÁÚÁÎ, ÐÏÓËÏÌØËÕ ÍÏÖÅÔ ÓÐÒÏ×ÏÃÉÒÏ×ÁÔØ ÒÏÓÔ ÉÚÂÙÔÏÞÎÏÊ ËÏÓÔÎÏÊ ÍÏÚÏÌÉ Ó ÐÏÓÌÅÄÕÀÝÉÍ ÞÁÓÔÉÞÎÙÍ ÏËÏÓÔÅÎÅÎÉÅÍ ÓÕÓÔÁ×ÎÏÊ ÓÕÍËÉ.
ðÅÒÅÌÏÍ ×ÅÎÅÞÎÏÇÏ ÏÔÒÏÓÔËÁ ÌÏËÔÅ×ÏÊ ËÏÓÔÉ. äÌÑ ÄÉÆÆÅÒÅÎÃÉÁÌØÎÏÊ ÄÉÁÇÎÏÓÔÉËÉ Ó ÕÛÉÂÏÍ ÎÁÚÎÁÞÁÅÔÓÑ ÒÅÎÔÇÅÎÏÇÒÁÆÉÑ. éÚ-ÚÁ ÍÁÌÏÇÏ ÒÁÚÍÅÒÁ ×ÅÎÅÞÎÏÇÏ ÏÔÒÏÓÔËÁ É ÎÁÓÌÏÅÎÉÑ ÔÅÎÅÊ ÄÒÕÇÉÈ ËÏÓÔÅÊ ÒÅÎÔÇÅÎÏ×ÓËÏÅ ÉÓÓÌÅÄÏ×ÁÎÉÅ ÔÏÖÅ ÎÅ ×ÓÅÇÄÁ ÄÁÅÔ ×ÏÚÍÏÖÎÏÓÔØ ÐÏÌÕÞÉÔØ ÄÏÓÔÏ×ÅÒÎÙÅ ÄÁÎÎÙÅ, ÐÏÜÔÏÍÕ ÄÅÔÅÊ Ó ÐÏÄÏÚÒÅÎÉÅÍ ÎÁ ÔÁËÕÀ ÔÒÁ×ÍÕ × ÒÑÄÅ ÓÌÕÞÁÅ× ÎÁÐÒÁ×ÌÑÀÔ ÎÁ íòô ÉÌÉ ëô ÌÏËÔÅ×ÏÇÏ ÓÕÓÔÁ×Á. ìÅÞÅÎÉÅ ÚÁËÌÀÞÁÅÔÓÑ ÎÁÌÏÖÅÎÉÉ ÇÉÐÓÁ ÎÁ 10-12 ÄÎÅÊ. ðÏÔÏÍ ÒÅÂÅÎËÕ ÎÁÚÎÁÞÁÀÔ ìæë.
ðÅÒÅÌÏÍ íÁÌØÇÅÎÑ. äÌÑ ÐÏÄÔ×ÅÒÖÄÅÎÉÑ ÄÉÁÇÎÏÚÁ ÐÅÒÅÌÏÍÁ íÁÌØÇÅÎÑ (ÐÅÒÅÌÏÍÁ ÌÏËÔÅ×ÏÇÏ ÏÔÒÏÓÔËÁ Ó ×Ù×ÉÈÏÍ ËÏÓÔÅÊ ÐÒÅÄÐÌÅÞØÑ) ×ÙÐÏÌÎÑÀÔÓÑ ÒÅÎÔÇÅÎÏ×ÓËÉÅ ÓÎÉÍËÉ. ðÒÉ ÐÅÒÅÌÏÍÅ íÁÌØÇÅÎÑ ×ÏÚÍÏÖÎÏ ÐÏ×ÒÅÖÄÅÎÉÅ ÎÅÒ×Ï×, ÐÏÜÔÏÍÕ ÐÒÉ ÐÅÒ×ÉÞÎÏÍ ÏÓÍÏÔÒÅ ÔÒÅÂÕÅÔÓÑ ËÏÎÓÕÌØÔÁÃÉÑ ÄÅÔÓËÏÇÏ ÎÅ×ÒÏÐÁÔÏÌÏÇÁ ÉÌÉ ÎÅÊÒÏÈÉÒÕÒÇÁ. ðÏ ÐÏËÁÚÁÎÉÑÍ ÎÁÚÎÁÞÁÀÔ ËÏÎÓÕÌØÔÁÃÉÀ ÓÏÓÕÄÉÓÔÏÇÏ ÈÉÒÕÒÇÁ. ìÅÞÅÎÉÅ ÚÁËÌÀÞÁÅÔÓÑ ×Ï ×ÐÒÁ×ÌÅÎÉÉ ×Ù×ÉÈÁ Ó ÏÄÎÏ×ÒÅÍÅÎÎÏÊ ÒÅÐÏÚÉÃÉÅÊ ÓÍÅÓÔÉ×ÛÅÇÏÓÑ ÏÔÌÏÍËÁ. úÁÔÅÍ ÎÁËÌÁÄÙ×ÁÅÔÓÑ ÇÉÐÓ, É ×ÙÐÏÌÎÑÀÔÓÑ ËÏÎÔÒÏÌØÎÙÅ ÓÎÉÍËÉ. æÉËÓÁÃÉÑ ÐÒÏ×ÏÄÉÔÓÑ 10-12 ÄÎÅÊ, ÐÏÔÏÍ ÎÁÚÎÁÞÁÅÔÓÑ ÆÉÚÉÏÔÅÒÁÐÉÑ É ìæë. ðÒÉ ÎÅÕÓÔÒÁÎÉÍÏÍ ÓÍÅÝÅÎÉÉ ËÏÓÔÎÏÇÏ ÆÒÁÇÍÅÎÔÁ ÎÁ 5 É ÂÏÌÅÅ ÍÍ. ÐÏËÁÚÁÎÁ ÏÐÅÒÁÃÉÑ.
ðÅÒÅÌÏÍ íÏÎÔÅÄÖÁ. òÅÛÁÀÝÕÀ ÒÏÌØ × ÐÏÓÔÁÎÏ×ËÅ ÄÉÁÇÎÏÚÁ ÐÅÒÅÌÏÍÁ íÏÎÔÅÄÖÁ (ÐÅÒÅÌÏÍÁ ÌÏËÔÅ×ÏÊ ËÏÓÔÉ Ó ×Ù×ÉÈÏÍ ÇÏÌÏ×ËÉ ÌÕÞÁ)ÉÇÒÁÅÔ ÒÅÎÔÇÅÎÏÇÒÁÆÉÑ. ïÂÙÞÎÏ ÒÅÎÔÇÅÎÄÉÁÇÎÏÓÔÉËÁ ÎÅ ÐÒÅÄÓÔÁ×ÌÑÅÔ ÚÁÔÒÕÄÎÅÎÉÊ, ÏÄÎÁËÏ ÐÒÉ ÐÅÒÅÌÏÍÁÈ íÏÎÔÅÄÖÁ Õ ÄÏÛËÏÌØÎÉËÏ× ÒÁÓÐÏÚÎÁ×ÁÎÉÅ ×Ù×ÉÈÁ ÇÏÌÏ×ËÉ ÍÏÖÅÔ ÂÙÔØ ÚÁÔÒÕÄÎÅÎÏ. ÷ ÐÏÄÏÂÎÙÈ ÓÌÕÞÁÑÈ ÎÁÚÎÁÞÁÅÔÓÑ ëô ÉÌÉ íòô. ðÒÉ ÐÅÒÅÌÏÍÅ íÏÎÔÅÄÖÁ ×ÏÚÍÏÖÎÏ ÐÏ×ÒÅÖÄÅÎÉÅ ÌÏËÔÅ×ÏÇÏ ÎÅÒ×Á, ÐÏÜÔÏÍÕ ÏÂÓÌÅÄÏ×ÁÎÉÅ ×ËÌÀÞÁÅÔ × ÓÅÂÑ ËÏÎÓÕÌØÔÁÃÉÀ ÎÅ×ÒÏÐÁÔÏÌÏÇÁ ÉÌÉ ÄÅÔÓËÏÇÏ ÎÅÊÒÏÈÉÒÕÒÇÁ.
ìÅÞÅÎÉÅ ÏÂÙÞÎÏ ËÏÎÓÅÒ×ÁÔÉ×ÎÏÅ. ðÏÄ ÎÁÒËÏÚÏÍ ÓÎÁÞÁÌÁ ×ÐÒÁ×ÌÑÀÔ ×Ù×ÉÈ, Á ÚÁÔÅÍ ÕÓÔÒÁÎÑÀÔ ÓÍÅÝÅÎÉÅ ËÏÓÔÎÙÈ ÆÒÁÇÍÅÎÔÏ×. âÅÚÕÓÐÅÛÎÏÅ Ä×ÕËÒÁÔÎÏÅ ×ÐÒÁ×ÌÅÎÉÅ Ñ×ÌÑÅÔÓÑ ÐÏËÁÚÁÎÉÅÍ Ë ÏÐÅÒÁÃÉÉ. çÉÐÓ ËÁË ÐÒÉ ÏÐÅÒÁÔÉ×ÎÏÍ, ÔÁË É ÐÒÉ ËÏÎÓÅÒ×ÁÔÉ×ÎÏÍ ÌÅÞÅÎÉÉ ÓÏÈÒÁÎÑÀÔ ÏÔ 14 ÄÏ 28 ÄÎÅÊ × ÚÁ×ÉÓÉÍÏÓÔÉ ÏÔ ×ÏÚÒÁÓÔÁ ÒÅÂÅÎËÁ É ÕÒÏ×ÎÑ ÐÅÒÅÌÏÍÁ. ðÏÓÌÅ ÎÁÚÎÁÞÁÀÔ ìæë É ÆÉÚÉÏÌÅÞÅÎÉÅ.
ðÅÒÅÌÏÍ ÛÅÊËÉ ÌÕÞÅ×ÏÊ ËÏÓÔÉ.
òÅÎÔÇÅÎÏÇÒÁÆÉÑ ÐÏÚ×ÏÌÑÅÔ ÐÏÄÔ×ÅÒÄÉÔØ ÄÉÁÇÎÏÚ ÐÅÒÅÌÏÍÁ ÛÅÊËÉ ÌÕÞÅ×ÏÊ ËÏÓÔÉ É ÕÔÏÞÎÉÔØ ÈÁÒÁËÔÅÒ ÓÍÅÝÅÎÉÑ ÆÒÁÇÍÅÎÔÏ×.
ðÒÉ ÎÅÂÏÌØÛÏÍ ÓÍÅÝÅÎÉÉ (ÄÏ 1/4 ÄÉÁÍÅÔÒÁ) ÎÁËÌÁÄÙ×ÁÀÔ ÇÉÐÓ ÎÁ 7-10 ÄÎÅÊ. ðÒÉ ×ÙÒÁÖÅÎÎÏÍ ÒÁÓÈÏÖÄÅÎÉÉ ÏÔÌÏÍËÏ× É ÕÇÌÏ×ÏÍ ÓÍÅÝÅÎÉÉ ÎÅÏÂÈÏÄÉÍÁ ÒÅÐÏÚÉÃÉÑ. ÷ ÂÏÌØÛÉÎÓÔ×Å ÓÌÕÞÁÅ× ÏÔÌÏÍËÉ ÕÄÁÅÔÓÑ ×ÐÒÁ×ÉÔØ ÂÅÚ ÒÁÚÒÅÚÁ, ÐÏËÁÚÁÎÉÅÍ Ë ÏÐÅÒÁÃÉÉ Ñ×ÌÑÅÔÓÑ ÎÅÕÄÁÞÎÏÅ Ä×ÕËÒÁÔÎÏÅ ×ÐÒÁ×ÌÅÎÉÅ. ðÒÉ Ó×ÅÖÅÊ ÔÒÁ×ÍÅ × ÒÑÄÅ ÓÌÕÞÁÅ× ×ÏÚÍÏÖÎÏ ÐÒÏ×ÅÄÅÎÉÅ ‘ÐÏÄËÏÖÎÏÊ ÒÅÐÏÚÉÃÉÉ’ — ×ÐÒÁ×ÌÅÎÉÅ ÏÔÌÏÍËÁ Ó ÐÏÍÏÝØÀ ÔÏÎËÏÇÏ ÚÏÎÄÁ, ××ÅÄÅÎÎÏÇÏ ÞÅÒÅÚ ÎÅÂÏÌØÛÏÊ ÒÁÚÒÅÚ. íÁÎÉÐÕÌÑÃÉÑ ÏÓÕÝÅÓÔ×ÌÑÅÔÓÑ ÐÏÄ ÒÅÎÔÇÅÎÏ×ÓËÉÍ ËÏÎÔÒÏÌÅÍ. çÉÐÓ ÐÏÓÌÅ ÏÐÅÒÁÃÉÉ, Á ÔÁËÖÅ ÐÏÓÌÅ ÚÁËÒÙÔÏÊ É ÐÏÄËÏÖÎÏÊ ÒÅÐÏÚÉÃÉÉ ÓÏÈÒÁÎÑÅÔÓÑ 10-12 ÄÎÅÊ. ðÏÔÏÍ ÎÁÚÎÁÞÁÀÔ ÏÚÏËÅÒÉÔ ÉÌÉ ÐÁÒÁÆÉÎ É ìæë.
ìÅÞÅÎÉÅ ÄÉÁÆÉÚÁÒÎÙÈ ÐÅÒÅÌÏÍÏ× ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ
ðÏÓÔÁÎÏ×ËÁ ÄÉÁÇÎÏÚÁ ÏÂÙÞÎÏ ÚÁÔÒÕÄÎÅÎÉÊ ÎÅ ×ÙÚÙ×ÁÅÔ. äÌÑ ÏÃÅÎËÉ ÔÑÖÅÓÔÉ ÔÒÁ×ÍÙ É ×ÙÂÏÒÁ ÔÁËÔÉËÉ ÄÁÌØÎÅÊÛÅÇÏ ÌÅÞÅÎÉÑ ÐÒÏ×ÏÄÉÔÓÑ ÒÅÎÔÇÅÎÏÇÒÁÆÉÑ ËÏÓÔÅÊ ÐÒÅÄÐÌÅÞØÑ.
ìÅÞÅÎÉÅ ×ÅÄÅÔÓÑ × ÕÓÌÏ×ÉÑÈ ÄÅÔÓËÏÇÏ ÔÒÁ×ÍÁÔÏÌÏÇÉÞÅÓËÏÇÏ ÏÔÄÅÌÅÎÉÑ. íÅÔÏÄÏÍ ×ÙÂÏÒÁ Ñ×ÌÑÅÔÓÑ ÚÁËÒÙÔÁÑ ÒÅÐÏÚÉÃÉÑ. ïÂÙÞÎÏ ËÏÓÔÎÙÅ ÆÒÁÇÍÅÎÔÙ ÕÄÁÅÔÓÑ ÓÏÐÏÓÔÁ×ÉÔØ, ÏÄÎÁËÏ ÓÌÏÖÎÏÓÔØ ÁÎÁÔÏÍÉÞÅÓËÉÈ ×ÚÁÉÍÏÏÔÎÏÛÅÎÉÊ ÔËÁÎÅÊ × ÜÔÏÊ ÏÂÌÁÓÔÉ ÎÅ ×ÓÅÇÄÁ ÐÏÚ×ÏÌÑÅÔ ÐÏÌÎÏÓÔØÀ ÕÓÔÒÁÎÉÔØ ÓÍÅÝÅÎÉÅ. äÏÐÕÓÔÉÍÙÍ ÓÞÉÔÁÅÔÓÑ ÓÍÅÝÅÎÉÅ ÐÏ ÛÉÒÉÎÅ ÄÏ 1/3 É ÕÇÌÏ×ÏÅ ÓÍÅÝÅÎÉÅ ÄÏ 10 ÇÒÁÄÕÓÏ× × ÏÂÌÁÓÔÉ ÄÉÁÆÉÚÁ É ÄÏ 15-20 ÇÒÁÄÕÓÏ× × ÎÉÖÎÅÊ ÔÒÅÔÉ. åÓÌÉ ÔÁËÏÇÏ ÒÅÚÕÌØÔÁÔÁ ÎÅ ÕÄÁÌÏÓØ ÄÏÓÔÉÞØ, ÐÏËÁÚÁÎÏ ÈÉÒÕÒÇÉÞÅÓËÏÅ ÌÅÞÅÎÉÅ.
ðÒÉ ÄÉÁÆÉÚÁÒÎÙÈ ÐÅÒÅÌÏÍÁÈ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ ÆÉËÓÁÃÉÑ ÍÅÔÁÌÌÏËÏÎÓÔÒÕËÃÉÑÍÉ ÏÂÙÞÎÏ ÎÅ ÔÒÅÂÕÅÔÓÑ. ïÔÌÏÍËÉ ÐÒÏÞÎÏ ÓÃÅÐÌÑÀÔÓÑ; ÅÓÌÉ ÜÔÏÇÏ ÎÅ ÐÒÏÉÓÈÏÄÉÔ, ÉÈ ×ÎÅÄÒÑÀÔ ÏÄÉÎ × ÄÒÕÇÏÊ ÉÌÉ ÓÛÉ×ÁÀÔ ËÅÔÇÕÔÏ×ÏÊ ÎÉÔØÀ. ÷ ÏÔÄÅÌØÎÙÈ ÓÌÕÞÁÑÈ ÐÒÏ×ÏÄÑÔ ×ÒÅÍÅÎÎÕÀ ÞÒÅÓËÏÖÎÕÀ ÆÉËÓÁÃÉÀ ÓÐÉÃÅÊ × ÔÅÞÅÎÉÅ 10-12 ÄÎÅÊ. çÉÐÓ ÓÏÈÒÁÎÑÀÔ ÄÏ 4-5 ÎÅÄ. úÁÔÅÍ ÎÁÚÎÁÞÁÀÔ ÐÁÒÁÆÉÎ, ÏÚÏËÅÒÉÔ, ìæë É ÍÁÓÓÁÖ.
îÁÄÌÏÍÙ × ÄÉÁÆÉÚÁÒÎÏÊ ÞÁÓÔÉ ÐÒÅÄÐÌÅÞØÑ Ñ×ÌÑÀÔÓÑ ÍÅÎÅÅ ÔÑÖÅÌÏÊ ÔÒÁ×ÍÏÊ. ðÒÉ ÔÁËÉÈ ÔÒÁ×ÍÁÈ ËÏÓÔÉ ÌÏÍÁÀÔÓÑ, ËÁË ÍÏÌÏÄÁÑ ÚÅÌÅÎÁÑ ×ÅÔÏÞËÁ — Ó ÓÏÈÒÁÎÅÎÉÅÍ ÃÅÌÏÓÔÎÏÓÔÉ ËÏÒÙ (ÎÁÄËÏÓÔÎÉÃÙ). ðÒÅÄÐÌÅÞØÅ ÂÏÌÅÚÎÅÎÎÏ, ÞÁÓÔÏ ×ÙÑ×ÌÑÅÔÓÑ ÄÅÆÏÒÍÁÃÉÑ ×ÓÌÅÄÓÔ×ÉÅ ÕÇÌÏ×ÏÇÏ ÓÍÅÝÅÎÉÑ. ìÅÞÅÎÉÅ ÁÍÂÕÌÁÔÏÒÎÏÅ. îÁ ÒÕËÕ ÎÁËÌÁÄÙ×ÁÀÔ ÇÉÐÓ ÎÁ 18-21 ÄÅÎØ. ðÒÉ ×ÙÒÁÖÅÎÎÏÍ ÕÇÌÏ×ÏÍ ÓÍÅÝÅÎÉÉ ÐÒÅÄ×ÁÒÉÔÅÌØÎÏ ÏÓÕÝÅÓÔ×ÌÑÀÔ ÒÅÐÏÚÉÃÉÀ.
ìÅÞÅÎÉÅ ÐÅÒÅÌÏÍÏ× ÎÉÖÎÅÊ ÔÒÅÔÉ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ
ðÏ×ÒÅÖÄÅÎÉÅ çÁÌÅÁÃÃÉ. äÉÁÇÎÏÚ ÐÏÄÔ×ÅÒÖÄÁÅÔÓÑ ÐÒÉ ÐÒÏ×ÅÄÅÎÉÉ ÒÅÎÔÇÅÎÏÇÒÁÆÉÉ. ðÒÏ×ÏÄÉÔÓÑ ÒÅÐÏÚÉÃÉÑ, 3-4 ÎÅÄÅÌÉ ÏÓÕÝÅÓÔ×ÌÑÅÔÓÑ ÆÉËÓÁÃÉÑ ÇÉÐÓÏÍ. ðÏÔÏÍ ÎÁÚÎÁÞÁÅÔÓÑ ìæë, ÏÚÏËÅÒÉÔ ÉÌÉ ÐÁÒÁÆÉÎ.
óËÌÁÄÞÁÔÙÅ ÐÅÒÅÌÏÍÙ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ. òÅÎÔÇÅÎÏÇÒÁÆÉÑ ÌÕÞÅÚÁÐÑÓÔÎÏÇÏ ÓÕÓÔÁ×Á ÐÏÄÔ×ÅÒÖÄÁÅÔ ÄÉÁÇÎÏÚ. ÷ ÔÒÕÄÎÙÈ ÓÌÕÞÁÑÈ ÎÁÚÎÁÞÁÀÔ íòô ÉÌÉ ëô ÌÕÞÅÚÁÐÑÓÔÎÏÇÏ ÓÕÓÔÁ×Á. ìÅÞÅÎÉÅ ÐÒÏ×ÏÄÑÔ × ÔÒÁ×ÍÐÕÎËÔÅ. îÁ ÒÕËÕ ÎÁËÌÁÄÙ×ÁÀÔ ÇÉÐÓ ÎÁ 2 ÎÅÄ. ðÏÔÏÍ ÎÁÚÎÁÞÁÀÔ ìæë.
üÐÉÆÉÚÅÏÌÉÚ ÄÉÓÔÁÌØÎÏÇÏ ÏÔÄÅÌÁ ÌÕÞÅ×ÏÊ ËÏÓÔÉ ÄÅÔÅÊ. òÅÎÔÇÅÎÏÇÒÁÆÉÑ ÌÕÞÅÚÁÐÑÓÔÎÏÇÏ ÓÕÓÔÁ×Á ÐÏÚ×ÏÌÑÅÔ ÕÔÏÞÎÉÔØ ÄÉÁÇÎÏÚ. ìÅÞÅÎÉÅ ÏÓÕÝÅÓÔ×ÌÑÅÔÓÑ × ÔÒÁ×ÍÐÕÎËÔÅ ÄÅÔÓËÉÍ ÔÒÁ×ÍÁÔÏÌÏÇÏÍ. ðÒÉ ÎÅÏÂÈÏÄÉÍÏÓÔÉ ÐÒÏ×ÏÄÑÔ ÒÅÐÏÚÉÃÉÀ É ÎÁËÌÁÄÙ×ÁÀÔ ÇÉÐÓ ÎÁ 3-4 ÎÅÄ. úÁÔÅÍ ÎÁÐÒÁ×ÌÑÀÔ ÒÅÂÅÎËÁ ÎÁ ìæë.
Источник