Операция по неправильно сросшимся переломам пястных костей
Неправильное срастание костей после перелома характеризуется болезненностью в костях и расположенных рядом суставах, смещением анатомически верной оси конечности и деформацией самой кости. В результате искривления костей нарушаются их физиологические функции. Исправить аномально сросшиеся после перелома кости можно только оперативным путем.
Аномальное сращивание костей после перелома является показанием для проведения хирургического вмешательства.
Существует три вида основных ортопедических операций:
- Корригирующая остеотомия.
- Остеосинтез.
- Краевая резекция костей.
Остеотомия
Неправильное срастание костей после перелома исправляют с помощью корригирующей остеотомии. Данная операция проводится под общей анестезией, как самостоятельное хирургическое вмешательство, либо как один из этапов другой серьёзной операции.
Целью её является устранение возникшей костной деформации.
Для этого в процессе операции неправильно сросшуюся кость вновь ломают или рассекают лазером, энергией радиоволн либо традиционными хирургическими инструментами.
Образовавшиеся костные фрагменты соединяют между собой в новом, правильном положении спицами, винтами, пластинами или специальными аппаратами.
В процессе операции используют также принцип скелетного вытяжения, когда к помещённой в кость спице подвешивается груз, благодаря чему кость вытягивается и принимает нужное для нормального сращивания положение.
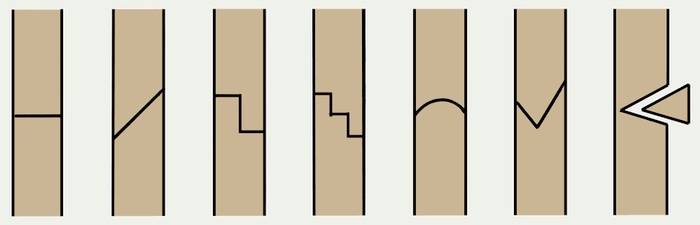
По типу проведения остеотомия бывает:
- Открытой, в процессе которой хирург делает 10-12-ти сантиметровый разрез кожи, открывающий кость, отделяет от кости надкостницу и проводит рассечение кости. В некоторых случаях кость рассекают по предварительно просверленным отверстиям.
- Закрытой, когда кожа в месте повреждения разрезается лишь на 2-3 сантиметра, затем с помощью хирургического инструмента кость надсекается примерно на ¾ её толщины, далее оставшийся нерассечённым участок кости доламывается.
Во время остеотомии закрытого типа можно серьёзно повредить нервы и крупные сосуды, поэтому для выравнивания костей при их неправильном срастании применяют, как правило, остеотомию открытого типа!
Оперируют, чаще всего, кости верхних или нижних конечностей, чтобы вернуть им утраченный при переломе и неправильном срастании нормальный функционал.
Благодаря остеотомии, ногам пациента возвращается положение, необходимое для передвижения, рукам – для выполнения анатомически присущих им движений.
Остеотомию нельзя делать при:
- Сердечно-сосудистых патологиях.
- Тяжелых заболеваниях печени, почек и других внутренних органов.
- Обострении хронических либо наличии остро протекающих заболеваний.
- Гнойном инфицировании тканей или органов.
Как любое хирургическое вмешательство, остеотомия опасна следующими возможными осложнениями:
- Смещением костных фрагментов.
- Возникновением ложного сустава.
- Инфицированием послеоперационной раны, вплоть до нагноения.
- Замедлением процесса сращивания костей.
Остеосинтез
Данный метод лечения неправильно сросшихся переломов сегодня весьма популярен и применяется довольно широко.
Суть его заключается в том, что в процессе операции обломки костей сопоставляются друг с другом с помощью различных фиксаторов. Как правило, это специальные винты, штифты, шурупы, проволоки, спицы или гвозди, сделанные из стойких к постоянному механическому воздействию неокисляющихся материалов.
Для подобных имплантатов используют костную ткань, инертные пластиковые фиксаторы и такие вещества, как титан, нержавеющая сталь, кобальтовый сплав виталлиум.
Длительное скрепление костей имплантатами дает возможность им полностью восстановиться после перелома!
Различают два вида остеосинтеза:
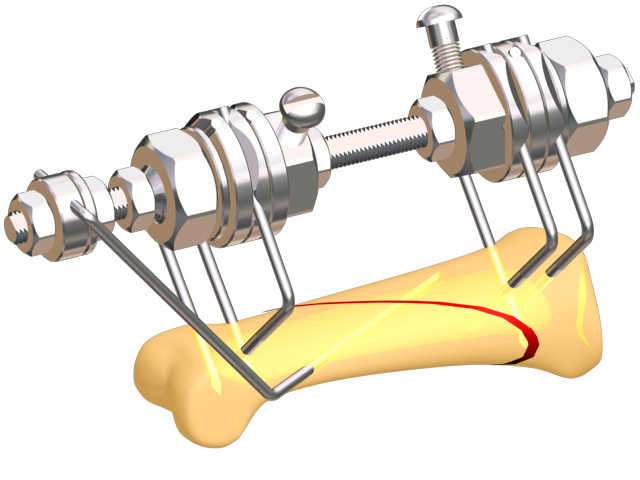
- Наружный, или чрескостный, при котором для соединения костных обломков снаружи используется аппарат Илизарова и другие аналогичные устройства.
- Внутренний, или погружной, когда кости фиксируются имплантатами внутри тела пациента. Во время оперативного вмешательства используют один из видов анестезии. После накостного погружного остеосинтеза кости зачастую дополнительно фиксируют наложением гипсовой повязки.
Остеосинтез применяется для сопоставления отломков длинных трубчатых костей голени, бедра, плеча и предплечья, а также при внутрисуставных переломах и для сращивания поврежденных мелких костей стопы и кисти.
Благодаря произведенной при остеосинтезе фиксации достигается неподвижность сломанных костей, что позволяет им срастаться физиологически правильно.
Соединение костей, сделанное хирургами в процессе операции, по своему характеру может быть:
- Относительным, допускающим минимальные движения костей между собой.
- Абсолютным. При этом между костными обломками нет даже микроскопических перемещений.
После полного сращивания костей металлические имплантаты удаляются из тела больного!
Для данной хирургической операции существует ряд противопоказаний:
- Загрязнение и инфицирование раны в месте перелома.
- Общее тяжелое состояние пострадавшего.
- Обширная зона повреждения при открытых переломах.
- Наличие у пациентов заболеваний, сопровождающихся судорогами.
- Тяжелая форма остеопороза, при которой крошатся кости.
При проведении операции остеосинтеза могут возникнуть следующие осложнения:
- В кости может нарушиться кровоснабжение, так как при фиксации хирург обнажает достаточно большой её участок, лишая кость части окружающих тканей, пронизанных кровеносными сосудами и нервными волокнами.
- Ослабление костей множественными отверстиями, просверленными для введения винтов или шурупов.
- Повреждение в ходе операции мягких тканей, окружающих кость.
- Внесение в операционную рану инфекции из-за недостатка антисептических и асептических мер предосторожности.
Частичная резекция кости
Операция по резекции кости заключается в иссечении её поврежденного участка.
Резекция может проводиться, как самостоятельное хирургическое вмешательство, а может являться этапом другой операции.
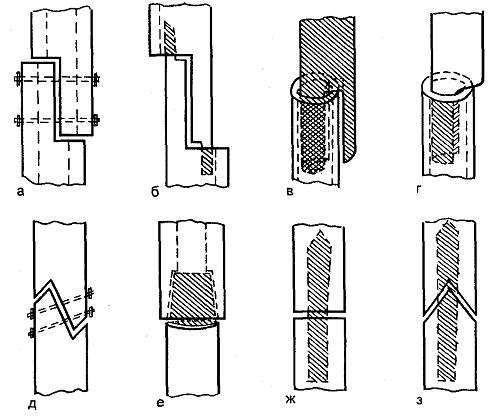
Частичная или краевая резекция бывает двух видов:
- Поднадкостничная, при которой верхний слой костной ткани (надкостницу) хирург рассекает скальпелем в двух местах – ниже и выше области поражения. Причём делается это на стыке здоровых и повреждённых тканей. Затем с помощью специального инструмента надкостница отделяется от кости. После этого освобожденная кость перепиливается сверху и снизу, в местах отслойки надкостницы.
- Чрезнадкостничная. Операция выполняется аналогично предыдущей, с той лишь разницей, что отслойка надкостницы производится в сторону поражённого, а не здорового участка кости.
Во время резекции пациент находится под общим наркозом или под действием проводниковой анестезии!
Источник
Пястные кости располагаются в кисти между костями пальцев и костями запястья. Переломы пястных костей обычно происходят при прямом воздействии – например, ударе кулаком о твердый предмет, падении на кисть. По локализации выделяют переломы основания пястной кости (наиболее проксимальная часть, расположенная около костей запястья), головки пястной кости (около пястно-фаланговых суставов), диафиза пястной кости (средней ее части). Переломы могут быть как со смещением костных отломков, так и без смещения.
При переломах без смещения костных отломков показано консервативное лечение в гипсовой повязке. При наличии смещения и при неудовлетворительной репозиции (сопоставлении отломков), необходимо оперативное лечение. Связано это с тем, что подобные переломы могут существенно сказаться на функции кисти (сохранение болевого синдрома, снижение силы хвата кисти). Особое внимание уделяется переломам головки пястной кости, которая входит в состав пястно-фалангового сустава. Хирургическое лечение при переломах пястных костей со смещением отломков способствует наиболее скорейшему и полному восстановлению функции кисти.
Консервативное лечение переломов пястных костей
Переломы без смещения лечатся в гипсовой повязке, которая накладывается на 4-6 недель. По окончании этого срока делаются контрольные снимки для оценки результатов лечения и исключения вторичного смещения отломков. После снятия гипсовой повязки могут присутствовать некоторые ограничения движения в пястно-фаланговых суставах, в связи с чем требуется разработка движений с помощью специальных упражнений, лечебной физкультуры. Консервативное лечение также возможно при адекватной репозиции (сопоставлении) отломков при переломах со смещением.
Оперативное лечение переломов пястных костей
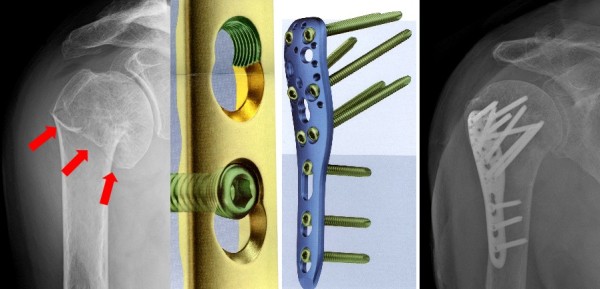
В случае если есть смещение отломков по длине, ширине или угловая деформация кости, то показано проведение остеосинтез – фиксации отломков с помощью пластины, винтов или спиц.При переломе диафиза пястной кости производится ее фиксация пластиной и/или винтами, также возможна установка штифта внутрь кости. Если пластина доставляет пациенту дискомфорт, ее можно удалить, но не раньше чем через год. Однако в большинстве случаев металлофиксаторы не удаляются. Штифт устанавливают интрамедуллярно (внутрь костномозгового канала) примерно на 4-6 недель. Этот фиксатор удаляется по результатам контрольной рентгенографии – по мере сращения кости.
Возможна фиксация отломков при помощи спиц через небольшие проколы кожи при возможности адекватной закрытой репозиции (сопоставления) отломков. Концы спиц обычно выступают над кожей, но могут быть и погружены под кожный покров. Эти металлофиксаторы удаляются после сращения перелома, примерно через 6 недель после установки. Главное преимущество данного метода – отсутствие разрезов кожи при проведении операции. Независимо от выбранного метода фиксации пациент обычно начинает заниматься разработкой движений в суставах пальцев кисти уже спустя несколько дней после операции.
Окончательный выбор способа остеосинтеза остается за лечащим врачом, исходя из медицинских показаний, характера смещения отломков, функциональным требованиям к кисти.
После операции накладывается гипсовая лонгета до 2-3 недель. Послеоперационные швы (при их наличии) снимаются через 14 суток после оперативного лечения, до этого момента выполняются перевязки в амбулаторном режиме через день.Если пациенту был выполнен остеосинтез спицами, то перевязки делаются через день в течение около 1,5 месяцев.Ограничение нагрузки на кисть составляет, в среднем, 3 месяца.
Средний срок госпитализации при переломе пястных костей – 5 дней
Застарелые неправильно сросшиеся переломы пястных костей
В случае неправильно сросшихся переломов пястных костей, которые беспокоят пациента, доставляют неудобства в жизни (боли, снижение хвата кисти, ограничение движений в пястно-фаланговых суставах), оперативное лечение также возможно. Однако в подобных ситуациях фиксация кости возможна после остеотомии (разобщения) неправильно сросшейся кости.
Источник
Æàëêî êîíå÷íî äåâóøêó, íî âðà÷è êàê âñåãäà:

Âîò ýòî äîâîëüíî òàêè ñòðàííàÿ òåíäåíöèÿ îáâèíÿòü âðà÷åé, îíè ìåæäó ïðî÷èì ñïàñàþò òûñÿ÷è æèçíåé êàæäûé äåíü. Ìîæåò áûòü äåâóøêà íå îáðàùàëàñü ïðè ïåðåëîìå â áîëüíèöó.
׸ ìèíóñèòå òî? ß íåïðàâèëüíî ÷òî-òî ñêàçàë?
Ó ìåíÿ áûë ïåðåëîì ïÿòîé ïÿñòíîé êîñòè.  òðàâìïóíêòå — «è òàê ñîéäåò»!  èòîãå íåìíîãî èçìåíèëàñü ãåîìåòðèÿ ñãèáà ïàëüöà (ñãèáàåòñÿ ìèçèíåö â öåíòð ëàäîíè áîëüøå, â íà÷àëå î÷åíü ñèëüíî áûëî, ñåé÷àñ óæå ìåíüøå íàìíîãî, íî íåïðèÿòíî î÷åíü), ïëþñ ìèçèíåö óêîðîòèëñÿ ãäå-òî íà ïîëñàíòèìåòðà… Êàçàëîñü áû íåïðèÿòíîñòü, íî âñ¸ ýòî âêóïå ñîçäà¸ò íåïðèÿòíûå îùóùåíèÿ ïðè îáõâàòûâàíèè ïîðó÷íåé/ãðèôà, ìåøàåò íåìíîãî ïðè ïèñüìå (íà÷èíàåò ïîñòåïåííî áîëåòü ðåáðî ëàäîíè). Ãèïñ íîñèë êàê ïîëîæåíî, ïîñëå ðàçðàáàòûâàë ýñïàíäåðîì.
Ñêîðåå âñåãî îòêàçàëàñü ñíîâà ëîìàòü, êîãäà ñêàçàëè ÷òî íå ïðàâèëüíî íà÷àëà ñðàñòàòüñÿ) è ïåðåëîì â ýòîé ÷àñòè ðóêè íå èç ïðèÿòíûõ, ëîìàë îáå ðóêè çíàþ î ÷åì ãîâîðþ)
Íó õç, ìíå ïðè ïåðåëîìå óêàçàòåëüíîãî ïàëüöà âïðàâëÿëè â ïîëèêëèíèêå è â èòîãå âñå ðàâíî êðèâîâàòî ñðîñëîñü, íî â öåëîì íå ìåøàåò.
Ìîæåò áûòü è òàêîå. Íî ýòî óæå äðóãàÿ èñòîðèÿ!
Óãó, ìíå ðóêó äâàæäû ëîìàëè èç-çà òîãî ÷òî íåïðàâèëüíî íà÷àëà ñðàñòàòüñÿ… êîíå÷íî ïðè÷åì òóò âðà÷è !
Îñîáåííî ñàíèòàðû ìîëîäöû, ëîìàþò êàê ïî íîòàì, îá êîëåíî, àõ äà äåëî áûëî â äåâÿíîñòûõ, íå â Ìîñêâå, áåç îáåçáîëèâàþùèõ.
çðÿ âðà÷åé îáâèíÿåøü ó ìåíÿ ïðèìåðíî òàê æå áûëî ñ ëîêòåâûì ñóñòàâîì ðóêà ïî÷òè íå ãíóëàñü âðà÷ ñðàçó ñêàçàë ÷òî ìîæíî ñäåëàòü îïåðàöèþ íî áóäåò î÷åíü áîëüøîé ðèñê íåóäà÷è ïðè îïåðàöèè òàê ÷òî âîçìîæíî âîîáùå íå áóäåò äâèãàòüñÿ, äàë óêàçàíèÿ ïî ôèçè÷åñêèì óïðàæíåíèÿì è ÷åðåç ãîä ðóêà íîðìàëüíî äâèãàåòñÿ, òîëüêî âèäíî âûïèðàþùóþ êîñòü. Òàê ÷òî íå ðàçîáðàâøèñü íå ñòîèò âèíèòü âðà÷åé
Ìíîæåñòâåííûå ïåðåëîìû ÷åëþñòè + àìíåçèÿ áîëüøåé ÷àñòè æèçíè.

Àìíåçèÿ áîëüøåé ÷àñòè æèçíè?
Ïèëè ïîñò! ß äóìàþ, ìíîãèì áûëî áû èíòåðåñíî óçíàòü êàêîãî ýòî.
ó ìåíÿ â ðàííåì äåòñòâå áûë ñòðàøíûé ïåðåëîì ëîêòÿ… Òåïåðü ðóêà íå ðàçãèáàåòñÿ ïîëíîñòüþ (ãäå-òî ïî óãëó íà 150 ãðàäóñîâ ðàçãèáàåòñÿ). Ãëóïî çäåñü êîãî-òî îáâèíÿòü. Ñëîæíûå ïåðåëîìû äåéñòâèòåëüíî æóòêàÿ âåùü. À äåâóøêå âîîáùå ïîâåçëî, åñëè ñðàâíèòü ñ äðóãèìè.
Íàäî ñëîìàòü åùå ðàç è ñðîñòèòü ïðàâèëüíî.
ß äóìàþ åé ýòî íå ñèëüíî ïîíðàâèòñÿ.
ñìåùåíèå ìàëåíüêîå, âïðàâëÿòü äàæå íå ñòîèëî, ìåøàòü íå áóäåò, ñàì ÷åðåç ýòî ïðîøåë
ñàìîå çàáàâíîå, ÷òî åå ëîìàëè 2 ðàçà) íî, âèäèìî äîêòîð íå î÷åíü ëþáèë ìîçàèêó)
Ñíà÷àëà êîììåíò íàïèñàë, ïîòîì âàø îòâåò óâèäåë. Óæå âðà÷ äâà ðàçà ëîìàë èëè âû ñ÷èòàåòå ñ íåñ÷àñòíûì ñëó÷àåì?
Êàê ÿ âàñ ïîíèìàþ:). ß òîæå äâà ðàçà ëîìàë è ñðîñëàñü ðóêà òàê ñåáå. Òåïåðü áóäó äåëàòü îïåðàöèþ, ÷òîáû ñíÿòü ïëàñòèíó.
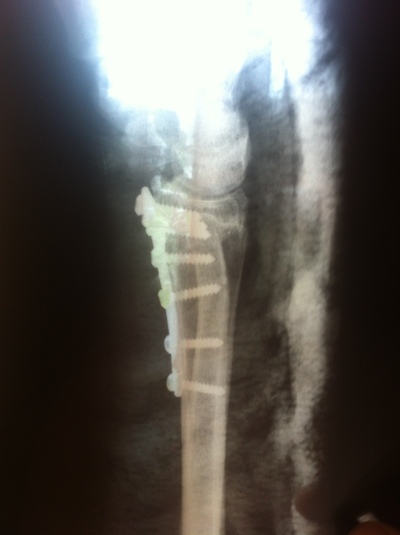
à êàê ïîñëå ïåðåëîìà ðóêó ôèêñèðîâàëè? ÿ íå âðà÷, íî çíàþ, ÷òî â íåêîòîðûõ ñëó÷àÿõ ñòàâÿò ñêîáû, äà è ñàì ñî ñïèöàìè â ïÿñòíîé êîñòè õîäèë, êîãäà ñìåùåíèå èñïðàâëÿë.
Èíòåðåñíî, à êàê ëîìàþò êîñòè ïðè íåîáõîäèìîñòè?
Çàáàâíî: ÿ ðóêè íå ëîìàë, íî îíè ó ìåíÿ îáå âûãëÿäÿò òî÷íî òàê æå, êàê è òâîÿ ñëîìàííàÿ.
ß âîò ñëîìàë â êîíöå äåêàáðÿ ðóêó. Ðàçäðîáèë ñðåäíèé ïàëåö â ñàìîé êèñòè + åùå íåäåëþ âïóñòóþ ïðîõîäèë â ãèïñå (íå ñðàçó îïðåäåëèëè, ÷òî îñêîëü÷àòûé ïåðåëîì) ïîýòîìó òîæå áûëî ñìåùåíèå. Áûëà îïåðàöèÿ, 3 ñïèöû âñòàâëÿëè. Âèä øòûðåé èç ðóêè íèêîãäà íå çàáóäó 😀 Ñåé÷àñ òîëüêî íåáîëüøàÿ ìàçîëèñòàÿ «øèøêà» íà ìåñòå ïåðåëîìà. Äà è ñðåäíèé ïàëåö, êàê áû íå ðàçâèâàë âûøå ëàäîíè òàê ñêàçàòü ïîäíÿòü íå ìîãó, õåõ.
ß ìíîãî ðàç ëîìàë êîñòè, íî ýòîé çèìîé â ãîðàõ áûë òàêîé ñëó÷àé, ïîñëå êîòîðîãî ÿ ïîíÿë, ÷òî íàøà ìåäèöèíà ýòî *îâíî. Êàòàÿñü â Áîëãàðèè â ãîðàõ, áûë ñåðüåçíûé ïåðåëîì ñî ñìåùåíèåì, ðóêà ñîâñåì êðèâàÿ áûëà. Õèðóðã, íå ïîíÿòíî êàêîé íàöèîíàëüíîñòè, òî ëè àìåðèêàíñêèé åâðåé, òî ëè ðóññêèé åâðåé, ÿçûêè â îáùåì îí çíàë, àêêóðàòíî ðàçäåëè, ñäåëàëè ñíèìîê, âêîëîëè àíåñòåçèþ è íà÷àë âïðàâëÿòü êîñòü (ýòî âîîáùå áûëî âïåðâûå, íàøè æäóò êîãäà êîñòü ñðàñòåòñÿ, à ïîòîì óæå ñìîòðÿò ïðàâèëüíî èëè íåò, à ïîòîì ñíîâà ëîìàòü), âïðàâëÿë äîëãî è áîëåçíåííî, ìèíóò 20, íî äåëî ñäåëàë, åñòåñíî åùå çóáû çàãîâàðèâàë, êîñòîïðàâ îò Áîãà. Åùå ðàç ñíèìîê, ñêàçàë, ÷åðåç 10 äíåé ñíîâà íóæåí ñíèìîê, íà ÷òî ÿ ñêàçàë, ÷òî ÿ óëåòàþ è â Ðîññèè íèêòî ïîâòîðíî ñíèìîê äåëàòü íå áóäåò, îí óñìåõíóëñÿ, à êàê æå Ñêëèôàñîôñêèé ãîâîðèò îí, ýòî íå äëÿ ñìåðòíûõ, îòâåòèë ÿ 🙂 Âîò òàê, ðóêà ïåðåñòàëà áîëåòü â òîò æå äåíü, ÷òî îïÿòü áûëî âïåðâûå, îáû÷íî ýòî íåñêîëüêî áåññîííûõ íî÷åé. ×åðåç íåäåëþ ÿ óæå ìîã çàâÿçûâàòü øíóðêè, à ÷åðåç äâå íåäåëè ïîëíîöåííî ïîëüçîâàòüñÿ ðóêîé, íî â ãèïñå, äàæå íå òÿæåëûå ñóìêè òàñêàòü. Ïîâÿçêó ÿ ïåðåñòàë íîñèòü äíåé ÷åðåç 3-4.  ïîëèêëèíèêó ÿ âñå æå ïîøåë, íà ÷òî ìíå ñêàçàëè, çà÷åì ÿ ïðèøåë, ãèïñ æå íàëîæåí, íî ñíèìîê ñäåëàëè è îòïóñòèëè, áåç ñëîâ, âñå ðàâíî ïåðåäåëûâàòü íå áóäóò. Òåì íå ìåíåå ðóêà ñðîñëàñü, êàê íàäî (ïðàâàÿ), ëåâàÿ ñëåãêà êðèâîâàòà (îò ïðåäûäóùèõ ïåðåëîìîâ), ñïàñèáî ðîññèéñêîé ìåäèöèíå!
Ó ìåíÿ òî æå ñàìîå ïðàâäî ÿ ïàðåíü, òàê ÷òî òû íå îäíà òàêàÿ.
Çà÷åì? Ïîñëå íåóäà÷íîé ðåïîçèöèè íàäî áûëî íàñòàèâàòü íà îïåðàöèè ñ óñòàíîâêîé øòèôòîâ. Ýòî íå øóòêè, îñîáåííî êîãäà ýòèì çàíèìàþòñÿ «çàìå÷àòåëüíûå» äîêòîðà èç òðàâìïóíêòîâ.
Èíà÷å âåëèê øàíñ õîäèòü ñ òàêîé ïðåëåñòíîé øòóêîé ñî ñïèöàìè, ïðîõîäÿùèìè ÷åðåç êîñòü íàñêâîçü.
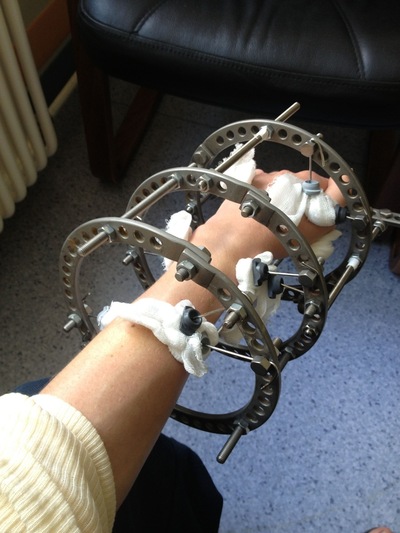
Êàê ÿ âàñ ïîíèìàþ, òîëüêî â÷åðà çàêðûë áîëüíè÷íûé.
Òîæå ïåðåëîì ëó÷åâîé ñî ñìåùåíèåì, òîæå äâà ðàçà âïðàâëÿëè, è òîæå êðèâî ñðîñëàñü.
à ÿ íå âèæó â ÷åì ïðîáëåìà?íó âðîäå æå âñå íîðì)
àãà) ïðåäñòàâëÿþ äîêòîðà, êîòîðûé ïîñëå ÷àñà ìó÷åíèå îðåò «äà áëÿòü îïÿòü íå òî!» è ó õîäèò èç ïàëàòû âûêèäûâàÿ ñíÿòûå ïåð÷àòêè)
Âðà÷ êàê õóäîæíèê, îí òàê âèäèò.
íå óäåðæàëñÿ.

ß èñïðàâèëü

Õì… à åñëè ñ çàêðûòûìè ãëàçàìè ïîïûòàòüñÿ êîñíóòüñÿ íîñà ïîî÷åðåäíî óêàçàòåëüíûìè ïàëüöàìè ðàçíûõ ðîê, òî òåïåðü òû ñëîìàííîé ðóêîé ïðîìàõèâàåøüñÿ èëè íåò? Êèñòü òî ñìåñòèëàñü îòíîñèòåëüíî ïðåæíåãî ïîëîæåíèÿ, çíà÷èò äîëæíà ïðîìàõèâàòüñÿ. Èëè íåò?
ÿ ïðîâåðèëà, íåò, íå ïðîìàõèâàþñü)

Òû ïî êíîïêàì ïðîìàõèâàåøñÿ)ðàçíûõ ðîê))))
äåéñòâèòåëüíî, òîëüêî ùàñ çàìåòèë

Ñîáðàíèå êðèâîðó÷åê êàêîå-òî)
Âîîáùå äîëæíû áûëè ëîìàòü ñíîâà è ñíîâà ðîâíî ñðàùèâàòü.
òóò äîëæåí áûòü ìåì ñ êîòèêîì, äîêëàäûâàþùèì î ãîòîâíîñòè Âàøåãî ñóäíà, êàïèòàí)
Ñëîìàë ðóêó íà îòäûõå, âðà÷ ïîñìîòðåë — ñêàçàë òðåùèíà, íàëîæèë ãèïñ. Ïðèåõàë äîìîé, îáðàòèëñÿ â áîëüíèöó, ñêàçàëè ïåðåëîì, ñðîññÿ íåïðàâèëüíî. Ñäåëàëè îïåðàöèþ. Êàê èòîã — êèñòü ìåíåå ïîäâèæíà, ÷åì áûëà ðàíüøå, íà áîëüøèõ óãëàõ èçãèáîâ áîëèò, ïðè íàãðóçêàõ áîëèò, âûãëÿäèò íå ñîâñåì ðîâíî. Íî âðà÷è ãîâîðÿò — ëó÷øå íå ñäåëàòü.
Ìåøàåò â ïîâñåäíåâíîñòè âûïîëíÿòü îáû÷íûå ôóíêöèè ýòîé ðóêîé? Áîëèò ðóêà?
Áîëåòü íå áîëèò, íî íàïðèìåð, äîëãî íåñòè ÷òî-òî íå ìîãó, áûñòðî çàòåêàåò è íåìååò. Íó è åñëè óäàðÿþñü åé èëè ïàäàþ íà íåå, òî ýòî îîî÷åíü íåïðèÿòíî, ïîòîì íåñêîëüêî äíåé íîþùàÿ áîëü â ðóêå.
Åñòü îäèí õèðóðã, îí è íå òàêîå âûïðàâëÿë! Åñëè çàèíòåðåñîâàíû â îïåðàöèè, íàïèøèòå.
À ïðîáîâàëè îáðàòèòñÿ ê äðóãîìó âðà÷ó?
Ýòî íèôèãà íå íîðìàëüíî…
Ïðîñòèòå ìíå ìîå ëþáîïûòñòâî, íî åñëè ïðèìåòå ïðåäëîæåíèå @Ded39, îòïèøèòåñü ïîòîì, ïîìîãëî ëè. Íèêàêîãî ëè÷íîãî èíòåðåñà, ïðîñòî ëþáîïûòñòâî è íåêîòîðîå ñîïåðåæèâàíèå.
áëèí ýòî òðàâìàòîëîãè êðèâîðóêèå
I know that feel bro
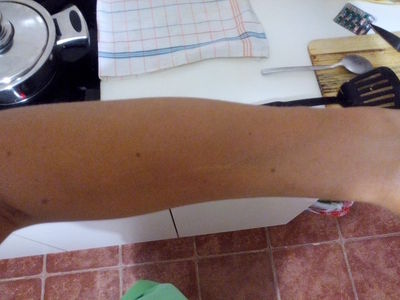
I òîæå know. Òîëüêî ñôîòàòü íå íà ÷òî 🙁
Åãî ðàáîòà)

äîáðî ïîæàëîâàòü â ëèãó êðèâîðóêèõ!

Ïîñìîòðèòå êàê èñêðèâèëîñü çåðêàëî. Ýòî òî÷íî ôîòîøîï
óîó, ÷óâàê, äà òû åù¸ áîëüøèé «âåçóí÷èê», ÷åì ÿ) êàê òàê òî?
Ëîáîâóõà,ñèäåë íà ïàññàæèðñêîì,âî âðåìÿ ñòîëêíîâåíèÿ óïåðñÿ ðóêàìè â òîðïåäó. + ïåðåëîì ïîÿñíèöû (ñòîèò òèòàíîâàÿ êîíñòðóêöèÿ) è òàê ïî ìåëî÷è.
ìîåìó äðóãó ïðèøëîñü ïîâòîðíî ëîìàòü äâàæäû, ÷òîáû âñå ïðàâèëüíî ñðîñëîñü
Ìíå è ëîìàëè äâàæäû,òîê ÷òî-òî íå ñðîñëèñü îíè íå ïðàâèëüíî…
Êîììåíòàðèé óäàëåí. Ïðè÷èíà: äàííûé àêêàóíò áûë óäàë¸í
Äà âñå íèêàê íå äîéäó äî ìàñòåðà äîäåëàòü,ïîë ãîäà óæå òàê õîæó…
ëîìàëà 2 ðàçà ðóêè è îäèí ðàç íîãó. ñðîñëîñü íîðìàëüíî
âðà÷ — ïåðë ó Âàñ áûë…
Èñòîðèÿ ïðî êðèâîðóêèõ ïàöèåíòîâ è ðóêîæîïûõ òðàâìàòîëîãîâ. Çíàåì. Ïëàâàëè. ß êîãäà ðóêó ñëîìàë, ìíå ïåðåä ãèïñîì äâà òðàâìàòîëîãà íà ñòîëå å¸ âûòÿãèâàëè â ïîòå ëèöà, óïèðàÿñü íîãàìè â ïîë. Òÿæ¸ëàÿ ó íèõ ðàáîòà. Ñðîñëîñü íîðì. Ïîòîì äàæå áóòûëêó âèñêàðÿ çàíåñ çà òðóäû. À ìîãëî áûòü è òàê.
ß òîæå… â 99îì áûë ïåðåëîì ëîêòåâîãî ñóñòàâà, êîãäà ñíÿëè ãèïñ ðóêà íå ðàçãèáàëàñü âîîáùå, ïûòàëèñü ëîìàòü, áåñïîëåçíî, â èòîãå ðàçðàáàòûâàë 4 ãîäà, äî ñèõ ïîð äî êîíöà íå ðàçãèáàåòñÿ)))
äàé ïÿòü áðî xD
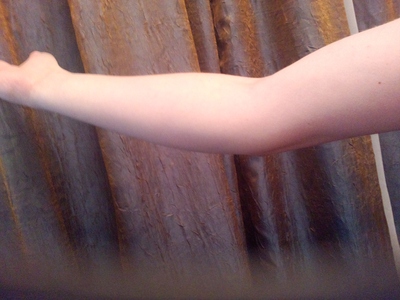
ÿ êàê òî îáå ñëîìàë êîãäà ñ âåëèêà ÷åðåç ðóëü ïîëåòåë) ñðàçó êàê óâèäåë ïîñò íà ñâîè ñèäåë ïÿëèëñÿ) íî âðîäå îê, âèäàòü ïîâåçëî ìíå)
ñëîìàé ðóêó âðà÷ó, êîòîðûé òåáå åå âïðàâëÿë.
P.S: ÿ ñîãëàñèëñÿ íà îïåðàöèþ. Ñïèöû, 4 ìåñÿöà áîëüíè÷íûé, 3 ìåñÿöà ìàññàæ. Ðóêà ðîâíàÿ.
Ó ìåíÿ îáå ðóêè òàêèå. È ÿ èõ íå ëîìàë o.o
Ó ìåíÿ òîæå îáå ðóêè êàê åå ëåâûå 🙂
Ó ìåíÿ òàêàÿ æå, è òîæå ëåâàÿ =)
Êîãäà îñòàëüíîå ïî êóñî÷êàì ñîáèðàëè — íà ðóêó êàê-òî ïîäçàáèëè, âèäèìî))
Íè÷¸, âðîäå äåðæèòñÿ))
Ó íàñ ñ ïàïîé áûë îäèíàêîâûé ïåðåëîì ñî ñìåùåíèåì, òîëüêî âîò ìíå ïîâåçëî ÷óòü áîëüøå è ñðîñëîñü âñ¸ íîðìàëüíî, à âîò ó íåãî â ïåðâûé ðàç íå ïðàâèëüíî D:
Áûëà òàêàÿ åðóíäà, êîãäà â äåòñòâå ñëîìàë ðóêó è áîÿëñÿ îá ýòîì ðàññêàçàòü. Áëàãî äî êîíöà ñðàñòèñü íå óñïåëà.
âûãëÿäèò êàê çåðêàëî íà çàäíåì ôîíå
Òî æå ñàìîå, ëó÷åâóþ êîñòü ñëîìàë, ñìåùåíèå íà 12 ãðàäóñîâ. Áûëà ðåïîçèöèÿ, â èòîãå âñå ðàâíî íå òàê ñðîñëàñü è áîëèò. À âðà÷è ãîâîðÿò, ìîë âñå â íîðìå…
èíòåðåñíî, à àâòîð èãðàåò íà êàêîì-íèáóäü ìóçûêàëüíîì èíñòðóìåíòå?
àâòîð, êàê â áîðîäàòîì àíåêäîòå, èãðàåò òîëüêî íà íåðâàõ)
Ó ìåíÿ òàê æå ñ ïàëüöåì òîëüêî ÿ ïîêàçûâàþ åãî è ãîâîðþ à òû òàê ñìîæåøü è íàáëþäàþ çà òåì êàê âñå ïûòàþòñÿ ïîâòîðèòü )
Ñëîìàííàÿ ðóêà âðîäå ìåíüøå, íåò?
Ìåíüøå òîëüêî ïåðâîå âðåìÿ ïîñëå ïåðåëîìà, ïîêà ìûøöû íå âîññòàíîâÿòñÿ ïîñëå íåïîäâèæíîãî ñîñòîÿíèÿ â ãèïñå.
Åñëè äåëî ïîêà íåïîïðàâèìî, òî íå ïåðåæèâàé èç-çà ìíåíèÿ ëþäåé. Ó âñåõ êðèâûå ðóêè, îíè æå ñãèáàþòñÿ, ïîñòàðàéñÿ îòøó÷èâàòüñÿ. Íàäåþñü, ÷òî â áóäóùå?