Оперативные доступы при переломе плечевой кости
Техника переднего доступа к плечевому суставу
а) Основные показания:
• Переломы
• Псевдоартрозы
• Нестабильность и вывихи плечевого сустава
• Повреждения подлопаточной мышцы
• Воспаления, инфекции
• Разрывы сухожилия длинной двуглавой мышцы
• Опухоли
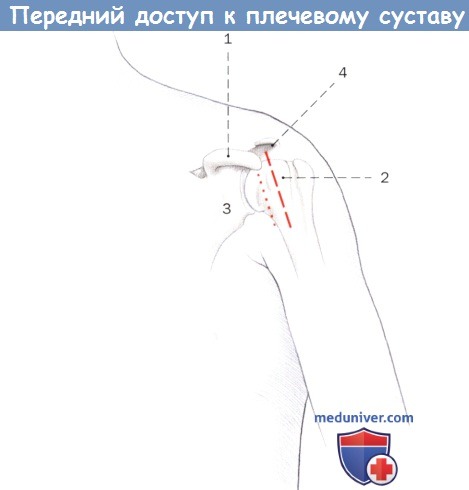
Доступы к вентральной части плечевого сустава (левое плечо).
Пунктирная линия: дельтовидно-грудной доступ.
Точечная линия: вентральный доступ.
1. Клювовидный отросток
2. Малый бугорок (плечевой кости)
3. Шейка лопатки
4. Акромион
б) Положение пациента и разрез для переднего доступа к плечевому суставу. Пациент в полусидячем положении. Операционное поле обкладывается так, чтобы рука во время операции могла свободно перемещаться. К началу операции рука приведена с согнутым под прямым углом локтем.
в) Дельтовидно-грудной доступ по Wiedemann. Разрез кожи начинается в середине воображаемой линии между клювовидным отростком и передним углом акромиона и идет в каудальном направлении на длинное сухожилие двуглавой мышцы.
Под кожным слоем выполняется диссекция по фасции дельтовидной мышцы медиально к дельтовидно-грудной борозде. Медиальнее головной вены тупо проходят через дельтовидную борозду к ключично-грудной фасции. Для репозиции перелома дельтовидная мышца тупо приподнимается пальцем, чтобы при внутренней ротации руки можно было осмотреть головку плечевой кости до дальних дорсальных участков.
г) Вентральный доступ к плечевому суставу. Разрез кожи начинается ниже кончика клювовидного отростка и проходит каудально примерно до 1 см латеральнее подмышечной складки. После рассечения подкожного слоя определяется дельтовидно-грудная борозда.
После выделения головной вены тупо разводят двуглавую и большую грудную мышцу медиальнее головной вены. После установки тупых крючков в глубине становится видна ключично-грудная фасция, покрывающая общую сухожильную пластинку короткой головки двуглавой мышцы и клювовидно-плечевой мышцы, а также подлопаточную мышцу.
Ее рассекают от клювовидно-акромиальной связки к краниальному краю сухожильного прикрепления большой грудной мышцы латеральнее короткой головки двуглавой мышцы плеча.
Руку ротируют кнаружи, чтобы выделились подлопаточная мышца и ее переход в сухожилие. Нижняя граница мышцы распознается по проходящим здесь мелким сосудам. Следует оберегать переднюю огибающую плечевую кость артерию. Из каудального в краниальном направлении подлопаточную мышцу приподнимают в сухожильной части изогнутым зажимом и пересекают нитями мышечную часть подлопаточной мышцы.
Следует отказаться от отделения короткого сухожилия двуглавой мышцы у клювовидного отростка или остеотомии клювовидного отростка для сохранения проходящих под ними нервно-сосудистых структур. Сухожилие подлопаточной мышцы рассекается поперек над зажимом.
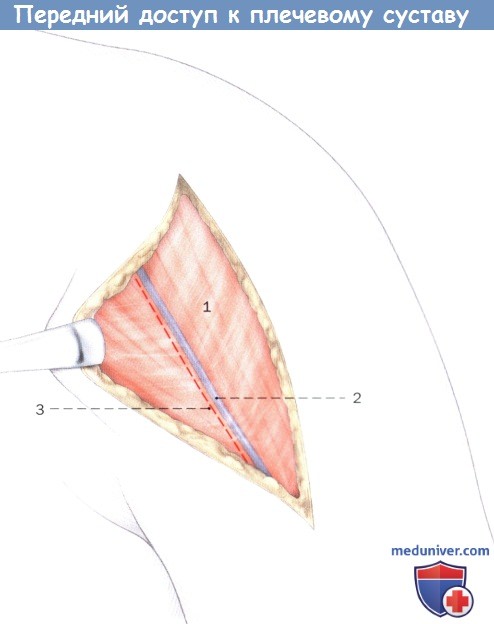
Дельтовидно-грудной доступ к головке плечевой кости (левое плечо).
1. Дельтовидная мышца
2. Головная вена
3. Дельтовидно-грудная борозда
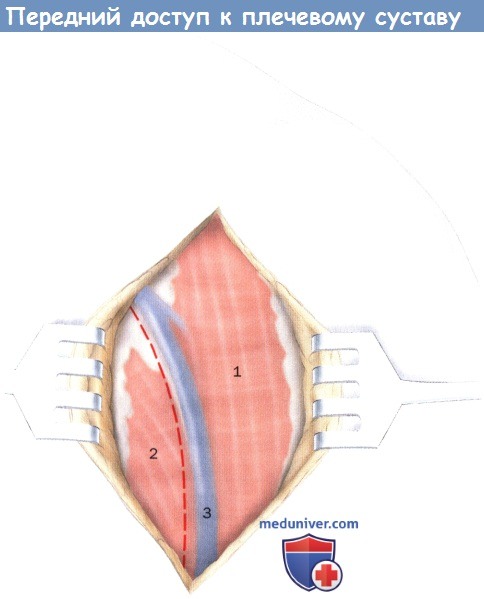
Вентральный доступ к плечевому суставу (левое плечо).
Пунктирная линия: дельтовидно-грудная борозда латеральнее головной вены в качестве ориентира.
1. Дельтовидная мышца
2. Большая грудная мышца
3. Головная вена
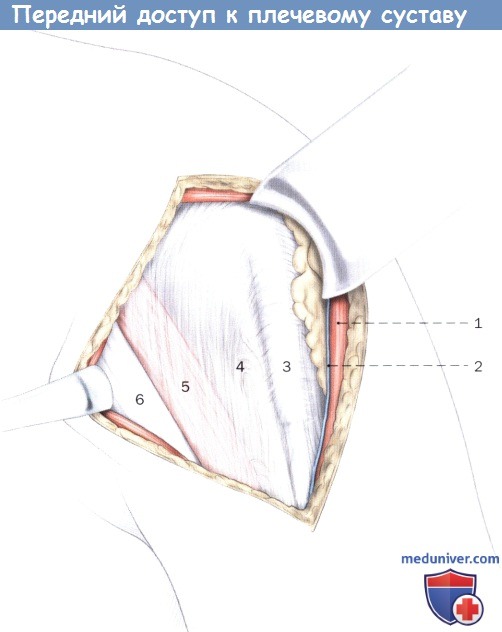
Тупая диссекция через борозду двуглавой мышцы (левое плечо).
1. Дельтовидная мышца
2. Головная вена
3. Межбугорковое влагалище сухожилия
4. Ключично-грудная фасция
5. Короткая головка двуглавой мышцы
6. Клювовидно-плечевая мышца
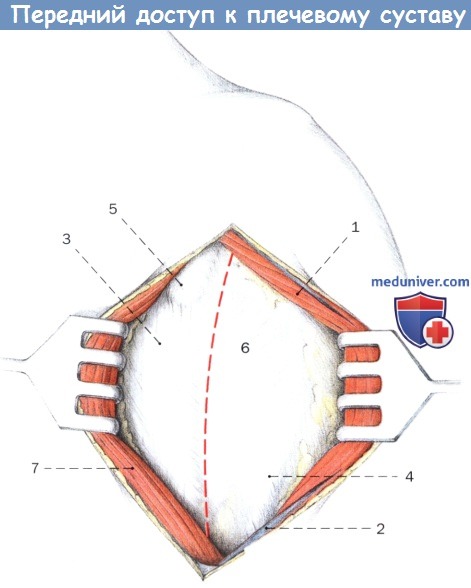
Разведение дельтовидном мышцы латеральнее головной вены.
Рассечение фасции рядом с короткой головкой двуглавой мышцы.
1. Дельтовидная мышца
2. Головная вена
3. Короткая головка двуглавой мышцы
4. Длинная головка двуглавой мышцы
5. Клювовидный отросток
6. Сухожилие подлопаточной мышцы
7. Большая грудная мышца
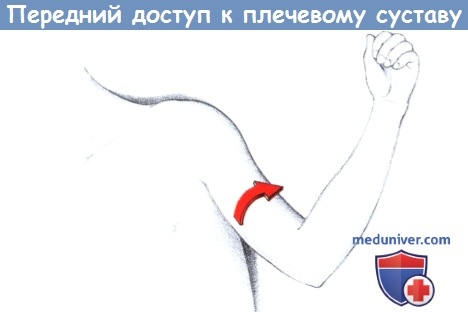
Наружная ротация руки.
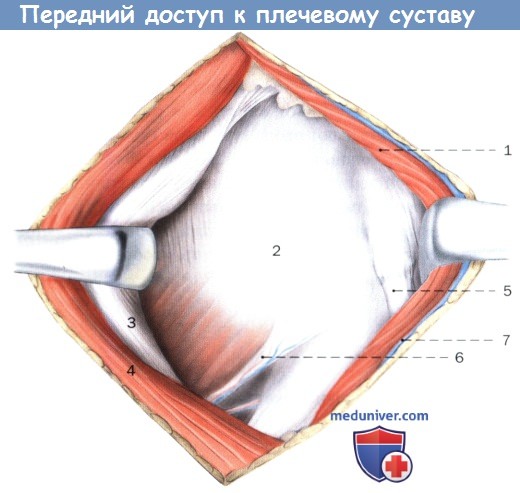
После диссекции через дельтовидно-грудную борозду и открытия ключично-грудной фасции выделяется подлопаточная мышца.
1. Дельтовидная мышца
2. Подлопаточная мышца
3. Короткая головка двуглавой мышцы
4. Большая грудная мышца
5. Длинная головка двуглавой мышцы
6. Передняя артерия, огибающая плечевую кость, сопутствующие вены
7. Головная вена
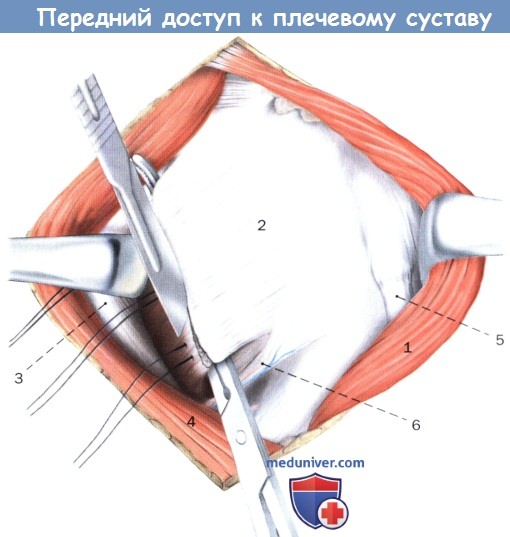
Наложение нитей и рассечение подлопаточной мышцы у места прикрепления сухожильной и мышечной частей.
1. Дельтовидная мышца
2. Подлопаточная мышца
3. Короткая головка двуглавой мышцы
4. Большая грудная мышца
5. Длинная головка двуглавой мышцы
6. Передняя артерия, огибающая плечевую кость, сопутствующие вены
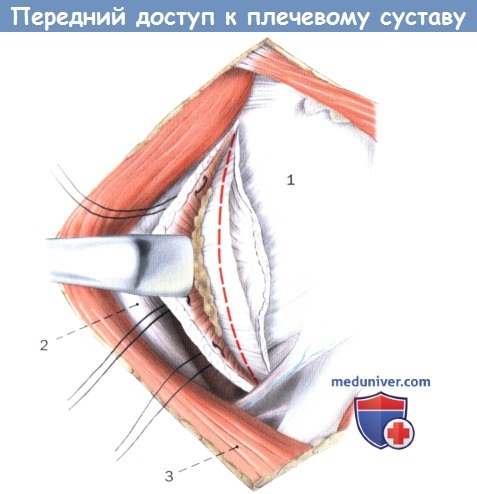
Выделение суставной капсулы осторожным отведением подлопаточной мышцы и рассечение капсулы (пунктирная линия).
1. Сухожилие подлопаточной мышцы
2. Короткая головка двуглавой мышцы
3. Большая грудная мышца
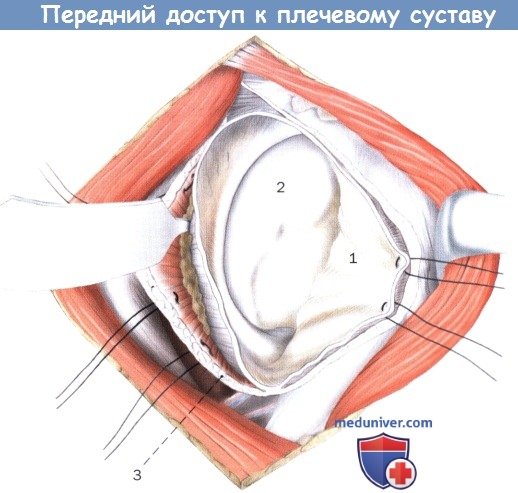
Вид внутрисуставной части головки плеча после вскрытия капсулы.
1. Суставная капсула
2. Головка плечевой кости
3. Подлопаточная мышца
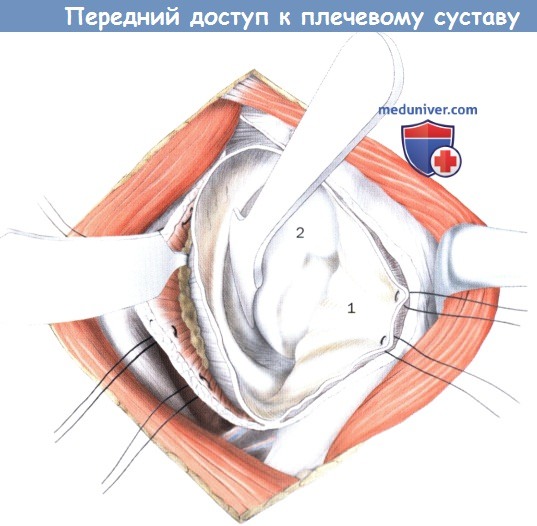
После установки ретрактора головки достигается хороший обзор суставной поверхности губы.
1. Суставная капсула
2. Головка плечевой кости
д) Выделение плечевого сустава. Как правило, подлопаточная мышца хорошо отслаивается от передней суставной капсулы. Суставную капсулу открывают вдоль суставной губы, выделяются передняя часть головки плеча, суставная губа и шейка лопатки. Для улучшения обзора можно установить маленький острый крючок Хомана на шейку лопатки. Для выделения края плечевого сустава устанавливается специальный изогнутый плечевой ретрактор, чтобы можно было удерживать головку плеча.
е) Ушивание раны. Закрытие капсулы выполняется при ротирированной кнутри руке швом суставной капсулы и подлопаточной мышцы. После установки дренажа Редона ушивают подкожный слой и кожу.
ж) Риски. Повреждение подмышечного нерва возможно в области латеральной подмышечной впадины. Слишком сильная тяга крючка у короткой головки двуглавой мышцы или клювовидно-плечевой мышцы может повредить ветви мышечно-кожного нерва.
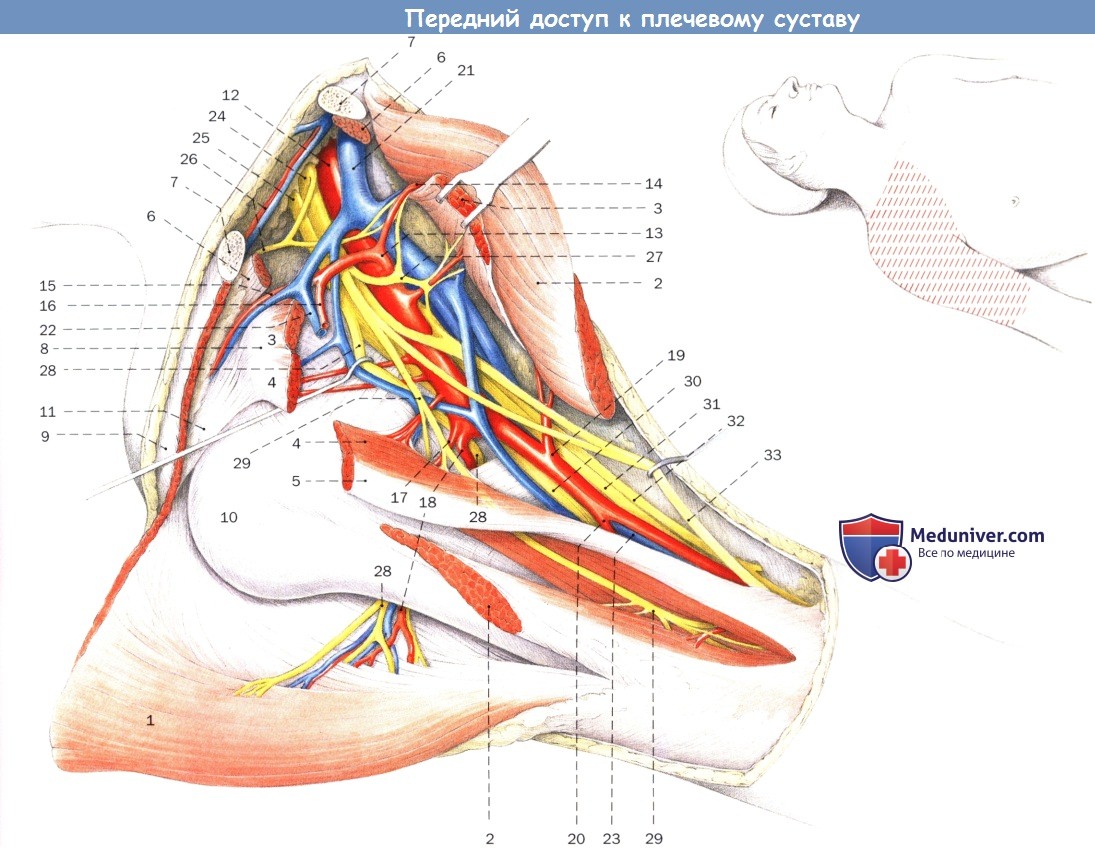
Средняя часть ключицы и подлопаточной мышцы, а также порции короткой головки двуглавой мышцы и клювовидно-плечевой мышцы были удалены для выделения сосудисто-нервного пучка.
1. Дельтовидная мышца
2. Большая грудная мышца
3. Малая грудная мышца
4. Короткая головка двуглавой мышцы
5. Клювовидно-плечевая мышца
6. Поключичная мышца
7. Ключица
8. Клювовидный отросток
9. Акромион
10. Головка плечевой кости
11. Клювовидно-акромиальная связка
12. Подмышечная артерия
13. Грудоакромиальная артерия
14. Грудная ветвь грудоакромиальной артерии
15. Акромиальная ветвь грудоакромиальной артерии
16. Дельтовидная ветвь грудоакромиальной артерии
17. Передняя артерия, огибающая плечевую кость
18. Задняя артерия, огибающая плечевую кость
19. Плечевая артерия
20. Глубокая артерия плеча
21. Подключичная вена
22. Головная вена
23. Плечевая вена
24. Латеральный пучок (плечевого сплетения)
25. Задний пучок
26. Надлопаточная артерия, вена и нерв
27. Грудные нервы
28. Подмышечный нерв
29. Мышечно-кожный нерв
30. Лучевой нерв
31. Локтевой нерв
32. Медиальный кожный нерв предплечья
33. Срединный нерв
— Читайте далее «Техника расширенного переднего доступа к плечевому суставу с выделением плечевой кости»
Источник
Передненаружный доступ.
Положение больного — на спине, рука отведена в сторону и лежит на приставном столике в положении пронации. Величина разреза зависит от объема операции и уровня повреждения. Разрез начинают по переднему краю дельтовидной мышцы, а затем проводят по наружному краю двуглавой мышцы плеча. По ходу кожного разреза рассекают фасцию плеча. Латеральную подкожную вену руки отводят кнутри или перевязывают и пересекают. Такой разрез позволяет обнажить в проксимальном отделе раны передневнутреннюю часть дельтовидной мышцы, а в дистальной части — наружный край двуглавой и плечевой мышц. Разделив дельтовидную и двуглавую мышцы, обнажают плечевую кость (рис. 1) до уровня ее нижней трети.

1. Передненаружный доступ к диафизу плечевой кости (по проекции лучевого нерва).
а — линия разреза; б — обнажение плечевой кости после выделения лучевого нерва.
Нижненаружный доступ.
Положение больного — на спине, рука на груди. Разрез начинают от угла дельтовидной мышцы и опускают до наружного надмыщелка. После рассечения кожи, подкожной жировой клетчатки, фасции к кости проникают между передней и задней группами мышц (рис. 2), предварительно выделив лучевой нерв между плечевой и плечелучевой мышцами.

2. Нижненаружный доступ к плечевой кости.
а — линия кожного разреза: б — лучевой нерв взят на держалку, выделен дистальный отломок; в — однозубым крючком приподнят проксимальный отломок, производится его мобилизация.
Внутренний доступ.
Положение больного — на спине, рука отведена в сторону. Разрез проводят по линии, соединяющей подмышечную впадину и середину локтевого сгиба. После рассечения кожи, подкожной жировой клетчатки и фасции двуглавую мышцу отводят вперед и кнаружи. Под внутренним краем двуглавой мышцы располагается сосудисто-нервный пучок (доступ чаще применяют при оперативных вмешательствах на сосудисто-нервном пучке). Нервы и сосуды отводят
кпереди и кнаружи. Дорсально расположены внутренняя головка трехглавой мышцы и локтевой нерв. При отведении их кзади обнажается диафиз плечевой кости (рис. 3).

3. Внутренний доступ к плечевой кости.
а — линия разреза; б — взаимоотношения сосудистого пучка и срединного нерва.
Задний доступ.
Положение больного — на спине, рука на груди. Проводят заднесрединный разрез по линии, соединяющей задний угол акромиона с верхушкой локтевого отростка. Разрез начинают от заднего края дельтовидной мышцы и доводят до локтевого отростка (на 5—6 см выше). После рассечения кожи, подкожной жировой клетчатки и фасции раздвигают латеральную и длинную головки трехглавой мышцы и проникают между ними. В глубине лежит лучевой нерв, который берут на резиновые держалки. После этого можно свободно без риска субпериостально выделять костные отломки (рис. 4, 5).

4. Задний доступ к средней трети диафиза плечевой кости.
а — линия разреза: б — разъединение волокон трехглавой мышцы, по задненаружной поверхности плечевой кости виден лучевой нерв.
5. Выделение лучевого нерва на всем протяжении раны после рассечения кожи, подкожной клетчатки и фасции.
Т.А. Ревенко, В.Н. Гурьев, Н. А. Шестерня
Операции при травмах опорно-двигательного аппарата
Опубликовал Константин Моканов
Источник
Техника заднего доступа к плечевой кости
а) Основные показания:
• Переломы
• Псевдоартрозы
• Опухоли
• Воспаления
Задний доступ к плечевой кости, разрез кожи.
б) Положение пациента и разрез для заднего доступа к плечевой кости. Пациент лежит на животе с отведенной, согнутой в локте рукой. Под плечо подложена подушка. Операционное поле обкладывается так, чтобы руку во время операции можно было свободно перемещать.
Разрез кожи начинается на тыльной стороне в зависимости от выбранного размера доступа на 3 см дистальнее акромиона и продлжается до верхушки локтевого отростка. После рассечения подкожного слоя фасцию трехглавой мышцы отделяют от локтевого отростка проксимально посредине, волокна трехглавой мышцы тупо — пальцами — сдвигают к середине и затем остро отсекают.
В глубине раны прощупываются (примерно в середине плеча) проходящий из проксимально-медиального в дистально-латеральном направлении лучевой нерв и глубокая артерия плеча. Сосудисто-нервный пучок поднимается и осторожно отводится в латеральном направлении. Проксимальнее выполняется дальнейшая диссекция трехглавой мышцы, вначале тупо, затем распатором. Сосудисто-нервный пучок при этом можно поднимать распатором, осторожно смещая в медиальном и дистальном направлениях.
в) Релиз лучевого нерва. При необходимости релиза лучевого нерва ножницами из проксимального в дистальном направлении рассекается латеральная межмышечная перегородка с остатком сросшейся медиальной головки трехглавой мышцы, после чего достигается визуализация лучевого нерва.
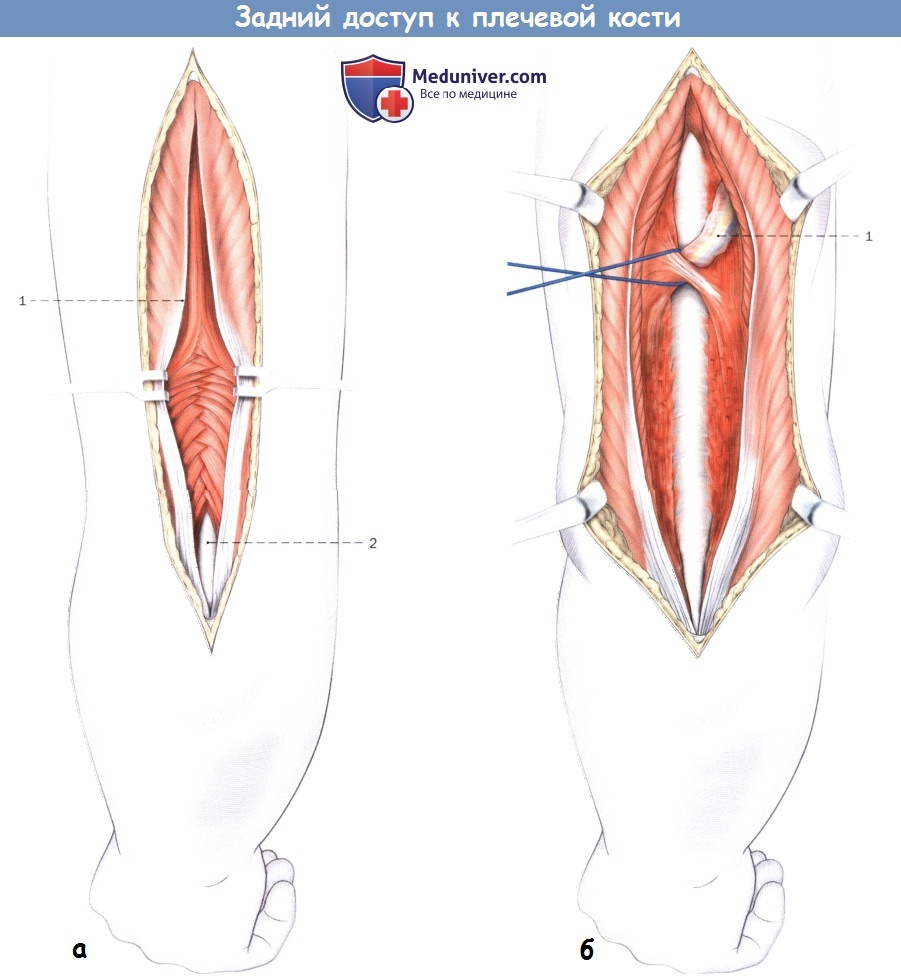
а — Рассечение трехглавой мышцы.
1. Трехглавая мышца плеча
2. Плечевая кость
б — Выделение лучевого нерва с сопутствующими сосудами.
1. Лучевой нерв
г) Анатомия заднего доступа к плечевой кости. Задняя сторона плеча покрыта поверхностным и глубоким мышечным слоем трехглавой мышцы. Поверхностный слой состоит из длинной и латеральной головки трехглавой мышцы, в дистальном сегменте объединяющихся в совместное сухожильное прикрепление. Дистальнее борозды лучевого нерва почти вся задняя сторона плеча покрыта медиальной головкой трехглавой мышцы.
Лучевой нерв и сопутствующая глубокая артерия плеча проходят в борозде в дистальном направлении и проникают через латеральную межмышечную перегородку, чтобы попасть на сгибательную поверхность плеча. Схема доступа с дорсальной стороны представлена на рисунке ниже.
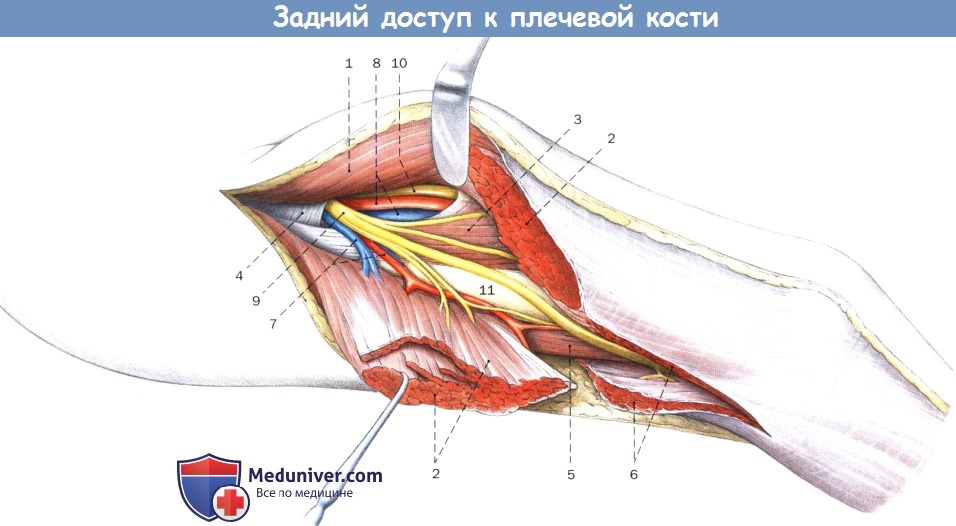
Анатомия средней и задней части тела плечевой кости с лучевым нервом.
Для лучшего выделения лучевого нерва удалена латеральная головка трехглавой мышцы плеча.
Обратите внимание на положение и ход локтевого нерва и плечевой артерии медиальнее трехглавой мышцы плеча.
1. Длинная головка трехглавой мышцы плеча
2. Латеральная головка трехглавой мышцы плеча
3. Медиальная головка трехглавой мышцы плеча
4. Сухожилие широчайшей мышцы спины
5. Плечевая мышца
6. Плечелучевая мышца
7. Глубокая артерия, вена плеча
8. Плечевая артерия, вена
9. Лучевой нерв
10. Локтевой нерв
11. Тело плечевой кости
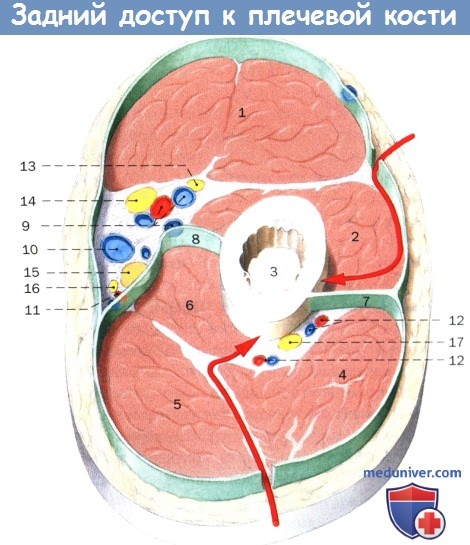
Схема поперечного среза через проксимальную часть плеча.
Дорсальный и латеральный доступы отмечены стрелками (правая рука).
1. Двуглавая мышца плеча
2. Плечевая мышца
3. Плечевая кость
4. Латеральная головка трехглавой мышцы плеча
5. Длинная головка трехглавой мышцы плеча
6. Медиальная головка трехглавой мышцы плеча
7. Латеральная межмышечная перегородка
8. Медиальная межмышечная перегородка
9. Плечевая артерия, сопутствующие вены
10. Медиальная подкожная медиальная вена
11. Верхняя локтевая коллатеральная артерия, вена
12. Глубокая артерия, вена плеча
13. Мышечно-кожный нерв
14. Срединный нерв
15. Локтевой нерв
16. Медиальный кожный нерв предплечья
17. Лучевой нерв
д) Ушивание раны. После установки дренажа Редона фасция трехглавой мышцы ушивается непрерывным швом.
е) Риски. При диссекции на латеральной стороне можно повредить лучевой нерв и медиально-дистально локтевой нерв. Перед рассечением расположенной в глубине медиальной головки трехглавой мышцы нужно следить, чтобы не были повреждены исходящие от лучевого нерва мышечные ветви. В проксимальной части раны оберегают расположенные дистальнее дельтовидной мышцы кожные ветви.
— Читайте далее «Техника дистального заднего доступа к плечевой кости»
Источник
Показания.
При закрытых переломах плечевой кости с успехом применяют консервативный метод лечения (гипсовая повязка, лечебные шины и др.), и Только в отдельных случаях по вынужденным показаниям прибегают к операции. Операцию проводят, когда не удается сопоставить отломки при поперечных, винтообразных переломах, что часто бывает обусловлено интерпозицией мышц между отломками.
Повреждение или ущемление лучевого нерва также является показанием к ревизии нерва и остеосинтезу. К остеосинтезу прибегают при лечении ложных суставов. Для фиксации отломков применяют стержни, винты, пластинки и др.
Противопоказания.
Внутренний остеосинтез не показан у больных, находящихся в тяжелом состоянии (шок, большая кровопотеря и др.), при наличии местных и общих воспалительных заболеваний, а также во всех случаях, где нет возможности добиться прочной фиксации фрагментов (многооскольчатые переломы, выраженный остеопороз и др.).
Оперативные доступы.
Обнажение диафиза плечевой кости может быть проведено с передненаружного, заднего и внутреннего доступов. При внутреннем остеосинтезе (пластинки, винты и др.) чаще применяют передненаружный доступ.
Передненаружный доступ.
Разрез кожи проводят по sulcus bicipitalis lateralis с продолжением на sulcus cibitalis lateralis (рис. 35). В дистальной части разрезом в промежутке между brachialis и brachioradialis обнажают лучевой нерв и, не беря на держалку, его осторожно частично выделяют, чтобы хирург четко знал его локализацию.
Оперировать в средней или нижней трети плеча, не выделив лучевой нерв и не видя его, нельзя, ибо возможно его пересечение. Через промежуток между наружной головкой трехглавой мышцы плеча и наружным краем двуглавой мышцы плеча выходят на плечевую кость. Экономно субпериостально обнажают отломки. При необходимости выделения верхней трети плечевой кости разрез можно продлить кверху в промежутке между краями дельтовидной и большой грудной мышцами.
Задний доступ к диафизу плечевой кости.
Этот доступ удобен для обнажения нижней трети плечевой кости. Положение больного — на животе. Разрез начинают от переднего края места прикрепления дельтовидной мышцы и продолжают дистально по средней линии задней поверхности плеча.
При остеосинтезе отломков диафиза плечевой кости предпочтение следует отдавать стабильному остеосинтезу пластинками, при винтообразных переломах — винтам и, если их применить нет возможности, фиксацию осуществляют штифтами или балками.
Остеосинтез пластинками.
Для остеосинтеза отломков плеча применяют компрессирующую пластинку Демьянова и пластинки Каплана-Антонова, Сиваша, Ткаченко и др. со съемными контракторами. Показаниями к их применению являются поперечные или близкие к ним переломы на протяжении диафиза плечевой кости при неэффективности консервативного лечения.
Методика.
Осуществляют наркоз. Положение больного — на спине. Делают передненаружный операционный разрез с обнажением лучевого нерва. Доступ к отломкам проводят по передней или задней их поверхности, отслаивая надкостницу вместе с мягкими тканями только в области установления пластинки. Отломки точно сопоставляют. Пластинку укладывают по передней поверхности плеча, чтобы она равномерно располагалась на отломках.
Достигают компрессии между отломками и окончательно закрепляют пластинку винтами. Кость и конструкцию прикрывают мышечной тканью, на которую после этого помещают нерв. В послеоперационном периоде применяют иммобилизацию гипсовой торакобрахиальной повязкой.
При применении массивных пластинок Ткаченко, закрепленных 7 — 8 винтами (рис. 36), иммобилизацию проводят наружной лонгетой и только в течение первых 2 нед.
Остеосинтез винтами.
Фиксируют винтообразные и косые переломы, когда линия излома больше диаметра плечевой кости в 1,5 — 2 раза. Обычно достигают точной репозиции и достаточной фиксации применением двух винтов. В послеоперационном периоде на весь срок консолидации применяют иммобилизацию гипсовой торакобрахиальной повязкой.
Интрамедуллярный остеосинтез.
Этот метод обездвиживания отломков плечевой кости можно проводить, когда перелом находится на расстоянии не менее 6 см от суставных концов.
Техническое оснащение: 1) стержни для внутрикостной фиксации (Богданова, желобоватые, из набора «Остеосинтез» и др.); 2) насадка; 3) однозубые крючки; 4) небольшие долота; 5) плоскогубцы.
Методика.
Перед операцией подбирают соответствующей длины и толщины стержни. Длина должна быть такой, чтобы стержень полностью заполнил костномозговую полость одного и другого фрагментов и выступал над костью на 1 — 1,5 см для удобства извлечения. Длина стержня при введении его через центральный отломок должна быть на 3 — 4 см меньше длины плеча, а диаметр —6 —7 мм. При введении стержня через периферический отломок длина его должна быть на 4—6 см короче плеча, а диаметр — 6 — 1 мм. Толщина стержня должна быть на 1 мм меньше диаметра костномозговой полости.
При интрамедуллярном введении стержня следует учитывать, что костномозговая полость плечевой кости имеет наибольшую ширину в верхней трети, а в дистальной трети суживается до 6 — 9 мм. В поперечном сечении костномозговая полость имеет овальную форму. При введении стержня через проксимальный отломок можно использовать достаточно толстый и ригидный стержень, а через дистальный — ограниченной толщины и пластинчатый, чтобы он по мере введения мог легко изгибаться.
Введение штифта через проксимальный отломок.
Прямой способ введения гвоздя выполняют следующим образом. Обнажают отломки в области перелома, затем определяют локализацию большого бугорка, и над ним делают разрез кожи и тупо расслаивают подлежащие мягкие ткани. Немного кзади от sulcus bicipitalis lateralis шилом формируют отверстие по направлению к костномозговой полости плечевой кости. Через это отверстие вбивают стержень до появления его из костномозговой полости. Отломки точно сопоставляют, стержень продвигают на всю длину в костномозговой полости периферического отломка. Необходимо стремиться не только прочно фиксировать отломки, но и обязательно получить тесный контакт между ними. Если лучевой нерв был выделен, то, зашивая рану в области перелома, его не следует располагать непосредственно на кости.
Ретроградный способ введения гвоздя выполняют следующим образом: обнажают отломки, в костномозговую полость проксимального отломка вводят стержень до появления его над кожей области большого бугорка. Кожу над выстоящей частью стержня рассекают и его продвигают через проксимальный отломок, чтобы осталась выстоящей его часть не более 1 см. Отломки сопоставляют, и стержень вбивают на всю длину костномозговой полости периферического отломка с таким расчетом, чтобы над большим бугорком он выстоял на 1 см. Следят за достижением прочного остеосинтеза и тесного контакта между отломками.
Введение штифта через дисталъный отломок.
Обнажают место перелома. Второй разрез длиной 5 — 6 см делают над локтевой ямкой через кожу, подкожную клетчатку и сухожилие трехглавой мышцы. Сгибают руку больного в локтевом суставе. Отступя проксимальнее верхнего края локтевой ямки на 1 — 1,5 см, просверливают отверстие в кортикальном слое, чтобы оно проникало в костномозговую полость. Для облегчения введения штифта долотом выбивают в кости желобок. Через просверленное отверстие вводят стержень до места перелома, сопоставляют отломки, и стержень продвигают на всю длину проксимального отломка. В месте введения стержень должен выстоять из кости на 2 см.
Необходимо учитывать, что при применении внутрикостного остеосинтеза плечевой кости штифтом часто не удается добиться прочной фиксации отломков, и нередко образуется диастаз между ними, что объясняется особенностями анатомического строения костномозговой полости, поэтому в послеоперационном периоде необходима иммобилизация гипсовой торакобрахиальной повязкой или лечебной шиной.
Остеосинтез балками.
Осуществляют наркоз. Положение больного — на спине. Через передненаружный операционный разрез обнажают отломки и тщательно их сопоставляют. Паз длиной на 0,5 — 1 см больше балки делают на наружной поверхности кости. Конец балки с клювом внедряют в костномозговую полость короткого отломка и затем балку полностью забивают в паз. Дополнительное крепление конструкции осуществляют шплинтами или винтами. В послеоперационном периоде применяют иммобилизацию гипсовой торакобрахиальной повязкой до консолидации перелома.
Особенности остеосинтеза при открытых (огнестрельных и неогнестрельных) переломах плеча.
Операционный разрез часто определяется характером раны. Осуществляют первичную хирургическую обработку раны. С целью адаптации отломков в необходимых случаях прибегают к экономной их резекции (рис. 37). Фиксацию отломков проводят по одному из вышеописанных способов. После остеосинтеза кость обязательно прикрывают здоровыми мышцами. Рану хорошо дренируют толстыми трубками и обкалывают антибиотиками. В послеоперационном периоде показана иммобилизация гипсовой торакобрахиальной повязкой. При благоприятном течении раневого процесса накладывают отсроченные швы.
К остеосинтезу чаще прибегают после заживления раны, когда угроза гнойных осложнений значительно снижается.
С.С. Ткаченко
Источник