Оптимальной для выявления перелома ладьевидной кости запястья является
Переломы ладьевидной кости кисти
Ладьевидная кость — это одна из небольших костей запястья. Ее перелом чаще всего возникает при падении на отведенную руку. Симптомами перелома ладьевидной кости являются боль и отек в области тотчас выше основания большого пальца. Боль может усиливаться, когда вы попытаетесь взять что-либо пальцами или всей кистью.
Лечение переломов ладьевидной кости зависит от тяжести и локализации перелома и может быть как консервативным, так и хирургическим. Часть ладьевидной кости отличается плохим кровоснабжением, и перелом может в еще большей степени его нарушать, что осложняет процесс сращения перелома.
Лучезапястный сустав образован двумя костями предплечья — лучевой и локтевой, и восемью костями запястья. Кости запястья расположены в два ряда и образуют основание кисти. Каждый ряд состоит из четырех костей.
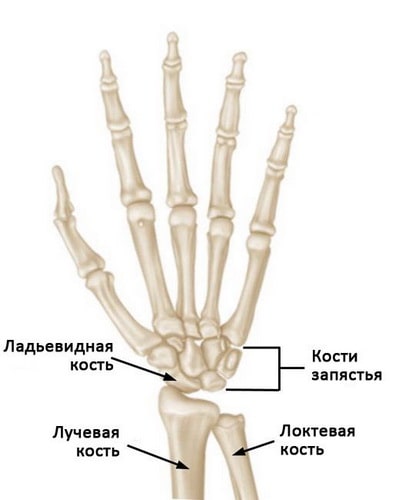
Нормальная анатомия кисти и лучезапястного сустава. Ладьевидная кость — это одна из небольших костей запястья.
Ладьевидная кость — это одна из костей запястья, расположенная со стороны большого пальца кисти и сочленяющаяся непосредственно с лучевой костью. Эта кость выполняет важную роль в обеспечении движений и стабильности лучезапястного сустава. Кость получила свое название благодаря вытянутой и изогнутой форме, напоминающей греческую ладью.
Проще всего найти ладьевидную кость, отведя большой палец в сторону. Кость располагается в области углубления, образованного сухожилиями, идущими к большому пальцу. Эта область называется «анатомической табакеркой» и именно здесь отмечается наибольшая болезненность при переломе ладьевидной кости.
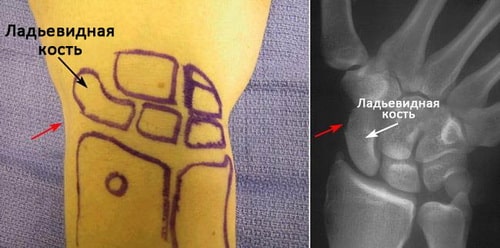
Локализация ладьевидной кости запястья. Красными стрелками отмечена область анатомической табакерки.
ВИДЫ ПЕРЕЛОМОВ ЛАДЬЕВИДНОЙ КОСТИ КИСТИ
+
Переломы ладьевидной кости обычно классифицируются в зависимости от локализации в пределах кости. Наиболее часто перелом происходит в центральной части кости, называемой «талией». Также возможны переломы проксимального или дистального полюса ладьевидной кости.
Переломы подразделяются в зависимости от выраженности смещения фрагментов.
- Переломы без смещения. При таких переломах фрагменты кости сохраняют свое правильное положение.
- Переломы со смещением. При этих переломах костные фрагменты смещаются, между ними может формироваться промежуток или они могут накладываться друг на друга.
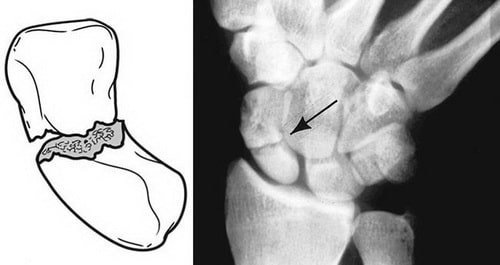
Схематичное изображение и рентгенограмма перелома ладьевидной кости в области ее «талии». Это наиболее частая локализация перелома.
Перелом ладьевидной кости обычно происходит при падении на выпрямленную руку, когда вы приземляетесь с опорой на разогнутую кисть. При таком механизме травмы также может ломаться дистальный конец лучевой кости.
Подобные повреждения могут возникать при занятиях спортом или автомобильных авариях.
Переломы ладьевидной кости встречаются во всех возрастных группах, в т.ч. у детей. Специфических факторов риска или заболеваний, которые увеличивают вероятность таких переломов, не существует. В некоторых исследованиях показано, что использование специальной защиты при занятиях такими видами спорта, как роликовые коньки или сноуборд, снижает риск переломов в области лучезапястного сустава при травме.
Симптомы перелома ладьевидной кости
+
Переломы ладьевидной кости обычно приводят к появлению боли и отека в области анатомической табакерки у основания большого пальца кисти. Боль может усиливаться при движениях в лучезапястном суставе и 1 пальце, либо когда вы пытаетесь что-либо взять кистью.
При отсутствии деформации лучезапястного сустава перелом ладьевидной кости может быть неочевиден. При некоторых переломах боль выражена незначительно, и перелом может быть пропущен или ошибочно принят за повреждение связок.
Боль, которая не проходит в течение нескольких дней после травмы, может быть признаком перелома. В таких случаях важно обратиться к врачу. Раннее и правильное лечение перелома ладьевидной кости позволяет предотвратить ряд возможных осложнений.

Симптомы перелома ладьевидной кости обычно локализуются в области анатомический табакерки у основания большого пальца.
ДИАГНОСТИКА ПЕРЕЛОМА ЛАДЬЕВИДНОЙ КОСТИ
+
Физикальное обследование
В ходе осмотра доктор расспросит вас о состоянии вашего здоровья в целом и попросит описать ваши симптомы. Также он попросит вас рассказать об обстоятельствах вашей травмы.
Затем доктор осмотрит лучезапястный сустав. При большинстве переломов ладьевидной кости будет болезненность непосредственно в области этой кости, т.е. в анатомической табакерке. Также доктор обратит внимание на такие возможные признаки, как:
- Отек
- Кровоизлияния
- Ограничение движений
Дополнительные исследования
Рентгенография. Это основной метод диагностики переломов ладьевидной кости, позволяющий в т.ч. оценить смещение фрагментов. Также рентгенография назначается для исключения любых других переломов.
В некоторых случаях перелом ладьевидной кости не виден на рентгенограмме. Если доктор подозревает такой перелом, но не видит его на рентгенограмме, он может порекомендовать вам иммобилизацию лучезапястного сустава в течение 2-3 недель с последующей повторной рентгенографией. Нередко по истечении этого периода перелом ладьевидной кости становится виден на рентгенограмме. В течение всего этого периода вы должны носить гипс или брейс и избегать тех видов физической активности, которые могут усугубить возможную проблему.
Магнитно-резонансная томография (МРТ). МРТ позволяет получить более детальные изображения костей и мягких тканей запястья. Иногда МРТ позволяет увидеть перелом ладьевидной кости раньше, чем он становится виден на рентгенограммах.
Компьютерная томография (КТ). Это весьма информативный метод диагностики переломов, позволяющий более точно оценить в т.ч. характер смещения фрагментов ладьевидной кости. Информация, полученная при КТ, поможет доктору выбрать наиболее оптимальную тактику лечения.
Лечение переломов ладьевидной кости
+
Выбор метода лечения переломов ладьевидной кости определяется несколькими факторами:
- Локализация перелома в пределах кости
- Смещение фрагментов
- Давность травмы
Консервативное лечение
Переломы дистального полюса. Переломы дистального полюса ладьевидной кости, т.е. ближе к основанию большого пальца, обычно хорошо срастаются в течение нескольких недель при соответствующей иммобилизации и ограничении физической активности. Эта часть ладьевидной кости хорошо кровоснабжается, т.е. здесь есть все условия для хорошего заживления перелома.
При таких переломах выполняется иммобилизация лучезапястного сустава и большого пальца кисти гипсовой или полимерной фиксирующей повязкой.
Сроки заживления перелома у разных пациентов могут быть разные. Процесс заживления контролируется повторными рентгенологическими или другими исследованиями.
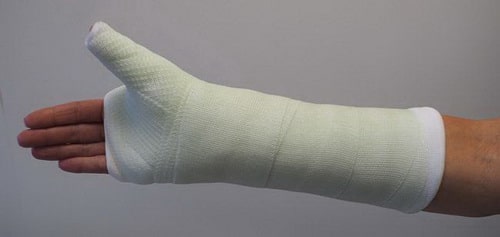
При некоторых переломах ладьевидной кости для удержания фрагментов на период их заживления выполняется иммобилизация, включающая предплечье, лучезапястный сустав и большой палец.
Переломы проксимального полюса. Если ладьевидная кость ломается в своей центральной части (талия) или ближе к лучевой кости (проксимальный полюс), сращение фрагментов может быть проблематичным в связи с не очень хорошим кровоснабжением этой части ладьевидной кости.
Иммобилизация в таких случаях может включать и локтевой сустав, чтобы максимально ограничить движения кости и стабилизировать фрагменты.
Хирургическое лечение
При переломе ладьевидной кости в области талии или проксимального полюса, либо при смещении фрагментов доктор может порекомендовать хирургическое лечение. Целью операции является восстановление нормального положения и стабилизация фрагментов с целью создания оптимальных условий для заживления перелома.
Репозиция. При операции в условиях анестезии доктор добивается восстановления правильного положения фрагментов. В некоторых случаях для этого выполняется небольшой разрез или используются специальные инструменты. В других случаях выполняется полноценный доступ и фрагменты репонируются под контролем глаза. Возможна репозиция фрагментов под контролем небольшой видеокамеры, называемой артроскопом.
Внутренняя фиксация. Для фиксации фрагментов в правильном положении до полного их сращения используются металлические конструкции — винты и/или спицы.
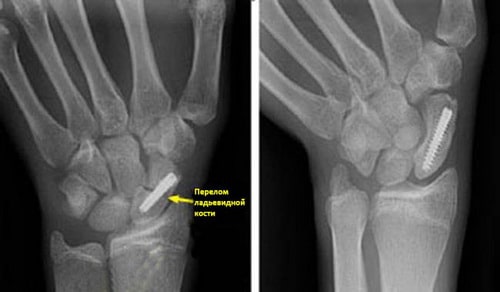
(Слева) На рентгенограмме представлен перелом ладьевидной кости, фиксированный винтом. (Справа) Эта рентгенограмма сделана через 4 месяца после операции. Перелом полностью консолидировался.
Место и размер доступа зависят от локализации перелома ладьевидной кости. Иногда для введения винта или спицы достаточно небольшого разреза. В других случаях необходим полноценный доступ, обеспечивающий адекватную репозицию фрагментов под контролем глаза. Разрез может выполняться по тыльной или ладонной поверхности запястья.
Современные малоинвазивные хирургические вмешательства
При определенных типах переломов мы применяем очень небольшие доступы (менее 1,0 см), через которые выполняют репозицию перелома и фиксацию его винтом в правильном положении. Такая операция выполняется под постоянным рентгенологическим контролем.
Кроме того, доктор может ввести в сустав небольшую камеру, называемую артроскопом, и визуализировать перелом на экране монитора. Такой метод помогает контролировать репозицию и фиксацию перелома и позволяет уменьшить объем хирургической травмы.
Сегодня ведется много исследований различных вариантов костных трансплантатов и костных заместителей, стимулирующих регенерацию костной ткани. Также ведутся исследования костных морфогенетических белков, участвующих в нормальных процессах перестройки костной ткани.
Костная пластика. В некоторых случаях может быть показана костная пластика в сочетании с внутренней фиксацией или без таковой. Костная пластика предполагает помещение здоровой костной ткани в область перелома. Она стимулирует регенерацию костной ткани и сращение перелома. Для забора костного материала можно использовать лучевую кость этого же предплечья или бедро.
Реабилитация после операции
+
Вне зависимости от выбранного метода лечения вам может быть рекомендовано ношение шины или гипса до 6 месяцев или до сращения перелома. В отличие от большинства других переломов переломы ладьевидной кости срастаются медленно. В течение всего периода заживления вы должны избегать следующих видов активности (если только это не разрешит доктор):
- Поднятие, перенос и другие манипуляции с грузами весом более 0,5 кг
- Броски/метание предметов этой рукой
- Занятие контактными видами спорта
- Лазание по деревьям
- Занятие такими видами деятельности, которые связаны с риском падения на кисть, например, катание на коньках или прыжки с трамплина
- Работа с тяжелыми или вибрирующими инструментами
- Курение (может замедлять или препятствовать сращению перелома)
У некоторых пациентов после перелома ладьевидной кости ограничиваются движения в лучезапястном суставе. Чаще всего подобная проблема возникает при длительной иммобилизации или более обширных вмешательствах.
На протяжении всего периода реабилитации необходимо уделять внимание сохранению движений в пальцах кисти. Доктор предложит вам комплекс упражнений или направит вас к физиотерапевту, который поможет вам максимально восстановить подвижность и силу лучезапястного сустава и кисти.
Несмотря на адекватно проводимое лечение и значительные усилия как со стороны врачей, так и самого пациента, полная функция лучезапястного сустава может так и не восстановиться.
Возможные осложнения при неправильном лечении
+
Несращение
Состояние, когда фрагменты кости не срастаются, называется «ложным суставом». Такое осложнение при переломах ладьевидной кости встречается чаще, чем при других переломах, что связано с особенностями кровоснабжения ладьевидной кости. Для сращения фрагментов очень важно сохранение хорошего кровоснабжения, поскольку кровь является источником кислорода и всех необходимых для сращения костей компонентов.
В случаях несращения перелома ладьевидной кости доктор может рекомендовать операцию и костную пластику. Существует несколько вариантов такой костной пластики. В случаях ложных суставов могут использоваться костные трансплантаты, имеющие собственное кровоснабжение (васкуляризированные трансплантаты). При коллапсе (т.е. уменьшении размеров) фрагментов для восстановления формы кости могут использоваться структурные трансплантаты, например, из бедренной кости.
Аваскулярный некроз
При переломах ладьевидной кости, особенно переломах со смещением, кровоснабжение кости нарушается. При значительном нарушении кровоснабжения одного из фрагментов или полном его прекращении кость лишается питания и ее клетки погибают. В таких условиях нормальное сращение невозможно. Это состояния называется «аваскулярный некроз».
Наиболее эффективным методом лечения подобного состояния является костная пластика васкуляризированным костным трансплантатом до момента, когда разовьется выраженный коллапс кости или остеоартрит лучезапястного сустава.
Остеоартроз
Ложный сустав или аваскулярный некроз ладьевидной кости может вести к остеоартрозу лучезапястного сустава. Это состояние характеризуется изнашиваем и повреждением суставного хряща.
Симптомы остеоартрита включают:
- Боль
- Скованность
- Ограничение движений
- Боль при физической нагрузке
Лечение остеоартроза направлено в первую очередь на купирование симптомов заболевания. Это могут быть нестероидные противовоспалительные средства или безрецептурные анальгетики, фиксация лучезапястного сустава и отказ от видов активности, усиливающих боль в суставе. Иногда купирования болевого синдрома можно добиться за счет введения в сустав кортикостероида.
Если консервативное лечение оказывается неэффективным, доктор может порекомендовать операцию. Предложено несколько вариантов хирургического лечения остеоартрита лучезапястного сустава.
ПРИМЕРЫ ВЫПОЛНЕННЫХ В НАШЕЙ КЛИНИКЕ ОПЕРАЦИЙ НА ЛУЧЕЗАПЯСТНОМ СУСТАВЕ
+
ПОЧЕМУ ВАМ НЕОБХОДИМО ЛЕЧИТЬСЯ У НАС?
+
Видео о нашей клинике травматологии и ортопедии
Первичная консультация врача травматолога-ортопеда, к.м.н. — 1500 рублей
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Хирургическое лечение переломов ладьевидной кости — от 39500 рублей до 59500 в зависимости от сложности перелома
- Пребывание в клинике (стационар)
- Анестезия (наркоз или проводниковая анестезия)
- Операция: Остеосинтез перелома ладьевидной кости кисти
- Расходные материалы (винты от ведущих мировых производителей)
* Анализы для операции в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязка, снятие послеоперационных швов
Источник
б) при переломе диафиза только лучевой кости обязательно получить
на рентгенограмме изображение лучезапястного сустава
в) при переломе диафиза только локтевой кости обязательно получить
на рентгенограмме изображение локтевого сустава
г) переломы диафизов обеих костей предплечья
обычно не сопровождаются разрывом луче-локтевых суставов
046. Перилунарный вывих кисти характеризуется смещением
а) полулунной кости
б) всех костей запястья
в) всех костей запястья за исключением полулунной кости
г) всех костей запястья за исключением ладьевидной кости
047. Наиболее частым видом травмы костей запястья является
а) перелом полулунной кости
б) перилунарный вывих кисти
в) перелом ладьевидной кости
г) перелом трехгранной кости
048. Оптимальной для выявления перелома ладьевидной кости запястья является
а) прямая проекция
б) ладонная косая проекция
в) тыльная косая проекция
г) боковая проекция
049. Вколочение отломков характерно для перелома шейки бедра
а) субкапитального аддукционного
б) субкапитального абдукционного
в) базального
г) чрезвертельного
050. При подозрении на перелом вертлужной впадины
дополнительно необходимо использовать
а) проекцию с отведением по Лауэнштейну
б) косые проекции
в) прямую заднюю проекцию с ротацией бедренной кости наружу
г) правильно б) и в)
051. Для переломов шейки бедренной кости не характерны
а) смещение по длине с захождением отломков
б) ротация наружу
в) ротация внутрь
г) смещение под углом, открытым внутрь
052. При повреждении менисков коленных суставов информативны
а) рентгенография в типичных проекциях
б) рентгенография в косых проекциях
в) томография
г) контрастирование полости коленного сустава
053. Для абдукционного механизма травмы голеностопного сустава
не характерен
а) спиралевидный перелом дистального конца малоберцовой кости
б) поперечный перелом внутренней лодыжки
или разрыв дельтовидной связки
в) поперечный перелом наружной лодыжки
г) разрыв межберцового синдесмоза
054. Рентгенологическими симптомами
при компрессионном переломе пяточной кости
являются все перечисленные, кроме
а) уменьшения пяточно-суставного угла
б) увеличения пяточно-суставного угла
в) уплотнения структуры пяточной кости
г) выявления линии перелома
055. Изолированные вывихи обычно возникают
а) в шейном отделе позвоночника
056. Решающим для распознавания и определения вида
вывиха шейных позвонков является соотношение
г) суставных отростков
057. Основным рентгенологическим симптомом
оскольчатого разрывного перелома атланта (перелома Джефферсона)
является
б) то же с обеих сторон
058. Для II шейного позвонка характерны
д) правильно в) и г)
059. «Защелкивание» суставных отростков происходит
а) при подвывихе
б) при верховом вывихе
в) при сцепившемся вывихе
г) правильно а) и б)
060. К признакам, обычно сопровождающим клиновидную компрессию
тела позвонка, относятся
а) деформация переднего контура в виде ступеньки или угла
б) узелки Шморля
в) уплотнение костной структуры
г) увеличение передне-заднего размера тела
д) правильно а) и в)
061. При дифференциальной рентгенодиагностике
клиновидной деформации тела позвонка в пользу нарушения
его формирования свидетельствует все перечисленное, кроме
а) скошенность верхней замыкающей пластинки
б) скошенность нижней замыкающей пластинки
в) узелки Шморля
г) плавный ход переднего контура тела без ступенек и углов
062. Наиболее характерным повреждением L3-L5 позвонков является
а) клиновидная компрессия тела
б) изолированный перелом дуги
в) оскольчатый разрывной перелом тел
г) перелом остистых отростков
063. Для оскольчатого разрывного перелома поясничных позвонков
не характерно
а) клиновидная деформация тела
б) разрыв обеих замыкающих пластинок
в) снижение высоты прилежащего межпозвоночного диска
г) увеличение горизонтального размера тела поврежденного позвонка
064. «Стабильным» повреждением позвоночника является
а) клиновидная компрессия тела позвонка
б) двусторонний перелом дуги аксиса
в) перелом зубовидного отростка аксиса
г) переломо-вывих грудного позвонка
065. Рентгенологическими симптомами
травматического повреждения межпозвоночного диска являются
а) расширение межпозвоночного пространства
б) сужение межпозвоночного пространства
в) смещение вышележащего позвонка
г) расширение межпозвоночного отверстия
д) правильно б) и в)
066. Перелом поперечного отростка позвонка чаще наблюдается
а) в шейном отделе
б) в грудном отделе
в) в поясничном отделе
г) в шейном и грудном отделе
067. Для перелома поперечных отростков характерно смещение отломков
а) под углом
б) боковое
в) по длине
068. Наиболее ранним проявлением костной мозоли
при диафизарных переломах является
а) нежная облаковидная параоссальная тень
б) сглаженность краев отломков
в) уплотнение краев отломков
г) ухудшение видимости линии перелома
069. Наиболее убедительно свидетельствует о несрастающемся переломе
а) отсутствие параоссальной мозоли
б) длительно прослеживающаяся линия перелома
в) склеротическое отграничение краев отломков
г) выраженный регионарный остеопороз
070. Из перечисленных переломов шейки бедра
не срастается без оперативного остеосинтеза
а) субкапитальный абдукционный
б) субкапитальный аддукционный
в) базальный
г) чрезвертельный
071. Для ложного сустава не характерны
а) сглаженность и закругление концов отломков
б) склероз по краям отломков
в) длительно прослеживающаяся щель между отломками
г) зазубренность концов отломков
072. Поражению от механической перегрузки в здоровом скелете
чаще всего подвергаются все перечисленные, кроме
а) плюсневых костей
б) ребер
в) большеберцовых костей
г) тазовых костей
д) дистальных отделов малоберцовых костей
073. Наиболее частой локализацией поражений костей от перегрузки
в здоровом скелете является
а) шейка бедренной кости
б) большеберцовая кость
в) плюсневые кости
г) малоберцовая кость
074. Для ранней стадии болезни Дойчлендера характерны
а) тонкая косая линия просветления в корковом слое
б) мелкоочаговое разрежение коркового слоя
в) деформация головки плюсневой кости
г) нежная периостальная реакция
д) правильно а) и г)
075. Ранние изменения при болезни Дойчлендера чаще всего выявляются
а) в прямой проекции
б) в боковой проекции
в) в косой проекции
г) правильно а) и б)
076. Озлокачествлению может подвергаться
а) хондроматоз костей
б) мраморная болезнь
в) несовершенный остеогенез
г) спондило-эпифизарная дисплазия
077. Рентгенологическую картину,
сходную с остеобластическими метастазами рака, имеет
а) остеопойкилия
б) фиброзная дисплазия
в) диафизарные гиперостозы
г) эпифизарная дисплазия
078. Патологические переломы могут возникать
а) при диафизарных гиперостозах
б) при мраморной болезни
в) при мелореостозе
г) при спондило-эпифизарной дисплазии
079. Указания на семейно-наследственный характер заболевания отсутствуют
а) при фиброзной дисплазии
б) при экзостозной дисплазии
в) при спондило-эпифизарной дисплазии
г) при диафизарных гиперостозах
080. Патологическим костеобразованием,
напоминающим картину саркомы, осложняется
а) фиброзная дисплазия
б) хондроматоз костей
в) несовершенный остеогенез
г) мраморная болезнь
081. Сочетание костных изменений с гемангиомами мягких тканей наблюдается
а) при мраморной болезни
б) при хондроматозе костей
в) при экзостозной дисплазии
г) при спондило-эпифизарной дисплазии
082. Элементы прилежащих мягких тканей могут подвергаться оссификации
а) при фиброзной дисплазии
б) при мелореостозе
в) при хондроматозе костей
г) при диафизарных гиперостозах
083. Осложниться патологической перестройкой («ползучим переломом») может
в) фиброзная дисплазия
084. Дегенеративно-дистрофические изменения в суставах рано присоединяются
а) к эпифизарной дисплазии
085. Симметричным поражением костей характеризуется
б) множественные диафизарные гиперостозы
086. Симптомом вздутия кости сопровождается
в) фиброзная дисплазия
087. Гиперостоз характерен
г) для мелореостоза
088. Корковой слой в участках поражения может прерываться
б) при хондроматозе костей
089. Известковые включения в пораженных участках наблюдаются
а) при хондроматозе костей
090. Наименее характерной локализацией для фиброзной дисплазии являются
а) длинные кости кистей и стоп
091. Поражение длинных костей кистей и стоп наиболее характерно
а) для хондроматоза костей
092. Для деформирующей остеодистрофии Педжета
характерно все перечисленное ниже, кроме
г) разрушения коркового слоя на всю толщину с симптомом обрыва
093. Пятнисто-хлопьевидный рисунок костной структуры
при деформирующей остеодистрофии Педжета характерен
в) для костей свода черепа
094. В начальной стадии развития деформирующей остеодистрофии Педжета
выявляются
а) диффузное гомогенное разрежение структуры кости
095. Для деформирующей остеодистрофии Педжета
характерно все перечисленное, кроме
в) колоколоподобной деформации грудной клетки
096. При деформирующей остеодистрофии Педжета не наблюдается
г) системное поражение скелета
097. При деформирующей остеодистрофии Педжета
не наблюдается
г) деструкция половины тела позвонка
098. Для деформирующей остеодистрофии Педжета
не характерно
г) вздутие тела позвонка
099. Отсутствие рентгенологических изменений
со стороны костно-суставного аппарата в первые 2-3 недели
с последующей быстрой динамикой рентгенологической картины
характерно
а) для острых неспецифических воспалительных процессов
100. Для гематогенного гнойного остеомиелита в длинных костях
характерно поражение
в) метафиза
101. Наиболее ранним рентгенологическим признаком
гематогенного остеомиелита является
а) мелкоочаговая деструкция коркового слоя
б) остеосклероз
в) периостальная реакция
г) изменения в прилежащих мягких тканях
102. Изменения со стороны кости и надкостницы
при гематогенном остеомиелите у взрослых появляются в сроки
а) 7-10 дней
б) 2-3 недели
в) 1-1.5 месяца
г) 2 месяца
103. Ранняя периостальная реакция при гематогеном остеомиелите имеет вид
а) линейной тени
б) полоски периостальных наслоений
в) слоистый
г) спикулоподобный
104. При переходе гематогенного остеомиелита в хроническую стадию
периостальные наслоения
а) нарастают в объеме
б) подвергаются обратному развитию
в) сливаются с кортикальным слоем
г) правильно б) и в)
105. Остеосклероз при гнойном остеомиелите появляется
а) через 2-3 недели
б) через 2-3 месяца
в) через полгода
г) через год
106. Гиперостоз характерен
а) для острой стадии остеомиелита
б) для подострой стадии остеомиелита
в) для хронической стадии остеомиелита
107. Костный секвестр рентгенологически характеризуется
а) повышением интенсивности тени
б) уменьшением интенсивности тени
в) хотя бы частичным отграничением от окружающей костной ткани
г) обязательным отграничением от окружающей костной ткани
на всем протяжении
д) правильно а) и г)
108. Из приведенных утверждений неправильно
а) в условиях антибактериального лечения участок остеонекроза
при остеомиелите не обязательно секвестрируется
б) наличие секвестра свидетельствует об обострении остеомиелита
в) секвестр является признаком хронического остеомиелита
109. Наиболее частым осложнением гематогенного остеомиелита является
а) эпифизеолиз
б) гнойный артрит
в) озлокачествление
110. Для кортикального остеомиелита характерны все перечисленные признаки,
кроме
а) локализации в диафизе длинной кости
б) эксцентрического расположения относительно поперечника кости
в) гиперостоза
г) локализации в метафизе длинной кости
111. При локализации остеомиелита в плоских и губчатых костях отсутствует
а) деструкция
б) остеосклероз
в) секвестр
г) периостальная реакция
112. Костный абсцесс Броди возникает
а) в диафизе
б) в метафизе
в) в метаэпифизе
г) в эпифизе
113. Туберкулезный остит чаще всего возникает
а) в эпифизе
114. Для туберкулезного остита характерны
а) деструкция костной ткани
115. Туберкулезный остит в области тазобедренного сустава локализуется
г) правильно б) и в)
116. Из приведенных утверждений неправильны
в) уплотнение костной структуры не наблюдается
при туберкулезных поражениях костей
г) для туберкулезных поражений костей характерно чередование
очаговой деструкции и пятнистого остеосклероза
д) правильно в) и г)
117. Для туберкулеза наиболее характерны секвестры
а) губчатые
118. Туберкулез, как правило, сопровождается периостальной реакцией
г) в диафизе длинной кости
119. Для воспалительных поражений позвоночника — спондилитов
не характерны
д) правильно а) и г)
120. Выберите из нижеприведенных утверждений правильное
а) расширение паравертебральных мягких тканей
характерно только для воспалительных заболеваний позвоночника
б) может наблюдаться и при опухолях позвоночника
в) может иметь место при переломах позвонков
г) правильно б) и в)
121. Наиболее ранним рентгенологическим симптомом
при неспецифическом спондилите грудной локализации является
а) разрушение замыкающей пластинки тела позвонка
б) снижение межпозвоночного диска
в) расширение паравертебральных мягких тканей
г) оссифицирующая реакция передней продольной связки
122. Наиболее ранним рентгенологическим симптомом
при неспецифическом спондилите поясничной локализации является
а) разрушение замыкающей пластинки тела позвонка
б) снижение высоты межпозвоночного диска
в) деформация контура поясничной мышцы
г) оссифицирующая реакция передней продольной связки
123. В пользу неспецифического спондилита
при дифференциальной диагностике с туберкулезным спондилитом
свидетельствуют все перечисленные ниже признаки, кроме
а) разрушения смежных отделов тел соседних позвонков
б) отсутствия изменений рентгеноло гической картины
на высоте заболевания с последующей быстрой динамикой
в) оссифицирующей реакции передней продольной связки
г) остеосклероза через 2.5 месяца после начала заболевания
124. Чаще всего поражаются сифилисом
а) позвонки
б) бедренные кости
в) большеберцовые кости
г) тазовые кости
125. Искривление оси длинных костей наблюдается
а) при раннем врожденном сифилисе
б) пр