Оптимальным методом лечения неправильно сросшегося перелома костей голени является
 28.01.2016
28.01.2016
Лечение больных с неправильно сросшимися переломами костей голени, осложненными хронической гнойной инфекцией
Высокая частота неудовлетворительных результатов лечения больных с костно-суставной патологией, осложненной гнойной инфекцией,указывает на необходимость разработки альтернативных подходов к лечению остеомиелита на основе анализа особенностей патогенетических механизмов данного заболевания.
Высокая частота неудовлетворительных результатов лечения больных с костно-суставной патологией, осложненной гнойной инфекцией,указывает на необходимость разработки альтернативных подходов к лечению остеомиелита на
основе анализа особенностей патогенетических механизмов данного заболевания.
Возможности успешного решения столь сложной проблемы и теоретическим обоснованием занимаются в НИИ СП имени Н.В.Склифосовского новых методик чрескостного остеосинтеза, базирующихся на создании комплекса оптимальных условий и управляемой регуляции пластическими и регенераторными возможностями организма. Применение их позволило без свободной трансплантации устранить в один этап хронический остеомиелит,ортопедическую патологию, на устранение которой обычно требовалась многократная госпитализация больных и целый ряд травматичных операций.
Под наблюдением находилось 110 больных с неправильно сросшимися переломами костей голени, осложненными хроническим остеомиелитом. Большинство больных -100 (90,9%) были трудоспособного возраста.
Остеомиелит развился вследствие открытых переломов у 81 больного и закрытых — у 29.Давность заболевания колебалась от 6 месяцев до 24 лет. Длительность заболевания была связана не только с трудностями лечения свежих
переломов, но и возникающих в процессе лечения различных осложнений: остеомиелита, незаживающих ран, рубцов кожи. Ранее безуспешно оперированы все больные, каждому произведено от одной до 14-и операций (всего 474).
Большинство неудовлетворительных исходов лечения наступало после лечения переломов традиционными методами с применением металлоостеосинтеза, чрескостного остеосинтеза аппаратами различных конструкций.
У всех больных имелся вяло текущий хронический процесс со свищами (88) или ранами, дном которых являлась кость.
Вследствие неоднократных операций у 92 больных развилось укорочение нижней конечности, а у 75 отмечалась осевая деформация сегмента. Как следствие множественных предшествующих операций у всех больных имелись выраженные рубцовые изменения кожи. Длительные сроки предшествующей иммобилизации гипсовыми повязками и неоднократные
оперативные вмешательства явились причиной развития стойких контрактур и анкилозов смежных суставов у 92 больных (83,6%).
С целью объективной оценки состояния больным проводилось комплексное клиническое и лабораторное обследование.
Для правильного выбора лечебной тактики предложена классификация, которая базировалась на характеристиках как неправильно сросшегося перелома, так и гнойного очага. Очевидно, что реабилитация больных с неправильно сросшимися переломами, осложненными хроническим остеомиелитом, преследовала два основных момента: ликвидацию гнойного очага и устранение ортопедической патологии. Обе задачи должны быть решены в возможно короткий срок и иметь наименьшую вероятность рецидива. Анализ наблюдений показал, что для этого необходимо в первую очередь ликвидировать гнойный процесс.
Коррекцию ортопедической патологии можно выполнять параллельно или, в редких случаях, вторым этапом.
Для более точного определения границ и степени поражения кости гнойно-некротическим процессом наряду с клинико-
рентгенологическими данными использовали радионуклидный метод. Об активности остеомиелитического процесса наиболее надежно можно судить исследуя уровень кровоснабжения и минерального обмена в костной ткани и в
патологическом очаге. Радионуклидная диагностика поражений костей основана на способности фосфатных соединений интенсивно включаться в минеральный обмен, связаться с гидроксилапатитом кальция и накапливаться преимущественно в пораженных структурах костной ткани, в которых наблюдался более интенсивный по сравнению со здоровыми участками
кости минеральный обмен. При исследовании костной ткани в поврежденном сегменте определялась зона повышенной гиперфиксации радиофармпрепарата (РФП).
Очаги гиперфиксации имели различную величину в зависимости от протяженности воспалительного процесса. Для большей точности определяли число импульсов не только над очагом воспаления, но и в нескольких симметричных участках больной и здоровой конечности:очаг воспаления, прилежащий метафиз, здоровый участок кости. Выявлены три степени распространенности процесса: I — гиперфиксация препарата наблюдалась преимущественно в
области воспаления; II степень — поглощение РФП было значительным в месте воспаления и прилежащем метафизе; III степень — накопление РФП в прилежащем метафизе и здоровом участке кости высокое, максимальная концентрация
радионуклида соответствовала очагу воспаления.
Проводилось исследование состояния иммунологического фона больных с данной патологией. Анализ результатов исследований показал,что как результат длительной интоксикации в организме больных хроническим остеомиелитом развивалось состояние выраженного напряжения иммунологических защитных механизмов, что проявлялось существенным дефицитом Т системы при компенсаторном повышении активности В системы иммунитета. Отмечались
2 группы больных с резким снижением этих показателей и менее выраженными.
В предоперационном периоде у всех обследованных больных длительная хроническая интоксикация и обширная тканевая деструкция в очаге воспаления способствовала формированию существенных изменений тканевого метаболизма. Так, закономерно выявлялось достоверное повышение как активности гликолитических ферментов, так и содержания в крови метаболитов углеводного обмена. Кроме того, увеличивается экскреция с мочой общего гидроксипролина, гекзозаминов, неорганического фосфата, при четкой тенденции к сокращению выделения кальция.
На основании предложенной классификации,распространенности остеомиелитического процесса по данным радионуклидных исследований, давности заболевания, наличия инородных тел выработаны показания к различным методикам чрескостного остеосинтеза:
а) секвестрэктомия с ревизией свищевых ходов, гнойных затеков и по возможности их иссечением;
б)секвестрэктомия и монолокальный дистракционный остеосинтез для удлинения и исправления деформации;
в) секвестрэктомия и билокальный последовательный дистракционно-компрессионный остеосинтез.
Нами предложены, разработаны и внедрены методики реконструкции голеностопного сустава при хроническом остеомиелите суставного конца большеберцовой и таранной кости; при остеомиелите суставного конца, анкилозе и
деформации голеностопного сустава; при сочетании неправильно сросшегося перелома костей голени и остеомиелите пятки.
Нами предложен способ прогнозирования рецидива хронического остеомиелита, заключающийся в определении закономерности при снижении уровней показателей Т-клеточного и В-гуморального иммунитета в конце периода
дистракции, в начале фиксации. 36 больным с первичным иммунодефицитом и при диагностике рецидива воспаления проводились краткие курсы специфической и неспецифической иммунизации гамма-глобулином, стафилококковым анатоксином, Т-активином (по общепринятой схеме).
Всем больным проводилось рентгенологическое и радиологическое исследование. В начальный период дистракции повышенное накопление меченого препарата в диастазе свидетельствовало об усилении обменных процессов
в участке наиболее активного образования новой кости, а равномерное распределение РФП по всему регенерату указывало на то, что образование новой кости происходило с одинаковой интенсивностью по всему диастазу. В процесса
дистракции протяженность зоны повышенного накопления препарата постепенно увеличивалась, распределение РФП в ней становилось неоднородным. Максимальная величина накопления препарата в регенерате соответствовала
срединной зоне просветления, которая сохранялась весь период удлинения. В периферических отделах регенерата, содержащих структурно более зрелую кость, накопление РФП было ниже. На рентгенограммах часто контурировали
облаковидные тени у концов фрагментов, прослеживалась их продольная ориентация. По краю регенерата определялись прерывистые кортикальные пластинки. Повышенное кровоснабжение оперированной конечности сохранялось весь период дистракции. В процессе фиксации распределение РФП становилось более однородным за счет снижения величины активности в центре. Происходила органотипичная перестройка первичной костной структуры.
Минерализация регенерата в период фиксации шла более быстрым темпом, чем во время дистракции. К концу фиксации повышенное кровоснабжение оперированной конечности постепенно снижалось. На рентгенограммах: плотность вновь сформированной кости была близка к прилежащим участкам костей. Аппарат снимался при отсутствии подвижности в области регенерата, его однородности, непрерывных кортикальных пластинах и минерализации не ниже 65%.
На начальных этапах чрескостного остеосинтеза опасность внутрисосудистого тромбообразования у больных временно усиливалась в ответ на оперативное вмешательство с проведением спиц. Однако, уже к периоду окончания дистракции уровень напряжения гематокоагулогического потенциала волнообразно снижался и уже к окончанию периода фиксации, практически, нормализовался во всех исследуемых нами показателях и достигал уровней здоровых доноров. По толерантности к гепарину, тромбиновому и парциально тромбопластиновому времени он достигал даже уровней здоровых доноров.
Увеличение в крови фибриногена и высокую активность ее фибриназы мы рассматривали как подтверждение оптимизации процесса формирования новых фибробластов. Приближение к уровню нормы в общем кровотоке свободного
гепарина с антимикробной активностью при окончании периода фиксации связывали с усилением механизмов, предупреждающих внутрисосудистое свертывание у условиях гиперкоагуляции.
Следовательно, методы медицинской реабилитации у больных хроническим остеомиелитом с ортопедической патологией костей голени характеризовались положительной динамикой стабилизации показателей гемостаза и фибринолиза, что подтверждало высокую физиологичность применяемых методов чрескостного остеосинтеза. Закономерное купирование опасности внутрисосудистого тромбообразования уже в период дистракции подтверждали возможность существенной активизации чрескостным остеосинтезом компенсаторно-защитных адаптационных механизмов у больных.
Изучено состояние минерального, углеводного, белкового обмена и гормонального фона на этапах лечения.
При анализе результатов исследования выделены следующие закономерности:
1.У больных существенно выше уровня доноров активность ферментов гликолиза и содержание органических кислот в крови. На протяжении всего периода лечения методами чрескостного остеосинтеза интенсивность процессов
гликолиза достоверно превышала исходный уровень и возвращалась к нему лишь в конце периода фиксации.
2. Уровень экскреции с мочой метаболитов белкового и минерального обменов указывал на преобладание у больных коллагено и неколлагеновых белков и существенного повышения уровня фиксации тканями новооб-разующегося костного регенерата кальция и неорганического фосфата, особенно на завершающих этапах остеосинтеза.
3. Гормональная активность у больных хроническим остеомиелитом существенно превышала уровень здоровых доноров. После оперативного вмешательства в первые месяцы у больных отмечали резкое усиление синтеза гормонов передней долей гипофиза, надпочечников и паращитовидных желез. Достоверно высоким сохранялось выделение гормонов роста и кальцитонина на протяжении всего периода формирования и созревания костного регенерата.
4. Высокая клиническая результативность разработанных методик чрескостного остеосинтеза базировалась на системной активации тканевого метаболизма.
Исходы реабилитационного лечения больных с неправильно сросшимися переломами костей голени и хроническим остеомиелитом изучены со сроком наблюдения до одного года у всех, а в сроки от 1 до 12 лет — у 81. В течение 2-
3 месяцев после снятия аппарата перешли к полной нагрузке 73 больных (68,2%). В течение последующих трех месяцев 31 пациент стали полностью нагружать ногу. Только шестеро человек к этому времени вследствие наступивших осложнений не могли перейти к полной нагрузке. Несмотря на меры предосторожности при назначении функциональной нагрузки на конечность, в трех случаях в течение ближайших пяти-семи месяцев после снятия аппарата
появилась деформация в области регенерата, у двух — патологическая подвижность в области стыка отломков. Больным с деформациями регенерата произведена остеотомия малоберцовой кости, реостеосинтез аппаратом Илизарова:
средний срок фиксации составил 97 дней. Трем пациентам в сроки 6-8 месяцев после снятия аппарата для закрытия свищей произведена секвестрэктомия, свищи закрылись через 10-14 дней после операции.
Таким образом, значительная эффективность метода Илизарова обусловлена стимулирующим влиянием факторов напряжения растяжения,которые возбуждают регенерацию костной и мягких тканей, активизируют защитные механизмы, способствующие купированию гнойного процесса. Малая травматичность метода на фоне стимуляции иммуногенеза и резервных возможностей гомеостаза определяют материальную основу достижения лечебного эффекта без применения традиционных схем комплексной терапии остеомиелита.
Теги: перелом, остеосинтез, Склиф
234567
Начало активности (дата): 28.01.2016 09:57:00
234567
Кем создан (ID): 645
234567
Ключевые слова:
перелом, остеомиелит, Склиф
12354567899
Источник
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Панков И.О.
1
Салихов Р.З.
1
Нагматуллин В.Р.
1
Емелин А.Л.
1
Валитов И.А.
1
1 Государственное автономное учреждение здравоохранения «Республиканская клиническая больница» Министерства здравоохранения Республики Татарстан
Пронационно-эверсионные переломы дистального суставного отдела костей голени относятся к одним из наиболее часто встречающихся видов повреждений. При таком механизме травмы, как правило, имеет место чрес- или надсиндесмозный перелом малоберцовой кости, перелом внутренней лодыжки или разрыв дельтовидной связки, частичное или полное повреждение дистального межберцового синдесмоза. Осложнения, как правило, связаны с ошибками в диагностике и лечении переломов. При этом часто не выявляются повреждения дистального межберцового синдесмоза, а также не уделяется должного внимания особенностям переломов малоберцовой кости (наружной лодыжки). В статье представлена и аргументированно обоснована проблема лечения неправильно сросшихся пронационно-эверсионных переломов дистального суставного отдела костей голени. Показаны особенности чрескостного остеосинтеза спице-стержневыми аппаратами внешней фиксации при лечении пациентов. Проведен анализ исходов лечения 38 пациентов с указанным видом повреждений.
аппарат внешней фиксации
чрескостный остеосинтез
неправильно сросшиеся переломы дистального отдела костей голени
голеностопный сустав
1. Антониади Ю.В. Современные технологии в переломе лодыжки / Ю.В. Антониади, К.А. Бердюгин, А.Ф. Галяутдинов // Травматология и ортопедия России. – 2006. – № 2. – С. 22.
2. Бейдик О.В. Наружный чрескостный остеосинтез при повреждениях дистальных эпиметафизов костей голени / О.В. Бейдик, А.И. Горбаткин, В.В. Стадинов // Материалы VII съезда травматологов-ортопедов России. – Новосибирск, 2002. – Т. 1. – С. 391–392.
3. Доценко П.В. Лечение переломов лодыжек / П.В. Доценко, Р.А. Демокидов, С.В. Бровкин // Травматология и ортопедия XXI века : материалы VIII Съезда травматологов-ортопедов России. – Самара, 2006. – С. 173–174.
4. Каллаев Н.О. Сравнительный анализ оперативных методов лечения около- и внутрисуставных переломов и переломо-вывихов голеностопного сустава / Н.О. Каллаев, Е.Л. Лыжина, Т.Н. Каллаев // Вестник травматологии и ортопедии им. Н.Н. Приорова. – 2004. — № 1. – С. 32–35.
5. Клюквин И.Ю. Анализ результатов лечения больных с открытыми переломами дистальных метаэпифизов костей голени / И.Ю. Клюквин, И.Ф. Бялик, О.П. Филиппов, Р.С. Титов // Травматология и ортопедия XXI века : материалы VIII Съезда травматологов-ортопедов России. – Самара, 2006. – С. 210.
6. Ковалев П.В. Напряженный спице-винтовой остеосинтез переломов лодыжек / П.В. Ковалев, Г.Ш. Дубровин, М.Е. Дорошев, С.А. Меченков // Травматология и ортопедия XXI века : материалы VIII Съезда травматологов-ортопедов России. – Самара, 2006. – С. 211-212.
7. Крупко И.Л. Переломы области голеностопного сустава и их лечение / И.Л. Крупко, Ю.И. Глебов. – Л. : Медицина, 1972. – 158 с.
8. Лоскутов А.Е. Хирургическое лечение застарелых повреждений голеностопного сустава : автореф. дис. … д-ра мед. наук. – Киев, 1990. – 37 с.
9. Оганесян О.В. Применение модифицированного шарнирно-дистракционного аппарата при застарелых повреждениях голеностопного сустава / О.В. Оганесян, А.В. Коршунов // Вестник травматологии и ортопедии им. Н.Н. Приорова. – 2002. — № 3. – С. 83-87.
10. Сергеев С.В. Пяточно-таранно-большеберцовый артродез интрамедуллярным блокируемым штифтом / С.В. Сергеев, В.С. Папоян, О.Б. Гришанин // Сборник тезисов IX съезда травматологов-ортопедов России. – Саратов, 2010. – С. 785-786.
11. Тинчурина С.Г. Прогнозирование исходов тяжелых переломов области голеностопного сустава / С.Г. Тинчурина, Л.Ф. Шайдуков // Ортопед., травматол. – 1976. — № 12. – С. 16–19.
12. Leardini A. Geometric Model of Human Ankle Joint / A. Leardini, J.J. O’Connor, F. Catani // J. Biomech. – 1999. – V. 32 (6). – P. 585-591.
13. Souza L.J. Results of Operative Treatment of Displaced External Rotation – Abduction Fractures of the Ankle / L.J. Souza, R.B. Gustilla, T.J. Meger // J. Bone Joint Surg. – 1985. – V. 67A (4). – P. 1066-1074.
14. Yablon J.G. The Key Role of the Lateral Malleolus in Displaced Fractures of the Ankle / J.G. Yablon, F.B. Helber // J. Bone Joint Surg. – 1977. – V. 59A (4). – P. 169–173.
Введение. Переломы дистального суставного отдела костей голени относятся к одним из наиболее часто встречающихся видов повреждений. Частота их достигает до 20–40% всех переломов костей нижних конечностей [1; 2; 6; 7; 11-14] и до 60% переломов костей голени [10]. Среди всех переломов данной локализации подавляющее большинство составляют пронационно-эверсионные переломы. При таком механизме травмы имеют место чрес- или надсиндесмозный перелом малоберцовой кости (наружной лодыжки), перелом внутренней лодыжки или разрыв дельтовидной связки, повреждение дистального межберцового синдесмоза.
Различного рода осложнения и неудовлетворительные исходы лечения достигают 20% и более [3-5; 7-10]. Наиболее тяжелыми являются развитие посттравматического деформирующего артроза голеностопного сустава, а также комбинированного плоскостопия, значительно нарушающие функцию нижней конечности. Осложнения, как правило, связаны с ошибками в диагностике и лечении переломов – неустраненными при первичной репозиции или вторичными смещениями отломков и, отсюда, неправильным срастанием переломов дистального эпиметафиза костей голени.
Лечение неправильно сросшихся переломов дистального суставного отдела костей голени является одной из актуальных проблем травматологии. Как правило, такие переломы сопровождаются неустраненными подвывихами стопы кнаружи, а также повреждениями дистального межберцового синдесмоза. При этом в значительной степени нарушается опорно-динамическая функция нижней конечности.
Материалы и методы исследования. В отделении травматологии ГУ «Научно-исследовательский центр Татарстана «Восстановительная травматология и ортопедия» — в настоящее время отделение травматологии ГАУЗ «РКБ» МЗ РТ в 1996–2012 гг. находились на лечении 42 пациента с неправильно сросшимися пронационно-эверсионными переломами дистального суставного отдела костей голени, которым были произведены реконструктивно-восстановительные оперативные вмешательства. Диагностика повреждений основывалась на данных анамнеза, а также клинико-рентгенологического (включая данные рентгено-компьютерной и магнитно-резонансной томографии) обследования пациентов.
Целью оперативного лечения является достижение точной репозиции с устранением всех видов смещений и восстановлением анатомии поврежденного голеностопного сустава. При этом чрескостный остеосинтез по Г.А. Илизарову является методом выбора при неправильно сросшихся переломах костей конечностей. Методики чрескостного остеосинтеза обеспечивают восстановление конгруэнтности суставных поверхностей костей, коррекцию положения фрагментов в процессе лечения, стабильную фиксацию на период консолидации фрагментов костей и срастания мягких тканей сустава.
В клинике травматологии Центра разработаны и успешно применяются оригинальные компоновки аппаратов внешней фиксации на основе метода Г.А. Илизарова при различных неправильно сросшихся переломах дистального суставного отдела костей голени, а также методики оперативных вмешательств, обеспечивающие достижение точной репозиции с устранением всех видов смещений и восстановлением голеностопного сустава. При этом оперативная репозиция неправильно сросшегося перелома малоберцовой кости является ключевым моментом, обеспечивающим устранение всех видов смещений и восстановление анатомии сегмента конечности.
Чрескостный остеосинтез при неправильно сросшихся переломах малоберцовой кости (наружной лодыжки), повреждениях дистального межберцового синдесмоза, подвывихах стопы кнаружи.
Компоновка аппарата внешней фиксации состоит из кольцевой и полукольцевой опор комплекта Илизарова, соединенных между собой посредством резьбовых стержней, а также опоры подвижного репозиционного узла, который устанавливается со стороны малоберцовой кости на кольцевой опоре аппарата посредством резьбовых стержней с кронштейнами с возможностью перемещений в трех плоскостях (рис. 1).
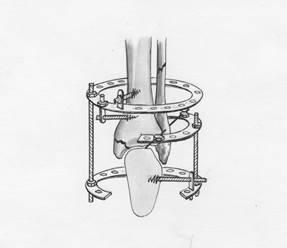
Рис. 1. Схема компоновки аппарата внешней фиксации при неправильно сросшихся пронационно-эверсионных переломах дистального суставного отдела костей голени.
При неправильно сросшихся переломах наружной лодыжки или малоберцовой кости производится корригирующая остеотомия по плоскости перелома, репозиция с восстановлением малоберцовой кости, а также анатомии поврежденного сегмента конечности.
В большеберцовую кость с медиальной стороны во фронтальной и кососагиттальной плоскостях на 6–8 см выше уровня голеностопного сустава вводятся два винта-стержня Шанца, в пяточную кость с наружной стороны вводится аналогичный винт-стержень Шанца, которые закрепляются в кольцевой и полукольцевой опорах аппарата внешней фиксации. Перемещениями по винтам-стержням достигается устранение смещения стопы в надтаранном суставе и создаются условия для репозиции малоберцовой кости, а также устранения избыточного диастаза в области межберцового синдесмоза. С целью репозиции наружной лодыжки (малоберцовой кости) и устранения разрыва дистального межберцового синдесмоза через ее дистальный отломок проводится спица с упором сзади наперед или вводится винт Шанца, которые закрепляются в опоре подвижного репозиционного узла. Перемещениями опоры по стержням в дистальном направлении достигается точная репозиция малоберцовой кости, при этом малоберцовая кость устанавливается соосно с большеберцовой, и таким образом создаются условия для устранения разрыва дистального межберцового синдесмоза. Перемещениями по спице или винту Шанца в опоре репозиционного узла устраняется избыточный диастаз в межберцовом сочленении. Остеосинтез внутренней лодыжки при ее переломе осуществляется спицей с упором, свободный конец которой выводится на боковую поверхность голени и закрепляется на кронштейне кольцевой опоры аппарата. Операция завершается контрольной рентгенограммой голеностопного сустава в прямой и боковой проекциях. Общий срок лечения в аппарате составляет 8 недель. При этом с учетом достигнутой репозиции и стабильной фиксации перелома через 4–5 недель после операции возможно удаление спицы или винта-стержня, проведенных через пяточную кость с частичным демонтажем аппарата с целью начала ранних активных движений в голеностопном суставе, что является профилактикой развития тугоподвижности и возможного деформирующего артроза сустава.
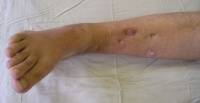
Клинический пример. Пациентка С., 1959 г.р., и/б № 3964, находилась на лечении в отделении травматологии НИЦТ «ВТО» с 13.10. по 30.10 2000 г. с диагнозом: неправильно сросшийся перелом н/3 малоберцовой кости, неустраненное повреждение межберцового синдесмоза левой голени, подвывих стопы кнаружи.
В анамнезе – травма левого голеностопного сустава 29.11 2000 г., упала, подвернув левую стопу. Лечилась в одной из больниц города. Диагноз: закрытый перелом н/3 малоберцовой кости, внутренней лодыжки, повреждение межберцового синдесмоза левой голени, подвывих стопы кнаружи. Операция: чрескостный остеосинтез аппаратом Илизарова 10.12.1999 г., аппарат снят 10.02.2000 г. В течение всего времени предъявляла жалобы на боли в области голеностопного сустава, значительные ограничения функции конечности. В клинику НИЦТ «ВТО» обратилась 13.10.2000 г. Клинически определялись отек, деформация дистальных отделов голени, ограничение активных и пассивных движений в суставе. На рентгенограмме левого голеностопного сустава выявлены неправильно сросшийся перелом н/3 малоберцовой кости, избыточный диастаз в межберцовом сочленении. 24.10.2000 г. произведена операция: корригирующая остеотомия н/3 малоберцовой кости, устранение разрыва межберцового синдесмоза левой голени, чрескостный остеосинтез аппаратом внешней фиксации. Аппарат демонтирован, снят 21.12.2000 г.; курсы восстановительного лечения. Наблюдение в динамике в течение 5 лет после операции показало полное восстановление функции нижней конечности. Исход лечения оценен как хороший (рис. 2 а, б, в, г).
а) 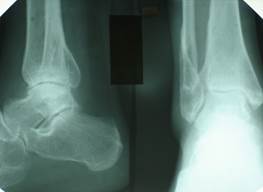 б)
б) 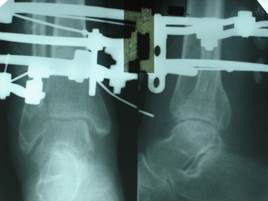
в) 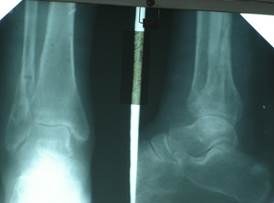 г)
г) 
Рис. 2. Рентгенограммы пациентки С., 1959 г.р., с неправильно сросшимся переломом н/3 малоберцовой кости, повреждением межберцового синдесмоза левой голени (а – до операции, б – в процессе лечения аппаратом внешней фиксации, в и г — исход лечения).
Результаты лечения и их обсуждение
Изучены результаты лечения 38 пациентов с неправильно сросшимися пронационно-эверсионными переломами дистального отдела костей голени, находившихся на лечении в клинике центра травматологии в 1996–2012 гг.; сроки наблюдений составили от 1 года до 10 лет. Результаты оценивались на основании данных клинико-рентгенологического обследования пациентов, а также оценки качества жизни, обусловленного здоровьем.
Применяемая нами комплексная система оценки исходов лечения включала следующие параметры: боль (отсутствие, наличие, степень интенсивности), возможность ходьбы, нагрузки конечности, активность пациента с восстановлением обычного ритма жизни, восстановление трудоспособности, отношение к спорту (что выявлялось на основании данных анамнеза); болезненность при пальпации и выполнении активных и пассивных движений в голеностопном суставе, деформацию, состояние мышц бедра и голени (наличие или отсутствие атрофии), восстановление оси конечности, местные сосудистые расстройства (отсутствие или наличие отеков), результаты измерения движений в голеностопном суставе в градусах, восстановление сводов стопы. При рентгенологическом исследовании оценивались качество репозиции неправильно сросшихся переломов дистального эпиметафиза костей голени после корригирующей остеотомии, сращение отломков, состояние рентгеновской суставной щели голеностопного сустава, отсутствие или наличие остеопороза. Результаты лечения приведены в таблице 1.
Таблица 1.
Результаты реконструктивно-восстановительных операций неправильно сросшихся пронационно-эверсионных переломов дистального суставного отдела костей голени.
№ | Вид повреждения | Оценка исходов лечения | Всего | |||
отл. | хор. | удовл. | неудов. | |||
1 | Неправильно сросшиеся переломы дистального отдела костей голени | 4 | 22 | 12 | — | 38 |
Как следует из данных таблицы, при неправильно сросшихся переломах дистального суставного отдела костей голени после проведения реконструктивно-восстановительных операций, из 38 случаев повреждений результаты оценены как отличные в 4 (10,5%), хорошие в 22 (57,9%), удовлетворительные в 12 (31,6%) случаях; неудовлетворительные исходы не отмечены. Полученные в 12 случаях удовлетворительные результаты лечения были связаны с развитием ограничения движений и деформирующего артроза голеностопного сустава, приведших к нарушениям функции нижней конечности, снижению активности и привычного ритма жизни пострадавших. Во всех случаях стойкая утрата трудоспособности не отмечалась.
Анализ результатов лечения пациентов с неправильно сросшимися переломами дистального суставного отдела костей голени после проведенных реконструктивно-восстановительных операций показал, что исходы зависят от вида и тяжести повреждения, качества и точности репозиции с восстановлением анатомии голеностопного сустава.
Таким образом, анализ результатов лечения 38 пациентов с неправильно сросшимися пронационно-эверсионными переломами дистального суставного отдела костей голени показал хорошие репозиционные возможности чрескостного остеосинтеза аппаратами внешней фиксации. Отличные и хорошие исходы отмечены в 26 (68,4%) из 38 случаев повреждений. Полученные в большинстве случаев положительные результаты позволяют считать данный метод лечения методом выбора при неправильно сросшихся переломах дистального отдела костей голени.
Рецензенты:
Ибрагимов Якуб Хамзинович, д.м.н., профессор кафедры травматологии и ортопедии ГБОУ ДПО «КГМА» Минздрава России, г. Казань.
Микусев Иван Егорович, д.м.н., профессор, профессор кафедры травматологии и ортопедии ГБОУ ДПО «КГМА» Минздрава России, г. Казань.
Библиографическая ссылка
Панков И.О., Салихов Р.З., Нагматуллин В.Р., Емелин А.Л., Валитов И.А. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ НЕПРАВИЛЬНО СРОСШИХСЯ ПРОНАЦИОННО-ЭВЕРСИОННЫХ ПЕРЕЛОМОВ ДИСТАЛЬНОГО ОТДЕЛА КОСТЕЙ ГОЛЕНИ // Современные проблемы науки и образования. – 2013. – № 2.;
URL: https://science-education.ru/ru/article/view?id=8785 (дата обращения: 10.08.2020).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник