Осложнения при лечении переломов костей конечностей
Осложнения, развивающиеся при переломах костей, можно разделить на две большие группы: 1) осложнения, связанные непосредственно с самим переломом кости; 2) осложнения, возникающие в процессе лечения перелома.
К первой группе осложнений относятся осложнения, которые связаны с повреждением окружающих место перелома кости тканей или прилежащих к сломанной кости органов. Это повреждение мышц, разрыв сосудов и нервов, повреждение вещества мозга при переломе костей черепа, плевры и ткани легкого при переломе ребер, мочевого пузыря и прямой кишки при переломе костей таза и пр. Многие из этих осложнений являются решающими факторами, определяющими исход перелома кости. Поэтому необходимо стремиться к обязательному их устранению. Следует отметить, что некоторые из этих осложнений могут возникнуть не в момент травмы, а произойти при неправильном оказании первой помощи пострадавшему и при нарушении правил транспортировки его в лечебное учреждение.
Вторая группа включает осложнения, которые развиваются в процессе неправильного лечения перелома. Эти осложнения могут развиться в зоне расположения перелома и в органах и тканях, не связанных непосредственно с местом локализации перелома.Так, неправильное сопоставление костных отломков может привести к не сращению перелома и развитию ложного сустава, или, наоборот, происходит неправильное сращение костных отломков с образованием избыточной костной мозоли. Неправильное сращение костных отломков вызывает деформацию конечности и нарушение ее функции. Образование избыточной костной мозоли может привести к сдавлению магистрального кровеносного сосуда и вызвать нарушение кровообращения в тканях органа, а сдавление ею нерва станет причиной мучительных болей.
Попадание инфекции в зону перелома во время открытого оперативного лечения его будет способствовать развитию гнойного процесса в костной ткани, что станет причиной инвалидности больного.
Осложнения, локализующиеся в органах и системах организма больного с переломом костей, бывают обусловлены нарушением принципа функциональности при лечении перелома и несоблюдением сроков продолжительности иммобилизации органов. К этим осложнениям относятся:
а) застойные явления в легких с развитием пневмонии, особенно у больных пожилого и преклонного возраста, вынужденных длительно соблюдать постельный режим;
б) развитие застойных явлений в конечностях, приводящих к развитию процесса тромбообразования в венах с последующей тромбоэмболией;
в) образование пролежней при плохом уходе за кожей больного, а также при сдавлении кожи гипсовой повязкой;
г) развитие мышечной атрофии и тугоподвижности суставов с ограничением в нем при чрезмерной продолжительности фиксации конечности и длительном ограничении движений в конечности.
В особую группу осложнений перелома костей следует выделить жировую эмболию, которая возникает в тех случаях, когда в кровеносном русле появляются дезэмульгированные капельки свободного жира. Четкой теории патогенеза жировой эмболии нет. Более подробно об этом осложнении будет сказано при изучении проблемы реаниматологии. В этой лекции хотелось бы подчеркнуть, что жировая эмболия возникает чаще при переломах крупных трубчатых костей и после операции металлоостеосинтеза.
Клинические проявления жировой эмболии многообразны. Различают легочную (наиболее тяжелую) форму жировой эмболии, мозговую и генерализованную. У больных появляются признаки мозговой, дыхательной недостаточности. При исследовании мочи больных с жировой эмболией в ней обнаруживают капли свободного жира.
Для профилактики жировой эмболии у больных с переломами костей большое значение имеет надежная иммобилизация конечностей, осторожное проведение всех этапов металлоостеосинтеза и применение концентрированных (10-20%) растворов глюкозы внутривенно.
Источник
1)
Травматический
шок
(обратить внимание на тяжесть шока при
переломе в зависимости от локализации,
вида перелома, сопутствующих
повреждений, возраста и т.д.).
2)
Кровопотеря:
разобрать степени возможных
кровопотерь в зависимости
от
вида, локализации перелома, сопутствующего
повреждения крупных сосудов, размозжения
мышц.
3)
Инфицирование
перелома (гнойная, анаэробная
инфекции, столбняк).
4)
Жировая
эмболия,
как редкое, но тяжелое осложнение
переломов, приеимущественно длинных
трубчатых костей. Жировая эмболия
развивается в течение нескольких
часов или суток с момента перелома
в связи с проникновением костного
жира в неспадающиеся поврежденные
костные вены Клинические признаки
жировой эмболии — сильное возбуждение,
чувство страха, одышка, давление в груди,
дыхание учащено, поверхностно, цианоз,
наличие капель жира в моче, мокроте).
Высокая летальность от жировой эмболии.
Недостаточная эффективность лечебных
мероприятий.
VIII. Диагностические ошибки при переломах костей конечностей обусловлены:
1)
Недостаточным клиническим исследованием:
а) просматривается сопутствующее
повреждение связочного аппарата,
сосудисто-нервных стволов.
2)
Неправильно выполненным рентгеновским
исследованием: а)несовпадение.рентгеновских
снимков с уровнем перелома; б)неправильная
укладка и проекция:
в)
нечеткость рентгеновского изображения.
Консервативное лечение переломов костей конечностей
I.
Основными
принципами консервативного
лечения больных с переломами костей
конечностей являются: 1) спасение жизни
больного; 2) сохранение конечности; 3)
восстановление анатомической формы
конечности (репозиция), 4) сращение
перелома; 5) восстановление функции
конечности и трудоспособности больного.
Обратить внимание студентов на
необходимость борьбы с шоком и
профилактикой его (всеми известными
средствами). Лечебные мероприятия по
спасению конечности направлены на
устранение опасности повреждения
магистральных сосудов и сдавления
тканей растущей гематомой, особенно
при закрытых переломах. В случае
достоверного распознавания повреждения
магистрального сосуда показана
экстренная операция — ревизия сосуда
с восстановлением или перевязкой
его с одновременной фиксацией
перелома. В остальных случаях по
выведении больного из шока избирается
один из методов консервативного
лечения. Последовательность выполнения
лечебных задач, разумеется, не
означает непременного разрыва во времени
их выполнения, наоборот, это предполагает
необходимость параллельного осуществления
нескольких лечебных задач или уменьшения
разрыва между ними.
Идеалом
явилось бы полное совмещение процессов
восстановления формы и функции, и
отражало бы направленность современных
принципов лечения переломов.
Для
консервативного лечения практически
нет противопоказаний, любой перелом,
любой локализации может лечиться
консервативными способами, однако, в
ряде случаев консервативное лечение
может оказаться не эффективным, в этих
случаях следует наиболее быстро решать
вопрос о показаниях к оперативному
лечению.
II.
Консервативное
лечение переломов
костей конечностей в травматологии
принято делить па следующие способы:
1) фиксационный;
2)
тракционный или функциональный или
метод скелетного вытяжения;
3)
тракционно-фиксационный.
1.
Фиксационный способ
лечения переломов костей конечностей
и его задачи:
1)
Обезболивание:может
быть местным в область перелома (в
гематому) вводится от 10-40 мл 1-2% раствора
новокаина. Наряду с положительными
качествами этого способа обезболивания,
есть и недостатки — невозможность
достигнуть полного расслабления мышц.
Из других способов обезболивания
эффективны: внутрикостная анестезия,
проводниковая блокада, внутривенный
наркоз, масочный наркоз (комбинированный).
Необходимо обратить внимание студентов
на недостатки и положительные качества
каждого из способов обезболивания,
возможные осложнения и меры их
профилактики.
2)
Одномоментная
репозициякостных
отломков (она может быть одно-, двух-,
трех-кратной, при этом следует помнить
об опасности грубых
повторных
манипуляций). Репозиция может осуществляться
или при помощи местныx
аппаратов (Свердлова, Соколовского и
др.), чаще выполняется руками и тогда
называется — ручной репозицией.
Одномоментная
репозиция и фиксация гипсовой повязкой
может быть
показанной:
а)
если по характеру перелома или локализации
его, нет надежды на эффективное выполнение
репозиции или в дальнейшем невозможно
будет удержать отломки в гипсовой
повязке;
б)
временное противопоказание по состоянию
кожных покровов (пузыри, ссадины,
пролежни, дерматит, выраженный отек
конечности);
в)
хронические заболевания кожи и
тяжелые нервно-сосудистые расстройства
(варикозные язвы, облитерующий эндартериит,
сирингомиелия, псориаз и др.), а также
преклонный возраст, сопутствующие
хронические
заболевания
сердечно-сосудистой системы, легких и
т.д.
Два
«золотых» правила репозиции:
1). Механизм репозиции противоположен
механизму
травмы и направлен на уравновешивание
функции мышц антагонистов и синергистов
(разобрать методику вправления при
различных переломах — шейки плеча,
бедра, костей предплечья в зависимости
от уровня перелома, костей голени,
внутрисуставных переломов лодыжек,
луча в типичном месте и т.д.). 2). Дистальный
отломок всегда вправляют_по проксимальному
(не наоборот!).
Привести правило репозиции ключицы,
перереломов
бедра в в/з, аддукционный чрезвертельный
перелом, др.
3)Фиксация
перелома после репозиции проводится
чаще всего гипсовой повязкой (преимущества
ее дешевая, легко накладывается,
моделируется и снимается, при правильном
наложении надежно удерживает
костные
отломки, не вызывает мокнутья, мацераций,
адсорбирует на себе пот), которая
накладывается по следующим правилам:
1) фиксируется не менее
2-х
смежных суставов; 2) желательно в
средне-физиологическом положении; 3)
повязку накладывают плотно на кожу
(кроме детей); 4) для контроля кровообращения
оставляют открытыми пальцы. Разобрать
виды гипсовых повязок (циркулярные,
торакобрахеальные, кокситные, корсетные,
лонгетные, мостовидные, У-образные,
окончатые и т.д.). Обратить внимание
студентов на возможные осложнения
(сдавление тканей, ишемия, некроз
конечности, очень редко
—
экзема на гипс) и предупреждение их.
Коротко указать о возможности приименения
синтетических материалов (Полевик,
Scotchcast
и др.), отметив их
отрицательные
и положительные свойства. Признаки
угрожающей ишемии в .
циркулярных
повязках: боль, отек, нарушение
чувствительности, движений, синюшность,
похолодание.
4) Сроки
сращения перелома —
происходит в различные сроки, индивидуальные
для каждого сегмента конечности и
зависят от тяжести перелома, качества
репозиции, фиксации, общего соматического
состояния больного. Критерии сращения:
исчезновение отека, болей в месте
перелома,
ощущение
целости конечности; окончательно вопрос
о сращении решается по
данным
рентгенографии без гипсовой повязки —
по переходу костных балочек
встречных
отломков костей, по плотности
костной мозоли. Существуют биохимические
тесты (УНИИТО).
5)
Восстановление
функции конечности —проводится
после снятия гипсовой повязки путем
консервативных реабилитационных
мероприятий (массаж, лечебная физкультура,
физиотерапия, грязелечение, водолечение
и т.д.), сроки их назначения, количество
процедур. После снятия гипсовой
повязки возможно использование ортезов
и функциональных ортезов.
6) Восстановление
трудоспособности —этот
вопрос решает ВКК, ВТЭК по представлению
документов лечащим врачом. Сроки
лечения переломов костей длительны.
Трудоспособность может быть восстановлена
не полностью и определяется так: утрачена
профессиональная трудоспособность;
утрачена общая трудоспособность;
временная утрата трудоспособности
(долечивание); частичная утрата
трудоспособности (трудоустройство);
инвалидность (1 гр., II
гр.,
III
гр.) постоянная или временная.
Соседние файлы в предмете Травматология и ортопедия
- #
- #
- #
- #
- #
- #
Источник
Теоретически все началось с R. Danis, ученика A. Lambotte, которому принадлежит термин «остеосинтез». R. Danis разработал теорию биомеханически стабильного остеосинтеза и сформулировал принципы анатомической реституции кости и ранней мобилизации пациента («Theorie et practique de l’osteosynthese», 1949).
В 1958 году сформулировали четыре принципа лечения переломов, которые должны соблюдаться не только при использовании метода внутренней фиксации, но и при переломах вообще. Принципы заключаются в следующем:
- анатомическое вправление фрагментов перелома, особенно при внутрисуставных переломах;
- стабильная фиксация, предназначенная для восполнения местных биомеханических нарушений;
- предотвращение кровопотери из фрагментов кости и из мягких тканей путем атравматичной оперативной техники;
- активная ранняя безболезненная мобилизация мышц и суставов, прилежащих к перелому, и предотвращение развития «переломной болезни».
Необходимо помнить, что лечение шока и повреждений, которые угрожают жизни пациента, имеют приоритет перед любой операцией на кости. Переломы черепа, позвоночника, политравма требуют незамедлительного вмешательства. Переломы проблемных зон, такие как суставы, осложненные диафизарные переломы, требуют лечения не позднее 4-5 дней после травмы. Менее проблемные переломы: закрытые, простые диафизарные, переломы по принципу зеленой ветки, переломы лопаток – позволяют отложить оперативное вмешательство на срок до 14 дней.
Почему применение гипсовых повязок ошибочно?
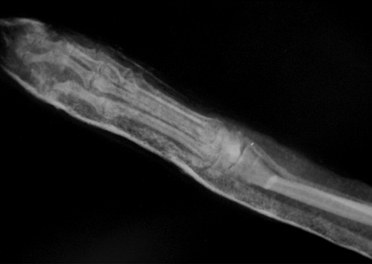
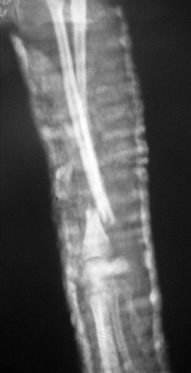 Рис. 1. Перелом эпифиза лучевой и
Рис. 1. Перелом эпифиза лучевой и
Рис. 2. Вторичное смещение костных отломков локтевой кости.
- низкая устойчивость соединения отломков (после наложения гипсовой повязки сохраняется подвижность фрагментов до 2 град. при допустимых 0,5);
- невозможно создать компрессию (рис. 1);
- повреждение мягких тканей (пролежни, нарушение трофики);
- нарушение кровообращения в результате резкого ограничения функции поврежденной конечности;
- контрактура суставов;
- ограничение функции поврежденной конечности;
- вторичное смещение костных отломков (Рис. 2);
- отсутствие точной полной репозиции;
- несоответствие принципам функционального лечения переломов;
- атрофия мягких тканей;
- является фактором дополнительного беспокойства для животного;
- несращения, псевдоартроз.
Применение гипсовых повязок при лечении переломов противоречит принципам стабильно-функционального остеосинтеза, т.к. не обеспечивает комплекса оптимальных условий заживления перелома: нет сопоставления отломков, отсутствует высокая жесткость фиксации отломков, нарушено кровоснабжение и не сохранены функции поврежденной конечности.
Основные осложнения, с которыми приходится сталкиваться ветеринарному врачу при лечении переломов, это:
- замедленное (неполное) сращение и несрастание (Рис.3,4);
- остеомиелит;
- порочное срастание костной ткани;
- патологические процессы при переломе;
- саркома в месте перелома;
- жировая эмболия.
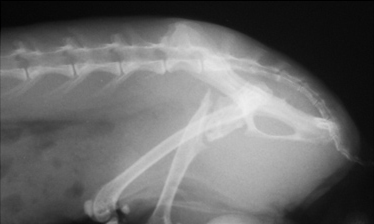
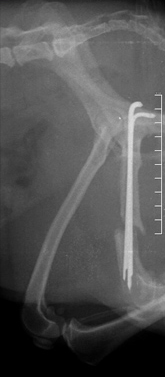 Рис. 3. Рис. 4.
Рис. 3. Рис. 4.
При замедленном (неполном) сращении и несрастании необходимо понимать факторы, оказывающие влияние на время, отведенное для заживления перелома. К таким факторам относят:
- возраст (плохая минерализация, чрезмерная ломкость, плохая способность к регенерации у старых животных, «мягкие» кости у молодых);
- метод лечения (неадекватная стабилизация перелома, нарушение принципа стабильного и функционального остеосинтеза);
- тип перелома (чрезмерный дефект участка перелома: нежизнеспособный фрагмент кости, потерянный имплантат);
- поражение кости (когда имеет место инфекционный процесс); сопутствующие патологии (системные или местные болезни, идиопатические факторы).
Заключение о том, что перелом срастается медленно или не срастается вовсе, может быть сделано на основании рентгенологического исследования. Здесь можно выделить следующие особенности:
- при замедленном срастании: сохраняющаяся линия перелома при наличии признаков протекания процессов заживления; открытая мозговая полость; неровные поверхности линии перелома; отсутствие склероза.
- при несрастании: промежуток между концами сломанной кости; закрытая мозговая полость; склероз; гипертрофия или атрофия концов кости.
Несрастание перелома классифицируется по системе Вебера-Сича, описанной в 1976 г. Согласно этой классификации несрастание переломов делят на две группы: биологически активные (жизнеспособные) и биологически неактивные (нежизнеспособные). Эти две группы подразделяют на более специализированные по причине их возникновения и рентгенологическому проявлению:
Биологически активные несрастания
- Гипертрофическое несрастание (мозоль в виде «конечности слона»). Происходит мощное формирование мозоли, но ей не удается соединить концы кости обычно из-за ротационной неустойчивости (Рис. 5, 6).
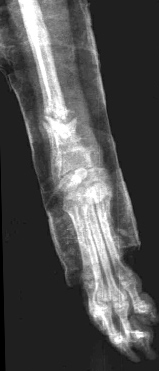
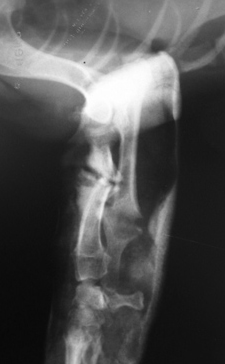
Рис. 5, 6. Гипертрофическое несрастание перелома.
- Гипертрофическое несрастание в легкой степени. Происходит некоторое формирование мозоли, но также без перекрытия щели. Причина чаще заключается в ротационной или/и угловой неустойчивости (Рис. 7).
- Олиготропное несрастание. Отсутствует или происходит очень ограниченное формирование мозоли. Обычно причиной является авульсионное повреждение, которое лечат консервативным путем. Такой тип несрастания может произойти, если присутствует сопутствующая системная болезнь, например гиперадренокортицизм, гиперпаратиреоз (Рис. 8).
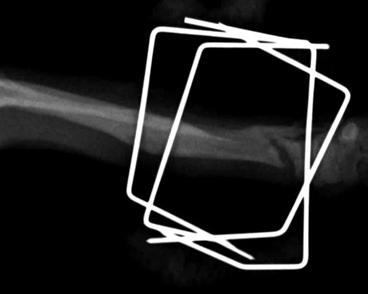
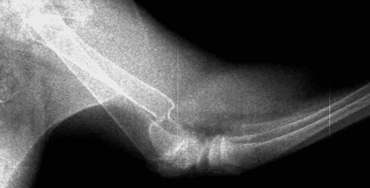 Рис. 7. Гипертрофическое несрастание в легкой степени.
Рис. 7. Гипертрофическое несрастание в легкой степени.
Рис. 8. Олиготропное несрастание.
Биологически неактивные несрастания
- Дистрофическое несрастание.
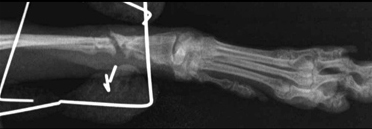 Рис. 9. Дистрофическое несрастание.
Рис. 9. Дистрофическое несрастание.
Промежуточный фрагмент объединяется только с одним из двух главных фрагментов, и это ослабляет часть кости, которая не участвует в процессе заживления и приводит к формированию преграды (Рис. 9).
- Некротическое несрастание. Обычно при оскольчатых переломах, при которых исходная травма вместе с хирургическим вмешательством приводит к формированию бессосудистых, некротических частей в зоне перелома (Рис. 10).
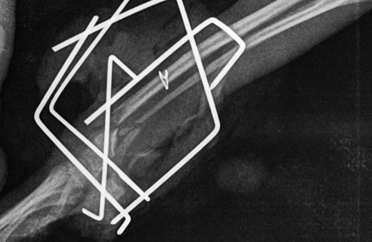
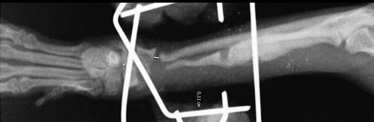 Рис. 10. Некротическое несрастание.
Рис. 10. Некротическое несрастание.
Рис. 11. Дефектное несрастание.
- Дефектное несрастание. Оно возникает в тех случаях, когда происходит значительная потеря вещества кости (Рис. 11).
- Атрофическое несрастание.
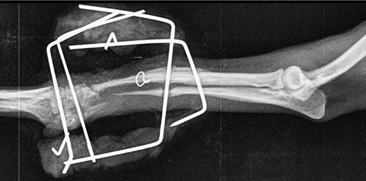 Рис. 12. Атрофическое несрастание.
Рис. 12. Атрофическое несрастание.
Данный тип несрастания свойственен собакам карликовых пород при простых переломах лучевой и локтевой костей (Рис. 12).
Лечение несрастания
При лечении замедленного срастания основной дилеммой для ветеринарного врача является выбор между необходимостью вмешаться в процесс заживления или просто подождать. Чаще всего причиной замедленного срастания является неустойчивость.
Причинами несрастания являются неустойчивость, препятствия для заживления, местная ишемия и системная или местная болезни. Неустойчивость – самая распространенная причина несрастания. Она появляется из-за несоответствующего выбора метода фиксации (Рис. 13); неадекватного применения метода фиксации (Рис. 14); инфекции.
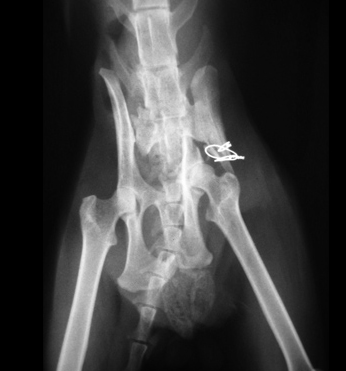
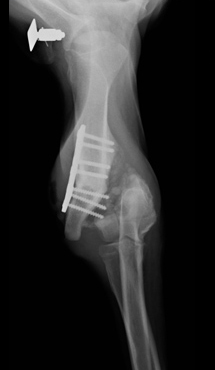 Рис. 13. Несоответствующий выбор.
Рис. 13. Несоответствующий выбор.
Рис. 14. Неадекватное применение метода фиксации.
Для лечения несрастания необходимо устранить неадекватную систему фиксации, для этого мозоль резецируют, стабилизируют перелом компрессионной пластиной или внешним костным фиксатором.
Преградами для заживления могут стать бедная васкуляризация фрагмента; большой дефект; некротический участок кости; свободный имплантат. В данной ситуации необходимо произвести резекцию некротического участка кости и заполнить дефект костным трансплантатом губчатого вещества. Затем добиться стабилизации участка перелома.
Местная ишемия возникает из-за повреждения мягких тканей; чрезмерной экспозиция; затрудненности за счет имплантатов. Необходимо избегать повреждения мягких тканей.
Системные (Рис. 16) и местные болезни (Рис. 15), приводящие к несрастанию: неоплазия, остеолиз, продуцирование костной ткани и минерализация мягкой ткани (Рис. 15); гиперпаратиреоз, гиперадренокортицизм (Рис. 16); болезни печени; почечный вторичный гиперпаратиреоидизм.
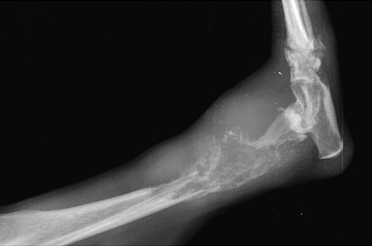
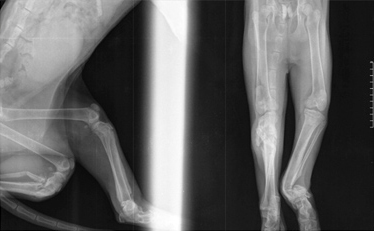 Рис. 15. Рис. 16.
Рис. 15. Рис. 16.
Остеомиелит
Как показало исследование (Caywood et al., 1978), 58% случаев остеомиелита является следствием слабой хирургической техники открытой репозиции. Следует выделить три основных фактора, приводящих к его возникновению: инфицированная рана; благоприятная среда для размножения бактерий; плохая васкуляризация кости.
Плохое кровоснабжение кости приводит к образованию секвестра. Такой секвестр может быть очагом инфекции. Инфекция, в свою очередь, приводит к ослаблению имплантата, нестабильности, и дальнейшему несрастанию. При возникновении остеомиелита необходимо провести оперативное лечение по удалению секвестров и имплантатов.
Существуют две формы клинического проявления:
- Острая – недомогание, отсутствие аппетита, гипертермия, на участке перелома типичные признаки воспаления (высокая температура, боль, припухлость и покраснение).
- Хроническая – системных признаков, как правило, нет, локально проявляется наличием свищей и хромотой.
Рентгенография. Характерные черты: припухлость мягких тканей (острая форма); лизис кости (Рис. 17); неравномерная периостальная реакция (Рис. 18); увеличенная плотность окружающих кость тканей (Рис. 18); формирование секвестров (хроническая форма) (Рис. 18).
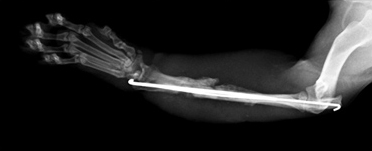 Рис. 17. Рис. 18.
Рис. 17. Рис. 18.
Лечение:
- стабилизация участка перелома; длительный курс антибиотикотерапии (4-6 недель);
- удаление имплантатов и дополнительно недельный курс антибиотикотерапии.
Порочное срастание костной ткани
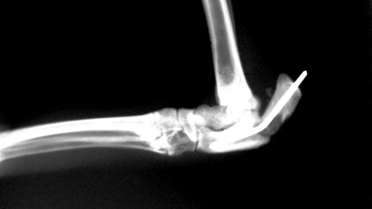
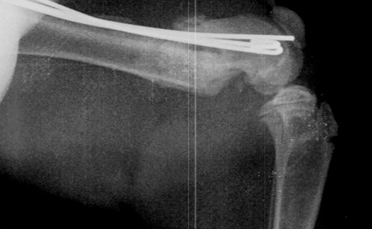 Рис. 19. Порочное срастание костной ткани.
Рис. 19. Порочное срастание костной ткани.
Рис. 20. Анатомически неправильное срастание и укорочение кости.
Анатомически неправильное срастание может привести к угловой или вращательной деформации и укорочению кости (Рис. 20). Выделяются два вида порочного срастания:
- функциональное (функция конечности не нарушается) срастание, не требующее лечения;
- нефункциональное (функция конечности нарушается) срастание, требующее лечения, которое зачастую не дает должных результатов, а подчас может даже ухудшить состояние.
К патологическим процессам при переломе относят гипотрофию мышц, спайки; тугоподвижность суставов; остеопороз. Эти изменения являются результатом прекращения функционирования или иммобилизации конечности.
При гипотрофии и тугоподвижности основным лечением является физиотерапия. В тех случаях, когда образуются изолированные контрактуры, можно прибегнуть к тенотомии в сочетании с физиотерапией и артродезом.
Саркома в месте перелома
Это состояние регистрируют у собак, но оно встречается и у кошек. Обычно клинические признаки развиваются не раньше чем через 5 лет после первичного лечения перелома, чаще у собак в возрасте от 1 до 3 лет. Как правило, поражаются собаки крупных пород, реже – мелких. При поражении саркомой развивается хромота, образование увеличивается. На рентгенографии видны характерные изменения (Рис. 15).
Лечение в основном носит симптоматический характер. В некоторых случаях оно будет заключаться в ампутации конечности, в сочетании с химиотерапией или без нее.
Жировая эмболия
Довольно редкая проблема. Жировая эмболия возникает при переломе трубчатых костей и попадании костного мозга в сосуды. Так как клинические признаки жировой эмболии – это внезапная смерть, в связи с этим не существует никакого лечения.
Список литературы:
- Ниманд Ханс Г., Болезни собак. Практическое руководство для ветеринарных врачей (организация ветеринарной клиники, обследование, диагностика заболеваний, лечение) – М.: «Аквариум ЛТД», 2001.
- Денни Хемиш Р., Баттервоф Стивен Дж., Ортопедия собак и кошек / Пер. с англ. М. Дорош и Л. Евелева. – М.: ООО «Аквариум – Принт», 2007.
- Шебиц Х., Брасс В. Оперативная хирургия собак и кошек / Перев. с нем. В. Пулинец, М. Степкин. – М.: ООО «Аквариум – Принт», 2005.
- Jesse B. Jupiter, M.D., Howard Lipton, M.D. Лечение внутрисуставных переломов дистальной части лучевой кости. М., журнал «Margo Anterior», №1, 2002.
- Магда И. И., Иткин Б. З., Воронин И. И. Оперативная хирургия с основами топографической анатомии домашних животных. 3-е изд., М., 1979.
- Ягников С. А. Внеочаговый остеосинтез (пособие к лекционному курсу). – М., 2003.
- Марюшена Т. О., Луцай В. И., Уша Б. В. Вторичный гиперпаратиреоз при хронической почечной недостаточности у собак. М., «Российский ветеринарный журнал», №3, 2011.
Источник