Остеохондральный перелом большеберцовой кости
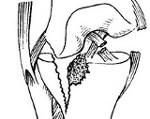
Перелом мыщелков большеберцовой кости – это нарушение целостности боковых отделов верхней части большеберцовой кости. Относится к числу внутрисуставных переломов. Может сопровождаться смещением или вдавлением отломков. Проявляется резкой болью, гемартрозом, выраженным ограничением движений в коленном суставе и нарушением опоры. Диагноз уточняют при помощи рентгенографии, реже используют КТ. Тактика лечения зависит от вида перелома, может использоваться гипсовая повязка, скелетное вытяжение и различные хирургические методики.
Общие сведения
Перелом мыщелков большеберцовой кости – внутрисуставное повреждение боковых отделов верхнего эпифиза большеберцовой кости. Обычно сопровождается смещением или вдавлением участка суставной поверхности, поэтому характеризуется склонностью к развитию посттравматического артроза. Составляет примерно 13% от общего количества повреждений трубчатых костей, выявляется у людей любого возраста и пола, нередко встречается в составе политравмы. Переломы мыщелков могут сочетаться с повреждением связок коленного сустава, повреждениями менисков, переломами малоберцовой кости и межмыщелкового возвышения.
Перелом мыщелков большеберцовой кости
Причины
Перелом мыщелков большеберцовой кости возникает вследствие прямого удара в область коленного сустава, падения на колено либо на выпрямленные ноги (в последнем случае, как правило, образуются переломы с вдавлением отломков). Выделяют следующие основные причины:
- Дорожно-транспортные происшествия. Занимают значительную долю в структуре заболеваемости. У пешеходов повреждение появляется при ударе по верхним отделам большеберцовой кости бампером автомобиля (половина случаев от суммарного количества травм) или при падении на колено на асфальт. У пассажиров и водителей поражение провоцируется ударом о переднюю панель автомобиля. При ДТП данный перелом нередко обнаруживается в составе сочетанной и комбинированной травмы.
- Падения с высоты. Составляют 15-20% от общего числа случаев данной нозологии. Переломы могут формироваться как при ударе коленом о землю, так и при непрямом механизме травмы. Во втором случае причиной повреждения становится боковое искривление голени кнаружи или кнутри, сопровождающееся значительной нагрузкой на ограниченную часть суставной поверхности.
Иногда данный вид переломов большеберцовой кости выявляется у спортсменов (лыжников, футболистов и пр.), развивается вследствие высокоэнергетического воздействия, например, падения на большой скорости, столкновения с соперником или препятствием. У пожилых людей, страдающих остеопорозом, повреждения могут развиваться при незначительном травматическом воздействии – подворачивании ноги или падении на улице, в ряде случаев остаются недиагностированными из-за стертой клинической картины.
Патогенез
При переломах мыщелков наблюдается повреждение суставного хряща, поверхностного кортикального слоя, подлежащей губчатой кости эпифизарной и метафизарной зон. В результате губчатая кость, имеющая трабекулярную структуру, «сминается», образуется импрессионный (компрессионный) перелом, который характеризуется уменьшением высоты пораженного участка. Суставная поверхность большеберцовой кости становится неконгруэнтной, на ней образуется «ступенька».
Плотная кортикальная кость растрескивается в продольном направлении, что может вызывать распространение линии перелома за пределы мыщелков вплоть до диафиза. Реже возникают не компрессионные, а отрывные переломы, при которых костный фрагмент вместе с прикрепляющимися к нему мягкотканными структурами, например, внутренней боковой связкой, отделяется и смещается в сторону от остальной кости.
К верхней части большеберцовой кости прилежит или крепится большое количество различных мягкотканных образований, что объясняет высокую вероятность одновременного повреждения менисков и связок при всех видах переломов мыщелков. Все перечисленные особенности обуславливают высокую вероятность формирования вторичных артрозов в отдаленном периоде. Риск развития дегенеративно-дистрофических изменений напрямую зависит от своевременности и адекватности репозиции отломков.
Классификация
Возможные переломы со смещением и без смещения. Чаще всего диагностируются переломы наружного мыщелка большеберцовой кости, второе место по распространенности занимают переломы обоих мыщелков и третье – поражения внутреннего мыщелка. Открытые переломы составляют около 8% от общего числа травм. Согласно классификации AO (универсальной международной классификации переломов длинных трубчатых костей) различают три типа поражений мыщелков:
- Внутрисуставные (тип А). Включает отрывные переломы, простые и сложные (многооскольчатые) переломы метафизов большеберцовой кости.
- Неполные внутрисуставные (тип В). Состоит из изолированных переломов мыщелков без импрессии, с импрессией, с импрессией и образованием осколков.
- Полные внутрисуставные (тип С). Включает повреждения обоих мыщелков без сдавления, с наличием сдавления, со сдавлением и образованием фрагментов.
Симптомы перелома мыщелков
В момент травмы появляется резкая боль в колене. Колено увеличено в объеме, при переломе внутреннего мыщелка большеберцовой кости может выявляться варусная деформация, при переломе наружного – вальгусная. Опора существенно ограничена, активные движения отсутствуют, пассивные резко ограничены из-за боли. Самостоятельный подъем выпрямленной конечности невозможен. Наблюдается патологическая подвижность при боковых движениях в суставе.
При осмотре выявляется увеличение поперечника большеберцовой кости на уровне мыщелков по сравнению со здоровой стороной. Аккуратно надавливая на мыщелки одним пальцем, обычно можно четко определить зону максимальной болезненности. Имеется выраженный гемартроз, который иногда становится причиной нарушений местного кровообращения. Объем сустава увеличен, переднебоковые зоны над и под надколенником выбухают из-за скопления жидкости.
Осложнения
Иногда переломы мыщелков сопровождаются сдавлением нервов и сосудов. Перелом наружного мыщелка может сочетаться с отрывом шейки либо головки малоберцовой кости, в таких случаях возможна травма малоберцового нерва, проявляющаяся двигательными и чувствительными расстройствами в зоне иннервации. После завершения лечения нередко наблюдаются контрактуры различной степени выраженности, обусловленные продолжительной иммобилизацией, недостаточно точным сопоставлением фрагментов, рубцеванием мягких тканей.
Основным осложнением отдаленного периода считается артроз коленного сустава. В случае сложных переломов, некорректного лечения, неточного сопоставления отломков большеберцовой кости отмечается склонность к быстрому прогрессированию дегенеративных изменений, ранняя инвалидизация больных, требующая установки эндопротеза. Даже при адекватном лечении, хороших функциональных результатах остеоартроз может развиваться через 20-30 лет после травмы.
Диагностика
Диагноз перелома мыщелков большеберцовой кости устанавливается врачом-травматологом на основании данных анамнеза, результатов внешнего осмотра и дополнительных исследований. Используются следующие процедуры:
- Объективное обследование. В пользу переломов эпифиза и метафизов большеберцовой кости свидетельствуют резкие боли, усиливающиеся при надавливании на больной мыщелок, типичное нарушение конфигурации пораженной зоны, быстро возникающий значительный гемартроз. Крепитация отломков нехарактерна.
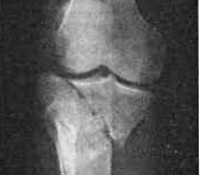
- Рентгенография коленного сустава. Является основным методом инструментальной диагностики. Рентгеновские снимки выполняют в двух проекциях. В абсолютном большинстве случаев это позволят достоверно установить не только факт наличия перелома мыщелков, но и характер смещения отломков.
- Другие визуализационные методики. При неоднозначных результатах рентгенографии пациента направляют на КТ коленного сустава. При подозрении на сопутствующее повреждение мягкотканных структур (связок или менисков) назначают МРТ коленного сустава.
Наличие данных, свидетельствующих в пользу повреждения сосудисто-нервного пучка, является основанием для осмотра сосудистого хирурга и нейрохирурга.

КТ коленного сустава. Оскольчатый перелом латерального мыщелка со смещением.
Лечение перелома мыщелков большеберцовой кости
Первая помощь предполагает иммобилизацию конечности шиной от стопы до верхней трети бедра и срочную доставку пострадавшего в медицинское учреждение. Лечение данной патологии осуществляется в условиях травматологического отделения. При поступлении травматолог выполняет пункцию коленного сустава и вводит новокаин для обезболивания перелома. Дальнейшая тактика определяется с учетом особенностей повреждения.
Консервативное лечение
При неполных переломах, трещинах большеберцовой кости, краевых переломах без смещения план лечения предусматривает наложение гипсовой повязки на 6-8 нед. Назначают анальгетики, ходьбу на костылях и приподнятое положение конечности в периоды отдыха. Направляют пациента на УВЧ и ЛФК. После прекращения иммобилизации рекомендуют продолжать использовать костыли и не опираться на конечность в течение 3 месяцев с момента травмы.
При переломах со смещением в зависимости от вида повреждения большеберцовой кости лечение включает одномоментную ручную репозицию с последующим вытяжением или вытяжение без предшествующей репозиции. Наличие незначительного смещения допускает использование клеевого вытяжения. При переломе одного мыщелка или обоих мыщелков со значительным смещением, переломе одного мыщелка с подвывихом или вывихом другого мыщелка накладывают скелетное вытяжение.
Вытяжение обычно сохраняют в течение 6 недель, все это время проводят ЛФК. Затем вытяжение снимают, пациенту рекомендуют ходить на костылях без опоры на ногу. Отличительной особенностью внутрисуставных переломов верхнего отдела большеберцовой кости является замедленное сращение, поэтому легкую нагрузку на ногу разрешают только через 2 месяца, а полную опору – спустя 4-6 мес.
Хирургическое лечение
Показанием к оперативному лечению является безуспешная попытка вправления отломков, резко выраженная компрессия отломков, ущемление фрагмента в суставной полости, сдавление сосудов или нервов и перелом межмыщелкового возвышения большеберцовой кости со смещением при безуспешности закрытой репозиции. Операции выполняют в плановом порядке спустя несколько дней после поступления.
Поскольку использование скелетного вытяжения в значительном количестве случаев не позволяет добиться точного сопоставления отломков, в настоящее время список показаний к операции расширяется. Специалисты в области травматологии и ортопедии все чаще предлагают пациентам хирургическое лечение не только при перечисленных выше повреждениях, но и при любых переломах мыщелков с достаточно выраженным смещением фрагментов.
- При обычных свежих повреждениях производят артротомию. Фрагменты, свободно лежащие в полости сустава, удаляют. Крупные отломки вправляют и фиксируют винтом, выполняют интрамедуллярный или накостный остеосинтез гвоздем, спицами или специальными Г- и Т-образными опорными пластинами.
- При многооскольчатых повреждениях большеберцовой кости и открытых переломах осуществляют наружный остеосинтез с использованием аппарата Илизарова.
- При свежих переломах со значительной компрессией, неправленых и застарелых переломах, а также вторичном оседании мыщелков из-за преждевременной нагрузки на ногу выполняют костнопластическую операцию по Ситенко.
По методике Ситенко сустав вскрывают, производят остеотомию, приподнимают верхний фрагмент мыщелка так, чтобы его суставная поверхность располагалась на одном уровне и в одной плоскости с поверхностью второго мыщелка, а затем вводят в образовавшуюся щель клин, изготовленный из аутогенной или гетерогенной кости. Фрагменты скрепляют стягивающими шурупами и пластиной. После остеосинтеза рану послойно ушивают и дренируют. При стабильной фиксации иммобилизация в послеоперационном периоде не требуется.
Дренаж удаляют на 3-4 сутки, затем начинают ЛФК с пассивными движениями для предотвращения развития посттравматической контрактуры сустава. Послеоперационное лечение включает обезболивающие, антибиотики, тепловые процедуры (озокерит, парафин). После уменьшения болей переходят к активной разработке сустава. Легкую осевую нагрузку на конечность при обычном остеосинтезе разрешают через 3-3,5 мес., при проведении костной пластики – через 3,5-4 мес. Полная опора на ногу возможна через 4-4,5 мес.
Прогноз
Прогноз при адекватном сопоставлении отломков, соблюдении рекомендаций врача и сроков лечения обычно удовлетворительный. Отсутствие полной анатомической репозиции, а также преждевременная осевая нагрузка могут спровоцировать оседание отломка большеберцовой кости, что становится причиной формирования вальгусной или варусной деформации конечности с последующим развитием прогрессирующего посттравматического артроза.
Профилактика
Первичная профилактика переломов мыщелков большеберцовой кости включает меры по предупреждению падений с высоты, бытовых и автодорожных травм. Профилактика отдаленных осложнений со стороны врачей предусматривает выбор оптимальной тактики лечения с учетом характера травмы, со стороны пациентов – строгое следование рекомендациям, регулярные занятия лечебной физкультурой для предупреждения контрактур.
Источник
Остеохондральные повреждения голеностопного сустава встречаются чаще, чем любого другого. В литературе и поныне распространено разделение этих повреждений на рассекающие остеохондриты, остеохондральные и трансхондральные переломы.
С точки зрения дифференциальной диагностики и лечения такая классификация бесполезна, лучше характеризовать эти состояния как «остеохондральные повреждения».
Этиология
Munro – первый хирург, наблюдавший и описавший в 1856 году свободные внутрисуставные тела в голеностопном суставе. Он связал их образование с травмами. Для описания подобного состояния, наблюдаемого в коленном суставе, Konig в 1888 году ввел термин «рассекающий остеохондрит».
На данный момент точная причина возникновения остеохондральных переломов не выяснена. Травматическая этиология отделения остеохондральных фрагментов бесспорна.
Возникновение рассекающего остеохондрита медиального края таранной кости приписывают различным факторам (рост, эндокринные факторы, микроэмболы) и повторным травмам. Однократные или повторные травмы могут привести к субхондральным переломам и к переломам суставного хряща.
Анализ механизма травмы показал, что принудительная супинация одновременно с тыльным сгибанием и внутренней ротацией большеберцовой кости могут вызвать латеральные остеохондральные повреждения блока таранной кости.
К повреждениям медиальной части блока таранной кости могут привести принудительная супинация стопы в положении подошвенного сгибания с внешней ротацией большеберцовой кости по отношению к таранной.
Клиническая картина
Симптомы могут появиться сразу после острой травмы, но чаще имеет место хроническое течение.
Пациенты жалуются на боль, отёчность и/или постоянные или периодические блокады. Боль обычно появляется при нагрузке:
- Продолжительное хождение на ногах,
- Профессиональная деятельность,
- Занятия спортом.
Уменьшается и исчезает боль после отдыха (выходные). Также могут наблюдаться внутрисуставные щелчки и потрескивания.
Диагностика
Характерны типичные зоны болезненности, боль при движении, отёчность в области сустава. Необходимо оценить объем движений и исключить латеральную и медиальную нестабильность.
Повреждения можно оценить при рентгенографии в прямой проекции. Для оценки стадии трасхондральных повреждений может быть выполнена КТ. МРТ даёт важную информацию о распространённости и стадии повреждения. Anderson разработал в 1989 году следующую систему определения стадии остеохондральных переломов по МРТ:
Стадия 1 – субхондральная компрессия, не выявляемая на рентгенограммах (в прямой проекции), положительный результат при сканировании в костном режиме, отёк («ушиб кости»).
Стадия 2А – субхондральная киста.
Стадия 2Б – неполное отделение фрагмента.
Стадия 3 – фрагмент отделен, окружён синовиальной жидкостью, но пока не смещён.
Стадия 4 – фрагмент смещён (внутрисуставное свободное тело).
При МРТ можно определить локализацию остеохондральных повреждений. Повреждения медиального отдела блока таранной кости склонны располагаться в задней части, а повреждения латерального отдела – в передней. Это объясняет, почему многие медиальные повреждения не могут быть адекватно оценены при артроскопии через передний доступ.
Артроскопические данные
Состояние хряща варьирует от размягчения до формирования его дефекта со смещением фрагмента. Нередки случаи выявления хрящевых повреждений с участками отделения хряща. Если при пальпации под разорванным хрящом обнаружена полость, она может оказаться субхондральной кистой.
Лечение
Подход к лечению зависит от выявленных при артроскопии изменениий хряща, клинических симптомов и остро возникших или хронических жалоб.
При небольшом сроке после травмы успеха можно добиться с помощью рефиксации фрагмента к его ложу винтами или пинами (Ethipins), в зависимости от размера фрагмента. Небольшие, сильно смещенные фрагменты хряща удаляют, если не затронута субхондральная кость.
Локальное размягчение хряща
Если киста не выявлена, фрагмент стабилен, клинические проявления отсутствуют, то попытка консервативного лечения является оправданной. Пациенту запрещают носить тяжести. Через 6 месяцев проводят клиническое обследование с рентгенологическим контролем.
При тяжёлых клинических проявлениях рекомендуется антеградная или ретроградная туннелизация повреждённого участка. Часто подлежащая кость очень нестабильна, поэтому туннелизация в таких случаях может не обеспечить долгосрочный эффект. Следовательно, может оказаться необходимым удаление размягченных участков хряща для оголения и дебридмента субхондральной кости.
Размягченный, но неповрежденный хрящ, с малоподвижным костно-хрящевым фрагментом
Кроме выполнения антеградной и ретроградной туннелизации, крупные фрагменты при выраженных клинических проявлениях можно рефиксировать пинами или канюлированными винтами для мелких фрагментов. При больших нестабильных фрагментах, расположенных под незатронутым слоем хряща, рекомендуется ретроградная пересадка костной ткани. Альтернативным методом в таких случаях может послужить остеохондральная аутотрасплантация.
Частично отделившийся фрагмент
Небольшие хрящевые фрагменты с очень тонкими участками кости удаляют, их ложе сглаживают, выполняют микрофрактурирование субхондральной кости. Целесообразна попытка рефиксации крупных фрагментов, несмотря на то, что вероятность успеха чрезвычайна мала.
Смещенный фрагмент
Малые фрагменты удаляют, выполняют субхондральную абразию их ложа и микрофрактурирование. Для более крупных фрагментов следует рассмотреть возможность рефиксации, что может уменьшить размер дефекта таранной кости. Поверхности отделившегося фрагмента и его ложа должны быть предварительно тщательно освежены. Другой возможностью у молодых пациентов с большими дефектами может стать аутотрансплантация. Костно-хрящевой аутотрансплантат можно выделить из ненагружаемого участка коленного сустава той же конечности.
Техника операции
Удаление остеохондральных фрагментов:
Удаление свободных хрящевых или костно-хрящевых фрагментов, которые невозможно рефиксировать, выполняется так же, как и извлечение свободных внутрисуставных тел.
Туннелизация:
- Осмотр и пальпация,
- Туннелизация.
Послеоперационное ведение
Пациенту запрещается нагрузка на конечность в течение 4-8 недель, в зависимости от размера повреждения.
Рефиксация
- Осмотр и пальпация,
- Установка инструментального порта,
- Освежение повреждённой поверхности,
- Рефиксация фрагмента,
- Исследование щупом.
Исключается нагрузка на оперированную конечность в течение 8-10 недель. До разрешения осевой нагрузки винт удаляют во избежание повреждения хряща на суставной поверхности большеберцовой кости.
Источник