Открытые переломы трубчатых костей
Переломы – нарушение целостности кости с нарушением её анатомической формы, повреждением окружающих мягких тканей и утратой функции конечностей. Перелом образуется, когда сила травматического воздействия превышает эластичность костной ткани.
Чаще всего переломы возникают при непосредственном повреждении в результате ДТП, огнестрельных ранений или падений с высоты. Перелом происходит на месте или около точки воздействия, может возникать при непрямом воздействии сил (отрыв шероховатости большеберцовой кости, локтевого отростка и др.). К перелому может привести чрезмерное сокращение мышц или некоординируемое движение, снижение механической прочности кости в результате поражения её опухолью; болезнью, вызванной нарушением гормонального состояния организма или нарушением диеты.
Из-за таких нарушений даже незначительная травма может привести к перелому – патологические переломы.
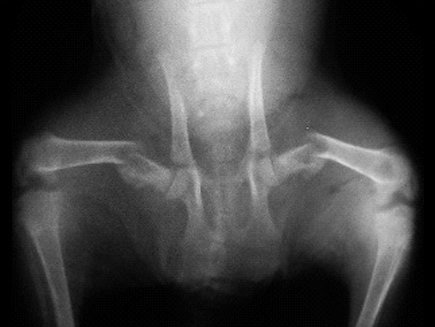
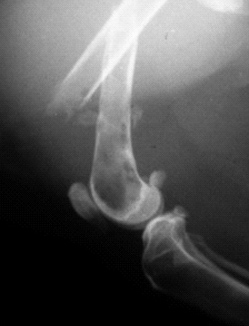
Рис. 1. Остеопения. Рис. 2. Неоплазия.
Предрасполагающими факторами являются форма и положение кости, поэтому длинные трубчатые, относительно незащищённые кости (лучевая, локтевая, большеберцовая), более подвержены переломам по сравнению с короткими компактными костями запястья, заплюсны.
Классификация переломов
1.1 относительно анатомической локализации:
1.1.1. переломы проксимальной части
- суставные (требуют раннего оперативного вмешательства)
- эпифизарные
- в области ростковой зоны (метафизарные)
1.1.2. переломы диафиза
1.1.3. переломы дистальной части (аналогично проксимальной)
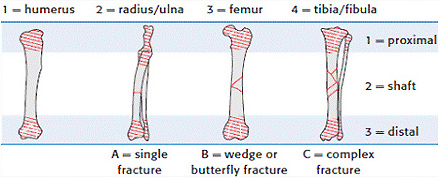
1.2 наличие внешней раны:
1.2.1. закрытые переломы, при которых поверхностные слои кожи остаются неповреждёнными
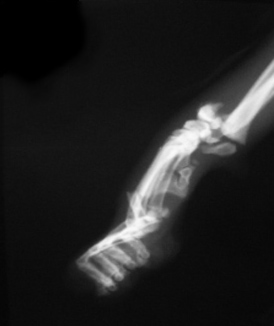
1.2.2. открытые переломы (три степени) — имеется связь между участком перелома и раной кожи
1.3 относительно степени повреждения кости:
1.3.1. полный перелом — целостность кости полностью нарушена; часто со смещением отломков
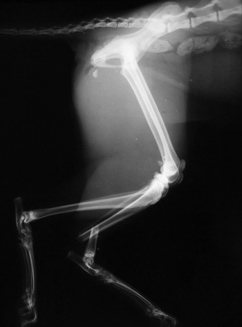
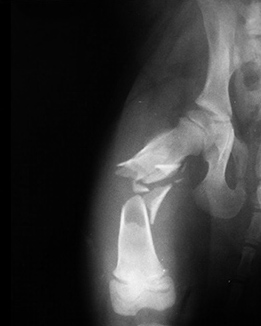
1.3.2. неполный перелом — целостность кости частично сохранена (например, перелом по типу «зелёной ветки» у молодых животных или трещины кости у взрослых)
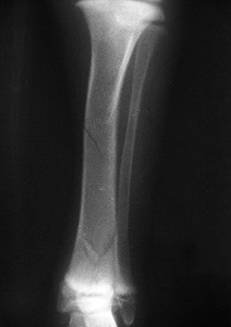
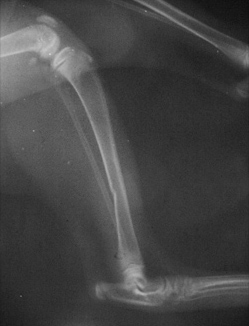
1.4 относительно плоскости перелома:
1.4.1. поперечный
1.4.2. косой
1.4.3. спиральный
1.4.4. оскольчатый
1.4.5. двойной (множественный)
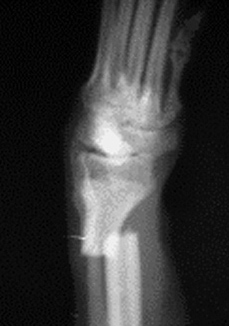
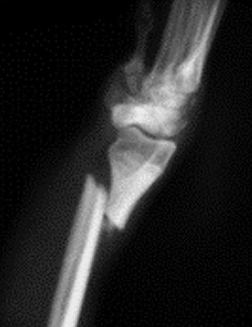
1.5 относительное смещение костных фрагментов:
1.5.1. отрывной перелом (авульсия)
1.5.2. вколоченный перелом
1.5.3. компрессионный перелом
1.5.4. вдавленный перелом
1.6 относительно стабильности перелома:
1.6.1. устойчивые переломы (поперечные, тупые /короткие/, косые, по типу «зелёной ветки»). Иногда требуется фиксация для предотвращения угловой деформации
1.6.2. неустойчивые переломы (косые, спиральные, оскольчатые). Необходима фиксация для сохранения длины кости и предотвращения угловой деформации
При лечении переломов важно соответствовать принципам АО (Ассоциация по изучению вопросов остеосинтеза):
- анатомическая репозиция (особенно важно при лечении внутрисуставных переломов)
- стабильная фиксация (использование накостного металлоостеосинтеза, спицевых или стержневых аппаратов внешней фиксации или комбинированных способов)
- бережное отношение с мягкими тканями, окружающими перелом — атравматичность (важно сохранить кровоснабжение костных отломков)
- ранняя активная мобилизация мышц (ранняя нагрузка и активные движения являются мощным естественным фактором, поддерживающим репаративный остеогенез на высоком уровне).
Источник
Переломы трубчатых костей причиняет быстрое или медленное воздействие силы. В зависимости от вида травматического воздействия или места приложения силы переломы могут возникнуть как в точке действия силы, таки на отдалении.
Местные переломы возникают от удара или сдавления. Это переломы, вызванные изгибом, сдвигом или срезом, сдавленней или компрессией.
Отдаленные переломы возникают вдали от места приложения силы при фиксированных двух концах кости в результате действия продольно, но противоположно направленных сил, приложенных к фиксированным концам кости (изгиб), при фиксированном одном конце и подвижном втором, когда наступает сгибание кости; при сжатии кости в продольном направлении, сопровождающемся углообразным разломом в месте естественного изгиба, где кость имеет угловидную конфигурацию (шейка бедра); при сдавлении кости в продольном направлении (вколоченный компрессионный перелом); при сгибании или разгибании в суставе, резком рефлекторном или судорожном сокращении, вызывающем отрывные переломы (отрыв лодыжек в результате подворачивания стопы); при кручении одного конца кости вокруг длинной оси при фиксированном втором, причиняющем винтообразные переломы. Непрямые переломы возникают от прямого удара («ложный бампер-перелом», или ложный перелом вследствие изгиба), косого удара под углом 30—75° (один или два добавочных перелома), тангенциального удара, вызывающего кручение (винтообразные переломы в случаях ДТП), сдавления (переломы, вызванные изгибом и компрессией), растяжения (отрывные и разрывные переломы), удара, сопровождающегося вращением (винтообразные переломы ребер и длинных трубчатых костей при падении с высоты и пр.).
Последовательность возникновения переломов костей от деформации изгиба при действии на кость силы под углом 75—90°
Под действием силы кость дуговидно изгибается (рис. 49). На выпуклой стороне кости происходит растяжение, а на вогнутой — сжатие. Кость менее устойчива к растяжению и более — к сжатию. Если действующая сила преодолеет сопротивление кости, то на стороне растяжения начинается разрыв кости, переходящий в трещину, вначале идущую поперечно к направлению длинника кости. Дойдя до так называемой нейтральной зоны, где силы сжатия и растяжения выражены минимально, трещина начинает раздваиваться, образуя костный фрагмент треугольной формы. От линии раздвоения на верхнем и нижнем фрагментах кости образуются веерообразные трещины, иногда соединяющиеся между собой и формирующие осколки полулунной формы (рис. 50).

Последовательность образования переломов костей от деформации изгиба при действии силы на кость под углом 30—75°
При ударе под острым углом (рис. 51) кость одновременно испытывает воздействие, как в поперечном, так и в продольном направлении (правило параллелограмма). В момент удара кость подвергается изгибу в точке приложения силы А (рис. 51а). В это же время возникает волнообразное колебание в области диафиза 2 (рис. 51 б). В этих неблагоприятных условиях кость не может противостоять продольным компрессионным силам, и возникает один или два добавочных перелома, идущих в косопоперечном направлении (рис. 51 в). Один добавочный перелом образуется при ударе под углом 75° — безоскольчатый, имеющий всегда косое направление. Второй добавочный перелом, возникая, как правило, от удара под углом 40—45° к продольной оси кости, имеет почти поперечное направление 4 (рис. 51 г) и четко выраженные признаки «вколачивания», о чем свидетельствуют отходящие от края перелома продольные трещины кости (рис. 52).


Последовательность образования переломов костей от деформации сдвига или среза при резком ударе под углам 90° тупым твердым орудием с ограниченной поверхностью
Такой удар в месте приложения силы вызывает разрыв кости и, как правило, образование кольцевидного осколка с поперечной или косопоперечной линией, от краев которой иногда отходят трещины, образующие осколки, чаще всего ромбовидной формы (рис. 53).
Последовательность возникновения переломов длинных трубчатых костей от деформации кручения
От действия пары сил, вращающихся в противоположные стороны, в кости образуется напряжение, проходящее соответственно винтообразной линии, по которой вначале разрывается кость. Вследствие изгиба цилиндра кости на противоположной винтообразной линии стороне возникает сжатие и образуется прямая линия. По этим признакам определяют направление вращения. Спиралевидные переломы могут быть безоскольчатыми и оскольчатыми (рис. 54).

Последовательность возникновения переломов костей от деформации сжатия при одновременной компрессии в продольном направлении
Такая компрессия увеличивает поперечник трубчатой кости. В наружном слое возникают продольные трещины от растяжения и поперечные — от изгиба. Нижний конец сломавшейся кости лучше фиксирован, чем верхний. Вследствие этого вклинивается нижний конец, а наползает верхний, вклиниваясь в губчатое вещество нижнего. Такие переломы нередко сочетаются с переломами, продольно раскалывающими нижний конец кости (рис. 55).
Последовательность возникновения переломов костей от деформации сжатия при одномоментной двусторонней компрессии кости в поперечном направлении
Компрессия в поперечном направлении в пределах упругой деформации уменьшает сечение в направлении давления и увеличивает диаметр в направлении растяжения. Разрушение кости начинается с появления продольных трещин от растяжения по наружной поверхности кости вне места приложения силы и внутренней поверхности кости — в зоне действия силы. Продолжающееся действие силы вызывает разрыв кости с образованием треугольных осколков, основанием обращенных соответственно в полость костномозгового канала и к наружной поверхности кости (рис. 56).
Образовавшиеся костные отломки имеют видарок, при разрушении которых вторично возникают продольные трещины.
Сдавление кости под углом менее прямого исдавление со смещением сдавливающих орудий сопровождается образованием «козырька» (рис. 57).


Порядок описания переломов трубчатых костей, причиненных тупыми орудиями травмы
1. Наименование перелома (открытый, закрытый, оскольчатый, крупно- и мелкооскольчатый, раздробление костей, косой, поперечный, винтообразный, вколоченный и др.).
2. Локализация перелома.
3. Высота расположения верхнего конца нижнего фрагмента (измеряется при описании переломов от сдвига и изгиба).
4. Количество осколков.
5. Форма осколков (треугольная, серповидная, пилообразная).
6. Что образуется при сопоставлении.
7. Направление вершины и основания.
8. Ход линий перелома от вершины.
9. Характеристика линий растяжения и сжатия.
Источник
Большинству пострадавших с политравмой требуется оперативное лечение повреждений ОДА. Из числа больных, переведенных из реанимационного отделения в ОМСТ, только 15—20% находились полностью на консервативном лечении, остальным 80% потребовался остеосинтез хотя бы одного перелома.
Основные и самые трудные операции при закрытых переломах мы выполняли в ОМСТ, особенно технически сложные, требующие высокой квалификации травматолога и специального оборудования. В профильном клиническом отделении у травматолога есть время для дополнительной диагностики, тщательного планирования операции и подготовки к ней.
Мы еще раз повторяем, что нет второстепенных и первостепенных переломов. Любой плохо леченный перелом приводит к потере функции и как следствие — к снижению качества жизни и частичной или даже полной потере профессии и трудоспособности.
Для оперативного лечения переломов наиболее подходят принципы АО и даже не столько принципы, а передовые технические решения в виде надежных, малотравматичных и удобных имплантатов (скрепителей). Эти имплантаты постоянно совершенствуются, и каждые 2—3 года мы получаем специальные «новинки» для адекватного остеосинтеза даже тех переломов, которые ранее лечились консервативно. Имплантаты АО стали незаменимы при лечении переломов у пострадавших с политравмой, поскольку никакие другие скрепители не позволяют так быстро «динамизировать» пострадавших и вернуть им способность к движению. Наш более чем 20-летний опыт остеосинтеза скрепителями АО убеждает в этом.
Показания к оперативному лечению закрытых переломов
Многие существовавшие ранее показания к оперативному лечению изолированных переломов в настоящее время пересмотрены и расширены. Еще более часто остеосинтез применяют при политравме, поскольку комбинация из оперативных и консервативных методов лечения во многих случаях препятствует раннему восстановлению функции поврежденной конечности и преимущества оперативного лечения сходят на нет. Поэтому показания к остеосинтезу при политравме зависят не только от типа и характера перелома данного конкретного сегмента конечности, но и от переломов соседних и отдаленных сегментов. Показаниями к остеосинтезу закрытых переломов при политравме являются:
• переломы длинных костей со смещением всех типов;
• переломы длинных костей без смещения, если имеются переломы соседних сегментов (например, переломы бедра и голени на одной стороне);
• внутри-и околосуставные переломы даже с небольшим смещением;
• нестабильные переломы таза и позвоночника;
• переломы локтевого отростка и надколенника;
• перелом костей кисти и стопы со смещением;
• отдельные переломы конечностей без смещения, если пациент не переносит консервативную иммобилизацию или не желает ее (гипс, ортез, целлоккаст и т.п.);
• невправимые консервативным путем и застарелые вывихи и подвывихи.
Планирование очередности и сроков остеосинтеза
Планировать очередность и сроки остеосинтеза тем труднее, чем больше повреждений у конкретного пострадавшего.
При планировании необходимо учитывать следующие факторы.
• Полостные повреждения и их влияние на психику пациента, положение в постели, возможность активизации. Нарушения психики вследствие тяжелой ЧМТ заставляют выбирать наиболее прочные скрепители, так как пациент в послеоперационном периоде не будет точно выполнять рекомендации травматолога. Переломы челюстей ограничивают возможности интубационного наркоза и вид обезболивания выбирают совместно анестезиологи и хирурги. Закрытая травма груди даже при полностью устраненном пневмо- и гемотораксе чревата опасностью послеоперационной пневмонии, поэтому лучше избегать интубационного наркоза, а предпочесть спинномозговую перидуральную или проводниковую анестезию.Состояние после лапаротомии, наличие цисто- и колостомы ограничивает или исключает возможность проведения погружного остеосинтеза таза.
• Общие осложнения постреанимационного периода.
• Показатели гомеостаза. Оперировать можно только при допустимых показателях.
• Положение на операционном ортопедическом столе. Остеосинтез, особенно блокируемый, сопровождается значительной тракцией, сгибанием и ротацией конечности. Нужно так определить последовательность операций при множественных повреждениях ОДА, чтобы, с одной стороны, обеспечить выполнение операционного доступа, а с другой — не вызвать повреждения мягких тканей, сосудов и нервов конечностей.
Последовательность операций на опорно-двигательном аппарате
Важными моментами являются определение приоритетности оперативного лечения тех или иных переломов, а также возможность проведения нескольких операций в течение одного операционного дня. Приоритеты мы определяли в зависимости от срочности следующим образом.
• Вывихи и переломовывихи как крупных, так и мелких суставов. Нахождение сегмента конечности в вывихнутом положении быстро приводит к ретракции мышц и трудному или невозможному вправлению вывиха во время операции. Кроме того, раннее вправление вывихов бедра и таранной кости уменьшало вероятность развития асептического некроза.
• Переломы длинных костей (бедро, голень), особенно полисегментарные. Стабильный остеосинтез сразу облегчал состояние пострадавшего, делал его более мобильным в пределах постели, позволял начинать ранние движения близлежащими и отдаленными суставами конечности. Все это облегчало и психоэмоциональное состояние пациента, особенно когда удаляли «ненавистную» для многих шину Белера.
• Разрывы сочленений таза.
• Нестабильные переломы позвоночника.
• Переломы пяточных и таранных костей.
• Переломы кисти, стопы, ключицы.
На поздний период можно отложить сшивание связок, так как у многих они восстанавливаются самостоятельно, и посттравматические дефекты костей, которые требовали костной пластики и соответственно абсолютной стерильности для ее проведения.
Объединение 2 и более операций в течение одного операционного дня во многих случаях необходимо. Во-первых, закрытые репозиции отломков возможны в пределах 3 нед с момента травмы; во-вторых, налицо преимущества одной анестезии сразу для нескольких операций; в-третьих, одномоментный остеосинтез нескольких сегментов ОДА восстанавливает биомеханику всей конечности, что пациент чувствует сразу; в-четвертых, каждая операция и наркоз являются стрессом для больного, что может послужить причиной общесоматических осложнений (инфаркт, инсульт), особенно у пациентов старше 50 лет. Однако все это возможно в разумных пределах и зависит от объема и методики операций, продолжительности анестезии и квалификации хирурга. Малоинвазивные вмешательства можно производить одномоментно, так как они не сопровождаются кровопотерей и в опытных руках непродолжительны. Открытый остеосинтез таза, позвоночника, тяжелых внутрисуставных повреждений травматичный и длительный, и его во многих случаях нельзя совмещать с остеосинтезом других переломов. Остеосинтез костей кисти и стопы производят под жгутом без кровопотери, поэтому его можно совместить с другими, более объемными операциями.
К переломам длинных трубчатых костей относят переломы бедра, голени, плеча и предплечья. За редким исключением, основным методом лечения больных с политравмой является оперативный. Преобладают переломы бедра и голени. Переломы бедра в составе политравмы встречаются в 20 и более раз чаще, чем при изолированной травме. При переломах длинных трубчатых костей практически полностью прекращается двигательная функция поврежденного сегмента, поэтому столь впечатляет эффект остеосинтеза этих отделов ОДА.
Лечение большинства таких переломов достаточно трудоемкое, так как 60—70% из них имеют сложный характер (многооскольчатые, смещенные более чем на диаметр кости и т.п.), а у 10—15% пострадавших имеются множественные переломы 2 и более диафизов.
Переломы диафиза бедра
Переломы бедра являются одной из основных ортопедических проблем лечения политравм. Во-первых, это самая большая трубчатая кость человека, хорошо кровоснабжаемая и окруженная большиммассивом мышц, поэтому переломы бедра вместе с поврежденными мышцами являются сами по себе шокогенным фактором. Во-вторых, бедро — самое крупное вместилище желтого костного мозга и наряду с болыыеберцовой костью — один из основных источников жировой эмболии. В-третьих, наружная иммобилизация костных отломков бедра наиболее трудна, поскольку требует фиксации 3 суставов — тазобедренного, коленного и голеностопного, причем фиксация тазобедренного сустава возможна только путем наложения тазового пояса, который закрывает область таза и живота, что по понятным причинам невозможно у пострадавших с политравмой. В-четвертых, восстановление анатомического строения и функции бедра, коленного и тазобедренного суставов без оперативного лечения переломов бедра у большинства пострадавших с политравмой невозможно.
Диафиз бедра состоит из компактной кости и распространяется от дистального края малого вертела до проксимального края дистального метафиза. Костно-мозговой канал имеет форму песочных часов с сужением в середине диафиза (истмус) и изогнут в передне-заднем направлении с радиусом 109—115 см. Различают 3 зоны диафиза бедра — истмальную, супра- и инфраистмальную (рис. 8-1). Диаметр вводимого штифта UFN определяют по диаметру истмальной зоны измерительной линейкой, накладываемой на фасный рентгеновский снимок.
Тяга мощных мышц создает характерное для каждой зоны смещение отломков бедра, которое необходимо знать для успешной закрытой репозиции при операции блокируемого остеосинтеза штифтом UFN (рис.8-2). Манипуляции производят рукояткой для введения штифта в соответствии с уровнем перелома и характерным смещением. Анатомическая ось бедренной кости не совпадает с механической и вертикальной осью (рис.8-3), поэтому необходимо избегать угловых смещений, особенно при переломах нескольких сегментов нижних конечностей, поскольку в последующем это может привести к стойкой хромоте.
Рис. 8-1. Форма костно-мозгового канала бедренной кости. а — супраистмальная зона; б— истмальная зона; в — инфраинстмальная зона
Рис. 8-2. Типичные смещения отломков бедра под воздействием тяги мышц в верхней (а), средней (б) и нижней (в) трети бедра.
Бедро окружено крупными сосудами — общей бедренной и глубокой бедренной артериями, которые могут быть повреждены отломками бедра при высокоэнергетической травме (рис. 8 4). Чаще всего повреждается бедренная артерия в подколенной ямке. Повреждения перфорантных артерий проявляются в виде очень больших межмышечных гематом и могут быть обнаружены случайно при открытом остеосинтезе.
Рис. 8-3. Анатомическая ось (а) бедренной кости отклонена на 6 градусов кнаружи от механической оси (б) и на 9 градусов от вертикальной оси (в) тела человека.
Оперативное лечение
Операция является методом выбора при лечении диафизарных переломов бедра. Кюнчер в 1940 г. предложил интрамедуллярный остеосинтез прочным прямым полым штифтом. Для обеспечения стабильности остеосинтеза костно-мозговой канал рассверливают в соответствии с диаметром штифта. Эта методика себя хорошо зарекомендовала на многих тысячах больных и дает хорошие результаты при простых переломах типа А и частично В, но для лечения пострадавших с политравмой она не совсем подходит, так как обладает существенными недостатками: при открытом доступе и рассверливании костно-мозгового канала остеосинтез массивным штифтом сопровождается достаточно большой кровопотерей; при многооскольчатых переломах типа С, когда нет соприкосновения основных костных отломков, возможно проседание отломков с укорочением бедра; при переломах нижней трети бедра, где костно-мозговой канал широкий, возможна ротация на штифте; при сложных переломах бедра, когда фиксация штифтом Кюнчера недостаточно надежна, сроки активизации больного откладываются до 3 нед и более с момента операции.
В связи с этим основным методом остеосинтеза диафизарных переломов у пострадавших с политравмой является закрытый блокируемый остеосинтез штифтом UFN без рассверливания канала. В послеоперационном периоде мы проводили интенсивную реабилитацию, позволяющую в течение 7— 14 дней поставить пострадавшего на костыли, если вторая нога у него была не повреждена и позволяли другие повреждения. Эта реабилитация заключалась в следующем.
Рис. 8-4. Расположение магистральных сосудов бедра.
Оперированную конечность после операции укладывали на шину Белера на 1—3 дня до начала спадения отека, а затем на подушку. Со 2-го дня больной начинал статические напряжения мышц бедра («игра надколенником»), движение стопой, приподнимание таза, дыхательную гимнастику. После снятия ноги с шины выполняют пассивное сгибание в коленном суставе путем подкладывания под коленный сустав подушек разной величины. После стихания болей (на 4—7-й день) подключали занятия на электромеханическом тренажере и активные занятия с методистом ЛФК. На 5—7-й день пациент садился в постели, спустив ноги. В эти же сроки при интактной второй ноге мы ставили его на костыли и начинали обучать ходьбе с нагрузкой на оперированную ногу 10—15 кг.
Некоторые пациенты после обучения выписывались домой и снимали швы амбулаторно, но большинство приходилось держать в стационаре, чтобы выполнить «сроки лечения» по медико-экономическим стандартам, т.е. около 15—20 дней после операции.
Приводим наблюдение.
Больная М ., 35 лет, 17.05.02 пострадала в автоаварии. Диагноз: ушиб головного мозга легкой степени; перелом IV—VI ребер справа; закрытый двойной перелом правого бедра (рис. 8-5, а). Находилась 2 сут в реанимационном отделении, где проводилась интенсивная терапия, на 3-й сутки переведена в ОМСТ. На 7-е сутки с момента травмы выполнен закрытый блокируемый остеосинтез штифтом UFN (рис. 8-5, б—г). Со 2-х суток стала выполнять пассивные сгибания в коленном и тазобедренном суставах, с 4-х суток — активные упражнения в тех же суставах. На 5-е сутки (12-е сутки с момента травмы) стала садиться в постели, спуская ноги. На 7-е сутки после операции начала ходить на костылях. Выписана на амбулаторное долечивание на 10-е сутки (17-е сутки с момента травмы). Через 2 мес перешла на ходьбу с тростью и приступила к работе (корректор). Через 5 мес ходит свободно, не хромая. Движения в суставах правой нижней конечности в полном объеме.
После выписки из стационара пациент передвигался на костылях и продолжал лечебную гимнастику для разработки движений в коленном суставе чаще всего самостоятельно.
Рис. 8-5. Рентгенограммы правого бедра больной М. до операции (а ) и после операции блокируемого остеосинтеза (б, в, г).
Контрольную явку в консультативную поликлинику института назначали через 6 нед. За редким исключением, сгибание в коленном суставе у пациентов было более 90°, а у половины из них — в полном объеме. При явке делали контрольные рентгеновские снимки.
Источник