Открытый перелом диафиза большеберцовой кости
Переломы диафиза большеберцовой кости
Переломы диафиза большеберцовой кости могут быть вызваны воздействием как малой, так и значительной повреждающей силы. В последнем случае они сопровождаются значительными открытыми или закрытыми повреждениями мягких тканей голени. Определение тяжести перелома с помощью рентгенографии необходимо для оценки прогноза и планирования лечения. Рентгенологическими признаками тяжелого перелома диафиза большеберцовой кости являются смещение костного отломка на расстояние больше диаметра диафиза, множественные переломы диафиза большеберцовой кости или поперечная линия перелома. Не менее, а возможно, и более важна тяжесть повреждений окружающих мягких тканей. Тяжесть повреждения мышц имеет гораздо большее клиническое значение, чем размер кожной раны. Небольшая кожная рана может быть единственным внешним признаком травмы, приведшей к образованию большой полости на месте разрушенных мышц и костей голени, зажатой между двумя автомобильными бамперами. Частота туннельного синдрома при переломах большеберцовой кости различна (табл. 38.3). Это осложнение чаще встречается при более тяжелых повреждениях, в том числе при открытых переломах. Туннельный синдром следует исключать как сразу после травмы, так и в течение нескольких суток после нее (рис. 38.2). Для этого регулярно обследуют больного.
Лечение переломов диафиза большеберцовой кости зависит от их тяжести и сопутствующих повреждений. Осложнения, способные привести к гангрене конечности, — открытый перелом, повреждения магистральных сосудов, туннельный синдром — требуют экстренного хирургического лечения. При менее тяжелых переломах диафиза большеберцовой кости методом выбора является иммобилизация гипсовой повязкой. При переломах, требующих хирургического лечения, для фиксации костных отломков в большинстве случаев применяют внутрикостный остеосинтез. При невозможности внутрикостного остеосинтеза можно вытолщщь остеосинтез пластинами. В ряде случаев показан наружный остеосинтез. Он проще погружного и может применяться при переломах наиболее проксимальных и дистальных отделов большеберцовой кости, особенно если используются аппараты на основе колец.
Переломы диафиза большеберцовой кости
Переломы дистального эпифиза большеберцовой кости нередко вовлекают ее нижнюю суставную поверхность. Возможен сопутствующий перелом малоберцовой кости. Эти переломы независимо от того, открытые они или закрытые, обычно сопровождаются значительным повреждением окружающих мягких тканей. Вытяжение за пяточную кость или наружный остеосинтез от середины большеберцовой кости до стопы могут обеспечить временную иммобилизацию до окончательной репозиции и фиксации костных отломков . Особые трудности представляет лечение тяжелых переломов дистального эпифиза большеберцовой кости. При них проводят открытую репозицию костных отломков или наружный остеосинтез.
Переломы лодыжек
Переломы лодыжек возникают в результате непрямого воздействия повреждающей силы, обычно вследствие вращения тела при фиксированной стопе. Основной целью лечения переломов лодыжек является восстановление нормальных взаимоотношений между латеральной лодыжкой и дистальным отделом большеберцовой кости. Повреждения медиальной лодыжки включают ее перелом и разрыв дельтовидной связки. При повреждениях голеностопного сустава часто происходит перелом заднего края нижней суставной поверхности большеберцовой кости (так называемой задней лодыжки). Основными принципами лечения переломов со смещением являются репозиция с тщательным сопоставлением костных отломков и их надежная фиксация. При смещении костных отломков или вывихе показана экстренная закрытая репозиция. Открытую репозицию и погружной остеосинтез проводят при открытых переломах и неэффективности закрытой репозиции. Как и при переломах дистального эпифиза большеберцовой кости, при выраженном отеке окружающих тканей хирургическое лечение следует отложить. Это снижает риск осложнении при заживленщ. раны.
Источник
Как было указано, при изолированных переломах диафиза большеберцовой кости смещение отломков по длине невозможно. Из наблюдавшихся смещений по ширине и угловых основное функциональное значение имеют последние. Опыт, однако, показывает, что в подавляющем большинстве случаев значительных угловых смещений не бывает. Чаще всего наблюдаются смещения под углом, открытым кнутри, то есть образуется незначительное искривление оси в виде crus varum.
Большим смещениям в этом направлении препятствует целая малоберцовая кость. Как уже говорилось, это смещение с функциональной точки зрения является относительно благоприятным. Другое дело, если имеется смещение под углом, открытым кпереди. Тогда образуется искривление оси в виде crus recurvatum. Это смещение с функциональной точки зрения является чрезвычайно неблагоприятным и может быть более резко выраженным, чем crus varum, так как малоберцовая кость не препятствует этому.
Значительно реже наблюдаются смещения под углом, открытым кзади (саблевидное искривление оси), и почти никогда при изолированных диафизарных переломах большеберцовой кости не бывает смещения под углом, открытым кнаружи (crus valgum). Полных смещений ad latus тоже почти никогда не наблюдается. Поэтому основное внимание при репозиции отломков должно быть сосредоточено на устранении угловых смещений, образующих искривление оси в виде eras recurvatum.
Репозицию отломков при диафизарных переломах большеберцовой кости можно производить под местной анестезией. Больаого укладывают на перевязочный стол в рентгеновском кабинеге. В место перелома и вокруг него вводится 40—60 мл 1% расгвора новокаина. Ногу удерживают два помощника (см. рис. а). Производят рентгеноскопию в двух проекциях. При наличии рекурвации оси большеберцовой кости врач непосредственным давлением снизу — вверх (то есть сзади — наперед) выравнивает ось.
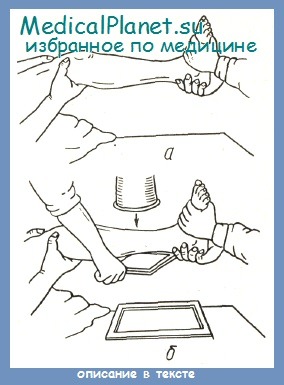
После этого производят попытку коррегировать смещение по ширине и угловое во фронтальной плоскости прямым давлением на концы отломков в соответствующих направлениях. Это обычно удается в достаточной степени, ибо большеберцовая кость на протяжении почти всего диафиза вполне доступна для непосредственной пальпации. Вновь производят рентгеноскопию. Если рекурвация оси устранена и ретенция удается без значительных усилий, приступают к наложению лангетно-кольцевой гипсовой повязки (см. рис. а).
Иммобилизация должна продолжаться не менее двух месяцев. На протяжении первых двух недель по мере надобности меняют кольца. G первых же дней больному назначают упражнения движениями в голеностопном и коленном суставах. С 3—5-го дня разрешается слегка нагружать больную ногу, пользуясь костылями. «Венозную» гимнастику назначают с первых же дней.
Через 6 недель производят смену повязки и контрольную рентгенографию. Если клинически и рентгенографически определяется консолидация, больному после смены повязки разрешают увеличить нагрузку и через 10—12 дней начать полностью нагружать ногу, пользуясь только палочкой. К концу второго месяца повязку в таких случаях следует удалить и больному назначают весь комплекс функциональной терапии.
Полное восстановление функции и трудоспособности наступает через 3—4 месяца. Все же лица, занимающиеся тяжелым физическим трудом или выполняющие работу, связанную с необходимостью продолжительного пребывания на ногах, должны временно переводиться на другую, более легкую работу.
Если при смене повязки (через 6 недель) клинически определяется подвижность между отломками, следует с целью профилактики замедленной консолидации назначить аутогемотерапию: 10 — 12 инъекций крови между отломками (по 5 мл — через день). В случаях, когда остается хотя бы незначительная качательная подвижность отломков и через 8—10 недель, необходимо решаться на стимулирующую операцию, ибо это единственно действенный метод профилактики ложного сустава. Как уже указывалось, мы применяем операцию встречных полуостеотомий.
В тех случаях, когда репозиция не удается или оказывается невозможным удержание сопоставленных отломков (интерпозиция мягких тканей), необходимо оперативное сопоставление отломков сочетать с остеосинтезом костным трансплантатом.
Операцию производят, как описано выше. Однако, если плотное сопоставление не удается и между отломками остается щель, необходимо из отдельного разреза (чуть ниже уровня перелома большеберцовой кости) произвести косую остеотомию малоберцовой кости и только после этого заканчивать операцию остеосинтеза большеберцовой кости. Отломки малоберцовой кости можно связать двумя серкляжными кетгутовыми швами. Иммобилизацию конечности производят циркулярной гипсовой повязкой, наложенной от кончиков пальцев стопы до половины бедра. Последующее лечение проводят, как после операции при переломах обеих костей голени.
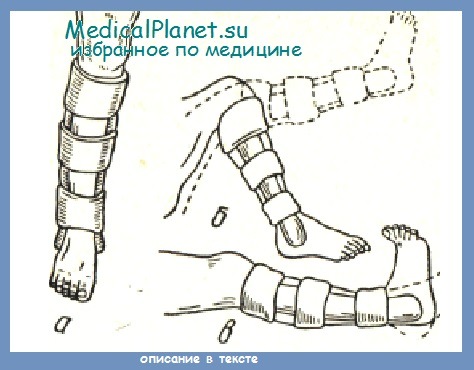
При переломах диафиза малоберцовой кости обычно нет надобности производить репозицию, либо в подавляющем большинстве случаев даже при полном смещении ad latus соприкосновение отломков остается. Поэтому при таких переломах нужно производить спирт-новокаиновую блокаду в место перелома и сразу после этого накладывать лангетно-кольцевую повязку типа Дельбе на 3—4 недели. В этой повязке через 10 дней больной может ходить, почти полностью нагружая ногу, пользуясь палочкой. Трудоспособность восстанавливается через 5—6 недель. Лицам, занимающимся тяжелым физическим трудом, следует в течение месяца давать более легкую работу.
При переломах большеберцовой кости в нижней трети иммобилизацию нужно осуществлять У-образной лангетно-кольцевой повязкой, причем до первой смены повязки разрешается только слегка нагружать передний отдел стопы и пальцев. Через 6 недель при благополучном течении эту повязку заменяют лангетно-кольцевой гипсовой повязкой без стремени (типа Дельбе). Дальнейшее лечение такое же, как и при более высоких переломах.
При диафизарных переломах одной из костей голени, не сопровождающихся смещением отломков, иммобилизацию производят в зависимости от уровня перелома лангетно-кольцевой повязкой типа Дельбе, или У-образной гипсовой повязкой. Сроки фиксации сокращаются на 2—3 недели. В остальном лечение проводится такое же.
— Читать далее «Анатомия голеностопного сустава — строение, функции»
Оглавление темы «Переломы костей голени»:
- Перелом межмыщелкового возвышения большеберцовой кости — диагностика, лечение
- Виды диафизарных переломов обеих костей голени — механизмы
- Клиника диафизарных переломов обеих костей голени — диагностика
- Лечение диафизарных переломов обеих костей голени — техника репозиции
- Скелетное вытяжение диафизарных переломов обеих костей голени — техника
- Операция при диафизарном переломе обеих костей голени — техника
- Диафизарные переломы одной из костей голени — клиника, диагностика
- Лечение перелома диафиза большеберцовой кости — техника репозиции
- Анатомия голеностопного сустава — строение, функции
- Виды переломов лодыжек — механизмы
Источник
Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение
Переломы проксимального отдела большеберцовой кости включают переломы, располагающиеся выше бугристости большеберцовой кости. Их следует разделить на внесуставные и внутрисуставные. К внутрисуставным переломам относятся повреждения мыщелков, в то время как к внесуставным — переломы межмыщелкового возвышения, бугорков и подмыщелковые переломы. Эпифизарные переломы большеберцовой кости считают внутрисуставными. Переломы проксимального отдела малоберцовой кости особого значения не имеют, поскольку малоберцовая кость не несет весовой нагрузки.
Внутренний и наружный мыщелки большеберцовой кости формируют площадку, передающую вес тела от мыщелков бедра к диафизу большеберцовой кости. Переломы мыщелков, как правило, связаны с некоторой степенью раздавливания кости вследствие осевой передачи веса тела. Кроме того, раздавливание мыщелка приводит к вальгусной или варусной деформации коленного сустава. Как показано на рисункежмыщелковое возвышение составляют бугорки, к которым прикреплены крестообразные связки и мениски.
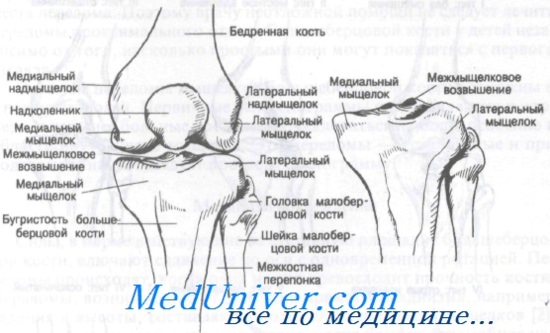
Основы анатомии коленного сустава
На основании анатомических признаков переломы проксимального отдела большеберцовой кости можно разделить на пять категорий:
Класс А: переломы мыщелков
Класс Б: переломы бугорков
Класс В: переломы бугристости большеберцовой кости
Класс Г: подмыщелковые переломы
Класс Д: переломы эпифизеолизов, переломы проксимального отдела малоберцовой кости
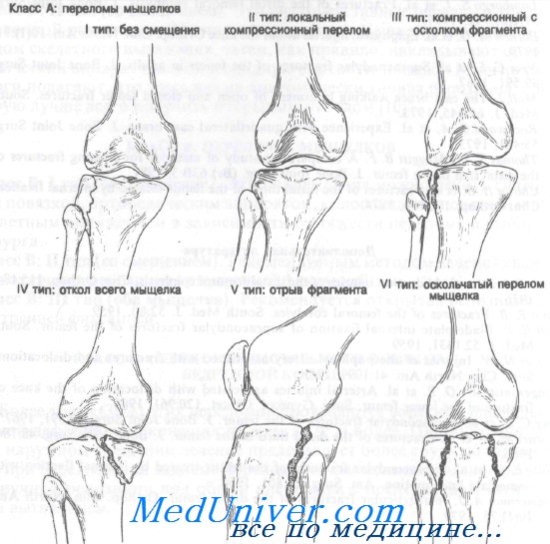
Класс А: переломы мыщелков большеберцовой кости
Переломы мыщелков большеберцовой кости встречаются нередко. Они были классифицированы Hohl на основании анатомических данных и принципов лечения. Рассматривая переломы мыщелков большеберцовой кости, следует указать, что под отломом мыщелка имеют в виду смещение вниз его более чем на 4 мм. Серьезная деформация коленного сустава может возникнуть после, казалось бы, незначительных переломов проксимального отдела большеберцовой кости у детей. Причина ее остается неясной. Она появляется у детей до 4-летнего возраста и проявляется вальгусной деформацией коленного сустава через 6—15 мес после травмы.
Создается впечатление, что развитие этой деформации происходит в первую очередь из-за искривления диафиза большеберцовой кости ниже места перелома. Поэтому врачу неотложной помощи не следует лечить переломы проксимального отдела большеберцовой кости у детей независимо от того, насколько простыми они могут показаться с первого взгляда.
Скрытые переломы мыщелков большеберцовой кости возможны и у пожилых людей. Первичные рентгенограммы представляются в норме; тем не менее больные продолжают жаловаться на боли, особенно в области внутреннего мыщелка. Эти переломы — усталостные и при подозрении на них следует провести сканограмму.
Силы, в норме действующие на суставную площадку большеберцовой кости, влючают сдавление по оси с одновременной ротацией. Переломы происходят, когда одна из сил превосходит прочность кости. Переломы, возникающие от действия прямого механизма, например падения с высоты, составляют около 20% переломов мыщелков. Дорожно-транспортные происшествия, когда бампер автомобиля наносит удар по проксимальному отделу большеберцовой кости, являются причиной приблизительно 50% этих переломов. Остальные переломы вызываются комбинацией сдавления по оси и одновременного ротационного напряжения.
Переломы наружной площадки большеберцовой кости обычно происходят при насильственном отведении ноги. Переломы медиальной площадки, как правило, результат сильного приведения дистального отдела голени. Если в момент повреждения колено разогнуто, чаще возникает передний перелом. Большинство поздних мыщелковых переломов происходит при травме, когда коленный сустав в момент удара был согнут.
Как правило, больной жалуется на боль и припухлость, при этом его колено слегка согнуто. При осмотре часто можно обнаружить ссадину, указывающую на место удара, а также выпот и уменьшение объема движений из-за болей. Вальгусная или варусная деформация обычно указывает на отлом мыщелка. После выполнения простых рентгенограмм для диагностики скрытых повреждений связок или менисков могут потребоваться рентгенограммы под нагрузкой.
Для выявления этих переломов обычно достаточно снимков в боковой и косой проекциях. Кроме того, для оценки степени вдавления очень информативным может оказаться снимок суставной площадки. Анатомически суставная площадка имеет скос назад и вниз. На рутинных рентгенограммах этот скос не будет заметен, что замаскирует некоторые вдавленные переломы. Проекция суставной площадки компенсирует этот скос и позволит точнее выявить вдавленные переломы суставной площадки. При определении протяженности перелома всегда оказываются полезными рентгенограммы в косых проекциях.
Все рентгенограммы коленного сустава необходимо тщательно просмотреть на наличие отрывных фрагментов головки малоберцовой кости, мыщелков бедра и межмыщелкового возвышения, указывающих на повреждение связочного аппарата. Расширение суставной щели в сочетании с переломом противоположного мыщелка предполагает повреждение связок. Для выявления скрытых компрессионных переломов могут понадобиться томограммы.
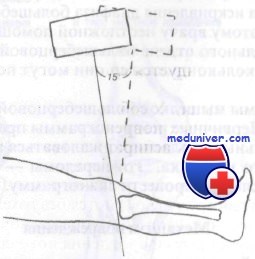
Проекция суставной площадки большеберцовой кости
Переломы мыщелков большеберцовой кости часто сочетаются с рядом серьезных повреждений коленного сустава.
1. Эти переломы часто сопровождаются повреждениями связок и менисков как по отдельности, так в сочетании. При переломе наружного мыщелка следует заподозрить повреждение коллатеральной связки, передней крестообразной связки и наружного мениска.
2. После этих переломов могут наблюдаться либо острые, либо проявляющиеся позже повреждения сосудов.
Лечение переломов мыщелков большеберцовой кости
Четыре наиболее распространенных способа лечения перелома в зоне коленного сустава включают наложение давящей повязки, закрытую репозицию с наложением гипсовой повязки, скелетное вытяжение и открытую репозицию с внутренней фиксацией. Независимо от способа целями лечения являются:
1) восстановление нормальной суставной поверхности;
2) раннее начало движения в коленном суставе для профилактики контрактуры; 3) воздержание от нагрузки на сустав до полного заживления.
Выбор метода лечения зависит от типа перелома, опыта и мастерства хирурга-ортопеда, возраста больного и его дисциплинированности. Настоятельно рекомендуется срочная консультация хирурга-ортопеда.
Класс А: I тип (без смещения). У соблюдающего режим амбулаторного больного без сопутствующих повреждений связок перелом мыщелка без смещения можно лечить аспирацией гемартроза с последующим наложением давящей повязки. К конечности прикладывают пузырь со льдом и придают ей приподнятое положение не менее чем на 48 ч. Если через 48 ч рентгенограммы остаются без изменений, можно начинать движения в коленном суставе и упражнения для четырехглавой мышцы бедра. До полного выздоровления ногу не следует полностью нагружать. Можно использовать частичную нагрузку с ходьбой на костылях или гипсовый тутор.
Пребывание в гипсовой повязке более 4—8 нед с момента повреждения дисциплинированному больному не рекомендуется из-за высокой частоты развития контрактур коленного сустава. Если больной амбулаторный и не имеет повреждений связок, но в то же время недисциплинирован, рекомендуется иммобилизация гипсовой повязкой. Активные изометрические упражнения для тренировки четырехглавой мышцы бедра следует начинать рано, а гипсовую повязку оставлять до полного заживления. Госпитализированных больных без повреждений связок обычно лечат методом скелетного вытяжения в сочетании с ранними двигательными упражнениями.
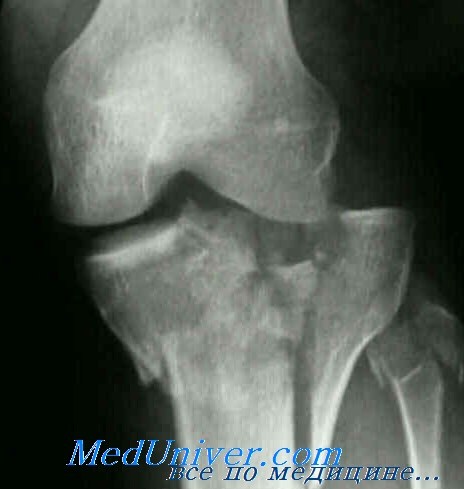
Класс А: II тип (локальная компрессия). Неотложное лечение этих переломов зависит от следующих моментов: 1) отрывной перелом мыщелка со смещением его вниз более чем на 8 мм требует оперативной коррекции (поднятия фрагмента): 2) локализация вдавления в переднем или среднем отделах опаснее, чем в заднем; 3) наличия сопутствующих повреждений связок.
При диагностике этих переломов необходимы снимок с выведением проекции суставной площадки и проведение нагрузочных проб для выяснения целостности связок коленного сустава. Если связки повреждены, показано оперативное восстановление. Консервативное лечение перелома без смещения и повреждений связок включает: 1) аспирацию крови при гемартрозе; 2) наложение давящей повязки или задней лонгеты сроком от нескольких дней до 3 нед с полной разгрузкой конечности; 3) раннюю консультацию ортопеда.
Если больной госпитализирован, рекомендуется скелетное вытяжение по Buck с активными двигательными упражнениями.
Класс А: III тип (компрессионный, с отрывом мыщелка). Неотложная помощь при этих переломах включает лед, иммобилизацию задней лонгетой и точную рентгенологическую диагностику со срочным направлением к специалисту. Лечение варьируется от гипсовой иммобилизации с разгрузкой конечности до оперативной репозиции или скелетного вытяжения.
Класс А: IV тип (полный отрыв мыщелка). Неотложное лечение этих переломов включает лед, иммобилизацию и точную рентгенологическую диагностику со срочным направлением к ортопеду. Отщепление 8 мм и более считают значительным смещением, которое лучше лечить методом открытой или закрытой репозиции.
Класс А: V тип (откол). Эти переломы обычно захватывают внутренний мыщелок и могут быть передними или задними. Рекомендуемый метод лечения — открытая репозиция с внутренней фиксацией.
Класс А: VI тип (оскольчатый). Неотложная помощь при этих переломах включает лед, приподнятое положение конечности, иммобилизацию задней лонгетой, аспирацию крови при гемартрозе (при строгом соблюдении правил асептики) и госпитализацию для скелетного вытяжения.
Осложнения переломов мыщелков большеберцовой кости
Переломы мыщелков большеберцовой кости могут сопровождаться развитием нескольких серьезных осложнений.
1. После длительной иммобилизации возможна полная потеря движений в коленном суставе.
2. Несмотря на оптимальное лечение, может развиться дегенеративный артроз.
3. Даже при первично несмещенных переломах в первые несколько недель может развиться угловая деформация коленного сустава.
4. Эти повреждения могут осложниться нестабильностью коленного сустава или рецидивирующим подвывихом из-за разрыва связочного аппарата.
5. Леченные хирургическим методом открытые переломы могут осложниться инфекцией.
6. Туннельный синдром приводит к повреждению сосудисто-нервного пучка и может осложнить лечение этого вида переломов.
— Также рекомендуем «Переломы межмыщелкового возвышения большеберцовой кости. Классификация, диагностика и лечение»
Оглавление темы «Переломы тазового кольца, бедра»:
- Межвертельный перелом бедра. Диагностика и лечение
- Вертельные и подвертельные переломы бедра. Диагностика и лечение
- Переломы диафиза бедренной кости. Классификация, диагностика и лечение
- Переломы дистального отдела бедренной кости. Классификация, диагностика и лечение
- Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение
- Переломы межмыщелкового возвышения большеберцовой кости. Классификация, диагностика и лечение
- Множественные переломы и вывих таза со смещением. Диагностика и лечение
- Перелом вертлужной впадины. Диагностика и лечение
- Перелом головки бедренной кости. Диагностика и лечение
- Перелом шейки бедра. Классификация, диагностика и лечение
Источник