Перелом диафиза левой лучевой кости
Перелом диафиза лучевой кости. Диагностика и лечение
Перелом диафиза может произойти практически в любом отделе лучевой или локтевой кости, за исключением мест, окруженных суставной капсулой или связками. Эти переломы можно разделить на три отдельных класса: переломы классов А и Б — это переломы одной из костей, переломы класса В представляют собой комбинированные переломы.
Переломы лучевой кости в зависимости от прикрепления мышц и смещения фрагментов могут быть разделены на три группы. Первая группа включает переломы проксимальной трети диафиза лучевой кости дистальнее места прикрепления супинатора и двуглавой мышцы плеча. Обе эти мышцы обеспечивают супинацию или приводят к смещению проксимального отдела лучевой кости. Ко второй группе относятся переломы средней трети диафиза, где прикрепляющийся пронатор обеспечивает пронацию.
В третью группу входят переломы дистального отдела диафиза лучевой кости. В этом месте прикреплен квадратный пронатор, оказывающий пронирующее действие на костные фрагменты.
Переломы диафиза лучевой кости чаще происходят на границе средней и дистальной трети. Именно в этом месте кость окружена наиболее тонким мышечным слоем и, следовательно, более подвержена прямой травме.
Наиболее часто встречающийся механизм — это прямой удар по диафизу лучевой кости.
Над местом повреждения определяется усиливающаяся при прямой пальпации или продольной компрессии болезненность. В области дистального лучелоктевого сустава она может быть следствием подвывиха или вывиха.
Как правило, достаточно типичных переднезадней и боковой проекций. Переломы диафиза лучевой кости нередко сочетаются с серьезными, но часто скрытыми повреждениями локтевого и лучезапястного суставов.
Аксиома: переломы дистального отдела лучевой кости часто сочетаются с вывихами в дистальном лучелоктевом суставе.
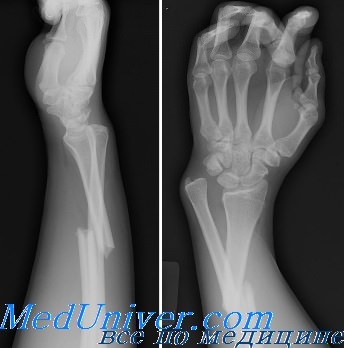
Перелом дистального отдела диафиза в сочетании с вывихом головки локтевой кости обычно называют переломом Галеации.
Лечение переломов диафиза лучевой кости
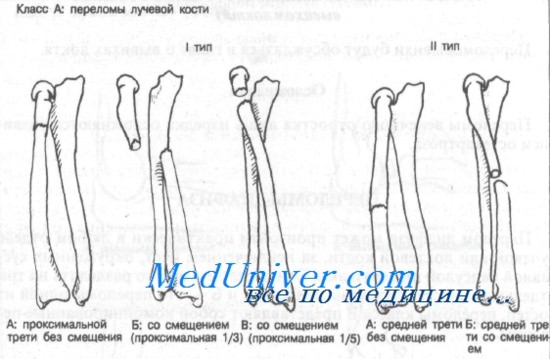
Класс А: тип IA (проксимальные без смещения). Эти переломы редко и требуют неотложного направления к ортопеду. Оказываемая неотложная помощь должна включать наложение большой гипсовой повязки или передней и задней лонгет (см. Приложение). Локтевой сустав фиксируют в положении сгибания под углом 90°, предплечье — в положении супинации. Необходима рентгенография для выявления смещения.
Класс А: тип IБ (смещение проксимальной трети). Показано неотложное направление к ортопеду, поскольку методом выбора является открытая репозиция и внутренняя фиксация. Неотложная помощь должна включать иммобилизацию длинной задней лонгетой с предплечьем в положении супинации и локтевым суставом в положении сгибания под углом 90°.
Класс А: тип IB (смещение проксимальной пятой части фрагмента лучевой кости). Показана консультация ортопеда, поскольку метод лечения этих переломов остается спорным. Из-за малого размера проксимального фрагмента внутренняя фиксация трудна. Большинство больных лечат путем закрытой репозиции с наложением длинной гипсовой повязки или переднезадней лонгеты. Локтевому суставу придают положение сгибания под углом 90°, а предплечье — в положении супинации.
Класс А: тип IIА (переломы средней трети без смещения). После иммобилизации длинной гипсовой повязкой или переднезадней лонгетой показано направление к специалисту. Локтевой сустав должен быть в положении сгибания под углом 90°, а предплечье — в положении умеренной супинации. Необходима последующая контрольная рентгенография.
Класс А: тип IIБ (переломы средней трети со смещением). Больного следует немедленно направить к специалисту, поскольку методом выбора является открытая репозиция и внутренняя фиксация.
Но сначала иммобилизуйте конечность в положении сгибания локтевого сустава 90° и с умеренной супинацией предплечья.
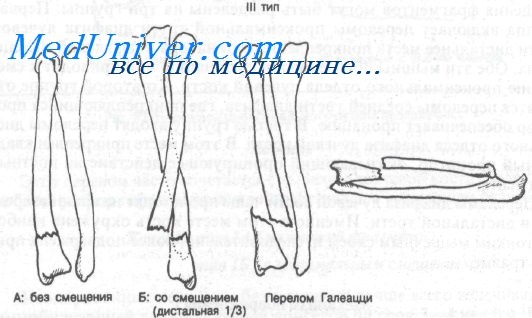
Класс А: тип IIIА (без смещения). Этот перелом может сочетаться с подвывихом в дистальном луче-локтевом суставе. После иммобилизации длинной гипсовой повязкой или переднезадней лонгетой (см. Приложение) показано направление к ортопеду. Локоть фиксируют под углом 90°, предплечье — в положении пронации.
Класс А: тип IIIБ (со смещением дистальной трети и перелом Галеацци). Переломы этого типа встречаются часто и требуют срочного направления к ортопеду, поскольку методом выбора является открытая репозиция с внутренней фиксацией. Линия перелома, как правило, поперечная или косая, без раздробления, с угловым смещением дистального фрагмента лучевой кости в дорсальном направлении.
Аксиома: перелом Галеацци обычно сочетается с подвывихом в дистальном луче-локтевом суставе (в остром или позднем периоде).
Осложнения переломов диафиза лучевой кости
Переломы диафиза лучевой кости часто сопровождаются осложнениями. Для профилактики последних следует учитывать ряд факторов.
1. Перелом без смещения может позже стать смещенным из-за мышечной тяги и расхождения фрагментов, несмотря на иммобилизацию. Необходима повторная рентгенография для контроля правильности стояния отломков.
2. В результате неадекватной репозиции или иммобилизации может наблюдаться неправильное сращение или несращение.
3. При лечении этих переломов необходимо своевременное выявление и лечение ротационных деформаций.
4. Переломам диафиза лучевой кости часто сопутствует подвывих или вывих в дистальном лучелоктевом суставе.
5. При переломах диафиза лучевой кости сосудисто-нервные повреждения редки.
— Также рекомендуем «Переломы диафиза локтевой кости. Диагностика и лечение»
Оглавление темы «Переломы костей предплечья, плеча»:
- Перелом диафиза лучевой кости. Диагностика и лечение
- Переломы диафиза локтевой кости. Диагностика и лечение
- Перелом локтевой кости III типа — переломы Монтеджи. Диагностика и лечение
- Сочетанные переломы лучевой и локтевой костей. Диагностика и лечение
- Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
- Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение
- Краевые переломы лучевой кости I типа — переломы Бартона. Диагностика и лечение
- Переломы дистального отдела плечевой кости. Классификация, диагностика и лечение
- Надмыщелковые разгибательные переломы плечевой кости. Диагностика и лечение
- Надмыщелковые сгибательные переломы плечевой кости. Диагностика и лечение
Источник
Возникают чаще, чем изолированные диафизарные переломы локтевой кости.
Они принадлежат к более тяжелой травме.
Лучевая кость играет основную роль в ротационных движениях предплечья, потеря которых значительно нарушает функциональные возможности верхней конечности и работоспособность человека.
Анатомия

Предплечье образовано двумя костями – локтевой и лучевой.
Лучевая кость, как и локтевая, состоит из тела, проксимального и дистального концов.
Проксимальный конец участвует в образовании локтевого сустава, а дистальный – лучезапястного.
Тело кости разделяют на верхнюю треть, среднюю и нижнюю.
Причины переломов диафиза лучевой кости
Переломы возникают в результате падения на руку с опорой на кисть.
Предплечье при этом находится в положении пронации и вся травмирующая сила приходится на лучевую кость, которая в средней трети расширена и уплощена с изгибом под углом вперед и в локтевую сторону, что снижает ее сопротивляемость.
Поэтому чаще переломы лучевой кости возникают в средней и нижней трети. Механизм их косвенный.

Прямой механизм переломов диафиза лучевой кости возникает в результате непосредственного удара преимущественно на уровне средней и нижней трети.
Изолированные переломы диафиза лучевой кости в верхней трети встречаются редко.
Для изолированных переломов диафиза лучевой кости типичны смещения по ширине и под углом, тогда как по длине, благодаря четности костей и межкостной мембране, смещение почти отсутствует. Плоскость перелома чаще бывает поперечно-косой или приближается к винтообразной.

У детей изолированные переломы лучевой кости чаще всего возникают на границе средней и нижней трети. Смещение отломков в значительной степени зависит от нарушения физиологического равновесия мышц-антагонистов.
Симптомы

Боль, ограниченность функции и полное нарушение ротационных движений предплечья.
При переломах в верхней трети возникает дефигурация предплечья за счет припухлости на лучевой стороне, при переломах в средней и нижней трети – деформация предплечья с углом, открытым наружу или внутрь и к тылу или в ладонную сторону.
Кисть и дистальный отдел предплечья всегда в положении пронации.
Сжимание пальцев в кулак обостряет боль.
При пальпации острота боли локализуется в зоне припухлости или деформации, в средней и нижней трети пальпируются концы отломков, довольно часто в нижней трети они выступают под кожей.
Симптом патологической подвижности ощущается лишь в месте деформации лучевой кости, целая локтевая кость скрадывает четкость этого типичного симптома переломов костей.
При переломах без смещения осевое нажатие на предплечье обостряет боль в месте перелома, чего не бывает при ушибах.
Диагностика
Рентгеновское исследование не только подтверждает клинический диагноз, но и дает врачу характеристику перелома, положение отломков для обоснования тактики и выбора метода лечения.
Направление типичных смещений отломков
Итак, чтобы правильно определить показания к выбору метода лечения и успешно провести закрытую одномоментную репозицию отломков, необходимо знать направление типичных смещений отломков в зависимости от уровня перелома.
Верхняя треть диафиза лучевой кости
Если плоскость перелома в верхней трети диафиза лучевой кости проходит между мышцей-супинатором и круглой мышцей-пронатором, то проксимальный отломок под тягой двуглавой мышцы плеча и мышцы-супинатора занимает положение максимальной супинации и несколько отведен в лучевую сторону, то есть наружу. Дистальный отломок под действием круглой, квадратной мышц-пронаторов не только полностью пронируется, но и во многом смещается вперед и внутрь.
Перелом в нижней трети
При переломах лучевой кости в нижней трети, когда плоскость перелома проходит между местами прикрепления круглой и квадратной мышц-пронаторов и мышцами-супинаторами, сила которых больше, чем сила одной круглой мышцы-пронатора, то проксимальный отломок занимает положение супинации, но не полной, как это бывает при переломах в верхней трети, и дополнительно смещается вперед. Дистальный отломок под действием квадратной мышцы-пронатора занимает полное пронационное положение с отклонением внутрь.
Лечение
Без смещения

Переломы без смещения, по типу зеленой ветки лечат консервативно: накладывают гипсовую иммобилизацию средней трети плеча до головок пястных костей. Время иммобилизации у взрослых пострадавших – 6 недель, у детей – 2,5-3 месяца.
Со смещением в нижней трети
В подавляющем большинстве случаев подлежат оперативному лечению, поскольку не удается устранить смещение дистального отломка, а настойчивые попытки достичь закрытым путем сопоставления отломков приводят к дополнительному травмированию прилегающих мягких тканей.
Переломы в верхней и средней трети
При переломах в верхней и средней трети, когда плоскость перелома поперечно-косая или зазубрена, показано закрытое одномоментное сопоставление отломков.
После обезболивания (наркоз или введения в гематому 30-40 см. куб. 1% раствора новокаина или лидокаина) врач отводит руку, под локоть подкладывает мешок с песком и помощник фиксирует участок локтевого сустава в положении супинации предплечья.
Переломы с радиально открытым углом

При переломах с углом, открытым радиально, хирург берет ладонь потерпевшего, как для рукопожатия, и осуществляет полную супинацию ладони и предплечья, сгибая предплечье до прямого угла в локтевом суставе при умеренной тракции по оси.
Затем, не меняя положения и тяги, передает руку второму помощнику, а сам на высоте деформации с нарастанием силы нажимает на отломки, устраняя угловое смещение к восстановлению оси предплечья, предотвращая гиперкорекции.
При этом кисть выводится в тыльную флексию с умеренным радиальным отводом. Радиальное отведение кисти приводит к напряжению тыльных и наружных связок, что способствует сопоставлению отломков.
На место перелома кладут ватно-марлевый пелот и накладывают гипсовую иммобилизацию от верхней трети плеча до головок пястных костей.
Переломы с углом, открытым внутрь и вперед

При переломах с углом, открытым внутрь и вперед, помощник фиксирует локоть и верхнюю треть предплечья в положении полной супинации, врач захватывает кисть как для рукопожатия, сгибает предплечье до прямого угла, а кисть переводит в ульнарное отклонение.
При этом напрягается связочно-сумочный аппарат луче-запястного сустава и дистальный отломок лучевой кости отводится от локтевой кости, устраняется угловое смещение, кисть переводят в положение ладонного сгибания, не меняя ее ульнарного отклонения.
Врач передает руку второму помощнику, а сам пальцами давит на высоте деформации на отломки сверху вниз, устраняя смещение с углом, открытым в ладонную сторону, восстанавливая ось предплечья.
Накладывают ватно-марлевый пелот на место перелома, иммобилизацию проводят гипсовой повязкой от верхней трети плеча до головок пястных костей при супинированном, согнутом под прямым углом предплечье.
Кисть фиксируют в положении умеренной ладонной флексии с локтевым отводом. После затвердевания гипса делают рентгеновский снимок. Если добиться сопоставления отломков не удается, пострадавшего направляют на оперативное лечение.
У пострадавших на 7-9-й день после сопоставления отломков вследствие падения реактивного отека повязка становится свободной, необходимо ее подтянуть и сделать контрольный рентгеновский снимок.
Убедившись, что вторичное смещение не наступило, продолжают амбулаторное лечение в течение 7-8 недель. Трудоспособность восстанавливается через 9-10 недель.
В случаях, когда возникло вторичное смещение, пострадавшего направляют на оперативное лечение. Таким образом, оперативное лечение показано в случае невозможности достичь сиюминутного сопоставления отломков, при вторичных смещениях отломков в гипсовой повязке, косых и винтовых плоскостях перелома, интерпозиции, при осколочных и двойных переломах.
Оперативное лечение
Оперативное лечение состоит в открытом сопоставлении отломков и остеосинтезе их. Остеосинтез должен быть стабильным, что позволяет проводить раннее функциональное лечение.
Переломы диафиза лучевой кости требуют обязательного полного устранения смещений отломков, как залога восстановления ротационных движений предплечья, работоспособности.
Реабилитация
Движения пальцами кисти начинают через 5-7 дней после оперативного вмешательства. ЛФК локтевого сустава разрешается через три месяца с момента травмы, не зависимо от метода лечения. Если стабильность фиксации фрагментов при остеосинтезе сомнительная, тогда дистальное или проксимальное радиоульнарное сочленение фиксируют спицами Киршнера на 3-6 недель, для предотвращения ротационных смещений и нарушения репаративного остеогенеза.
Источник
Анатомические особенности костей предплечья
Кости предплечья (лучевая и локтевая) соединены между собой межкостной мембраной, проксимальным и дистальным лучелоктевым суставом.
Анатомия костей предплечья
Лучевая кость изогнута и вращается вокруг локтевой кости по оси, идущей от головки лучевой кости к шиловидному отростку локтевой кости. Неправильная иммобилизация с частичным сохранением ротационных движений предплечья приводит к тому, что оба отломка лучевой кости смещаются вместе, а отломки локтевой кости ротируются один на другом (как мельничные жернова). Это приводит к несращению локтевой кости. В 20–30-е годы прошлого столетия несращения локтевой кости при диафизарных переломах костей предплечья было настолько обычным, что оно расценивалось как типичный результат лечения.
Угловые деформации костей, нарушение их длины, вывихи в лучелоктевых суставах и образование межкостных синостозов ведёт к ограничению или потере супинации и пронации. Важна точная конгруэнтность обоих лучелоктевых суставов, поэтому восстановление нормальной длины обеих костей предплечья имеет большое значение.
Вращательные движения предплечья (пронация, супинация) осуществляют два супинатора: двухглавая мышца плеча и мышца супинатор, которые крепятся в в/3 лучевой кости и два пронатора: круглый пронатор, который крепится к средней трети лучевой кости и квадратный в дистальной части лучевой кости.
Пронаторы (а) и супинаторы (б) предплечья:
1-m. pronator teres, 2-m. pronator quadratus,3-m.biceps brachii,
4-m.supinator
При переломах в в/3 предплечья проксимальные отломки будут находиться в положении супинации, а дистальные в положении пронации.
При переломах предплечья в средней трети, ниже крепления круглого пронатора. Проксимальные отломки занимают положение среднее между супинацией и пронацией.
При переломах костей предплечья в нижней трети, проксимальные отломки будут слегка пронированы.
Смещение при переломах предплечья в зависимости от уровня повреждения
Поэтому репозицию переломов костей предплечья в в/3 проводят в положении супинации, в ср/3 в положении среднем между супинацией и пронацией и в н/3 в положении пронации, а лечебную иммобилизацию (от в/3 плеча до головок пястных костей) в положении, близком к среднефизиологическому.
Мышечные футляры предплечья покрыты общей фасцией. Поэтому при образовании субфасциальных гематом может быстро развиться компартмент – синдром.
Механизм травмы при переломе костей предплечья
Переломы костей предплечья возникают преимущественно под воздействием прямой травмы: ДТП, падение с высоты, парирующий удар во время нападения.
Переломо-вывихи предплечья возникают при прямом воздействии на пронированное (Монтеджа) или супинированное (Галеации) предплечье.
Классификация переломов костей предплечья
Переломы делятся на закрытые и открытые. По локализации в верхней, средней и нижней трети предплечья. Различают изолированные переломы лучевой, локтевой и обеих костей предплечья без смещения и со смещением отломков. Смещения могут быть под углом, по ширине, по длине и ротационные. Последние зависят от места прикрепления мышцы – супинаторов и пронаторов.
По характеру места излома бывают поперечными, косыми оскольчатыми и многофрагментными (сегментарными). Для детского возраста характерны поднадкостничные переломы, переломы по типу “зеленой ветки”, эпифизиолизы, остеоэпифизиолизы.
Различают переломо-вывихи предплечья:
1. Монтеджа – комбинация перелома проксимальной трети локтевой кости с вывихом головки лучевой кости.
Переломо-вывих Монтеджа
2. Галеации – комбинация перелома дистальней трети лучевой кости с вывихом головки локтевой кости.
Переломо-вывих Галеацци
3. Расходящийся радио-ульнарный вывих. Это разрыв дистального радио-ульнарного сочленения, со смещением проксимально костей запястья и дистальным вывихом лучевой и локтевой костей.
Клиника и диагностика переломов диафиза костей предплечья
Клиническая диагностика переломов предплечья базируются на наличии боли, отёка, деформации, патологической подвижности и крепитации отломков. Целенаправленно надо искать признаки переломо-вывихов – отёк, деформация и ограничение движений в локтевом или лучезапястном суставах.
Рентгенография костей предплечья выполняется в двух проекциях с обязательным захватом смежных суставов (локтевого и лучезапястного).
Лечение переломов диафиза костей предплечья
Консервативное лечение. Первая помощь: при наличии раны накладывается асептическая повязка. Рука сгибается под прямым углом в локтевом суставе. Иммобилизация лестничная шина Крамера от кончиков пальцев до верхней трети плеча.
Основная задача лечения – это ранняя анатомическая репозиция и прочная фиксация отломков.
При переломах без смещения накладывается циркулярная гипсовая повязка от пястно-фаланговых суставов до верхней трети плеча сроком на 10 недель. Через 2 недели обязателен рентген контроль для исключения наличия вторичного смещения отломков.
При поперечных переломах со смещением, где возможен концевой упор отломков, производится закрытая репозиция.
Техника репозиции. Пациент лежит на спине. Рука, согнутая под прямым углом, на приставном столике. Общее обезболивание. Один помощник захватывает двумя руками или полотенцем плечо, другой – пальцы и кисть пациента. При переломах проксимальной трети предплечье супинируют, при переломах средней трети – в нейтральном положении, при переломах дистальной трети – в положении пронации. Осуществляют тягу по длине в течение 2–4 минут до растяжения отломков. Если пальцы пациента влажны и скользят, то их можно покрыть лейкопластырем, чтобы хватка за пальцы была крепче. Хирург пальцами осуществляет окончательную репозицию. Не снимая тяги, накладывается циркулярная гипсовая повязка от пястнофаланговых суставов до верхней трети плеча. После репозиции производят рентген контроль в двух проекциях. Пациент обязательно госпитализируется в стационар под круглосуточное наблюдение врача. В случае нарастания отека конечности гипсовую повязку необходимо продольно рассечь. После спадения отёка делают рентген контроль для исключения смещения отломков. Дальнейшее лечение пациента амбулаторное. Срок иммобилизации – 10 недель с момента репозиции.
У детей в возрасте до 10 лет с угловым смещением отломков производят закрытую репозицию перелома с фиксацией циркулярной гипсовой повязкой сроком 4–6 недель в зависимости от возраста. У детей старше 14 лет переломы диафиза костей предплечья лечат как у взрослых.
Оперативное лечение.
Показания к операции:
- переломы, при которых не удалось устранить смещение отломков путём закрытой репозиции, а так же вторичное их смещение, развившееся после наложения гипсовой повязки;
- оскольчатые и много фрагментарные переломы;
- часто переломо-вывихи Галеацци и Монтеджи;
- открытые переломы.
Основные методы оперативного лечения:
- Открытый накостный металлоостеосинтез с помощью пластин, интрамедуллярный остеосинтез стержнями с блокированием.
- Внеочаговый компрессионно-дистракционный остеосинтез аппаратом Илизарова или стержневыми аппаратами.
Лучевая кость изогнута, поэтому следует воздержаться от интрамедуллярного остеосинтеза. При проведении накостного остеосинтеза нельзя проводить шурупы в направлении межкостной мембраны (угроза образования синостоза).
Для остеосинтеза лучевой кости используют тыльный доступ идущий от наружного надмыщелка плеча к дистальной суставной поверхности лучевой кости. При остеосинтезе локтевой кости осуществляется доступ продольный по гребню кости.
Хирургические доступы к локтевой и лучевой костям предплечья: а) доступ к локтевой кости, б) доступ к лучевой кости
Цель металлоостеосинтеза – анатомическая репозиция, восстановление правильных взаимоотношений между лучевой и локтевой костью по длине, прочная фиксация. Для этого используют компрессирующие пластины с ограниченным контактом, пластины с боковой стабильностью винтов, пластины с монокортикальной фиксацией и точечным контактом. При оскольчатых переломах (тип С) используют мостовидные пластины без обнажения зоны перелома. Для остеосинтеза пластинами используют минимум 6 винтов, по 3 выше и ниже места перелома.
Рентгенограммы перелома предплечья после металлоостеосинтеза пластинами
При остеосинтезе оскольчатых и особенно открытых переломов показан ВКДО аппаратом Илизарова или стержневыми аппаратами.
Использование аппаратов внешней фиксации при переломах костей предплечья: а) спице-стержневой, б) стержневой аппарат
Перелом локтевой кости с вывихом головки лучевой кости (перелом-вывих Монтеджа)
Различают разгибательный и сгибательный тип перелома. Чаще происходит разгибательный тип – перелом локтевой кости в верхней или средней трети, отломки образуют угол, открытый кзади, головка лучевой кости смещается кпереди и в лучевую сторону. Возможно повреждение лучевого нерва. При сгибательном типе перелома отломки локтевой кости смещаются под углом, открытым кпереди, а головка лучевой кости вывихивается кзади.
Переломо-вывих Монтеджа:
А) Разгибательный; В) Сгибательный тип
Клиника. Предплечье укорочено. Верхняя треть предплечья и локтевой сустав отёчны. Движения в локтевом суставе ограничены, особенно сгибание. При пальпации можно определить сместившуюся кпереди головку лучевой кости. Окончательный диагноз устанавливают после изучения рентгенограмм.
Лечение. Показана экстренная закрытая репозиция под общей или проводниковой анестезией.
Техника репозиции: предплечье супинируют, осуществляют тракцию по оси с созданием противотяги за плечо. Пальцами вправляют вывих головки лучевой кости и репонируют отломки локтевой кости, предплечье сгибают под углом 80°. Если головка лучевой кости не удерживается во вправленном положении, то её чрезкожно фиксируют спицей Киршнера, конец которой оставляют под кожей. При продолжающемся вытяжении накладывают гипсовую повязку от головок пястных костей до средней трети плеча сроком на 8–10 недель. Спицу удаляют через 3 недели. Контрольную рентгенограмму производят после репозиции и через 5–7 дней после спадения отёка.
Оперативное лечение показано при безуспешной попытке закрытой репозиции, вторичном смещении в гипсовой повязке, при повреждении лучевого нерва, застарелых вывихах головки лучевой кости и несращению локтевой кости.
Операция заключается в открытой анатомической репозиции локтевой кости с накостным остеосинтезом пластиной и чрезкожной фиксацией головки лучевой кости спицей. В застарелых случаях производят резекцию головки лучевой кости.
Перелом лучевой кости в нижней трети и вывих головки локтевой кости (перелом-вывих Галеацци)
При переломах в нижней и средней трети лучевой кости и смещении отломков под углом, наступает вывих головки локтевой кости в тыльную или ладонную сторону, противоположную угловому смещению отломков лучевой кости.
Клиника. Имеются признаки, характеризующие любой диафизарный перелом. Характерна контрактура лучезапястного сустава. При пальпации выявляется смещение головки локтевой кости. При надавливании на неё она легко вправляется и так же легко возвращается на прежнее место.
Диагноз уточняется на рентгенограмме в двух проекциях.
Лечение. Перелом-вывих Галеацци легко репонируется, но фиксировать его гипсовой повязкой, как правило, не удаётся. Происходит вторичное смещение в гипсовой повязке. Основным методом лечения является закрытая одномоментная ручная репозиция смещенных отломков лучевой кости, вправление головки локтевой кости с чрезкожной фиксацией спицами Киршнера и наложением циркулярной гипсовой повязкой. После закрытой репозиции производят чрезкожную фиксацию спицами Киршнера: одну спицу проводят перпендикулярно оси предплечья через головку локтевой кости в лучевую, вторую спицу через обе кости предплечья ниже перелома лучевой кости и третью спицу выше места перелома. Концы спиц оставляют под кожей. Накладывают циркулярную гипсовую повязку от головки пястных костей до средней трети плеча. Предплечье в среднем положении между супинацией и пронацией, согнуто под прямым углом в локтевом суставе.
Оперативное лечение показано при неэффективности закрытой репозиции с фиксацией спицами, в несвежих случаях, при несращении лучевой кости. Производят открытую репозицию лучевой кости с металлоостеосинтезом пластиной и фиксацией головки локтевой кости.
Литература: Травматология и ортопедия: / под ред. В.В. Лашковского.
Источник