Перелом дистального метафиза бедренной кости
Переломы дистального отдела бедренной кости. Классификация, диагностика и лечение
Переломы дистального отдела бедра представляют собой нетипичные повреждения. По локализации их можно разделить на четыре типа. Надмыщелковые переломы I типа захватывают зону между мыщелками бедра и соединения метафиза с диафизом. Они являются внесуставными и не связаны с повреждением коленного сустава. Остальные типы относятся к внутрисуставным и включают мыщелковые, межмыщелковые и эпифизарные переломы. Мышцы, окружающие дистальный отдел бедра, при переломе вызывают смещение костных фрагментов.
Четырехглавая мышца бедра простирается по передней поверхности бедра и прикрепляется к бугристости большеберцовой кости. После перелома бедра в дистальном отделе эта мышца стремится сместить большеберцовую кость и дистальный фрагмент бедренной кости в передневерхнем направлении.
Сгибатели бедра располагаются по задней поверхности большеберцовой кости и крепятся на ее задневерхней поверхности. Они стремятся сместить большеберцовую кость и дистальный фрагмент бедренной кости кзади и вверх.
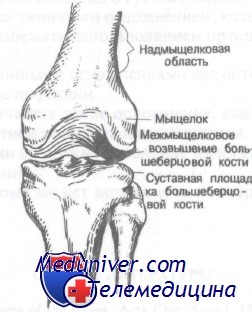
Передняя проекция коленного сустава. Обратите внимание на надмыщелки и мыщелки бедра
Икроножная и камбаловидная мышцы прикрепляются к задней поверхности дистального отдела бедра и после перелома приводят к смещению фрагмента вниз. Типичным комбинированным эффектом действия этих мышц является смещение дистального отломка кзади и вверх. Важно учитывать непосредственную близость к дистальному отделу бедра подколенной артерии и вены, проходящих вместе с большеберцовым и общим малоберцовым нервами.
Эпифизеолизы дистального отдела бедра являются нетипичными, но серьезными повреждениями, которые обычны у детей старше 10-летнего возраста. У детей 65% роста конечности в длину происходит за счет костей, составляющих коленный сустав, и особенно за счет дистального эпифиза бедра. Несмотря на анатомически точную репозицию в 25% случаев повреждений II типа по классификации Salter происходит укорочение конечности. Повреждения II типа по Salter являются наиболее частыми из повреждений эпифиза и имеют плохой прогноз в отличие от обычно хороших прогнозов при переломах I и II типа других суставов.
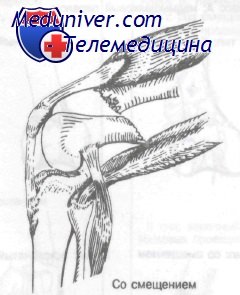
Типичное смещение при надмыщелковых переломах дистального отдела бедра, вызванное тягой сгибателей бедра и четырехглавой мышцы в одном направлении и тягой икроножной мышцы за дистальный фрагмент, что приводит к заднему угловому и поперечному смещению
Переломы бедра классифицируют по четырем типам:
Класс А: надмыщелковые переломы.
Класс Б: межмыщелковые переломы.
Класс В: переломы мыщелков.
Класс Г: переломы дистального эпифиза, или эпифизеолизы бедра.
Большинство переломов этого типа — результат прямой травмы или воздействия компонента прямой силы. Типичные случаи возникновения этих механизмов наблюдаются при дорожных происшествиях или падении. Переломы мыщелков обычно являются следствием комбинации чрезмерного отведения или приведения с прямой травмой. Эпифизеолизы дистального отдела бедренной кости, как правило, возникают при ударе по внутренней или наружной стороне, что чаще приводит к перелому более слабого эпифиза, чем метафиза. Другой характерный механизм заключается в переразгибании и скручивании колена.
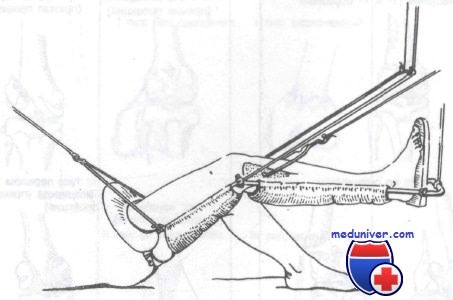
Скелетное вытяжение за проксимальный отдел большеберцовой кости
У больного с переломом дистального отдела бедра могут отмечаться боль, припухлость и деформация поврежденной конечности. В подколенной ямке при пальпации можно определить крепитацию или костные фрагменты. Надмыщелковые переломы со смещением обычно проявляются укорочением и наружной ротацией диафиза бедра. Важно, чтобы при первичном обследовании больного был исследован и документирован неврологический статус поврежденной конечности. Неврологические нарушения встречаются нечасто, но, если они есть и некорригированы, последствия могут быть самые неблагоприятные.
Должно быть исследовано пространство кожи между I и II пальцами ноги, иннервируемое глубокой ветвью малоберцового нерва. Надлежит проверить дистальныи пульс и документировать его наличие. Несмотря на повреждение артерии, может сохраняться наполнение капилляров вследствие хорошего коллатерального кровообращения. Тщательно исследуйте подколенное пространство на наличие пульсирующей гематомы, указывающей на повреждение артерии.
Для выявления этого перелома обычно достаточно снимков в прямой и боковой проекциях. Следует сделать рентгенограммы всего бедра и тазобедренного сустава. Для точной диагностики незначительных переломов мыщелков могут потребоваться косые, тангенциальные и сравнительные проекции. Снимки в сравнительных проекциях следует делать у всех детей в возрасте до 10 лет. Эпифизеолизы дистального эпифиза могут потребовать снимков при варусной и вальгусной нагрузке для дифференциации повреждений связок от повреждений эпифиза.
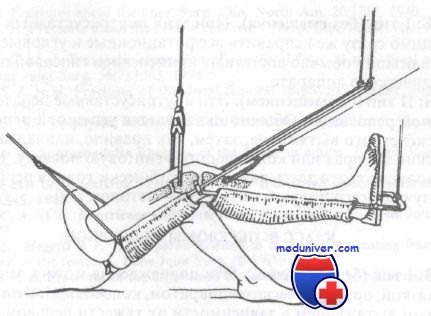
Скелетное вытяжение двумя спицами. Первая спица проведена через проксимальный отдел большеберцовой кости, вторая — дистальнее места перелома через дистальный отдел бедренной кости
Переломы дистального отдела бедренной кости могут сочетаться с:
1) сопутствующим переломом или вывихом бедра на этой же стороне;
2) повреждением сосудов;
3) повреждением малоберцового нерва;
4) повреждением четырехглавой мышцы бедра.
Лечение перелома дистального отдела бедра
Оказываемая неотложная помощь включает иммобилизацию, назначение анальгетиков и срочное направление к ортопеду. Лечение этих переломов варьируется от открытой репозиции с внутренней фиксацией до иммобилизации гипсовой повязкой в зависимости от типа перелома, степени смещения и успеха закрытой репозиции. Переломы сосмещением могут быть репонированы хирургически или с помощью скелетного вытяжения.
После репозиции методом скелетного вытяжения многие авторы предпочитают применять для иммобилизации шарнирный ортопедический аппарат, поскольку он не препятствует раннему началу ходьбы и разработке коленного сустава. Сравнительно новым методом лечения переломов области коленного сустава является иммобилизация в шарнирном ортопедическом аппарате. Последний объединяет преимущества неоперативного лечения и раннего начала движений.
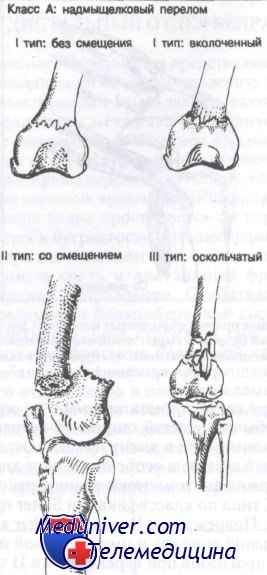
Класс А: надмыщелковые переломы бедренной кости
Класс А: I тип (без смещения). Большинство хирургов предпочитают иммобилизацию этих переломов ортопедическим аппаратом.
Класс А: II тип (со смещением). Как правило, вначале эти переломы лечат скелетным вытяжением. После репозиции рекомендована иммобилизация гипсовым корсетом.
Класс А: III тип (оскольчатые). Лечение варьируется от открытой репозиции и внутренней фиксации до скелетного вытяжения в зависимости от степени повреждения кости.
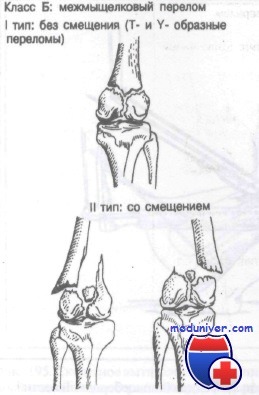
Класс Б: межмыщелковые переломы бедренной кости
Класс Б: I тип (без смещения). При этих внутрисуставных переломах необходимо сразу же исправить все ротационные и угловые смещения. Иммобилизации обычно достигают применением гипсовой повязки или ортопедического аппарата.
Класс Б: II тип (со смещением). Эти внутрисуставные переломы требуют точной репозиции. Обычно оказывается успешной репозиция методом скелетного вытяжения, затем, как правило, накладывают ортопедический аппарат или колосовидную гипсовую повязку. Многие хирурги полагают, что здесь важна анатомически точная репозиция, которую лучше всего получить открытым методом.
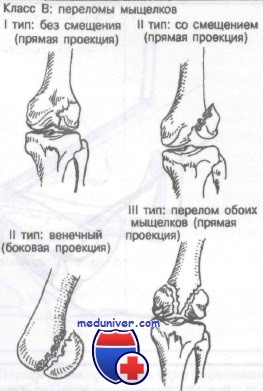
Класс В: переломы мыщелков бедренной кости
Класс В: I тип (без смещения). Эти повреждения можно лечить гипсовой повязкой, ортопедическим аппаратом, колосовидной повязкой или скелетным вытяжением в зависимости от тяжести перелома и выбора хирурга.
Класс В: II тип (со смещением). Рекомендуемым методом лечения является открытая репозиция с внутренней фиксацией.
Класс В: III тип (оба мыщелка). Рекомендуется открытая репозиция с внутренней фиксацией.
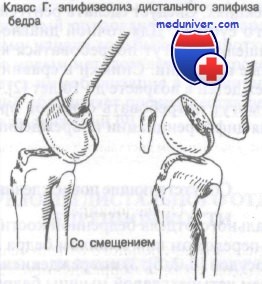
Класс Г: переломы дистального эпифиза бедренной кости
Более трети (36%) этих переломов проявляются варусной или вальгусной деформацией конечности до угла 5° и более. При внутреннем или наружном смещении лечение представляет более трудную задачу, чем при переднем или заднем. Переломы со смещением обычно требуют ручной репозиции под общей анестезией с последующим скелетным вытяжением.
Осложнения переломов дистального отдела бедренной кости
Переломы дистального отдела бедренной кости сочетаются с несколькими серьезными осложнениями.
1. Лечение этих переломов может осложниться развитием тромбофлебита или жировой эмболии.
2. Неполная репозиция или вторичное смещение отломков могут обусловить замедленное или неправильное сращение.
3. При внутрисуставных переломах может развиться спаечный процесс в суставе, в четырехглавой мышце бедра с развитием контрактуры или фронтальная угловая деформация.
4. Внутрисуставные переломы могут осложниться развитием артрита.
5. Эпифизеолизы бедренной кости часто приводят к нарушению роста поврежденной конечности.
— Также рекомендуем «Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение»
Оглавление темы «Переломы бедра, костей голени»:
- Межвертельный перелом бедра. Диагностика и лечение
- Вертельные и подвертельные переломы бедра. Диагностика и лечение
- Переломы диафиза бедренной кости. Классификация, диагностика и лечение
- Переломы дистального отдела бедренной кости. Классификация, диагностика и лечение
- Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение
- Переломы межмыщелкового возвышения большеберцовой кости. Классификация, диагностика и лечение
- Перелом бугристости большеберцовой кости. Классификация, диагностика и лечение
- Подмыщелковые и эпифизарные переломы большеберцовой кости. Диагностика и лечение
- Проксимальные переломы малоберцовой кости. Диагностика и лечение
- Переломы надколенника. Классификация, диагностика и лечение
Источник
Переломы данного отдела бедренной кости чаще возникают у людей молодого и среднего возраста вследствие значительного прямого действия травмирующей силы на участок эпиметафиза или, значительно реже – действия травмирующей силы по оси конечности (падение с высоты на ноги).
Классификация
Среди переломов дистального эпиметафиза бедренной кости выделяют:
- изолированные переломы медиального мыщелка;
- бокового (латерального) мыщелка;
- и обоих мыщелков.
У детей и подростков – эпифизеолизы или остеоэпифизеолизы. Переломы дистального эпиметафиза бедренной кости преимущественно является внутрисуставными и сопровождаются кровоизлияниями в сустав (гемартроз).
Анатомия
Дистальный отдел это нижняя часть бедренной кости, которая участвует в образовании коленного сустава. В этом месте кость состоит из латерального (наружного) и медиального (внутреннего) мыщелков. Выше расположена часть бедренной кости, которая называется метафизом.

Мыщелки бедренной кости покрыты суставной поверхностью (гладким хрящом), они имеют губчатую структуру, то есть в разрезе кость выглядит как губка. Тело бедренной кости (диафиз) имеет кортикальную структуру (трубка с толстыми стенками).
Губчатая структура мыщелков бедренной кости имеет свойство сминания при переломе. Такие переломы называют вдавленными или импрессионными.
Причины
Переломы медиального (внутреннего) мыщелка
Возникают вследствие непосредственного воздействия травмирующей силы, например при внезапном чрезмерном приведении голени или при значительной травмирующей силе, действующей по оси голени, находится в положении приведения.
Латерального (наружного) мыщелка

Возникают вследствие внезапных резких отклонений голени наружу.
Клиническая картина отличается от таковой при переломах медиального мыщелка тем, что деформация коленного сустава возникает за счет верхненаружной стороны.
Асимметрия мыщелков обусловлена ??смещением бокового мыщелка кверху и наружу.
Голень находится в полусогнутом положении в коленном суставе и отклонена наружу, в коленном суставе – вальгусная деформация (genu valgum).
Выраженная внешняя нестабильность в колене вследствие чрезмерного отклонения голени кнаружи при пассивных движениях.
Симптомы
Возникает резкая боль в коленном суставе, потеря функции, ось конечности нарушена за счет отклонения голени в коленном суставе внутрь (geny varum) и находится в полусогнутом положении.
Контуры коленного сустава сглажены, верхневнутренняя сторона его деформирована за счет асимметричного положения мыщелка.
Активные движения невозможны вследствие значительной боли в коленном суставе.

Обостряется боль при пассивных движениях, которые значительно ограничены.
Обращает на себя внимание чрезмерная боковая нестабильность в коленном суставе во фронтальной плоскости: голень без особых усилий легко отклоняется внутрь.
При пальпации острота боли локализуется на внутреннем мыщелке, а при смещениях его появляется хруст отломков. В коленном суставе положительный симптом флюктуации и баллотирования надколенника.
При переломах без смещения в отличие от ушибов и гемартроза коленного сустава на первый план выступает нарушение активной функции, усиливает боль при пассивных движениях, чрезмерное отведение голени наружу – при переломе бокового мыщелка (genu valgum) или внутрь – при переломе медиального мыщелка (genu varum), чего никогда не бывает при ушибах и гемартрозах.
Пальпаторно острота боли четко локализуется в месте перелома мыщелка, при ушибах – непосредственно в месте действия травмирующего фактора.
Рентгеновское исследование позволяет подтвердить клинический диагноз.
Т- и V-образные переломы обоих мыщелков

Подобные переломы обоих мыщелков возникают преимущественно в результате падения на разогнутые ноги.
Кроме общих симптомов – боли, нарушения функции – на первый план выступает деформация области коленного сустава за счет расширения контуров дистального конца бедра во фронтальной плоскости и уменьшение вертикального размера, особенно при значительных смещениях.
При полных различиях мыщелков во фронтальной плоскости под кожей на переднее-боковых поверхностях коленного сустава чрезмерно выступают мыщелки бедренной кости. Надколенник погружен в мягкие ткани, и контуры его не выступают под кожей.
При пальпации острая боль локализуется по периметру эпифиза с ощущением крепитации отломков, имеющийся положительный симптом флюктуации и баллотирования надколенника. Пассивные движения обостряют боль, выраженная чрезмерная двусторонняя патологическая подвижность в коленном суставе.
Вид перелома и характер смещения отломков уточняют благодаря рентгеновскому исследованию.
Для детей и подростков типичной травмой дистального конца бедренной кости является эпифизеолиз или остеоэпифизеолиз.
В зависимости от направления травмирующей силы возникают разгибательные эпифизеолизы, когда угол между смещенными отломками открыт вперед, и гибочные эпифизеолизы, когда эпифиз смещается назад и угол между отломками открыт назад.
В случаях, когда травмирующая сила действует не только спереди назад или наоборот, а имеет еще и боковое отклонение, возникают эпифизеолизы с образованием деформации genu varum или genu valgum.
При разгибательных (экстензионных) эпифизеолизах
Конечность разогнута в коленном суставе, по передней поверхности нижней трети – западение мягких тканей с деформацией, угол которого открыт вперед.
Если условно провести ось по передней поверхности бедренной кости и продолжить ее на голень, то она пройдет по передней поверхности коленного сустава и голени.
При сгибательных (флексионных) эпифизеолизах
Голень полусогнута в коленном суставе и угол деформации открытый назад.
Если условно провести линию по поверхности бедренной кости и продолжить ее на голень, то она проходит по задней поверхности коленного сустава и большеберцовой кости.
Активные движения невозможны, пассивные – резко ограничены, обостряют боль на высоте деформации.
Постукивание по пятке или нажатие по оси голени обостряет боль на высоте деформации. Рентгеновское исследование позволяет уточнить характер перелома и положение отломков.
Лечение
Без смещения отломков
Лечат консервативно иммобилизация кокситной повязкой на срок 5–6 недель.
При выраженных кровоизлияниях в сустав обязательно удаляют кровь с помощью пункции, назначают УВЧ, электрофорез кальция.
Переломы одного из мыщелков с вертикальной плоскостью перелома и смещением

Лечат одномоментной закрытой репозицией или скелетным вытяжением.
После обезболивания 20–30 см. куб. 1% раствора новокаина или лидокаина и удаления крови из полости сустава, врач проводит тракцию по оси голени.
При переломе внутреннего мыщелка отклоняет проксимальный конец голени наружу, а при переломе наружного – внутрь.
Далее, не ослабляя тяги по оси, передает конечность помощнику, а сам с гипсовым техником накладывает гонитную гипсовую повязку, при этом прижимает отросток во фронтальной плоскости, устраняя диастаз между отломками.
При Т- или V-образных переломах без значительного смещения
После обезболивания проводят тракцию по оси за голень и, зажав ладонями мыщелки во фронтальной плоскости, накладывают высокую гонитную гипсовую повязку.
Со смещением
Если обломки невозможно закрыто сопоставить и восстановить конгруэнтность суставных поверхностей, а также компрессионные переломы подлежат оперативному лечению.
Операция заключается в открытом сопоставлении отломков с полным восстановлением конгруэнтности суставной поверхности и последующим остеосинтезом отломков винтами или Г-образными пластинами.
Компрессионные переломы

Что касается компрессионных переломов, то тактика хирургического вмешательства зависит от тяжести и характера компрессии мыщелка.
При незначительной или средней тяжести компрессии костной ткани мыщелка при наличии целости хряща после открытия места перелома хирург долотом по линии компрессии осторожно выделяет компрессированный отросток с хрящом, не разламывая его, и поднимает до восстановления конгруэнтности суставной поверхности.
При этом возникает костный дефект, который заполняют соответствующего размера ауто- или консервированным низкими температурами гомотрансплантатами.
Такая тактика позволяет восстановить конгруэнтность суставной поверхности, предотвратить повторное оседание мыщелка, который обуславливает возникновение патологических отклонений голени во фронтальной плоскости, и не допустить развития нестабильности в коленном суставе, развития посттравматического деформируемого остеоартроза.
Когда отросток раздавлен с фрагментацией суставного хряща, восстановить конгруэнтность суставной поверхности практически невозможно.
В таких случаях показана костная пластика дефекта мыщелка. Выделяют место перелома, раздавленный отросток удаляют и формируют с помощью долота материнское ложе.
Далее в соответствии с дефектом, образовавшимся на месте мыщелка, моделируют из замороженной костной ткани трансплантат, который плотно по всей плотине подгоняют к материнской ложе, восстанавливая конгруэнтность суставной поверхности.
На нижнем конце материнской ложи делают зарубку, в которую упирается нижний край трансплантата. После этого трансплантат фиксируют к материнской ложе сначала металлическим болтом с контргайкой, а затем – спонгиозным винтом.

Скручивать фиксаторы необходимо осторожно, чтобы не расколоть пересаженный отросток чрезмерной компрессией.
Рану послойно зашивают и проводят иммобилизацию конечности гонитнойгипсовой повязкой.
Сращивание трансплантата наступает на 6-ом месяце, но перестройка продолжается 2–4 года. Срок иммобилизации – 6–8 недель, после чего начинают пассивные, а через неделю – активные движения в коленном суставе.
Умеренную статическую нагрузку разрешают через 2 месяца после операции, а далее – в соответствии с данными рентгеновского контроля. Через 9–12 месяцев начинают полную нагрузку конечности.
Для лечения переломов мыщелков пользуются также внешними стержневыми или компрессионно-дистракционными аппаратами.
Выбор метода лечения должен основываться на четких показаниях, которые бы обеспечили точное сопоставление отломков, стабильное удержание их на весь период консолидации и раннее включение конечности не только в пассивную, но и в активную функцию.
Реабилитация
При длительной иммобилизации сустава развиваются патологии, ограничивающие его подвижность, поэтому необходимо стремиться к более раннему началу физических упражнений.

С первых дней после операции показано выполнение дыхательных упражнений, изометрические напряжения мышц бедра, голени и ягодичных мышц. Интенсивность необходимо постепенно увеличивать.
Длительность напряжения составляет 5-7 секунд, количество повторений достигает десяти раз за занятие.
Также, важно выполнять активные сгибания и разгибания пальцев ног и голеностопного сустава, до появления легкого утомления икроножных мышц. Это действие способствует профилактике тромбофлебита, и улучшению кровообращения.
Идеомоторные упражнения способствуют сохранению двигательного динамического стереотипа для профилактики тугоподвижности в суставах.
Наиболее эффективными считаются воображаемые движения, когда пациент мысленно воспроизводит конкретное движение с уже выработанным динамическим стереотипом.
Эффект приумножается, если параллельно с воображаемой, пациент выполняет это движение симметричной здоровой ногой.
Источник