Перелом дистального метаэпифиза малой берцовой кости
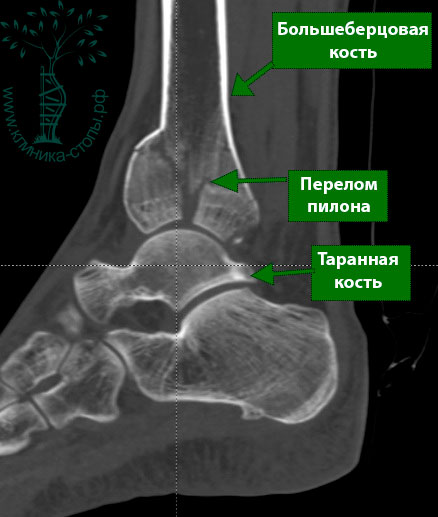
Перелом «пилона» — термин, который используется при описании внутрисуставных переломов дистального метаэпифиза большеберцовой кости. Частота встречаемости этих повреждений составляет от 9% до 12% от всех переломов большеберцовой кости.
Данный вид перелома возникает при воздействии компрессирующих сил и связан с высокоэнергетической травмой. Комбинация сил, таких как компрессия, ротация и элементы чрезмерного тыльного сгибания приводят к тяжелому виду повреждения, сочетающемуся с обширным травматическим поражением мягких тканей. Классификация переломов по АО /ASIF переломы типа 44: А – внесуставные переломы дистального метаэпифиза большеберцовой кости, деление 44 -А1, А2, А3 основано на количестве отломков метафизарной области и степени их фрагментации. Переломы типа 44 -В – неполные внутрисуставные переломы, при которых происходит раскол суставной поверхности большеберцовой кости, но при этом часть ее остается связанной с диафизом коси. Деление на 44 — В1, В2, В3 основано на оценке импакции суставной поверхности и характере осколков. Переломы типа 44 — С — полные внутрисуставные переломы с полным прерыванием линиями перелома связи суставной поверхности и диафиза кости. Подразделение на 44 -С1, С2, С3 основано на оценке оскольчатого характера повреждения суставной поверхности и диафиза.
Характер и объем полученных повреждений определяет тактику лечения и вариант оперативного вмешательства.
С 2010 по 2015 г. г. в отделении травматологии и ортопедии ФГБУ КБ №1 УДП РФ по поводу переломов дистального метаэпифиза большеберцовой кости «пилона» наблюдалось 49 пациентов в возрасте от 24 до 65 лет, из них женщин — 15 (30, 6 1%), мужчин — 34 (69, 38%). Переломы типа В (по классификации AO/ASIF) встретились у 27 пациентов (55, 1%), переломы типа С — у 22 (44, 8%). Сроки после травмы составили от 1 суток до 2 недель. У 2 пациентов были переломы обеих нижних конечностей. У 11 пациентов была сочетанная травма (повреждение сегментов конечностей, травма органов грудной, брюшной полости). У 41 (83%) пациента перелом пилона сочетался с переломом малоберцовой кости. У 1-го пациента перелом пилона сочетался с переломом пяточной кости.
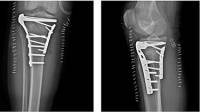
Внеочаговый остеосинтез аппаратом наружной фиксации, как основной и окончательный метод лечения был применен в 11 (22% ) случаях. Как метод первичной фиксации в 2-х случаях с последующим погружным остеосинтезом пластиной с угловой стабильностью из переднемедиального доступа. Данный вид фиксации перелома применяется при открытом характере перелома, при обширных повреждениях мягких тканей. Дает возможность ранней активизации больного с осевой нагрузкой на оперированную ногу. Операция открытая репозиция из переднемедиального доступ, остеосинтез пластиной с угловой стабильностью осуществлен у 22 (45%) пациентов. Данный вид фиксации применен при переломах А1-С1.
Осевая нагрузка при таком оперативном лечение возможна примерно после 6-8 недель. В 5-и случаях (22%) у пациентов наблюдался поверхностный некроз мягких тканей в проекции операционного доступа.
Накостный остеосинтез из заднелатерального доступа использовался в 8 (10%) случаях. Применялся при переломах А1-В1. В 1-м случае наблюдался незначительный поверхностный краевой некроз мягких тканей в проекции доступа. Данный вид остеосинтеза позволяет выполнить репозицию и фиксацию перелома с хорошей визуализацией, при минимальном травматизме мягких тканей.
Таким образом, правильно проведенная предоперационная подготовка, оптимально подобранный метод фиксации перелома, стабильный и функциональный остеосинтез, ранняя функциональная реабилитация больных предопределяет успешное восстановление статико-динамических функция сегмента, а так же является профилактикой ранних и поздних осложнений.
Статья добавлена 18 февраля 2016 г.
Источник
Перелом дистального метаэпифиза большеберцовой кости (перелом Пилона)
В отличие от травм в результате подворачивания, которое является причиной большинства переломов в области голеностопного сустава, этот тип повреждения вызван очень большой травмирующей силой. При переломе пилона тело таранной кости ударяется о суставную поверхность большеберцовой кости, которая из-за своей гораздо меньшей прочности раскалывается на множество осколков.
СИМПТОМЫ ПЕРЕЛОМОВ В ОБЛАСТИ ГОЛЕНОСТОПНОГО СУСТАВА
+
Сразу после травмы быстро нарастает отек. Голеностопный сустав часто деформирован и может находиться в состоянии вывиха. В области повреждения появляются волдыри (фликтены) с кровью, что свидетельствует о тяжелейшей травме кожи и мягких тканей. Иногда выступающий острый конец отломка большеберцовой кости пробивает кожу, и тогда перелом становится открытым.
ДИАГНОСТИКА ПЕРЕЛОМОВ В ОБЛАСТИ ГОЛЕНОСТОПНОГО СУСТАВА
+
На рентгенограммах определяется внутрисуставной оскольчатый перелом дистального конца большеберцовой кости. Во всех случаях диагностировать перелом пилона лучше с помощью КТ (включая режим 3D-реконструкции), чем с помощью обычной рентгенографии.
ЛЕЧЕНИЕ ПЕРЕЛОМОВ ПИЛОНА
+
Лечение внутрисуставных переломов в общем и перелома пилона в частности – хирургическое. Чтобы спланировать операцию, необходимо провести компьютерную томографию. Также при подготовке к вмешательству важен контроль отека мягких тканей, что наилучшим образом достигается путем придания конечности возвышенного положения или наложения наружного фиксатора на голеностопный сустав. Если у пациента образовались фликтены или волдыри, перед операцией они обязательно должны зажить. До улучшения состояния кожи может пройти от двух до трех недель.
Оперативное вмешательство при переломах пилона обычно очень сложное, выполняют его самые опытные врачи. Основная задача хирурга-травматолога – сохранить функцию голеностопного сустава. При этой операции стараются не делать обширных разрезов мягких тканей, чтобы избежать трудностей с заживлением операционной раны и исключить присоединение инфекции. Лучшие результаты в настоящее время можно получить, используя малоинвазивную технику операции. При ней костные отломки большеберцовой кости вначале закрыто растягиваются специальным аппаратом, а потом через мини-разрезы фиксируются подкожно проведенными пластинами и винтами. После малоинвазивной операции при переломе пилона отек обычно меньше, рана заживает быстрее, а что самое главное – снижается риск инфекционных осложнений.
Больше информации о лечении переломов большеберцовой кости.
Лечение перелома пилона занимает от трех до четырех месяцев. Эта травма представляет собой очень серьезное нарушение как мягких тканей, так и костей. Перелом также сопровождается значительным повреждением суставного хряща, который не виден на рентгенограмме, поэтому важно восстановить не только костные, но и хрящевые структуры. При неправильно выполненной операции имеется высокий риск развития артроза голеностопа, который проявляется тугоподвижностью, отеком и болью в области сустава.
ПРИМЕРЫ ЛЕЧЕНИЯ ПЕРЕЛОМОВ «ПИЛОНА» В НАШЕЙ КЛИНИКЕ
+
Пример 1
Пациент Н., 32 года, доставлен в клинику с места работы. С его слов, травма при падении со строительных лесов, с высоты около 2,5 метров. Приземлился на ноги. При осмотре определялись деформация и выраженный отек обеих конечностей. По внутренней поверхности левой голени была рана размером 3 на 6 см. Выполнены рентгенограммы. Установлен диагноз: «Закрытый оскольчатый внутрисуставной перелом дистального метаэпифиза обеих костей правой голени. Открытый оскольчатый внутрисуставной перелом дистального метаэпифиза левой большеберцовой кости со смещением отломков. Gustilo-Anderson II».
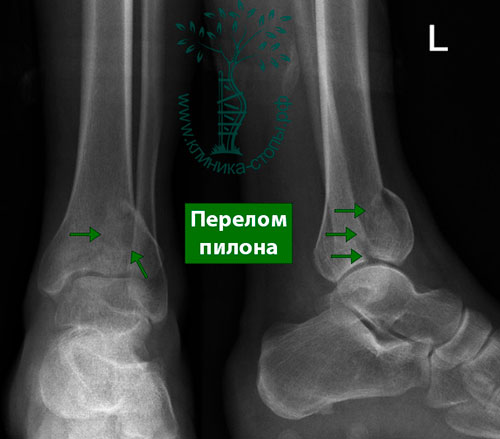
Следует обратить внимание, что переломы пилона чаще всего являются результатом так называемой «высокоэнергетической травмы», например, при падении с высоты, ДТП, занятиях экстремальными видами спорта.
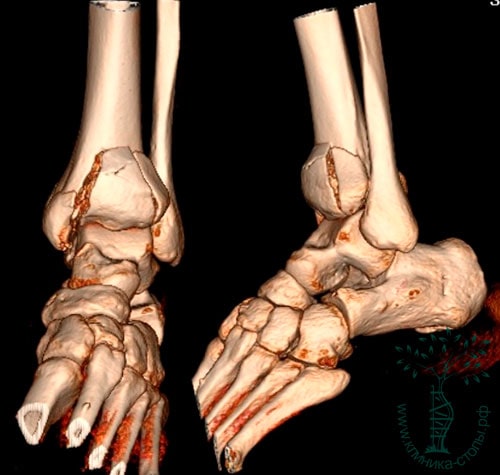
Экстренно, сразу при поступлении, в операционной был наложен стержневой аппарат внешней фиксации на обе голени и стопы. Выполнена хирургическая обработка раны левой голени, налажена VAC-система.
VAC — это система лечения ран отрицательным давлением, которое усиливает кровообращение в ране, что позволяет добиться её скорейшего заживления раны, а также разрешения отека в поврежденной области.
На восьмые сутки выполнен остеосинтез левой большеберцовой кости двумя пластинами и винтами. VAC-система удалена, рана ушита.
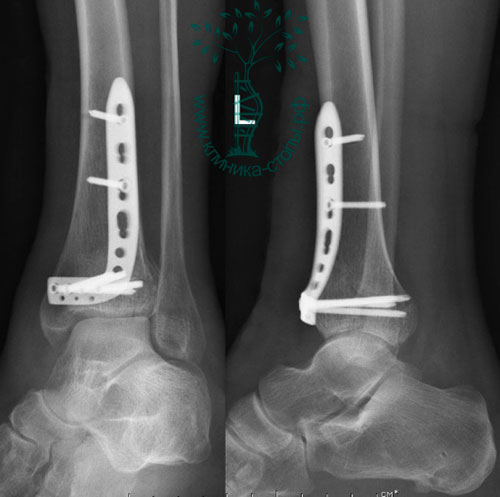
На 17-е сутки выполнен остеосинтез правой большеберцовой кости пластиной и винтами. Послеоперационный период прошел без осложнений. На контрольных рентгенограммах через четыре месяца видно, что переломы полностью консолидированы. Разработан индивидуальный курс 6-месячной программы реабилитации.
Мы интересуемся судьбой наших пациентов, анализируем отдаленные результаты своей работы. При контрольном осмотре через год установлено, что пациент полностью восстановился после травмы, вернулся на прежнюю работу. Отмечаются явления артроза левого голеностопного сустава 1 степени. Учитывая тяжесть повреждения, данный результат мы оцениваемый как хороший.
Пример 2
Пациент, 36 лет, во время пожара выпрыгнул из окна второго этажа. Был доставлен в нашу клинику. После осмотра травматологом и выполнения рентгенограмм установлен диагноз: «Закрытый фрагментарный внутрисуставной перелом левой большеберцовой и малоберцовой кости со смещением отломков».
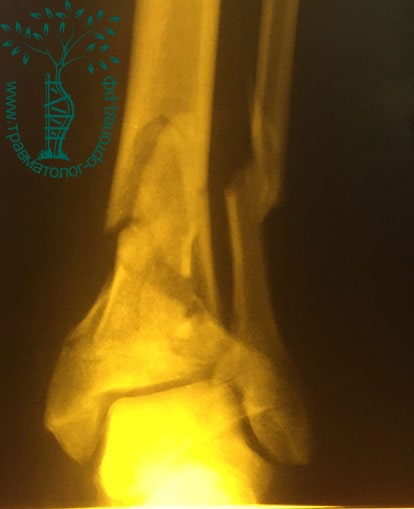
У пациентов с подобными переломами на первом этапе используется временная фиксация голени и стопы аппаратом внешней фиксации, предотвращающая дальнейшее повреждение мягких тканей подвижными костными отломками. Создаются благоприятные условия для спадения отека, также улучшается питание поврежденных тканей.
Вторым этапом на шестые — восьмые сутки выполняется окончательная открытая операция с фиксацией отломков большеберцовой кости пластинами и винтами, во время которой восстанавливается нормальная анатомия голеностопного сустава.
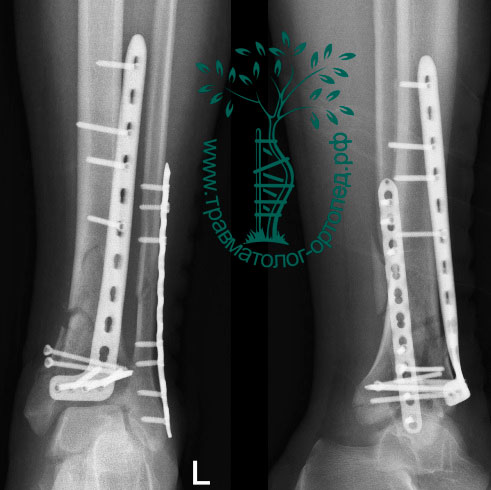
Открытые операции на голеностопном суставе при переломе пилона сразу после травмы не выполняются не случайно: их неблагоприятный исход в ранние сроки подтвержден опытом предыдущих поколений. В 80-х годах прошлого столетия в Америке была популярна тактика первичного хирургического вмешательства, но результаты были неутешительными. Большой процент нагноений послеоперационных ран, остеомиелиты, несращения и другие осложнения привели к формированию современной концепции лечения таких переломов, которые мы используем в своей повседневной практике.
Пример 3
Пациентка, 36 лет, получила травму в результате ДТП. Сидела на переднем пассажирском кресле автомобиля, который врезался в отбойник на МКАД. При осмотре обращал на себя внимание выраженный отек правой ноги, деформация правого голеностопного сустава. Кожа багрово-синюшного цвета. После осмотра врача и рентгенографии был установлен диагноз: «Закрытый оскольчатый внутрисуставной перелом дистального метаэпифиза правой большеберцовой кости со смещением отломков. Закрытый надсиндесмозный перелом нижней трети правой малоберцовой кости со смещением отломков».
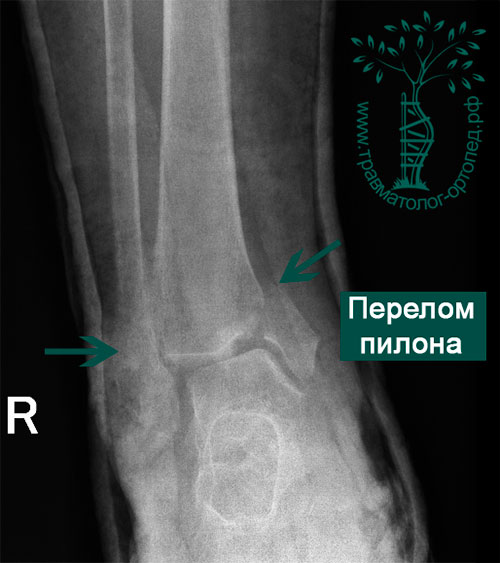
В неотложном порядке пациентка подана в операционную, где было выполнено наложение аппарата внешней фиксации на голень-стопу.
Особенностью повреждений пилона является массивная травма окружающих мягких тканей, даже при отсутствии ран, что и является основной проблемой в лечении переломов данной локализации. В связи с этим всегда существуют высокие риски осложнений при выполнении открытых операций непосредственно после получения травмы.
Через 12 дней с момента получения травмы, после уменьшения отека и улучшения состояния кожи, была выполнена открытая операция. Через два отдельных разреза восстановлена анатомия малоберцовой и большеберцовой костей, а также голеностопного сустава. Отломки зафиксированы титановыми пластинами и винтами.
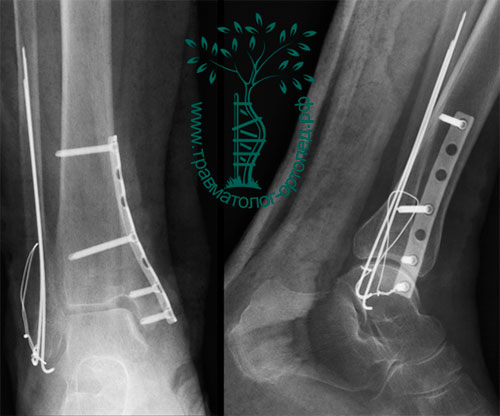
Послеоперационный период протекал без осложнений, пациентка выписана с рекомендациями передвигаться на костылях без нагрузки на оперированную конечность в течение десяти недель. Впоследствии контрольные рентгенограммы показали, что перелом сросся в правильном положении.
На момент описания данного клинического случая пациентка заканчивает пятимесячный курс реабилитации. Жалоб не предъявляет. Планирует продолжить заниматься спортом.
ПОЧЕМУ ВАМ НЕОБХОДИМО ЛЕЧИТЬСЯ У НАС
+
Видео о нашей клинике травматологии и ортопедии
Первичная консультация врача травматолога-ортопеда, к.м.н. — 1500 рублей
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Хирургическое лечение внутрисуставных переломов большеберцовой кости — от 49500 рублей до 99500 в зависимости от сложности перелома
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная анестезия)
- Остеосинтеза внутрисуставного перелома большеберцовой кости
- Расходные материалы и импланты (пластины и винты от ведущих мировых производителей)
* Анализы и послеоперационный ортез в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязка, снятие послеоперационных швов
- Введение препаратов гиалуроновой кислоты в коленный сустав при необходимости
Источник
 21.11.2015
21.11.2015
ВНУТРИСУСТАВНЫЕ ПЕРЕЛОМЫ ДИСТАЛЬНОГО ОТДЕЛА БОЛЬШЕБЕРЦОВОЙ КОСТИ: ЭВОЛЮЦИЯ ВЗГЛЯДОВ НА ХИРУРГИЧЕСКОЕ РЕШЕНИЕ
Внутрисуставные повреждения дистального метаэпифиза большеберцовой кости (ББК) относятся к категории сложных травм и остаются одной из наиболее актуальных проблем современной травматологии.
Внутрисуставные повреждения дистального метаэпифиза большеберцовой кости (ББК) относятся к категории сложных травм и остаются одной из наиболее актуальных проблем современной травматологии. Это обусловлено высоким количеством неудовлетворительных результатов (от 10 до 54%), связанных с ограничением движений в голеностопном суставе, развитием дегенеративных изменений хряща, несращениями и гнойными осложнениями. Несмотря на значительные достижения в области диагностики (рентгенология, КТ и МРТ) и лечения метаэпифизарных переломов ББК, длительная или стойкая инвалидность отмечается у 6–8% данных больных, что также определяет актуальность совершенствования подходов к лечению.
По результатам исследования, проведеным в НИИ неотложной скорой помощи им. Н. В. Склифосовского, можно утверждать,что раннее развитие посттравматического деформирующего артроза (60–80%), возникновение стойких контрактур (29–50%) и деформаций суставов (12–20%) у больных с внутри и околосуставными переломами ББК служат основанием для внедрения новых подходов к диагностике и лечению — репозиции, фиксации отломков костей с применением современных методик внутреннего стабильно-функционального остеосинтеза и костной пластики.
Термин «пилон» (пестик) введен французским рентгенологом Е. Destot в 1911 г. Под ним подразумевается дистальный метаэпифиз ББК, по форме действительно напоминающего пестик, которым пользуются для измельчения чего-либо в ступке. Граница данных переломов распространяется до 8–10 см проксимальнее голеностопного сустава.
Условно все переломы ББК с вовлечением дистальной суставной поверхности должны быть классифицированы как переломы пилона, за исключением переломов внутренней или наружной лодыжек и переломов заднего края ББК, если он составляет менее 1/3 суставной поверхности. Переломы пилона составляют 5–7% от всей костной травмы ББК и 1% от всех переломов костей нижних конечностей. Переломы данной локализации преобладают у мужчин (57–65%) в наиболее трудоспособном возрасте.
Наиболее частыми причинами сложных метаэпифизарных переломов ББК в настоящее время являются падение с высоты и дорожно-транспортные происшествия (до 52%). До 40% от всех переломов пилона наблюдаются у пострадавших с политравмой. Около 20% этих переломов являются открытыми. Они могут сочетаться с переломами малоберцовой кости или распространяться на диафиз ББК. Оскольчатые переломы являются наиболее сложными для лечения и составляют до 40% переломов данной локализации.
Эра успешного оперативного лечения переломов в области голеностопного сустава началась в Швейцарии в конце 1950-х гг. Такие низкоэнергетические переломы встречались в основном на горнолыжных курортах, недалеко от которых хирурги приступали к комплексному лечению. Немедленная фиксация перелома пилона, популяризованная Rüedi et al., показывала хорошие результаты в течение 9 лет . В 1992 г. McFerran et al. сообщил о 5-летнем опыте лечения переломов пилона. Было выявлено, что тактика немедленного погружного остеосинтеза приводит к осложнениям в 40% случаях [1]. В одной из работ сообщается о том, что при остеосинтезе переломов пилона частота инфекционных осложнений достигала 37%. Причем эти осложнения не были связаны с открытыми переломами — они возникли в результате расхождения краев и плохого заживления послеоперационных ран. Авторы решили,что если анатомичная репозиция может быть достигнута только путем увеличения частоты осложнений со стороны мягких тканей, то нужно отдать предпочтение альтернативным методам лечения [2]. Стремясь уменьшить травму мягких тканей, хирурги начали более широко использовать аппараты наружной фиксации (АНФ), в том числе и гибридные,а также комбинации наружной и минимальной внутренней фиксации . Но это не привело к ожидае- мому снижению частоты осложнений: в 55% случаев при выполнении внеочагового остеосинтеза данной локализации наблюдали прокалывание спицей хотя бы одного сухожилия, в 8–10% — повреждения нейрососудистых структур . Прибавились также осложнения,связанные с введением чрескостных элементов — частота воспаления мягких тканей вокруг спиц достигала 7% . Учитывая наличие таких осложнений, хирурги опять пришли к внутренней фиксации переломов. Schatzker et Tile считают, что в случае массивного отека мягких тканей хирургического вмешательства необходимо избегать. Они рекомендуют использование стержневых АНФ в течение 7–10 сут до погружного остеосинтеза [3].
Концепция двухэтапного лечении набирала обороты. Sirkin et al. при применении концепции двухэтапного лечения сообщили об отсутствии послеоперационных осложнений со стороны мягких тканей при закрытых переломах пилона. На сегодняшний день применяются как оперативное, так и консервативное лечение переломов пилона. Консервативное лечение заключается либо в длительной тракции за пяточную кость, либо в иммобилизации жесткими повязками. Консервативное лечение применяют только при переломах с минимальным смещением и в том случае, если ось конечности может быть удержана в жесткой повязке. Осевая нагрузка в данном случае исключается на 4–6 нед. Первым этапом лечения при переломах пилона, сочетающихся с переломом малоберцовой кости, необходимо произвести остеосинтез малоберцовой кости для восстановления длины ББК. АО рекомендует использовать временную стабилизацию АНФ,после чего производить погружной остеосинтез .
На сегодняшний день концепция этапного, или ступенчатого, лечения метаэпифизарных переломов ББК поддерживается многими травматологами. Такая тактика лечения сложных метаэпифизарных переломов может считаться оправданной в связи с высокой травматичностью реконструктивной операции. Наличие умеренного и выраженного отека мягких тканей, эпидермальных пузырей или ран является четким показанием к этапному лечению переломов. В этих случаях многие авторы рекомендуют проводить оперативное лечение в сроки 1–1,5–2 нед после получения травмы, после уменьшения отека и нормализации мягких тканей в зоне предполагаемого оперативного вмешательства.
Достоверным признаком нормализации трофики мягких тканей считается восстановление тургора кожи. Рекомендуется соблю-дать следующие важные правила: репозиция по длине, стабилизация сустава и возвышенное положение конечности в дооперационном периоде, а оперативное лечение выполнять не позднее 3 нед, так как позже этих сроков активное образование соединительных тканей в области перелома . При сложных закрытых переломах или переломах со значительным повреждением мягких тканей первым этапом ряд травматологов предпочитают наложить АНФ для сохранения физиологического напряжения мышечно-связочных структур и восстановления оси и длины конечности . Специалисты АО также рекомендуют использовать временную стабилизацию АНФ, после чего производить погружной остеосинтез . Первичная фиксация отломков аппаратами при сложных переломах ББК обеспечивает достаточную стабильность, но во всех исследованиях отмечены осложнения, связанные с проведением спиц и стержней . Наряду с АНФ лечение пострадавших скелетным вытяжением за пяточную кость также обеспечивает хорошие условия для восстановления мягких тканей и рекомендовано рядом авторов к использованию перед операцией .
Так, например, M. El-Sallab Roshdy et al. при поступлении всем больным накладывают скелетное вытяжение за пяточную кость, а после нормализации кожных покровов (на 10–15-е сут после травмы)вторым этапом проводят остеосинтез перелома [4]. При открытых переломах пилона также рекомендуется основываться на двухэтапном лечении: первичная хирургическая обработка раны, затем, после заживления раны и нормализации состояния мягких тканей в области перелома, открытая репозиция и фиксация перелома пластиной . При переломе пилона и малоберцовой кости, как правило, требуются два доступа. Расстояние между передним и наружным разрезами должно быть не меньше 5–7 см. При необходимости доступ к малоберцовой кости можно сместить кзади. Это предотвращает нарушение кровоснабжения лоскута между доступами. Выбор доступа определяется характером и преимущественной локализацией костных разрушений и проводится с учетом состояния мягкотканого покрова. При переломах пилона могут быть использованы одна или две пластины, гибридные АНФ и технология LISS.
Все эти методы фиксации имеют свои преимущества и свои недостатки. Не все переломы пилона требуют применения пластин с блокируемыми винтами. Простые переломы могут быть вполне надежно фиксированы обычными опорными пластинами. Необоснованное применение пластин с блокируемыми винтами увеличивает стоимость лечения в 10 раз. Более того, у данных фиксаторов есть и некоторые отрицательные моменты: винты могут быть введены только в строго определенном направлении; дается лишь поддержка суставной поверхности, без обеспечения компрессии; для компрессирующего винта при необходимости нужно заранее выбрать место вне пластины или ввести его через неблокируемое отверстие .
Многими хирургами для сохранения кровоснабжения поврежденной кости и улучшения ее сращения, а также для снижения частоты инфекционных и других осложнений пропагандировались минимально инвазивные методы и техника непрямой репозиции. Цель биологического остеосинтеза пластиной — добиться восстановления оси конечности и стабильной фиксации. При этом выполняют непрямую репозицию, а пластину укладывают под мышцей или под кожей через небольшие разрезы. В случаях тяжелых многооскольчатых переломов, при которых невозможно восстановить суставную поверхность, на сегодняшний день рекомендуют выполнять артродез. Артроскопическую ассистенцию используют при лечении внутрисуставных переломов, в том числе и переломов пилона. Преимуществами данного метода являются прямая визуализация суставной поверхности, малая инвазивность, возможность восстановления мягких тканей и хряща. Основными недостатками являются значительное увеличение продолжительности операции и сложность данной процедуры. Однако для расширения показаний к артроскопии при внутрисуставных переломах необходимы дополнительные рандомизированные исследования . Сложные внутрисуставные переломы ББК нередко сопровождаются дефектами кости и хряща, что диктует необходимость использования пластических материалов для их замещения.
Существуют различные категории костных трансплантатов и костнозамещающих материалов, различающихся способами получения и исходным сырьем . Костные трансплантаты, эндогенные или экзогенные, часто необходимы для обеспечения опоры,заполнения дефектов и усиления биологической регенерации в области дефектов травматического или нетравматического происхождения. Ограничения в использовании эндогенного костного материала связаны с дополнительным оперативным вмешательством, часто приводящим к осложнениям в зоне забора, и с ограниченным объемом материала. В то же время использование аллотрансплантатов связано с риском переноса заболеваний и иммуногенностью . Аутогенные костные трансплантаты считаются «золотым стандартом» для замещения костных дефектов, главным образом потому, что они вызывают минимальную иммунологическую реакцию, обладают полной гистосовместимостью, лучшими остеокондуктивными, остеогенными и остеоиндуктивными свойствами. Аутотрансплантаты обычно содержат жизнеспособные остеогенные клетки, белки костного матрикса и аутогенный костный мозг . Особенностью сложных внутрисуставных переломов является образование дефектов не только кости, но и хряща. Кроме опорной функции, хрящ обеспечивает скольжение суставных поверхностей. Поврежденный суставной хрящ имеет весьма ограниченные возможности восстановления . После значительной травмы дефект хряща замещается грубой соединительной тканью, которая не обладает свойствами, необходимыми для нормальной работы сустава. Дефекты хряща приводят к нарушению скольжения сочленяющихся поверхностей, появлению боли, отеку тканей сустава, блокадам, а со временем — к остеоартрозу . Кровотечение из разрушенной субхондральной кости (как при остром разрушении метаэпифиза, так и при использовании техники микропереломов для лечения дефектов хряща в хроническом периоде)приводит к образованию кровяных сгустков, которые содержат мезенхимальные стволовые клетки и факторы роста из костного мозга. В течение нескольких недель кровяные сгустки васкуляризируются и образуется фиброзно-хрящевой рубец . Однако стволовые клетки в основном попадают в полость сустава,а не задерживаются в области дефекта хряща . Учитывая это, P. Behrens предложил оригинальную методику матрикс-индуцированного аутохондрогенеза для лечения дефектов хряща. Суть методики состоит в покрытии дефекта коллагеновым матриксом после выполнения техники микропереломов. В результате создается «биореактор», в котором концентрируются стволовые мезенхимальные клетки и факторы роста, вышедшие из костного мозга [5].
Возможно, аналогичная методика в будущем сможет быть применена и при острой костно-суставной травме, в частности, при сложных переломах пилона со значительным повреждением хряща. Несмотря на достигнутые успехи, проблема оптимизации пластического материала для лечения костных и хрящевых дефектов при метаэпифизарных переломах остается актуальной. Требуются дальнейшие исследования с перспективой разработки трансплантатов, обладающих механической прочностью недеминерализованной кости и стимулирующими остеогенез свойствами. Согласно одному из крупных многоцентровых исследований SOFCOT (Société Française de Chirurgie Orthopédique et Traumatologique), проведенному в 1991 г.,при лечении переломов пилона с использованием различных методик удовлетворительные объективные результаты лечения получены только в 38%. При этом только 28% больных при ходьбе не испытывали боли. На сегодняшний день нет хирургических методов лечения переломов пилона, которые показывали бы явное преимущество. Одноступенчатое лечение может позволить уменьшить частоту осложнений со стороны мягких тканей. ЗАКЛЮЧЕНИЕ Тактика и методы лечения переломов пилона за последние десятилетия значительно изменились. Внедрение методов бережного отношения к тканям, лучшее понимание биомеханики фиксации переломов и, в некоторых случаях, использование пластин с блокируемыми винтами оказали значительное влияние на результаты лечения.
Современная стратегия реабилитации больных со сложными переломами пилона предполагает восстановление анатомии костей, взаимоотношений их в суставе, бережное отношение к мягким тканям, стабильность остеосинтеза с достижением максимально возможной функции в ранние сроки после травмы. Большинство хирургов в настоящее время признает, что восстановить правильные анатомические соотношения при этой сложной патологиив суставах с помощью закрытых методов практически невозможно. Главное внимание уделяется методикам устойчивого анатомичного остеосинтеза, позволяющим в ранние сроки начать движения в суставе, и профилактике осложнений.
Таким образом, проблема лечения сложных около- и внутрисуставных переломов костей голени остается актуальной и многоплановой. Большое количество неудовлетворительных результатов и осложнений заставляет совершенствовать комплекс диагностики и лечения этих повреждений. Однако целый ряд вопросов — рациональной диагностики, выбора тактики лечения, обезболивания, техники оперативного восстановления сложных внутрисуставных повреждений в зависимости от характера разрушений, оптимизации костно-пластического материала, профилактики осложнений и реабилитации — нуждаются в уточнении.
ЛИТЕРАТУРА
1. McFerran M.A., Smith S.W., Boulas H.J., Schwartz H.S. Complications encountered in the treatment of pilon fractures // J. Orthop. Trauma. – 1992. – Vol. 6, N. 2. – P. 195–200.
2. Teeny S.M., Wiss D.A. Open reduction and internal fixation of tibial plafond fractures. Variables contributing to poor results and complications // Clin. Orthop. Relat. Res. – N. 292. – P. 108–117.
3.Heim U. Morphological features for evaluation and classification of pilon tibial fractures // Major Fractures of the Pilon, the Talus, and the Calcaneus / eds. H.Tscherne, J. Schatzker. – Berlin: Springer-Verlag,1993. – P. 29–41.
4.El-Sallab R.M., Bassiouni Y.E., El-Mwafi H.Z., Hammad A.A. Staged Management of Comminuted Intra-articular Pilon Fracture // Pan. Arab. J.Orth. Trauma. – 2003. – Vol. 7, N. 1. – P. 83–94.
5. Behrens P. Matrixgekoppelte Mikrofrakturierung // Arthroskopie. – 2005.– Vol. 18, N. 3. – P. 193–197.
Теги: перелом, берцовая кость, сустав
234567
Начало активности (дата): 21.11.2015 10:47:00
234567
Кем создан (ID): 645
234567
Ключевые слова:
большеберцовая кость, переломы, дистальный отдел
12354567899
Источник