Перелом гороховидной кости фото
Несмотря на то, что гороховидная кость расположена в зоне повышенного риска травматизма, перелом гороховидной кости запястья встречается значительно реже, чем следовало бы ожидать. Её устойчивое положение сохраняется даже при выраженном сгибании кисти. Обусловлена эта особенность тем, что к гороховидной кости прикрепляется целый ряд сухожилий, которые и обеспечивают её стабильность. Наиболее частыми причинами перелома являются прямой удар по кисти и падение на вытянутую руку или ребро кисти.
Симптомы перелома гороховидной кости
Симптомы перелома гороховидной кости могут отличаться в зависимости от конкретного случая, однако наиболее характерные выражаются:
- болью в ладони со стороны мизинца, которая при движениях может отдавать в безымянный палец или предплечье;
- значительным нарастанием боли при попытке согнуть кисть или мизинец;
- припухлостью в области мизинца;
- гематомой с ладонно-локтевой стороны кисти на уровне запястья.

Для диагностики перелома гороховидной кости необходима рентгенограмма лучезапястного сустава в боковой проекции в положении тыльного разгибания и небольшой супинации кисти. Необходимо исключить ушиб и вывих сустава, так как при указанных состояниях не накладывается гипс. В случаях, когда имеются осложнения, неординарная ситуация или затрудняется диагностика, проводится обследование путем магнитно-резонансной томографии.
Лечение перелома гороховидной кости
Лечение перелома гороховидной кости заключается в принятии мер по обезболиванию и наложению гипсовой повязки на срок около 6 недель. Уже во время ношения гипса следует начинать разрабатывать руку, выполняя специальные упражнения. Эти упражнения способствуют восстановлению микроциркуляции крови и лимфы, благодаря этому быстрее проходит процесс регенерации тканей. Следовательно, уменьшаются сроки восстановления работоспособности кисти.
→ Реабилитация после перелома гороховидной кости в Москве
Реабилитация после перелома гороховидной кости
На первом этапе нагрузка рассчитана на разработку пальцев и локтевого сустава. После снятия гипса реабилитация продолжается — врач назначает физиотерапию и прописывает курс ЛФК. Без занятий лечебной физкультурой травма может иметь необратимые последствия. Грамотный специалист составит программу реабилитации, которая будет направлена на уменьшение болевого синдрома и быстрое восстановление функциональности кисти.

Реабилитационные мероприятия включают в себя:
- Мануальную терапию, которая направлена на разработку суставов. Также используется массаж руки, благодаря которому кислород проникает в ткани. Это способствует их укреплению, большей подвижности и эластичности.
- Физиопроцедуры, в частности, электрофорез кальция, парафинотерапию, грязевые аппликации.
- Лечебную физкультуру. Благодаря упражнениям укрепляются связки, мышцы и сухожилия, восстанавливается подвижность руки.
Комплекс упражнений при переломе гороховидной кости
- Упражнения для лучезапястного сустава после перелома гороховидной кости
Заключение
Перелом гороховидной кости встречается достаточно редко. Причиной травмы является прямой удар по ребру кисти или падение на вытянутую руку. Характерные признаки выражаются болью со стороны мизинца, которая усиливается при попытке согнуть кисть или мизинец. Для диагностики перелома гороховидной кости используются рентгенограммы в нескольких проекциях или МРТ.
Лечение перелома заключается в иммобилизации гипсовой повязкой сроком на полтора месяца с последующим назначением лечебной физкультуры. При переломах гороховидной кости, кроме возможного повреждения глубокой ветви локтевого нерва, осложнения отсутствуют. Восстановление двигательной активности после перелома зависит от добросовестного выполнения предписаний реабилитолога. В среднем, на то, чтобы вернуть руке былую подвижность и силу, уходит около двух месяцев.
Источник
Переломы головки и шейки лучевой кости. Диагностика и лечение
Переломы головки и шейки лучевой кости у взрослых встречаются довольно часто. Для полной и безболезненной пронации и супинации важно, чтобы движения головки лучевой кости были плавными. При ее раздроблении или смещении может развиться артрит с ограничением движений. Выбор метода лечения должен в первую очередь основываться на восстановлении и сохранении полного объема движений. Следующая классификация основана на принципах лечения. В целом при переломах I типа выполняют закрытую репозицию (по крайней мере вначале), в то время как переломы II типа требуют открытой репозиции. Относительно методов лечения больных с этими переломами, особенно в посттравматическом периоде во время иммобилизации, существуют две точки зрения, которые будут обсуждаться ниже.
Чаще всего встречается непрямой механизм травмы — падение на вытянутую руку. При разогнутом локте действующая сила толкает лучевую кость на головчатое возвышение плечевой кости, что приводит к краевому перелому головки или перелому шейки лучевой кости. По мере нарастания силы может произойти раздробление, вывих или смещение фрагментов. Типы переломов у взрослых и детей варьируются вследствие различной прочности проксимального отдела лучевой кости. У взрослых типичны внутрисуставные краевые и оскольчатые переломы головки или шейки. У детей чаще наблюдаются смещения по линии эпифизарной ростковой зоны или шейки лучевой кости, в то время как внутрисуставные повреждения встречаются редко.
Наличие признака выпячивающейся жировой подушки спереди или сзади указывает на значительное растяжение суставной капсулы.
Аксиома: при травме локтевого сустава, когда перелом не выявляется рентгенологически, наличие признака жировой подушки сзади позволяет предположить перелом головки лучевой кости.
Над областью головки лучевой кости отмечают болезненность и опухание вследствие гемартроза. Боль усиливается при супинации предплечья и связана с ограничением подвижности в суставе. У детей с эпи-физеолизом опухание может быть незначительным, но боль усиливается при пальпации или движении. Если больной жалуется на боль в области запястья, предполагают разрыв дистального лучелоктевого сустава.
Аксиома: боль в области запястья при наличии оскольчатого перелома головки лучевой кости предполагает разрыв дистального лучелоктевого сустава.
Сопутствующее повреждение головчатого возвышения подозревают во всех случаях перелома проксимального отдела лучевой кости.
Аксиома: при всех переломах головки или шейки лучевой кости тщательно обследуют головчатое возвышение на наличие перелома.
Лечение перелома головки и шейки лучевой кости
Некоторые авторы рекомендуют раннюю аспирацию выпота из полости сустава для уменьшения боли и ускорения восстановления движений. Методика пункции сустава заключается в следующем:
1. Обработайте кожу над областью локтевого сустава.
2. В латеральном отделе локтевого сустава постройте воображаемую фигуру треугольника, соединив 3 точки: головку лучевой кости, латеральный надмыщелок и локтевой отросток. В этой области суставная капсула укрыта только кожей и локтевой мышцей и нет важных сосудисто-нервных образований.
3. Обезбольте кожу ксилокаином.
4. Используя шприц емкостью 20 мл и иглу 18-го размера, проколите суставную капсулу, направляя иглу медиально и перпендикулярно коже. После введения иглы в полость сустава аспирируйте кровь (обычно 2—4 мл).
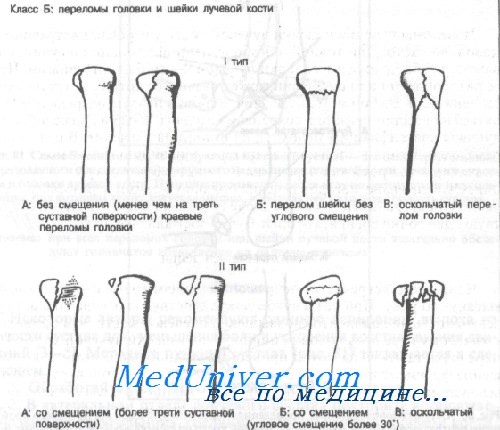
Класс Б: тип IA (краевые без смещения). При переломах головки лучевой кости, если повреждено менее трети суставной поверхности или если смещение менее 1 мм (краевые переломы или минимальные компрессионные переломы), лечение ограничивается большой задней лонгетой для верхней конечности или циркулярной гипсовой повязкой (см. Приложение). Через 2 нед ношения поддерживающей повязки большинство хирургов рекомендуют начинать двигательные упражнения.
Класс Б: тип IБ (переломы шейки без углового смещения), тип IB (оскольчатые переломы головки). Переломы шейки с образованием угла менее 30° лечат иммобилизацией в длинной задней лонгете, больного направляют к ортопеду. Этот метод лечения остается спорным, и некоторые хирурги рекомендуют удаление головки. При переломах типа IБ следует попытаться уменьшить угол, в то время как при переломах типа IB возможно консервативное лечение.
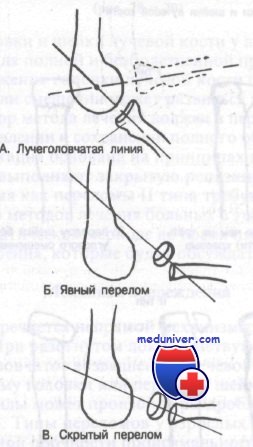
Лучеголовчатая линия, проведенная через центр лучевой кости, должна пройти через центр головчатого возвышения плечевой кости на снимке в боковой проекции. Б. У больных с переломом лучевой кости и незакрывшейся эпифизарной зоной роста этот снимок может помочь поставить диагноз. В. Это особенно справедливо при скрытом переломе, показанном здесь
Класс Б: тип IIА (со смещением). Переломы со смещением и повреждением менее трети суставной поверхности необходимо репонировать; двигательные упражнения начинают как можно раньше.
Если смещение более 1 мм или длина участка вдавления превышает 3 мм с разрушением более трети суставной поверхности, рекомендуется резекция головки. Однако вопрос о целесообразности хирургического лечения остается спорным. Авторы рекомендуют в центре неотложной помощи ограничиться пункцией сустава, аспирацией и наложением длинной задней лонгеты с локтевым суставом, согнутым под углом в 90 градусов в нейтральном положении предплечья. При всех переломах этого типа показано раннее направление к специалисту.
Класс Б: тип IIБ (со смещением), тип IIB (оскольчатые). При угловом смещении головки более 30° или ее сильном раздроблении рекомендуется ранняя (в течение первых 5 дней) резекция.
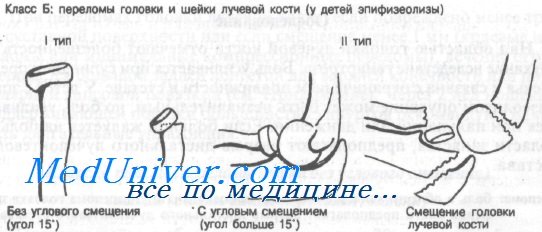
Класс Б: Переломы головки и шейки лучевой кости — эпифизеолизы у детей
Класс Б: I тип (без углового смещения). Переломы с угловым смещением менее 15° лучше всего лечить иммобилизацией в течение 2 нед в длинной задней лонгете. Следующие за этим активные упражнения выполняются с поддерживающей повязкой. Угловое смещение в процессе роста постепенно выправится.
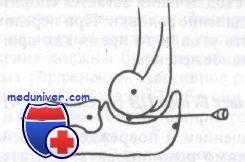
Самое безопасное место для пункции локтевого сустава — это центр треугольника, образованного при соединении наружного надмыщелка плечевой кости, локтевого отростка и головки лучевой кости. Пункцию производят, вводя иглу по центру этого треугольника, под которым лежит локтевая мышца, а сразу за ней находится полость сустава
Класс Б: II тип (с угловым смещением). При угловой деформации более 15° руку следует иммобилизовать задней лонгетой и направить больного для репозиции под общей анестезией. Попытки репозиции без адекватной анестезии сложны для выполнения и чреваты осложнениями.
Угловое смещение более 60° рассматривается как переломовывих и обычно требует открытой репозиции. Закрытая репозиция редко бывает успешной.
Этим переломам часто сопутствуют осложнения, нарушающие функцию конечности.
1. Пациенты с переломами головки или шейки лучевой кости, сопровождающимися вывихом в локтевом суставе, подлежат раннему направлению к ортопеду, поскольку костные фрагменты, лежащие над плечевой мышцей, могут привести к оссифицирующему миозиту с ограничением и болезненностью движения в суставе.
2. Ранние движения должны быть строго ограничены только до медленных активных упражнений. Пассивное растяжение или интенсивные упражнения противопоказаны, ибо они часто заканчиваются увеличением отека и развитием более обширного спаечного процесса с вторичной контрактурой сустава.
3. В результате неадекватной репозиции или иммобилизации может произойти неправильное сращение, что часто приводит к ограничению объема движений в суставе.
4. Вальгусная деформирующая сила часто приводит к повреждению локтевой коллатеральной связки с последующим рецидивирующим вывихом.
5. Переломы головчатого возвышения часто связаны с переломами головки лучевой кости.
6. У 50% больных после удаления головки лучевой кости отмечаются боль и подвывих в дистальном лучелоктевом суставе.
7. У детей не столь редким осложнением является отрывной перелом медиального надмыщелка вследствие действующей в вальгусном направлении силы.
8. Повреждения нервов — редкие осложнения. Лучевой нерв повреждается чаще, чем локтевой или срединный.
— Также рекомендуем «Переломы венечного отростка. Диагностика и лечение»
Оглавление темы «Переломы костей запястья, предплечья»:
- Перелом ладьевидной кости. Диагностика и лечение
- Перелом трехгранной кости. Диагностика и лечение
- Перелом головчатой кости. Диагностика и лечение
- Перелом крючковидной кости. Диагностика и лечение
- Перелом кости трапеции. Диагностика и лечение
- Перелом гороховидной кости. Диагностика и лечение
- Классификация переломов лучевой и локтевой костей
- Перелом локтевого отростка. Диагностика и лечение
- Переломы головки и шейки лучевой кости. Диагностика и лечение
- Переломы венечного отростка. Диагностика и лечение
Источник
Трёхгранная кость очень уязвима перед травмами, что обусловлено её строением. По статистике, каждый второй перелом в запястье является переломом именно трехгранной кости. Как правило, нарушение целостности этой кости имеет негативные последствия в виде нарушения функционирования запястья. Наиболее часто перелом трехгранной кости возникает в результате падения, во время которого кисть переразгибается и отклоняется в локтевую сторону. В группе риска — люди, занимающиеся спортом, работающие на опасном производстве, а также пожилые люди, особенно женщины. Вернуть двигательную функцию кисти можно спустя несколько месяцев, однако при условии успешного лечения и выполнения предписаний врача.
Симптомы перелома трехгранной кости
Симптомами перелома трехгранной кости являются сильная боль после травмы, нарушенное функционирование лучезапястного сустава, припухлость и подкожное кровоизлияние в области запястья.
Основные симптомы:
- выраженная припухлость на тыльной стороне кисти;
- сильные болевые ощущения при попытке разогнуть пальцы или отклонить кисть в локтевую сторону.
Боль может нарастать не только при разгибании пальцев и отклонении кисти, но и при любых, даже незначительных, движениях.
Диагностика перелома трехгранной кости
Диагностировать перелом трехгранной кости кисти достаточно сложно. Это подтверждает и статистика, согласно которой около 80% подобных переломов не заметны на рентгеновских снимках, выполненных в стандартных проекциях. Ошибка в диагностике связана также с тем, что отрывные переломы от тыла кости принимаются за переломы других костей — полулунной и даже ладьевидной.

Однако при предварительном осмотре запястья можно заподозрить перелом трехгранной кости запястья основываясь на характерных признаках этого перелома. Следовательно, для подтверждения диагноза необходимо произвести рентгенографию в особых проекциях. Краевой перелом трехгранной кости часто сопровождается переломами других костей запястья, поэтому стоит особо внимательно изучить снимки.
→ Реабилитация после перелома трехгранной кости в Москве
Лечение и реабилитация после перелома трехгранной кости
Перелом трехгранной кости легко поддается лечению, поскольку он практически никогда не осложняется смещением. Пострадавшему накладывают гипсовую повязку сроком на 6-8 недель. После снятия гипса назначают реабилитационные мероприятия – лечебную физкультуру, электрофорез кальция, магнитотерапию, массаж.

Массаж является первой процедурой, которую проводят в качестве реабилитационных мероприятий. Его начинают еще во время ношения гипса на участках руки, свободных от гипсовой повязки. Массаж усиливает кровоток, ускоряет метаболизм в тканях, способствует доставке кислорода и питательных веществ в поврежденные участки.
Лечебная физкультура направлена на укрепление связок, мышц и сухожилий, разработку лучезапястного сустава и улучшение кровообращения, что способствует скорейшему восстановлению функций руки. Простой комплекс упражнений необходимо выполнять, как только появится минимальная способность двигать рукой:
- сжать на 10-15 секунд руку в кулак настолько плотно, насколько это возможно. Иногда при переломе трехгранной кости сложно удерживать полную чайную кружку. Если данный фактор присутствует, следует разминать в пальцах кусочек пластилина. Данное упражнение укрепляет мышцы и подготавливает их к более интенсивным нагрузкам;
- соединить ладони и по очереди наклонять их в разные стороны. Движения должны быть плавными, осторожными, не причинять сильную боль;
- прокручивать в ладонях несколько некрупных резиновых мячика или мяч для тенниса.
Во время занятий ЛФК возможны болевые ощущения. Они должны быть умеренными, не острыми. Для того чтобы их минимизировать, упражнения можно выполнять, погрузив руки в ванночку с теплой водой. Наиболее подходящая температура воды — 36°С, можно немного теплее, но не холоднее. Тепло облегчает боль, снимает мышечный спазм, расслабляет мышцы и делает их более эластичными.

Упражнения ЛФК при переломе трехгранной кости весьма благотворно влияют на процесс восстановления двигательной функции руки и способствуют скорейшему выздоровлению пострадавшего при условии их регулярного выполнения.
Комплекс упражнений при переломе трехгранной кости
- Упражнения для лучезапястного сустава после перелома трехгранной кости
Заключение
В большинстве случаев механизмом возникновения перелома трехгранной кости является сильный удар, в том числе в результате падения с упором на кисть. Главными признаками перелома являются локальный отек и боль, а также болезненность при движениях кисти. Для диагностики используется рентгенография, выполненная в разных проекциях. Лечение перелома трехгранной кости предусматривает иммобилизацию лучезапястного сустава гипсовой повязкой на двухмесячный срок. Затем в качестве реабилитации назначаются массаж, лечебная гимнастика и теплые ванночки. Восстановление трудоспособности руки возможно не ранее чем через 2-2,5 месяца.
Источник