Перелом эпифиза большеберцовой кости
Подмыщелковые и эпифизарные переломы большеберцовой кости. Диагностика и лечение
Подмыщелковый перелом захватывает проксимальный метафиз большеберцовой кости и, как правило, является косым или поперечным. Линия перелома может распространяться в коленный сустав.
Подмыщелковый перелом заключается в воздействии ротационной или угловой силы в сочетании с вертикальной компрессией.
У больного отмечаются болезненность и припухлость в месте повреждения. Наличие гемартроза может указывать на распространение линии перелома в полость сустава.
Для диагностики этого перелома достаточно снимков в обычных проекциях.
Сопутствующим повреждением часто является перелом мыщелка большеберцовой кости.
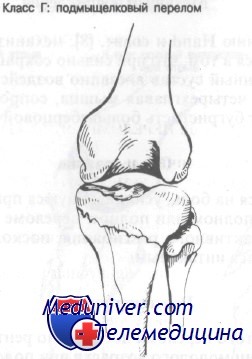
Лечение подмыщелкового перелома большеберцовой кости
Неотложная помощь включает лед, иммобилизацию конечности задней гипсовой лонгетой и срочную консультацию. Стабильные внесуставные поперечные переломы без смещения обычно лечат иммобилизацией в длинной гипсовой повязке в течение 8 нед. Оскольчатые переломы или переломы, имеющие мыщелковый компонент, подлежат открытой репозиции и внутренней фиксации или лечению скелетным вытяжением.
Подмыщелковые переломы часто сочетаются с переломами мыщелков и поэтому имеют тенденцию к осложнениям. Для рассмотрения этих осложнений читателю следует обратиться к разделу о переломах мыщелков.
Класс Д: переломы эпифиза большеберцовой кости
Переломы эпифиза большеберцовой кости нетипичны и встречаются реже переломов дистального отдела бедра или переломов бугристости большеберцовой кости.
Обычно обусловлен сильным вальгусным или варусным давлением на колено.
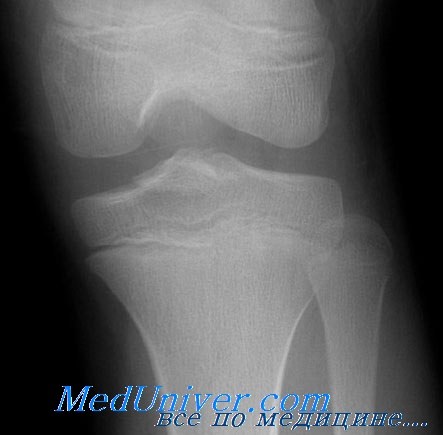
У больного отмечаются боли и деформация в области коленного сустава. При осмотре часто заметна угловая деформация. При этих переломах, как правило, гемартроза нет.
Большая часть переломов относится к II типу по класссификации Salter—Harris и для точной диагностики требует сравнительных проекций.
Переломы эпифиза большеберцовой кости изредка сопровождаются повреждением связок или менисков.
Лечение эпифизарных переломов большеберцовой кости
Неотложная помощь включает лед, иммобилизацию задней лонгетой и срочную консультацию ортопеда для проведения репозиции. После репозиции у большинства больных показана иммобилизация длинной гипсовой повязкой сроком на 6 нед.
После отрыва проксимального эпифиза большеберцовой кости может нарушаться рост кости.
— Также рекомендуем «Проксимальные переломы малоберцовой кости. Диагностика и лечение»
Оглавление темы «Переломы бедра, костей голени»:
- Межвертельный перелом бедра. Диагностика и лечение
- Вертельные и подвертельные переломы бедра. Диагностика и лечение
- Переломы диафиза бедренной кости. Классификация, диагностика и лечение
- Переломы дистального отдела бедренной кости. Классификация, диагностика и лечение
- Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение
- Переломы межмыщелкового возвышения большеберцовой кости. Классификация, диагностика и лечение
- Перелом бугристости большеберцовой кости. Классификация, диагностика и лечение
- Подмыщелковые и эпифизарные переломы большеберцовой кости. Диагностика и лечение
- Проксимальные переломы малоберцовой кости. Диагностика и лечение
- Переломы надколенника. Классификация, диагностика и лечение
Источник
Андрей
, Санкт-Петербург
291 просмотр
25 февраля 2019
Приветствую. Упал, катаясь на лыжах 14.01. По результатам МРТ уточненный диагноз «Перелом задних средних отделов эпифиза большеберцовой кости, линия перелома от средних отделов межмыщелкового возвышения и наискосок вниз, дисатаз до 3 мм…».
6 недель был наложен гипс , сейчас участковый врач разрешил его снять и далее использовать эластичный утягивающий наколенник еще 4 недели. Появилось несколько вопросов :
1. После начала использования наколенника отек ноги усилился. Что предпринять для его уменьшения. Стоит-ли пить какие-либо медикаменты для этого, типа Трентала
2. При попытках спать на боку, колено в области перелома начинает побаливать. Есть-ли с этом опасность для сращивания перелома или вообще еще 4-6 недель ложиться на бок нельзя .
3. Врач рекомендовал ЛФК, однако подробно не расписал, что можно сделать. Какие упражнения после 6 недель уже можно выполнять с больной ногой?
На сервисе СпросиВрача доступна консультация травматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Ортопед, Травматолог
здравствуйте, это внустрисуставной перелом что требует особого подхода. Иммобилизация в гипсовом туторе положено не менее 12 нед. Никакой нагрузки на коленный сустав в этом периоде давать нельзя. Вам рано сняли гипс.

Рентгенолог, Хирург
Здравствуйте. Андрей вам выполняли контрольную рентгенографию или мрт, чтобы оценить консолидация?
Андрей, 25 февраля 2019
Клиент
Приветствую Вадим. Нет, повторный снимок сказали сделать через 4 недели. Но старый гипс уже просто болтался на колене, держался только на лодыжке давя на пятку.

Рентгенолог, Хирург
На самом деле гипс вам сняли рано, тем более без рентгенологического обследования. Вам по-прежнему необходимо создать покой ноге, ходьба на костылях, на ногу не наступать, противовоспалительные мази 2 3 раза в день, а заниматься лфк начинать только после удовлетворительно консолидации — срастания перелома. Спать на стороне травмированной конечности не стоит. Какие либо препараты принимать большого смысла нет, если не принимаете препараты кальция, то стоит начать в течении 1 месяца.
Андрей, 25 февраля 2019
Клиент
Вадим, надо опять накладывать гипс или достаточно полужестского ортеза с фиксирующим шарниром, или можно обойтись уже купленным утягивающим наколенником? Кальций с витамином D начал пить с самого начала. Начал использовать гель Долобене для колена, поскольку появилась возможность до него добраться. Передвигаюсь на костылях, больной ноге нагрузку не даю, разве что начал чуть сгибать когда сижу.

Рентгенолог, Хирург
Андрей, новый гипс накладывать не стоит, достаточно ортеза, гелем продолжайте пользоваться, лфк заниматься рановато, но сгинать ногу незначительно можно если вам это не приносит болевого синдрома. Старайтесь придавать ноге возвышенное положение, например лёжа — под ногу валик, плед или любое другое подручное средство.

Ортопед, Травматолог
1. Гипсовая повязка по всем канонам снята рано.
Срок фиксации в ней должен быть не менее 3-х мес. На ногу сейчас наступать нельзя.
Ходьба на костылях. Трентал к отеку отношения не имеет. Используйте мазигели НПВС.
2. Боли быть не должно. Нельзя принимать такие позы, в которых болит. Перелом, скорее всего, все-таки срастется, но может произойти вторичное смешение отломков, может начаться ОА коленного сустава из-за разрушения гиалинового хряща и др. Перелом внутрисуставной. Он опасен грядущими осложнениями.
3. Никаких упражнений делать нельзя. На ноге даже ночью должен быть бандаж.
Примерно такой https://trives-shop.ru/catalog/bandazhi_na_kolennyy_sustav/t-8593/
Сустав нем должен быть туго фиксирован. Опираться на ногу нельзя категорически.
Таблетки, которые Вы пьете и любые другие — это только «для поддержки штанов».
Главное — фиксация и отсутствие нагрузки.
Андрей, 25 февраля 2019
Клиент
Правильно я вас понял, что обычног ортопедического наколенника https://www.terrapevtika.ru/catalog/ortezy-na-sustavy/ortopedicheskiy_nakolennik_genu_sensa_50k15_50k15/ не достаточно?

Ортопед, Травматолог
правильно поняли.
конечно недостаточно.
Андрей, 26 февраля 2019
Клиент
Константин, приобрел рекомендованный бандаж. В нем действительно сустав туго фиксируется, чего нельзя было сказать про гипс, в котором нога через 6 недель просто стала болтаться. Я конечно не врач. но не пойму почему все ответы так ратуют за гипс, когда есть такие бандажи или например туторы, с которыми можно еще осуществлять гигиенические процедуры и использовать лечебные мази.
Есть смысл сейчас самостоятельно сделать контрольный снимок или по рекомендации лечащего врача делать его через 4 недели?

Ортопед, Травматолог
Добрый вечер!Срок фиксации 12 недель,тутор,нагрузка до этого времени запрещена. Необходимы контрольные рентгенограммы!!!

Гинеколог, Кардиолог, Венеролог
Вам слишком рано гипс сняли обячно до 12 нед иммобилизация

Ортопед, Травматолог
почему все ответы так ратуют за гипс, когда есть такие бандажи?
Потому, что гипс входит в ОМС, а бандажи — нет. Их не все могут купить.
Ну, и некоторые виды переломов все-таки лучше фиксировать гипсом.
Торопиться со снимком необходимости не вижу.
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Синовит
24 ноября 2016
Александр, Абакан
Вопрос закрыт
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — задайте свой вопрос врачу онлайн.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Автор: Журавков Артем Александрович, ветеринарный врач Клиники травматологии, ортопедии и интенсивной терапии, г.Санкт-Петербург.
Теоретически все началось с R. Danis, ученика A. Lambotte, которому принадлежит термин «остеосинтез». R. Danis разработал теорию биомеханически стабильного остеосинтеза и сформулировал принципы анатомической реституции кости и ранней мобилизации пациента («Theorie et practique de l’osteosynthese», 1949).
В 1958 году сформулировали четыре принципа лечения переломов, которые должны соблюдаться не только при использовании метода внутренней фиксации, но и при переломах вообще.
Принципы заключаются в следующем:
1) анатомическое вправление фрагментов перелома, особенно при внутрисуставных переломах;
2) стабильная фиксация, предназначенная для восполнения местных биомеханических нарушений;
3) предотвращение кровопотери из фрагментов кости и из мягких тканей путем атравматичной оперативной техники;
4) активная ранняя безболезненная мобилизация мышц и суставов, прилежащих к перелому, и предотвращение развития «переломной болезни».
Необходимо помнить, что лечение шока и повреждений, которые угрожают жизни пациента, имеют приоритет перед любой операцией на кости. Переломы черепа, позвоночника, политравма требуют незамедлительного вмешательства. Переломы проблемных зон, такие как суставы, осложненные диафизарные переломы, требуют лечения не позднее 4-5 дней после травмы. Менее проблемные переломы: закрытые, простые диафизарные, переломы по принципу зеленой ветки, переломы лопаток – позволяют отложить оперативное вмешательство на срок до 14 дней.
Почему применение гипсовых повязок ошибочно?
– низкая устойчивость соединения отломков (после наложения гипсовой повязки сохраняется подвижность фрагментов до 2 град. при допустимых 0,5);
– невозможно создать компрессию (рис. 1);
– повреждение мягких тканей (пролежни, нарушение трофики);
– нарушение кровообращения в результате резкого ограничения функции поврежденной конечности;
– контрактура суставов;
– ограничение функции поврежденной конечности;
– вторичное смещение костных отломков (рис. 2);
– отсутствие точной полной репозиции;
– несоответствие принципам функционального лечения переломов;
– атрофия мягких тканей;
– является фактором дополнительного беспокойства для животного;
– несращения, псевдоартроз.
Применение гипсовых повязок при лечении переломов противоречит принципам стабильно-функционального остеосинтеза, т.к. не обеспечивает комплекса оптимальных условий заживления перелома: нет сопоставления отломков, отсутствует высокая жесткость фиксации отломков, нарушено кровоснабжение и не сохранены функции поврежденной конечности.
Основные осложнения, с которыми приходится сталкиваться ветеринарному врачу при лечении переломов, это: замедленное (неполное) сращение и несрастание (рис.3,4); остеомиелит; порочное срастание костной ткани; патологические процессы при переломе; саркома в месте перелома; жировая эмболия.
При замедленном (неполном) сращении и несрастании необходимо понимать факторы, оказывающие влияние на время, отведенное для заживления перелома. К таким факторам относят: возраст (плохая минерализация, чрезмерная ломкость, плохая способность к регенерации у старых животных, «мягкие» кости у молодых); метод лечения (неадекватная стабилизация перелома, нарушение принципа стабильного и функционального остеосинтеза); тип перелома (чрезмерный дефект участка перелома: нежизнеспособный фрагмент кости, потерянный имплантат); поражение кости (когда имеет место инфекционный процесс); сопутствующие патологии (системные или местные болезни, идиопатические факторы).
Заключение о том, что перелом срастается медленно или не срастается вовсе, может быть сделано на основании рентгенологического исследования. Здесь можно выделить следующие особенности:
- При замедленном срастании: сохраняющаяся линия перелома при наличии признаков протекания процессов заживления; открытая мозговая полость; неровные поверхности линии перелома; отсутствие склероза.
- При несрастании: промежуток между концами сломанной кости; закрытая мозговая полость; склероз; гипертрофия или атрофия концов кости.
Несрастание перелома классифицируется по системе Вебера-Сича, описанной в 1976 г. Согласно этой классификации несрастание переломов делят на две группы: биологически активные (жизнеспособные) и биологически неактивные (нежизнеспособные). Эти две группы подразделяют на более специализированные по причине их возникновения и рентгенологическому проявлению:
1. Биологически активные несрастания:
– Гипертрофическое несрастание (мозоль в виде «конечности слона»). Происходит мощное формирование мозоли, но ей не удается соединить концы кости обычно из-за ротационной неустойчивости (рис. 5, 6).
– Гипертрофическое несрастание в легкой степени. Происходит некоторое формирование мозоли, но также без перекрытия щели. Причина чаще заключается в ротационной или/и угловой неустойчивости (рис. 7).
– Олиготропное несрастание. Отсутствует или происходит очень ограниченное формирование мозоли. Обычно причиной является авульсионное повреждение, которое лечат консервативным путем. Такой тип несрастания может произойти, если присутствует сопутствующая системная болезнь, например гиперадренокортицизм, гиперпаратиреоз (рис. 8).
2. Биологически неактивные несрастания:
– Дистрофическое несрастание. Промежуточный фрагмент объединяется только с одним из двух главных фрагментов, и это ослабляет часть кости, которая не участвует в процессе заживления и приводит к формированию преграды (рис. 9).
– Некротическое несрастание. Обычно при оскольчатых переломах, при которых исходная травма вместе с хирургическим вмешательством приводит к формированию бессосудистых, некротических частей в зоне перелома (рис. 10).
– Дефектное несрастание. Оно возникает в тех случаях, когда происходит значительная потеря вещества кости (рис. 11).
– Атрофическое несрастание. Данный тип несрастания свойственен собакам карликовых пород при простых переломах лучевой и локтевой костей (рис. 12).
Лечение несрастания
При лечении замедленного срастания основной дилеммой для ветеринарного врача является выбор между необходимостью вмешаться в процесс заживления или просто подождать. Чаще всего причиной замедленного срастания является неустойчивость.
Причинами несрастания являются неустойчивость, препятствия для заживления, местная ишемия и системная или местная болезни. Неустойчивость – самая распространенная причина несрастания. Она появляется из-за несоответствующего выбора метода фиксации (рис. 13); неадекватного применения метода фиксации (рис. 14); инфекции.
Для лечения несрастания необходимо устранить неадекватную систему фиксации, для этого мозоль резецируют, стабилизируют перелом компрессионной пластиной или внешним костным фиксатором.
Преградами для заживления могут стать бедная васкуляризация фрагмента; большой дефект; некротический участок кости; свободный имплантат. В данной ситуации необходимо произвести резекцию некротического участка кости и заполнить дефект костным трансплантатом губчатого вещества. Затем добиться стабилизации участка перелома.
Местная ишемия возникает из-за повреждения мягких тканей; чрезмерной экспозиция; затрудненности за счет имплантатов. Необходимо избегать повреждения мягких тканей.
Системные (рис. 16) и местные болезни (рис. 15), приводящие к несрастанию: неоплазия, остеолиз, продуцирование костной ткани и минерализация мягкой ткани (рис. 15); гиперпаратиреоз, гиперадренокортицизм (рис. 16); болезни печени; почечный вторичный гиперпаратиреоидизм.
Остеомиелит
Как показало исследование (Caywood et al., 1978), 58% случаев остеомиелита является следствием слабой хирургической техники открытой репозиции. Следует выделить три основных фактора, приводящих к его возникновению: инфицированная рана; благоприятная среда для размножения бактерий; плохая васкуляризация кости.
Плохое кровоснабжение кости приводит к образованию секвестра.
Такой секвестр может быть очагом инфекции. Инфекция, в свою очередь, приводит к ослаблению имплантата, нестабильности, и дальнейшему несрастанию. При возникновении остеомиелита необходимо провести оперативное лечение по удалению секвестров и имплантатов.
Существуют две формы клинического проявления:
1. Острая – недомогание, отсутствие аппетита, гипертермия, на участке перелома типичные признаки воспаления (высокая температура, боль, припухлость и покраснение).
2. Хроническая – системных признаков, как правило, нет, локально проявляется наличием свищей и хромотой.
Рентгенография. Характерные черты: припухлость мягких тканей (острая форма); лизис кости (рис. 17); неравномерная периостальная реакция (рис. 18); увеличенная плотность окружающих кость тканей (рис. 18); формирование секвестров (хроническая форма) (рис. 18).
Лечение: стабилизация участка перелома; длительный курс антибиотикотерапии (4-6 недель); удаление имплантатов и дополнительно недельный курс антибиотикотерапии.
Порочное срастание костной ткани
Анатомически неправильное срастание может привести к угловой или вращательной деформации и укорочению кости (рис. 20). Выделяются два вида порочного срастания: функциональное (функция конечности не нарушается) срастание, не требующее лечения; нефункциональное (функция конечности нарушается) срастание, требующее лечения, которое зачастую не дает должных результатов, а подчас может даже ухудшить состояние.
К патологическим процессам при переломе относят гипотрофию мышц, спайки; тугоподвижность суставов; остеопороз. Эти изменения являются результатом прекращения функционирования или иммобилизации конечности.
При гипотрофии и тугоподвижности основным лечением является физиотерапия. В тех случаях, когда образуются изолированные контрактуры, можно прибегнуть к тенотомии в сочетании с физиотерапией и артродезом.
Саркома в месте перелома
Это состояние регистрируют у собак, но оно встречается и у кошек. Обычно клинические признаки развиваются не раньше чем через 5 лет после первичного лечения перелома, чаще у собак в возрасте от 1 до 3 лет. Как правило, поражаются собаки крупных пород, реже – мелких. При поражении саркомой развивается хромота, образование увеличивается. На рентгенографии видны характерные изменения (рис. 15).
Лечение в основном носит симптоматический характер. В некоторых случаях оно будет заключаться в ампутации конечности, в сочетании с химиотерапией или без нее.
Жировая эмболия
Довольно редкая проблема. Жировая эмболия возникает при переломе трубчатых костей и попадании костного мозга в сосуды. Так как клинические признаки жировой эмболии – это внезапная смерть, в связи с этим не существует никакого лечения.
Список литературы:
- Ниманд Ханс Г., Болезни собак. Практическое руководство для ветеринарных врачей (организация ветеринарной клиники, обследование, диагностика заболеваний, лечение) – М.: «Аквариум ЛТД», 2001.
- Денни Хемиш Р., Баттервоф Стивен Дж., Ортопедия собак и кошек / Пер. с англ. М. Дорош и Л. Евелева. – М.: ООО «Аквариум – Принт», 2007.
- Шебиц Х., Брасс В. Оперативная хирургия собак и кошек / Перев. с нем. В. Пулинец, М. Степкин. – М.: ООО «Аквариум – Принт», 2005.
- Jesse B. Jupiter, M.D., Howard Lipton, M.D. Лечение внутрисуставных переломов дистальной части лучевой кости. М., журнал «Margo Anterior», №1, 2002.
- Магда И. И., Иткин Б. З., Воронин И. И. Оперативная хирургия с основами топографической анатомии домашних животных. 3-е изд., М., 1979.
- Ягников С. А. Внеочаговый остеосинтез (пособие к лекционному курсу). – М., 2003.
- Марюшена Т. О., Луцай В. И., Уша Б. В. Вторичный гиперпаратиреоз при хронической почечной недостаточности у собак. М., «Российский ветеринарный журнал», №3, 2011.
Источник