Перелом эпифиза локтевой кости
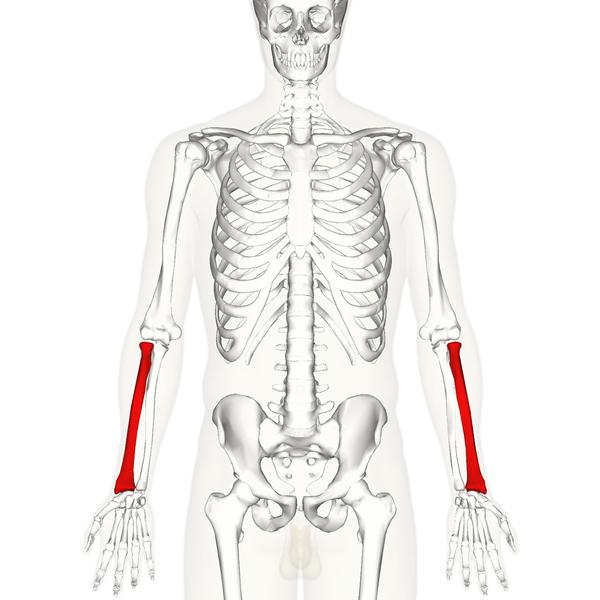
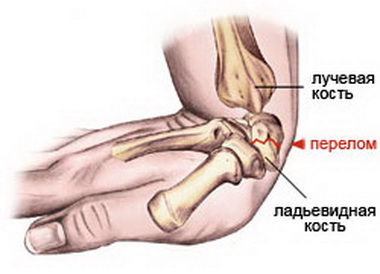
Перелом дистального метаэпифиза лучевой кости («луч в типичном месте»)
Дистальный метаэпифиз – это нижний конец лучевой кости, расположенный рядом с кистью.
Перелом «луча в типичном месте» обычно возникает при прямом падении на вытянутую руку.Помимо резкой боли в руке, может появиться штыкообразная деформация, изменение положения кисти. В процесс перелома бывают вовлечены нервы и сосуды запястья, которые могут быть поджаты отломками, что проявляется онемением в пальцах, похолоданием кисти.
Для уточнения характера перелома и выбора дальнейшей тактики лечения используется рентгенография, в ряде случаев – компьютерная томография. Иногда требуется УЗИ кистевого сустава.
Поскольку лучевая кость примыкает к кисти, очень важно восстановить анатомию и объем движений в суставе, чтобы в дальнейшем избежать проблем с ним. Раньше такие переломы лечили консервативно, т. е. в гипсовой повязке, но часто отломки смещались, кость срасталась неправильно, что в дальнейшем сказывалось на функции конечности — рука не сгибалась и/или не разгибалась до конца – формировалась тугоподвижность сустава (контрактура), оставался болевой синдром. К тому же длительное пребывание в гипсе отрицательно сказывалось на кожных покровах.
Длительность больничного листа при переломе дистального метаэпифиза лучевой кости зависит от рода деятельности пациента. К примеру, для офисных работников средний срок нетрудоспособности – 1,5 месяца. Для профессий, связанных с физической нагрузкой, срок нетрудоспособности может быть увеличен.
Консервативное лечение перелома лучевой кости в типичном месте (гипсовая повязка)
При переломах без смещения можно предложить консервативное лечение – в гипсовой повязке. Средний срок пребывания в гипсе – 6-8 недель. Это редко проходит для конечности бесследно — после консервативного лечения сустав требует разработки движений, реабилитации. При лечении перелома даже с небольшим смещением в гипсе может произойти вторичное смещение отломков.
Оперативное лечение перелома лучевой кости в типичном месте (остеосинтез)
Практически все переломы лучевой кости со смещением требуют оперативного лечения – сопоставления и фиксирования отломков кости — остеосинтеза. Именно этот метод позволяет восстановить функцию кисти наиболее полноценно и добиться хороших функциональных результатов.
Лучевая кость полностью срастается примерно за 6-8 недель. Спустя этот срок пациент может начинать полноценно пользоваться рукой. Но разрабатывать руку с помощью определенных, рекомендованных врачом, упражнений, благодаря использованию фиксаторов можно уже спустя 1-2 недели после вмешательства. Легкие спортивные физические нагрузки можно начинать примерно спустя 3 месяца после операции.
В зависимости от типа перелома (оскольчатый, многооскольчатый, со значительным или незначительным смещением) можно выделить несколько возможных вариантов фиксации – пластиной, фиксированной винтами; аппаратом внешней фиксации; винтами; спицами.
В ряде случаев при выраженном отеке накладывается аппарат внешней фиксации, а после спадения отека он заменяется на пластину (или другой фиксатор в зависимости от типа перелома).
Остеосинтез лучевой кости пластиной
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально изготовленной для данного сегмента. После сопоставления отломков пластина фиксируется винтами к поврежденной кости. После установки пластины накладываются на кожу накладываются швы на 2 недели, а также гипсовая лонгета примерно на тот же срок. После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для более быстрого срастания костей, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в амбулаторном режиме спустя 2 недели. Рука носится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины нет.
Аппарат внешней фиксации
В ряде случаев – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи). В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой). Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы, однако за аппаратом нужно следить – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в лонгете, потом пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после рентген-контроля, в условиях стационара. Операция снятия аппарата внешней фиксации не занимает много времени и достаточно легко переносится пациентом. Средний срок госпитализации 5-7 дней, длительность больничного листа – около 1,5 месяцев. Перевязки надо делать через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами, или винтами
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. Примерно на 2 недели накладывается гипсовая лонгета, затем человек начинает разрабатывать руку. Спустя 6-8 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантов, удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, этот дефект заполняется либо собственной костью человека (трансплантат берется, как правило, из гребня подвздошной кости), либо искусственной костью, которая за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное и восстановительное лечение при застарелых и неправильно сросшихся переломах дистального метаэпифиза лучевой кости аналогичны описанным выше. Однако, учитывая застарелый характер повреждения, может потребоваться более длительная реабилитация.
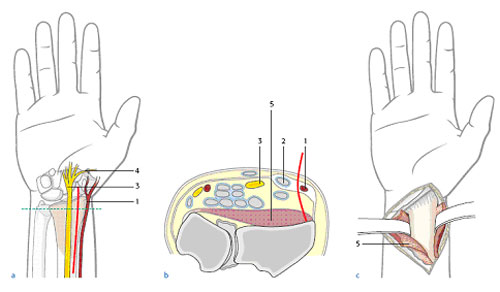
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия — раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые иннервируют всю верхнюю конечность (отвечают за ее чувствительность и движения), и рука полностью немеет. Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол, и во время операции человек спит своим сном. Возможно применение общей анестезии. Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции.
Источник
Переломы костей предплечья в дистальной трети по частоте занимают первое место. Они возникают при падении с упором на кисть. Среди них различают разгибательные и сгибательные переломы. В отличие от переломов других локализаций они бывают двусторонними.
Переломы дистальной части лучевой кости
Выделяют метафизарные переломы и эпифизеолизы. Каждый из них сочетается с:
переломами локтевой кости;
переломами метафиза;
эпифизеолизами головки локтевой кости;
переломами шиловидного отростка.
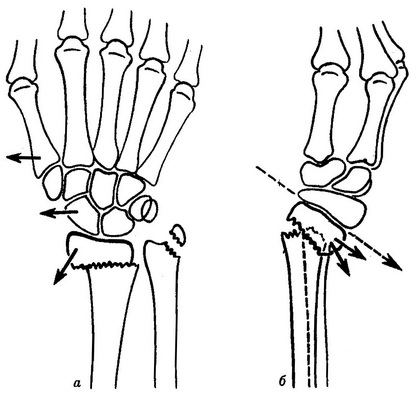
Для практики среди переломов метафиза целесообразно различать высокие и низкие. При первых из их плоскость излома проходит ближе к эпифизарному хрящу, при вторых – в метафизарной области. Практически важно учитывать и другие особенности этих переломов, в частности наличие сминания края периферического отломка, которое встречается при них довольно часто. При разгибательных переломах страдает тыльный край отломка. Эта деформация бывает довольно значительной и хорошо видна на боковой рентгенограмме. Несоответствие раневых поверхностей приводит к нестабильности отломков, что принимают во внимание в ходе репозиции.
Различают переломы без смещения, только с угловым смещением и с полным смещением отломков. Последние встречаются чаще. При этом нередко смещение происходит не только в тыльную, но одновременно и в лучевую сторону. Характер смещения определяет типичную деформацию, определяемую клинически. Преобладают закрытые переломы.
Встречаются симптомы повреждения срединного нерва. Локтевой нерв страдает очень редко.
Переломы лучевой кости с полным смещением в тыльную сторону в большинстве случаев сочетаются с переломами локтевой кости без смещения или с незначительным смещением. Очень редко у детей они сочетаются с вывихом головки локтевой кости.
Сгибательные переломы лучевой кости в дистальной трети встречаются значительно реже. Для них характерны умеренная локальная припухлость, отклонение кисти в ладонную сторону. Так как дистальный отломок лучевой кости смещается в ладонную сторону, то на тыле кисти выступает головка локтевой кости. Рентгенологически выявляется высокий перелом лучевой кости или перелом на границе средней и дистальной третей. Обычно имеется изолированное смещение под углом, открытым в ладонную сторону. Вследствие этого неповрежденная локтевая кость определяется с тыльной стороны, возникает нарушение соотношений в лучелоктевом сочленении, головка локтевой кости оказывается в положении подвывиха или вывиха.
Лечение экстензионных переломов без смещения заключается в иммобилизации конечности в среднем физиологическом положении задней гипсовой лонгетой от основания пальцев до проксимальной трети плеча. При переломах с незначительным смещением, при которых наблюдается признак сминания края отломка, кисть сгибают во избежание увеличения смещения в периоде иммобилизации. Вправление разгибательных переломов со смещением только под углом заключается в отклонении дистального отломка в ладонную сторону. В этом положении накладывают гипсовую лонгету с окном для I пальца.
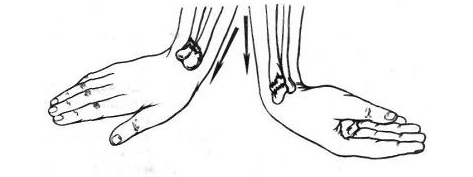
При полном смещении техника репозиции заключается в следующем. Помощник удерживает поврежденную руку за плечо. Хирург поворачивается спиной к больному, левой рукой захватывает его кисть и производит тягу по направлению ее пальцев. Затем, не прекращая тяги, разгибает кисть, тем самым расправляя надкостницу и прилежащие к ней мягкие ткани тыльной стороны лучевой кости. Одновременно правой рукой он захватывает предплечье в дистальной части так, что его II-V пальцы располагаются на передней поверхности центрального отломка и смещает его в тыльную сторону. I палец располагается под периферическим отломком и подталкивает его дистально до устранения смещения по ширине. При этом увеличивается отклонение отломка в тыльную сторону. Далее хирург, продолжая тягу левой рукой за кисть, сгибает ее и смещает периферический отломок в ладонную сторону, чем и завершает репозицию. При этом положении кисти накладывают гипсовую лонгету. Приданное положение кисти гарантирует от вторичного смещения вследствие того, что мягкие ткани тыльной поверхности оказываются натянутыми. Если кроме тыльного имело место и смещение в лучевую сторону, то их устраняют одновременно. После сопоставления отломков кисть фиксируют в положении сгибания и отклонения в локтевую сторону. Одновременно устраняют и смещение отломков локтевой кости.
При высоких переломах, при которых имеется значительной длины рычаг, кисть сгибают осторожно и только в самом лучезапястном суставе, а не на уровне перелома. В противном случае может возникнуть гиперкоррекция. Так же поступают и при нестабильных переломах с несоответствием плоскостей излома отломков, что наблюдается при компрессионной деформации тыльного края периферического отломка, т. е. при наличии симптома сминания края отломка.
Когда сопоставить отломки локтевой кости не удается и остается полное смещение по ширине, кисть отклонять в локтевую сторону не следует, так как в таких случаях возникает смещение отломков в локтевую сторону по длине, что ведет к локтевой косорукости. Если после сопоставления отломков в правильное положение они соскальзывают, то их устанавливают в положение выраженной гиперкоррекции. В этом положении накладывают гипсовую лонгету на 2-3 недели. Затем деформацию устраняют путем остеоклазии.
Частым осложнением является неправильно срастающийся перелом дистальной части лучевой кости со смещением под углом, открытым в тыльную сторону. Поэтому и коррекцию деформации при мягкой костной мозоли при них применяют наиболее часто. Техника ее проста и заключается в отклонении с определенным усилием дистального конца лучевой кости в ладонную сторону до умеренной гиперкоррекции. Одновременно сгибают и кисть, так как отломки имеют тенденцию к возвращению в первоначальное положение. В этом положении конечность иммобилизуют задней гипсовой лонгетой. При этом мягкие ткани тыльной поверхности предплечья, находившиеся в состоянии ретракции, оказываются натянутыми, что приводит к достаточному взаимодавлению между отломками, надежному сцеплению и быстрому их сращению.
Репозиция свежих сгибательных переломов дистальной части лучевой кости трудностей не представляет, так как обычно речь идет только об изолированном смещении под углом, открытым кпереди. Исправление деформации состоит в давлении на вершину угла, направленную в тыльную сторону, и одновременном разгибании кисти и смещения дистального отломка в тыльную сторону. Затем накладывают ладонную гипсовую повязку с окном для I пальца от верхней трети плеча до оснований пальцев. Кисть фиксируют в положении супинации и разгибания. В ходе репозиции следят за восстановлением соотношений в лучелоктевом сочленении.
Необходимо особо отметить, что если при разгибательных переломах сращение отломков даже при неполном устранении смещения наступает всегда, то при сгибательных переломах с неустраненным только угловым смещением может возникнуть замедленная консолидация или формирование ложного сустава. Причиной является преобладание сгибателей кисти над разгибателями. Такое осложнение возникает довольно часто при переломах на границе средней и дистальной третей. При недостаточно эффективной иммобилизации деформация постепенно увеличивается и формируется тугой ложный сустав.
Лечение неправильно срастающихся переломов лучевой кости с неустраненным смещением под углом, направленным в ладонную сторону, замедленной консолидацией, а также лечение ложных суставов практически одинаково. Оно состоит в давлении па вершину угла с тыльной в ладонную сторону и одновременном разгибании кисти и смещении дистального отломка в тыльную сторону с гиперкоррекцией до 3-5°. Специально уделяют внимание восстановлению соотношений в лучелоктевом сочленении. Особое внимание уделяют надежной иммобилизации. Как показал опыт, удержать отломки после репозиции при согнутом в локтевом суставе предплечье удается далеко не всегда. Поэтому рекомендовано использовать методику репозиции и иммобилизации, которая была разработана для лечения переломов костей предплечья в средней трети со смещением под углом, открытым в ладонную сторону, а именно: в положении полного разгибания и супинации предплечья накладывают гипсовую лонгету по передней поверхности руки от проксимальной трети плеча до оснований пальцев с окном для I пальца. Кисть фиксируют в положении разгибания. На всем протяжении лучевая кость через лонгету должна быть хорошо отмоделирована с ладонной и тыльной сторон. В положении разгибания в локтевом и лучезапястном суставах и некоторой гиперкоррекции отломков между последними возникают значительные силы взаимодействия, которые приводят к раздавливанию межотломковой костной мозоли, сближению фрагментов при ложном суставе и обязательному сращению. При несвежем переломе с ладонной стороны происходит ретракция мышц, поэтому в положении гиперкоррекции они создают максимальные условия для стабилизации и сращения отломков. В зависимости от возраста пострадавшего уже через 4-6 недель рентгенологически подтверждается полное сращение.
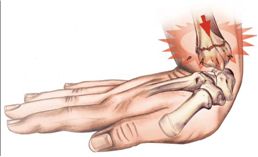
Эпифизеолизы дистального эпифиза лучевой кости
В ряду эпифизеолизов всех локализаций эпифизеолизы дистальной части лучевой кости занимают первое место. Мальчики получают травму чаще девочек, они составляют 2/3 пострадавших. Наиболее часто травмы возникают в возрасте 10-13 лет. Преобладает левостороннее повреждение.
Главной причиной эпифизеолизов дистального конца лучевой кости является непрямая травма. Повреждение возникает при падении с упором на кисть. При этом предплечье находится под углом к поверхности опоры.
В дистальной части предплечья возникает перегиб его, в результате чего возникает или метафизарный перелом, или эпифнзеолиз дистального эпифиза. Второе повреждение встречается чаще, так как эпифизарная зона является местом наименьшего сопротивления. При падении на ладонь возникает разгибательный эпифнзеолиз, а при падении на согнутую кисть возникает сгибательный эпифизеолиз.
Клинико-рентгенологическая характеристика
Отмечается характерная деформация дистальной части предплечья. Кисть смещена в тыльную, тыльно-лучевую или ладонную сторону. На уровне ростковой зоны определяются припухлость, кровоподтеки и ссадины. При открытом эпифизеолизе рана, как правило, сильно загрязнена, края ее ушиблены. Из рапы выступает дистальный метафиз лучевой кости. Иногда определяются симптомы повреждения срединного нерва. Рентгенологическое исследование дает наиболее полную информацию обо всех деталях повреждения. Однако при отсутствии смещения, когда рентгенологическое исследование оказывается недостаточным, диагноз основывается только на клинических данных. Через 2-3 недели на контрольных рентгенограммах обнаруживают:
симптом костной пластинки;
расширение ростковой зоны;
признаки оссификации надкостницы.
Экстензионные эпифизеолизы наблюдаются наиболее часто. В 1,2% случаев наблюдается двустороннее повреждение. При эпифизеолизах со смещением в 26% случаев возникает перелом шиловидного отростка локтевой кости.
Изолированные эпифизеолизы встречаются в 15% случаев, большинство из них бывают без смещения или с незначительным смещением, не требующим вправления. Смещение эпифиза в лучевую сторону наблюдается в 28% случаев, оно обычно не превышает 1/2 поперечника кости. Смещение эпифиза в тыльную сторону на половину поперечника кости наблюдается в 29% случаев, на весь поперечник — в 15,5% случаев. Степень наклона эпифиза в тыльную сторону прямо пропорциональна смещению по ширине. Однако при полном смещении эта закономерность нарушается.
Чаще изолированных эпифизиолизов наблюдаются остеоэпифизеолизы всех групп. В 7% случаев встречаются остеоэпифизеолизы 4-й группы. При этом дистальная часть лучевой кости состоит из двух отломков, один из них – эпифиз с прилегающим к нему фрагментом метафиза треугольной формы, второй отломок представляет собой оставшуюся часть метаэпифиза. Остеоэпифизеолизы, возникшие в результате сгибательного механизма травмы, сопровождаются переломами переднего края метафиза и являются однотипными. Это объясняется тем, что передний край лучевой кости выступает в виде клюва кпереди. Он и отламывается в момент травмы. Плоскость излома идет сзади наперед по ходу эпифизарной линии, затем вертикально направляется в проксимальную сторону. Данные эпифизеолизы обычно сочетаются с переломами метафиза локтевой кости.
Переломы дистального эпифиза лучевой кости встречаются очень редко. Линия перелома обычно делит эпифиз на три неравные части. Отделяется от метафиза тыльная часть эпифиза. Смещение или отсутствует, или незначительное, что является причиной диагностических ошибок.
Переломы эпифизов встречаются у детей старшего возраста, у которых эпифиз уже потерял эластичность.
Характер лечебной тактики при эпифизеолизах дистального эпифиза лучевой кости определяется направлением и степенью смещения. Если вправление производится направленными манипуляциями, то для достижения репозиции нет необходимости прилагать значительных усилий.
Методика вправления разгибательного эпифизиолиза такая же, как и при метафизарном переломе. На первом этапе кисть разгибают. Эпифиз смещают дистально до сопоставления тыльных краев метафиза и эпифиза. Вторым этапом кисть сгибают и эпифиз смещают в ладонную сторону. При эпифизиолизах сгибание кисти не приводит к возникновению значительной гиперкоррекции.
Принципиальные основы методики репозиции сгибательных эпифизеолизов в общем такие же. Различие состоит в том, что направление репонирующих сил должно быть противоположным. Кисть фиксируют в положении разгибания гипсовой лонгетой по ладонной поверхности предплечья. Средний срок иммобилизации 3-4 недели.
При эпифизеолизах дистального эпифиза лучевой кости применяется только неоперативное лечение. Открытое вправление таит в себе опасность повреждения пролиферативных элементов эпифизарной пластинки. Особую опасность представляет открытая репозиция при неправильно срастающихся эпифизеолизах. В таких случаях показания к операции ставят только после полного сращения и перестройки костной мозоли. Операция заключается в корригирующей остеотомии вне ростковой зоны.
Эпифизеолизы дистального эпифиза лучевой кости в большинстве случаев заканчиваются полным выздоровлением. Нарушения роста встречаются в основном при переломе эпифиза с элементом компрессии. Посттравматическое закрытие ростковой зоны встречается при неустраненном смещении, чаще у детей старшего возраста. Однако у них рост кости в основном закончен, поэтому посттравматическая деформация, связанная с нарушением роста, встречается редко. При неправильно срастающихся метафизарных переломах лучевой кости происходит активное самоисправление деформации. Даже не устраненное смещение по ширине ликвидируется полностью, однако искривление кости моделируется медленно, особенно у детей старшего возраста.
Переломы дистальной трети локтевой кости
У детей в дистальной части локтевой кости наблюдаются:
метафизарные переломы;
эпифизеолизы;
горизонтальные переломы шиловидного отростка;
переломы эпифиза с отделением части его с шиловидным отростком.
Эти повреждения возникают одновременно с переломом метафиза или эпифизеолизами лучевой кости. Механизм травмы – падение с упором на кисть.
Клинико-рентгенологическая характеристика
Клиническая картина складывается из признаков повреждений лучевой и локтевой костей в дистальной части. При подозрении на перелом лучевой кости выявляют и признаки перелома локтевой кости. Определяются припухлость и деформация нижней части предплечья, локальная болезненность на уровне метафиза локтевой кости или ее головки. Диагноз уточняют рентгенологически. При метафизарных переломах смещение отломков чаще отсутствует или бывает незначительным. Полное смещение отломков встречается редко.
Наблюдаются два вида эпифизеолизов:
разгибательные;
сгибательные.
Изолированные формы эпифизеолизов встречаются редко. При разгибательных эпифизеолизах метафизарный фрагмент отламывается от тыльной поверхности центрального отломка. Смешение эпифиза обычно не превышает поперечника кости. Реже встречается полное смещение. Среди переломов локтевой кости переломы шиловидного отростка возникают наиболее часто.
Вправление производят одновременно с переломами лучевой кости. Применяют только неоперативные способы лечения. Самоисправление неустраненных смещений локтевой кости происходит довольно совершенно. Эпифизеолизы также завершаются полным выздоровлением. Незначительные нарушения роста встречаются редко. В отдаленные сроки может выявиться отсутствие костного сращения шиловидного отростка без выраженных клинических проявлений.
Репозицию осуществляют путем вытяжения предплечья по оси и вправления выступающего фрагмента пальцами. Остаточное смещение не должно превышать 1/5 поперечника кости. Сустав фиксируют гипсовой лонгетой на 3-4 недели.
Источник