Перелом эпиметафиза большеберцовой кости
В различных проявлениях эти повреждения встречаются преимущественно у детей старшего возраста. Спорным можно назвать утверждение некоторых авторов, что повреждения проксимального эпиметафиза большеберцовой кости у детей являются аналогами переломов мыщелков большеберцовой кости у взрослых людей. Не идентичен и механизм повреждений костно-хрящевых образований у детей и тем более не одинаковы биомеханические условия их возникновения с соответствующей патоморфологической характеристикой. К тому же, уместно указывает А. Ф. Бухны (1973), ни одна связка, за исключением крестообразных, или сухожилие не прикрепляются непосредственно к проксимальному эпифизу и не принимают участия в возникновении эпифизеолиза при непрямом механизме травмы.
Более того, проксимальный эпифиз большеберцовой кости окружен прочными связками и многими сухожилиями, оказывающими препятствие возникновению переломов эпифиза и эпифизеолизов при прямой травме. Этими особенностями можно объяснить редкость повреждения зоны роста в этой области. Иное положение создается у детей старшего возраста, когда в зону повреждения вовлекается окостеневающая бугристость большеберцовой кости, являющаяся своеобразным продолжением проксимального эпиметафиза, В таких случаях возникает своего рода двойной эпи- или остеоэпифизеолиз эпифиза и апофиза.
При этом облегчается сопоставление отломков и уменьшается угроза развития глубоких аваскулярпых нарушений в. костно-хрящевых структурах, связанных с бугристостью связкой надколенника, несущей кровоснабжение области повреждения. Эпифизарные и эпиметафизарные повреждения проксимального отдела большеберцовой и малоберцовой костей возможны как от прямого, так и непрямого механического воздействия травмирующей силы.
При значительном непрямом воздействии может возникать полное или частичное отделение эпифиза вместе с бугристостью большеберцовой кости. Смещение, как правило, бывает в переднем направлении с приподнятием и некоторым нависанием эпифиза с частью бугристости над метафизом. Среди наших больных в пяти случаях наблюдались эпифизеолизы во время прыжков детей с большой высоты, очевидно, с чрезмерным переразгибанием в коленном суставе при приземлении. На боковых рентгенограммах у них наблюдались признаки компрессии в области бугристости большеберцовой кости и умеренное выпячивание с легким приподниманием заднего края эпифиза.
Симптомы
Клиническая симптоматология при повреждениях в области проксимальной ростковой зоны голени определяется тяжестью травмы, характером повреждения и степенью смещения фрагментов. При изолированных повреждениях бугристости большеберцовой кости отмечаются припухлость, локализованная болезненность, ограничение движений в коленном суставе и невозможность поднять выпрямленную ногу в положении лежа. При эпифизеолизах со смещением характерны более выраженная припухлость, невозможность активных и пассивных движений, сглаженность контуров коленного сустава за счет реактивного выпота, вынужденное положение конечности, а также боковые деформации на уровне повреждения. При заднем смещении дистального фрагмента клиническая картина может напоминать задний вывих или подвывих голени.
Наряду с клинической симптоматологией решающими в постановке диагноза являются рентгенологические данные, особенно рентгенограммы в переднезадней проекции, так как неповрежденный боковой сухожильно-связочный аппарат препятствует значительным боковым смещениям. При наличии клинических признаков повреждения и отсутствии рентгенологических данных повторная рентгенография через 10—12 дней по признакам обызвествления надкостницы подтверждает или исключает наличие костно-хрящевого повреждения, так называемый эпифизеолиз без смещения.
Незначительные разобщения эпифиза чаще возникают с переднемедиальной стороны и определяются по неравномерности рентгенологического просветления ростковой хрящевой зоны. Интерпретация рентгенограмм значительно облегчается при наличии перелома эпифиза или метафиза, или того и другого, как это бывает при эпиметафизарных переломах и остеоэпифизеолизах. При расшифровке рентгенограмм больных с эпифизеолизами, особенно с подозрением на повреждение бугристости большеберцовой кости, всегда необходимо учитывать возрастные сроки окостенения этих образований и особенности формирования как самого эпифиза, так и бугристости большеберцовой кости из нескольких ядер оссификации.
Среди повреждений проксимального эпиметафиза большеберцовой кости у детей преобладают эпифизеолизы и эпифизарные переломы, а среди повреждений дистальных отделов костей голени у детей преобладают остеоэпифизеолизы и эпиметафизарные переломы большеберцовой кости. В отличие от подобных повреждений в области верхних конечностей сопутствующие сосудистые и неврологические нарушения при повреждениях нижних конечностей встречаются значительно реже.
Лечебная тактика
При повреждениях в области зон роста в проксимальном отделе большеберцовой кости требуется соблюдение определенных принципов, тождественных с другими костями, направленных не только на сращение фрагментов с анатомическим и функциональным восстановлением, но и обеспечивающих нормальный последующий рост конечности. Прежде всего, не следует слишком рано прекращать иммобилизацию при этих повреждениях — не ранее 4— 5 недель. Этих сроков следует придерживаться при повреждениях бугристости большеберцовой кости без смещения отломков или с незначительным смещением, не требующим репочиции. Она может быть осуществлена с помощью глубокой гипсовой шины, которая после трех недель превращается и съемную, с наращиванием физиофункционального лечения: массажа, лечебной гимнастики и тепловых процедур. На этом заключительном этапе реабилитации шина прибинтовывается только на время сна.
При эпи- и остеоэпифизеолизах проксимального отдела большеберцовой кости, не требующих репозиции, иммобилизация конечности гипсовой повязкой длится 1 —1,5 месяца. Мри смещении отломков производится одномоментное закрытое вправление под наркозом с учетом направления и степени смещения фрагментов. Основные смещения происходят обычно в сагиттальной плоскости — это переднезадние и угловые смещения, а чаще их сочетания.
На этом основании различают:
- разгибательные переломы по типу остеоэпифизеолиза, когда кроме сдвига дистального фрагмента кзади возникает угловая деформация — угол открыт кпереди.
- При сгибательном переломе торцовая часть проксимального отломка не без участия прикрепляющейся к бугристости связки надколенника выдвигается кпереди и одновременно становится по отношению к дистальному фрагменту под углом, открытым кзади.
Техника репозиции
- Необходимым условием репозиции является придание согнутого положения в коленном суставе и противовытяжение за дистальный отдел бедра. Вправление осуществляется под наркозом. Ребенок располагается на перевязочном столе с опущенными через край стола голенями.
- Хирург, сидящий лицом к больному, захватывает область повреждения обеими руками. Как при сгибательных, так и разгибательных разновидностях повреждений большие его пальцы располагаются над бугристостью болынеберцовой кости, остальные — с боков и сзади.
- Производится тракция голени, несколько увеличивается имеющееся угловое смещение и одновременно устраняют смещения по ширине как в сагиттальной, так и фронтальной плоскостях.
- Завершается репозиция устранением чисто углового смещения в разогнутом или согнутом на 5° положении конечности. В этом положении после контрольной рентгенографии накладывается гипсовая циркулярная повязка сроком до 5—6 недель.
- При разгибательных переломах во время тракции за голень для облегчения вправления увеличивают имеющееся угловое смещение движениями пальцев хирурга в противоположном направлении.
- Таким образом, при сгибательных переломах хирург надавливает большими пальцами (на завершающем этапе репозиции) на область бугристости болынеберцовой кости спереди назад.
- При разгибательных переломах — давление осуществляется расположенными по задней и боковым поверхностям проксимального отдела голени восемью пальцами сзади наперед.
- Одновременно устраняются и имеющиеся боковые смещения во фронтальной плоскости. Исключительно важно при этом бережно и последовательно восстанавливать двигательную и опорную функцию конечности.
- При эпифизарных и эпиметафизарных переломах, а также некоторых остеоэпифизеолизах со смещением, не поддающихся закрытой ручной репозиции, ставятся показания к оперативному вмешательству.
- После открытой репозиции предпочтительнее фиксация фрагментов одной-двумя спицами, а при одновременных повреждениях эпиметафиза со стороны медиальной и латеральной сторон фиксация осуществляется двумя встречными спицами с упорными площадками, фиксированными в полукольцах аппарата Илизарова.
Исходы повреждений эпифизарных ростковых зон зависят от того, в какой именно зоне росткового хряща происходит травматическая деструкция; при повреждении зоны обызвествления наблюдаются благоприятные отдаленные результаты, а повреждение в пределах зоны зародышевых клеток колончатого слоя может привести к развитию деформации или отставанию конечности в росте.
Источник
Перелом «пилона» — термин, который используется при описании внутрисуставных переломов дистального метаэпифиза большеберцовой кости. Частота встречаемости этих повреждений составляет от 9% до 12% от всех переломов большеберцовой кости.
Данный вид перелома возникает при воздействии компрессирующих сил и связан с высокоэнергетической травмой. Комбинация сил, таких как компрессия, ротация и элементы чрезмерного тыльного сгибания приводят к тяжелому виду повреждения, сочетающемуся с обширным травматическим поражением мягких тканей. Классификация переломов по АО /ASIF переломы типа 44: А – внесуставные переломы дистального метаэпифиза большеберцовой кости, деление 44 -А1, А2, А3 основано на количестве отломков метафизарной области и степени их фрагментации. Переломы типа 44 -В – неполные внутрисуставные переломы, при которых происходит раскол суставной поверхности большеберцовой кости, но при этом часть ее остается связанной с диафизом коси. Деление на 44 — В1, В2, В3 основано на оценке импакции суставной поверхности и характере осколков. Переломы типа 44 — С — полные внутрисуставные переломы с полным прерыванием линиями перелома связи суставной поверхности и диафиза кости. Подразделение на 44 -С1, С2, С3 основано на оценке оскольчатого характера повреждения суставной поверхности и диафиза.
Характер и объем полученных повреждений определяет тактику лечения и вариант оперативного вмешательства.
С 2010 по 2015 г. г. в отделении травматологии и ортопедии ФГБУ КБ №1 УДП РФ по поводу переломов дистального метаэпифиза большеберцовой кости «пилона» наблюдалось 49 пациентов в возрасте от 24 до 65 лет, из них женщин — 15 (30, 6 1%), мужчин — 34 (69, 38%). Переломы типа В (по классификации AO/ASIF) встретились у 27 пациентов (55, 1%), переломы типа С — у 22 (44, 8%). Сроки после травмы составили от 1 суток до 2 недель. У 2 пациентов были переломы обеих нижних конечностей. У 11 пациентов была сочетанная травма (повреждение сегментов конечностей, травма органов грудной, брюшной полости). У 41 (83%) пациента перелом пилона сочетался с переломом малоберцовой кости. У 1-го пациента перелом пилона сочетался с переломом пяточной кости.
Внеочаговый остеосинтез аппаратом наружной фиксации, как основной и окончательный метод лечения был применен в 11 (22% ) случаях. Как метод первичной фиксации в 2-х случаях с последующим погружным остеосинтезом пластиной с угловой стабильностью из переднемедиального доступа. Данный вид фиксации перелома применяется при открытом характере перелома, при обширных повреждениях мягких тканей. Дает возможность ранней активизации больного с осевой нагрузкой на оперированную ногу. Операция открытая репозиция из переднемедиального доступ, остеосинтез пластиной с угловой стабильностью осуществлен у 22 (45%) пациентов. Данный вид фиксации применен при переломах А1-С1.
Осевая нагрузка при таком оперативном лечение возможна примерно после 6-8 недель. В 5-и случаях (22%) у пациентов наблюдался поверхностный некроз мягких тканей в проекции операционного доступа.
Накостный остеосинтез из заднелатерального доступа использовался в 8 (10%) случаях. Применялся при переломах А1-В1. В 1-м случае наблюдался незначительный поверхностный краевой некроз мягких тканей в проекции доступа. Данный вид остеосинтеза позволяет выполнить репозицию и фиксацию перелома с хорошей визуализацией, при минимальном травматизме мягких тканей.
Таким образом, правильно проведенная предоперационная подготовка, оптимально подобранный метод фиксации перелома, стабильный и функциональный остеосинтез, ранняя функциональная реабилитация больных предопределяет успешное восстановление статико-динамических функция сегмента, а так же является профилактикой ранних и поздних осложнений.
Статья добавлена 18 февраля 2016 г.
Источник
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Медведчиков А.Е.
1
Жиленко В.Ю.
1
Ортнер А.А.
1
Буров Е.В.
1
1 ФГБУ «Новосибирский научно-исследовательский институт травматологии и ортопедии им. Я.Л. Цивьяна» Минздрава России
Частота неудовлетворительных отдаленных анатомо-функциональных результатов хирургического лечения внутрисуставных переломов проксимального эпиметафиза большеберцовой кости при применении обширных артротомических доступов остается высокой. Цель исследования: изучить опыт применения артроскопии в комплексе диагностики и лечения больных с внутрисуставными переломами проксимального эпиметафиза большеберцовой кости. Материалы и методы. В период с 2012 по 2015 годы прооперировано 45 пациентов с внутрисуставными переломами проксимального эпиметафиза большеберцовой кости различной степени сложности. По классификации Schatzker J. et al. (1979), пациенты распределились следующим образом: переломы I типа – 11 пациентов, II типа – 16 пациентов, III типа – 9 пациентов, IV типа – 4 пациента, V типа – 5 пациентов. Результаты исследования и их обсуждение. Обсуждены особенности непрямой репозиции, техника малоинвазивной элевационной остеотомии и репозиции. Сформирована концепция Less invasion Total Control One-shot surgery (LiTOs), позволяющая унифицировать хирургическую методику, сделать ее доступнее при минимальном техническом оснащении. Показаны преимущества метода в сравнении с часто используемыми «традиционными» видами методик.
артроскопия
малоинвазивная хирургия
тибиальное плато
остеосинтез
элевационная остеотомия
1. Воронкевич И.А. Переломы проксимального эпифиза большеберцовой кости и технические возможности современного погружного остеосинтеза / И.А. Воронкевич // Травматология и ортопедия России. – 2004. – № 1. – С. 68–74.
2. Кузнецов И.А. Остеосинтез с костной аутопластикой при центральных компрессионных переломах мыщелков большеберцовой кости / И.А. Кузнецов, Н.Н. Волоховский // Современные методы лечения и протезирования при заболеваниях и повреждениях опорно-двигательной системы: матер. междунар. конгресса. – СПб., 1996. – С. 134–135.
3. Кузнецов И.А. Оперативное лечение компрессионно-оскольчатых переломов мыщелков большеберцовой кости / И.А. Кузнецов // Внутренний остеосинтез. Проблемы и перспективы развития: тез.науч.-практ. конф. – СПб., 1995. – С. 34–36.
4. Ballmer F.T. Treatment of tibial plateau fractures with small fragment internal fixation: a preliminary report / F.T. Ballmer, R. Hertel, H.P. Nötzli // J. Orhop. Trauma – 2000. – Vol. 14. – P. 467.
5. Barei D.P. Complications associated with internal fixation of high-energy bicondylar tibial plateau fractures utilizing a two-incision technique / D.P. Barei, S.E. Nork, W.J. Mills // J. Orhop. Trauma – 2004. – Vol. 18. – P. 649.
6. Egol K.A. Treatment of complex tibial plateau fractures using the less invasive stabilization system plate: clinical experience and a laboratory comparison with double plating / K.A. Egol, E. Su, N.C. Tejwani // J. Trauma. – 2004. – Vol. 57. – P. 340.
7. French B. High-energy tibial shaft fractures / B. French, P. Tornetta // Orthop. Clin. North Am. – 2002. – Vol. 33. – P. 211.
8. Ohdera T. Arthroscopic management of tibial plateau fractures»comparison with open reduction method / T. Ohdera, M. Tokunaga, S. Hiroshima // Arch. Orthop. Trauma Surg. – 2003. – Vol. 123, № 9. – P. 489–493.
9. Roerdink W.H. Arthroscopically assisted osteosynthesis of tibial plateau fractures in patients older than 55 years / W.H. Roerdink, J. Oskam, P.A.Vierhout // Arthroscopy. – 2001. – Vol. 17, № 8. – P. 826–831.
10. Schatzker J. The tibial plateau fracture: the Toronto experience 1968–1975 / J. Schatzker, R. McBroom, D. Bruce // Clin. Orthop. – 1979. – №138. – P. 94–99.
11. Schatzker J. The rationale of operative fracture care / J. Schatzker, M. Tile // Berlin, 1987. – P. 279–295.
Внутрисуставные переломы проксимального эпиметафиза большеберцовой кости относятся к тяжелым травмам опорно-двигательного аппарата и составляют до 10 % всех внутрисуставных переломов, от 2 до 5 % среди всех переломов, до 30 % от всех травм нижних конечностей и до 60 % от травм суставов, что определяет актуальность проблемы лечения пострадавших данной категории [1, 2]. Среди костей, образующих коленный сустав, указанные переломы встречаются в 29,4 % случаев, превосходя по частоте в 5–6 раз переломы мыщелков бедренной кости – 5,2 % и уступая только переломам надколенника – 65,4 % (Meani Е., Sega L., 1982; Koval К.J. et. al., 1992; Kankate R.K., et. ah, 2001). Частота неудовлетворительных отдаленных анатомо-функциональных результатов лечения достигает 6–39 % [3, 10], а к инвалидности приводит в 6 % [1].
Хирургическое лечение «мыщелковых» переломов большеберцовой кости обсуждается особенно часто и не первое десятилетие с учетом роста прогресса и спроса на высокие технологии в медицине. Однако методы с использованием обширных артротомических доступов далеко не в прошлом, и используются нашими соотечественниками достаточно часто. В среднем на каждую артроскопическую операцию приходится три открытых репозиции эпиметафизарных переломов [3]. Подобные вмешательства, как правило, сопровождаются ассоциированной травмой мягких тканей сустава, что способствует развитию гнойных осложнений, контрактур, удлинению реабилитационного периода и увеличению сроков нетрудоспособности [1]. В большинстве случаев отработанные методики хирургического лечения имеют хороший отдаленный результат, однако по совокупности данных исследований, в среднем 35 % пациентов не могут вернуться к прежнему уровню физической активности, вследствие сохраняющейся ригидности параартикулярных тканей сустава и осложнений, связанных с несвоевременно диагностированными повреждениями внутрисуставных структур (комбинированные разрывы ПКС и менисков).
Недостаточная диагностика, как основа неверной тактики лечения в конечном итоге приводит к раннему развитию посттравматического деформирующего остеоартроза коленного сустава у 60–80 %, возникновению десмогенных контрактур у 29–50 % и деформаций коленного сустава у 12–20 % , что побуждает хирургов внедрять современные методы оценки характера повреждений, не только костных, но и мягкотканых структур коленного сустава, а также новые подходы к репозиции и фиксации фрагментов костей с комбинированием современных методик внутреннего остеосинтеза [2, 9, 10].
Диагностика «мыщелковых» переломов большеберцовой кости – задача не простая даже для опытного клинициста. На территории РФ и стран СНГ по сей день преобладают данные клинического исследования и рентгенографии сустава (Гиршин С.Г., Лазишвили Г.Д., 2007), и редко выполняется магнитно-резонансная томография. Важность современных методов визуализации в предоперационном планировании неоценима, так как они помогают на предоперационном этапе уточнить характер перелома, а часто и кардинально изменить тактику лечения при выявлении внутрисуставных повреждений капсульно-связочного аппарата (рис. 1).
В своей повседневной практике нами используется две общепринятые классификации переломов проксимального эпиметафиза: Schatzker J. et al., 1979 и Muller M. et al., 1991 (AO/ASIF). Однако приведенные классификации не позволяют в полной мере представить характер повреждения тибиального плато при каждом типе перелома, что потребовало использовать наряду с традиционными методами диагностики иные методы визуализации, такие как мультиспиральная компьютерная томография с 3D-реконструкцией и интраоперационная артроскопия.
На сегодняшний день не существует универсального метода хирургического лечения переломов проксимального эпиметафиза большеберцовой кости, отвечающего всем требованиям анатомии и биомеханики коленного сустава [1, 6, 11]. Наиболее часто применяется метод артроскопического ассистирования с закрытой репозицией перелома и последующим использованием различных систем фиксации (накостный остеосинтез с использованием пластин с угловой стабильностью винтов, канюлированные винты или аппараты внешней фиксации), который отвечает большинству требований, однако имеет ряд недостатков (compartment syndrome, увеличение общего времени хирургической инвазии) [4, 6].
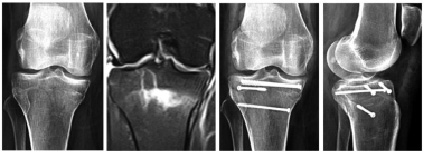
а б в г
Рис. 1. Пациентка Б., 53 года. Сравнение информативности методов лучевой диагностики для выявления скрытого внутрисуставного перелома (a – рентгенограмма коленного сустава в прямой проекции, б – ЯМРТ-слайд того же сустава до операции; в, г – рентгенограммы после операции)
Материалы и методы исследования
В период с 2012 по 2015 годы прооперировано 45 пациентов с внутрисуставными переломами проксимального эпиметафиза большеберцовой кости различной степени сложности. По классификации Schatzker J. et al. (1979), пациенты распределились следующим образом: переломы I типа – 11 пациентов, II типа – 16 пациентов, III типа – 9 пациентов, IV типа – 4 пациента, V типа – 5 пациентов. Пациенты с VI (межмыщелковым) типом перелома в исследование не включались, учитывая высокую вероятность развития ятрогенного компартмент-синдрома, связанного с внутрисуставным лаважем [8].
Среди пролеченных пациентов было 30 мужчин в возрасте от 25 до 48 лет (67 %) и 15 женщин в возрасте от 34 до 52 лет (33 %). По виду полученной травмы пациенты распределились следующим образом: высокоэнергетическая травма, связанная с дорожно-транспортным происшествием – 8 случаев, спортивная травма – 17, низкоэнергетические травмы, вызванные падением с высоты роста, в бытовых условиях – 20.
Предоперационное обследование включало клиническое, рентгенологическое, ЯМРТ-исследование. Определение степени сложности осуществлялось по двум выбранным классификациям (Schatzker J. et al., 1979 и Muller M. et al., 1991 (AO/ASIF)). В случаях импрессионно-оскольчатого характера перелома, дополнительно проводилось МСКТ-исследование с 3D- реконструкцией. Выбор способа репозиции мыщелков большеберцовой кости, тип костного трансплантата (при необходимости замещения постимпрессионного дефекта) и средства фиксации определялись индивидуально с учетом анатомических особенностей, типа перелома, возраста и рода занятий пациента [5, 7].
Особенности непрямой репозиции. В качестве способов реконструкции тибиального плато использовались методы закрытой опосредованной репозиции костодержателями под комбинированным контролем электроннооптического преобразователя и открытый метод репозиции, оба сопровождались артроскопической ассистенцией [8, 9] (рис. 2). Для всех операций использовался стандартный артроскопический набор и стойка с шейвер системой, холодной коблацией.
Техника малоинвазивной элевационной остеотомии и репозиции (рис. 3). Для исполнения данного метода хирургического вмешательства нами использовался стандартный набор для артроскопии коленного сустава, тибиальный направитель из набора реконструктивной пластики ПКС, спицы Киршнера и импактор. Таким образом, избегая специальных инструментов, методика общедоступна и может быть выполнена в любом травматологическим отделении, где есть артроскопическая стойка.
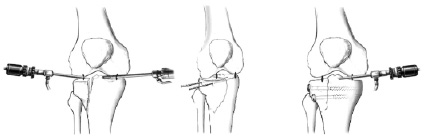
а б в
Рис. 2. Этапы малоинвазивной непрямой репозиции «мыщелкового» перелома большеберцовой кости (a – артроскопия; б – репозиция спицами; в – металлоостеосинтез)
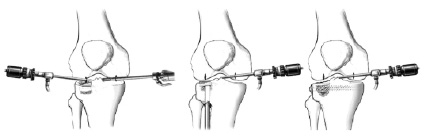
г д е
Рис. 3. Этапы малоинвазивной элевационной остеотомии импрессионного перелома большеберцовой кости (г – артроскопия; д – формирование канала и элевация зоны импрессии; д – металлоостеосинтез)
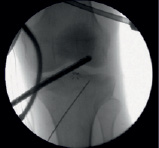
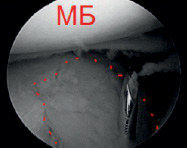
а б
Рис. 4. Использован принцип «Total control» (а – проведение маркирующей спицы в центр зоны импрессии мыщелка большеберцовой кости; в – оценка проведения спицы артроскопически)
Основные принципы (LiTOs) были разработаны и применены к данному виду хирургии:
● Less invasion (снижение травматизации мягких тканей и капсулы сустава);
● Total Control (каждый этап манипуляции происходит под артроскопической и рентгенологической ассистенцией, проведение спицы и импактора по стереоскопическому направителю) (рис. 4, 5);
● One-shot surgery (выполнение остеосинтеза и вмешательства на мягкотканых образованиях (шов мениска и др).
При замещении постимпрессионного дефекта губчатого вещества в качестве материалов для костных трансплантатов применялись:
● Аутотрансплантат из гребня подвздошной кости (6 пациентов);
● Никелид титана (NiTi) (1 пациент);
● Блок остеоиндуктора (β-трикальцийфосфат, а также полученный из натурального коралла блок (12 пациентов).
Результаты исследования и их обсуждение
Внутренний остеосинтез переломов проксимального эпиметафиза большеберцовой кости был выполнен с использованием различных конструкций. У 24 пациентов использовалась мономыщелковая LCP-пластина и винты (53 %), в 8 случаях был применен остеосинтез канюлированными винтами (18 %), у 4 больных (9 %) использована методика 2 LCP-пластин при переломах типа Schatzker V, для фиксации перелома мыщелков у 9 пациентов (20 %) потребовались биодеградируемые конструкции. В послеоперационном периоде иммобилизацию сохраняли до снятия швов, а осевую нагрузку разрешали в зависимости от объема костного дефекта мыщелка большеберцовой кости, как правило, через 12 недель после операции.
Все случаи хирургического лечения «мыщелковых» переломов большеберцовой кости в дальнейшем отслеживались на базе профильного отделения восстановительного лечения клиники. В данной группе учитывались следующие критерии: средняя физическая активность в раннем послеоперационном периоде; восстановление полной амплитуды движений коленного сустава; степень выраженности остаточного болевого синдрома; изменение стереотипа ходьбы [11]. 31 опрошенный пациент (69 %) остался доволен выполненным хирургическим вмешательством и вернулся к повседневному образу жизни и труда, 8 (18 %) ввиду проживания за пределами Сибирского Федерального округа прошли лишь короткий курс реабилитации и последующее анкетирование не проходили, 6 пациентам (13 %) (тип перелома Schatzker V) понадобилось повторное прохождение реабилитационных мероприятий, связанных со сниженным тонусом мышц сегмента голень-бедро.
Риски и осложнения. Пренебрежение ограниченными возможностями артроскопии в условиях фрагментарного внутрисуставного перелома может повлечь за собой повышение внутритканевого давления (compartment syndrome).
Решение:
● использование артроскопического контроля при внутрисуставных переломах не переходящих на диафиз (Schatzker I, II, III, IV, редко V, никогда – VI);
● использование строго контролируемого внутрисуставного давления, отказ от артропомпы в пользу проточной системы.
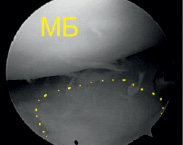
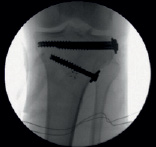
а б
Рис. 5. Артроскопическая и рентгенологическая оценка элевационной остеотомии и остеосинтеза при использовании принципы «LiTOs» (а – оценка степени восстановления суставной поверхности большеберцовой кости в ходе элевационной остеотомии; в – рентгенологическая оценка восстановления тибиального плато)
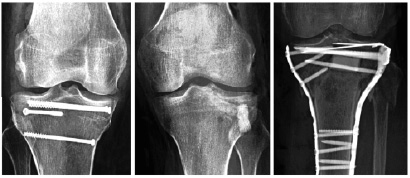
а б в
Рис. 6. Послеоперационные рентгенограммы пациентов (Б. 53 года, С. 32 года, Р. 44 года), оперированных с внутрисуставными переломами проксимального эпиметафиза большеберцовой кости (классиф. Schatzker III, IV, V) с использованием канюлированных винтов (А), биодеградируемых конструкций и костного аллотрансплантата (Б), 2 LCP-пластин (В)
Увеличение общего времени хирургической инвазии на коленном суставе.
Решение:
● тщательное предоперационное обследование и планирование метода;
● участие в операционной бригаде хирурга, обладающего опытом артроскопии;
● использование пневмо-жгута на область верхней трети бедра;
● при затрудненной визуализации переход на субменисциальную артротомию.
Выводы
Наш опыт применения артроскопии в комплексе диагностики и лечения больных с переломами проксимального эпиметафиза большеберцовой кости свидетельствует о явных преимуществах в сравнении с часто используемыми «традиционными» видами методик. К этим преимуществам можно отнести:
● возможность своевременной точной диагностики, адресного лечения сопутствующих повреждений;
● визуального контроля каждого этапа репозиции перелома;
● сведение к минимуму риска инфекционных осложнений;
● возможность ранней функциональной реабилитации.
Библиографическая ссылка
Медведчиков А.Е., Жиленко В.Ю., Ортнер А.А., Буров Е.В. АРТРОСКОПИЧЕСКИЙ ОПЫТ ЛЕЧЕНИЯ ВНУТРИСУСТАВНЫХ ПЕРЕЛОМОВ ПРОКСИМАЛЬНОГО ЭПИМЕТАФИЗА БОЛЬШЕБЕРЦОВОЙ КОСТИ // Успехи современного естествознания. – 2015. – № 9-1. – С. 60-65;
URL: https://natural-sciences.ru/ru/article/view?id=35527 (дата обращения: 11.08.2020).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник