Перелом костей черепа операция
Перелом черепа (перелом костей черепа) — нарушение целостности черепа. Является опасным повреждением, которое может привести к повреждению мозга. Особенно опасны вдавленные переломы, когда кости черепа вдавливаются в мозг.
Причины[править | править код]
Как правило, возникают в результате мощных ударов по голове массивными твёрдыми предметами, автомобильных аварий, падений с большой высоты, реже — пулевых ранений и других сильных воздействий на кости черепа.
Диагностика[править | править код]
У каждого пострадавшего от черепно-мозговой травмы подозревают перелом костей черепа, пока клиническая картина не убедит в обратном. Врачи собирают информацию об обстоятельствах получения травмы пострадавшим и назначают компьютерное томографическое сканирование и исследование мозга методом магнитного резонанса с целью определения места перелома и степени повреждения мозга. Для получения дополнительной информации проводится нейрологическое исследование.
Также проверяется, не было ли истечения спинномозговой жидкости из носа и ушей.
Симптомы[править | править код]
При переломе костей черепа возможна потеря сознания; если пострадавший остаётся в сознании, то испытывает постоянную локализованную боль. Может развиться отёк мозга, который препятствует нормальному прохождению импульсов в мозг, что в конечном итоге может привести к дыхательной недостаточности. Пострадавший может в первый момент плохо осознавать происходящее, в дальнейшем могут наступить потеря сознания и смерть.
Переломы костей черепа могут сопровождаться ранами в области волосистой части головы (скальпированные раны, кровоподтеки и разрывы). Если череп в результате травмирования оказывается частично скальпированным, развивается сильное кровотечение, потому что под кожей волосистой части головы находится много кровеносных сосудов. Иногда кровотечение оказывается настолько сильным, что у пострадавшего развивается шок.
Виды[править | править код]
Переломы костей черепа, как и любых других костей, бывают простыми (открытыми) и сложными (закрытыми). Делятся на линейные, оскольчатые, вдавленные и дырчатые:
- Линейные — переломы в виде тонких линий, которые не вызывают смещения костных фрагментов и редко требуют принятия экстренных мер. Эти типы переломов наименее опасны. Как правило, сами они не вызывают потерю сознания. Могут вызывать повреждение оболочечных артерий и образование эпидуральных гематом.
- Оскольчатые — переломы в виде нескольких осколков. Могут повреждать твёрдую мозговую оболочку, вещество мозга и его сосуды, что может приводить к образованию субдуральных и внутримозговых гематом, а также ушибам и размозжению мозга. Может наблюдаться подвижность кости. Повреждения места слияния синусов при оскольчатых переломах затылочной кости чаще всего не совместимы с жизнью.
- Вдавленные — переломы с вдавлением кости внутрь черепной коробки. Вдавленные переломы, как и оскольчатые, могут повреждать твёрдую мозговую оболочку, последствия чего приведены выше. Перелом считается тяжёлым, если происходит сдавление внутричерепных структур. Так как у детей кости тонкие и эластичные, сдавление обычно не приводит к переломам.
- Дырчатые — дырчатые переломы (пробоины) наблюдаются в основном при огнестрельных ранениях черепа, являются самыми тяжёлыми и зачастую смертельными, т.к. ранящий снаряд (пуля) обычно проходит глубоко в мозг или навылет со значительным его разрушением. Как правило, образуются от воздействия мощных пуль, например, автоматных или винтовочных.
Лечение[править | править код]
Линейные переломы черепа, как правило, требуют только поддерживающей терапии, заключающейся в назначении лёгких болеутоляющих и обработке ран. Если пострадавший потерял сознание, за ним наблюдают в кабинете неотложной помощи в течение, по крайней мере, 4 часов. Затем, если функции всех жизненно важных систем организма не нарушены и нейрохирург считает, что нет оснований дальше задерживать пострадавшего, последнего отправляют домой, но в течение 24-48 часов за ним ещё следует наблюдать.
При тяжёлых переломах костей черепа, особенно при вдавленных переломах, может потребоваться трепанация черепа. В ходе такой операции хирург проделывает отверстие в черепе для удаления осколков, внедрившихся в мозг, а также удаляет инородные предметы и отмершие ткани. Это снижает опасность развития инфекций и дальнейшего повреждения мозга. В целях предотвращения инфицирования назначаются антибиотики. При сильных кровотечениях делают переливание крови.
См. также[править | править код]
- Проникающие ранения головы
Примечания[править | править код]
Ссылки[править | править код]
- Переломы черепа
- Статья о травмах черепа
- Закрытые переломы костей черепа
- Краткое описание перелома черепа
Источник
Перелом черепа – это нарушение целостности костей черепа. Чаще его причиной становится тяжелая прямая травма. Патология сопровождается локальной болью в месте повреждения. Остальные симптомы зависят от тяжести травмы, поражения мозговых структур и развития осложнений. Диагностика базируется на жалобах, данных анамнеза и объективного осмотра, результатах рентгенографии, КТ, МРТ и других исследований. Лечение определяется видом перелома и тяжестью черепно-мозговой травмы, может быть как консервативным, так и оперативным.
Общие сведения
Перелом черепа – травматическое нарушение целостности черепа. Обычно сопровождается повреждением мозга и его оболочек, поэтому относится к группе состояний, представляющих опасность для жизни. Тактика лечения зависит от вида перелома черепа и особенностей повреждения мозговых структур и может быть как консервативной, так и оперативной.
Переломы черепа составляют около 10% от всех переломов и около 30% от общего количества тяжелых черепно-мозговых травм и чаще наблюдаются либо у активных людей молодого и среднего возраста, либо у социально неблагополучных граждан (алкоголиков, наркоманов и т. д.). Высокая частота подобных повреждений у первой группы пациентов объясняется их активностью (травмы на производстве, поездки на автомобилях, занятия спортом, в том числе – экстремальным и т. д.). Травмы представителей второй группы чаще связаны с криминалом, либо с несчастными случаями в состоянии алкогольного или наркотического опьянения.
Перелом черепа
Причины
Как правило, перелом черепа возникает в результате тяжелых травм: падений с большой высоты, автомобильных аварий, ударов по голове твердым массивным предметом и пр. Выделяют два механизма перелома черепа:
- Прямой. В этом случае кость ломается непосредственно в месте приложения силы,
- Непрямой. Действие удара передается на поврежденную кость с других отделов черепа или других костей скелета.
Переломы свода черепа обычно формируются в результате прямой травмы. При этом кости черепа прогибаются внутрь, а первой повреждается внутренняя пластинка черепной кости. Однако, возможны и непрямые переломы свода черепа, при которых поврежденная кость выпячивается кнаружи.
Переломы основания черепа чаще развиваются вследствие непрямой травмы, например, в результате падения с высоты на ноги и таз (в этом случае травматическое воздействие передается через позвоночник) или в результате падения на голову (при этом удар передается с костей свода на кости основания черепа).
Классификация
Выделяют переломы мозгового и лицевого черепа. Изучение и лечение переломов лицевого черепа представляет собой отдельный раздел медицины, находящийся в ведении челюстно-лицевых хирургов. Лечением переломов мозгового черепа занимаются врачи-нейрохирурги, а в деревнях и небольших городах, не имеющих собственных нейрохирургических отделений – травматологи или хирурги.
Все переломы мозгового черепа подразделяются на две большие группы: переломы свода и основания. Переломы основания в травматологии и ортопедии встречаются относительно редко и составляют около 4% от общего количества черепно-мозговых травм. По своему характеру переломы свода, в свою очередь, делятся на:
- Линейные переломы. Повреждение кости напоминает тонкую линию. Смещение костных фрагментов отсутствует. Такие переломы сами по себе наименее опасны, однако они могут становиться причиной повреждения оболочечных артерий и образования эпидуральных гематом.
- Вдавленные переломы. Кость вдавливается в черепную коробку. Из-за этого может повреждаться твердая мозговая оболочка, сосуды и мозговое вещество, следствием чего становятся ушибы и размозжения мозга, внутримозговые и субдуральные гематомы.
- Оскольчатые переломы. При повреждении образуется несколько осколков, которые могут повреждать мозг и мозговые оболочки, вызывая те же последствия, что при вдавленных переломах.
Переломы основания черепа подразделяются на переломы передней, средней и задней черепной ямки. Возможно также сочетание переломов свода и основания черепа.

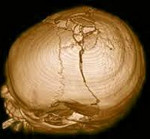
КТ головы (3D-реконструкция). Перелом лицевого черепа (скуловой дуги) и перелом в области лобно-скулового шва.
Симптомы перелома черепа
Перелом свода черепа
При повреждениях свода черепа обнаруживается рана или гематома волосистой части головы. В области перелома могут иметься видимые или выявляемые при ощупывании вдавления. Следует учитывать, что при линейных переломах такие вдавления отсутствуют. Общие симптомы зависят от тяжести травмы и степени повреждения мозговых структур. Возможны любые нарушения сознания, от его кратковременной потери в момент травмы до комы. При поражении мозга и черепных нервов возникают нарушения чувствительности, парезы и параличи. Может развиваться отек мозга, сопровождающийся тошнотой, рвотой, распирающими головными болями, нарушением сознания и появлением очаговой симптоматики. При сдавлении ствола мозга отмечаются нарушения дыхания и кровообращения, а также угнетение реакции зрачков.
Обычно выявляется закономерность: чем тяжелее черепно-мозговая травма, тем сильнее выражено нарушение сознания. Однако из этого правила есть исключение – внутричерепная гематома, для которой характерен период просветления, сменяющийся потерей сознания. Поэтому удовлетворительное состояние больного не стоит расценивать, как свидетельство отсутствия или незначительной тяжести травмы.
Еще один фактор, который необходимо принимать во внимание – пациенты с переломом черепа нередко находятся в состоянии алкогольного опьянения, которое может затруднять диагностику. Поэтому объективные подтверждения травмы головы (ушибы, раны, гематомы) и свидетельства очевидцев в таких случаях должны становиться поводом для направления больного на немедленное обследование в специализированное отделение.
Перелом основания черепа
При переломах основания черепа симптоматика зависит от сопутствующего повреждения мозга. Кроме того, выявляются признаки, характерные для повреждения определенной черепной ямки. О переломе передней черепной ямки свидетельствует симптом «очков» — кровоизлияния в клетчатку вокруг глаз и истечение спинномозговой жидкости с примесью крови из носа. Иногда наблюдается экзофтальм (выпучивание глаз вследствие кровоизлияния в клетчатку, расположенную позади глаза). При повреждении воздухоносных полостей может выявляться подкожная эмфизема.
Перелом средней черепной ямки сопровождается истечением спинномозговой жидкости из слуховых проходов и образованием кровоподтека на задней стенке глотки. Для перелома задней черепной ямки характерны тяжелые расстройства дыхания и кровообращения (свидетельство повреждения ствола мозга) и кровоподтеки в области сосцевидного отростка (костного выступа за ухом). Следует учесть, что симптом «очков» и кровоподтеки в область сосцевидного отростка появляются не сразу, а через 12-24 часов после травмы.
Диагностика
Перелом черепа положено исключать у всех пациентов с черепно-мозговой травмой. Врач опрашивает больного, выясняя обстоятельства травмы, оценивает его общее состояние, проводит неврологическое обследование (оценивает чувствительность и силу мышц, проверяет рефлексы и т. д.). В ходе осмотра он проверяет состояние зрачков (реакция на свет, равномерность, ширина), наличие или отсутствие отклонения языка от средней линии и равномерность оскала зубов, а также измеряет пульс, чтобы выявить брадикардию, характерную для черепно-мозговой травмы.
Обязательно выполняется обзорная рентгенограмма черепа в двух проекциях, а при необходимости – и в специальных укладках. Назначается компьютерная томография черепа и магнитно-резонансная томография (МРТ головного мозга).

На аксиальной КТ в костном окне определяется перелом затылочной кости со смещением отломков
Существует ряд объективных обстоятельств, затрудняющих диагностику переломов черепа, в том числе – тяжелое состояние больного, из-за которого невозможно провести ряд исследований, особенности строения черепа из-за которых на обзорных снимках повреждение костей основания выявляется менее чем у 10% пострадавших и т. д. Поэтому диагноз перелома черепа в ряде случаев выставляется на основании клинической картины и в последующем, после улучшения состояния больного, подтверждается данными объективных исследований.
Лечение перелома черепа
Первая помощь
Всех пациентов с черепно-мозговой травмой необходимо немедленно доставлять в стационар. На этапе первой помощи больного укладывают в горизонтальное положение. Если пострадавший находится в сознании, его кладут на спину. Пациентов в бессознательном состоянии укладывают вполоборота. Для создания такого положения под спину с одной стороны можно подложить небольшие подушки или верхнюю одежду. Голову больного поворачивают в сторону, чтобы при рвоте он не захлебнулся рвотными массами.
Голове создают покой, используя подручные средства: одежду, подушки или валики. Останавливают кровотечение, накладывая на рану давящую повязку. К месту травмы прикладывают холод. Проверяют проходимость дыхательных путей, при необходимости устраняют западение языка, освобождают дыхательные пути от рвотных масс и т. д. По показаниям вводят аналептики (цитизин, диэтиламид никотиновой кислоты) и сердечные гликозиды.
Консервативная терапия
На этапе стационара лечение переломов черепа чаще консервативное, операции проводят по строгим показаниям. Консервативную терапию назначают пациентам с переломами основания черепа, закрытыми переломами свода черепа, субарахноидальными кровоизлияниями, сотрясением и ушибом головного мозга. Всем больным показан постельный режим, длительность которого зависит от тяжести травмы, и гипотермия головы (используются пузыри со льдом). Проводится дегидратационная терапия, назначаются антибиотики и обезболивающие. При переломах основания черепа выполняются повторные люмбальные пункции либо накладывается люмбальный дренаж.
Тактика лечения в каждом конкретном случае определяется тяжестью и особенностями черепно-мозговой травмы. Так, при сотрясениях головного мозга пациентам назначают вазотропные и ноотропные препараты. При ушибах мозга спектр лечебных мероприятий расширяется и включает в себя не только средства для улучшения мозгового кровотока и энергообеспечения мозга, но и метаболическую и противовоспалительную терапию и т. д. В восстановительном периоде применяют ноотропные препараты и лекарственные средства для улучшения мозговой микроциркуляции (циннаризин, винпоцетин).
Хирургическое лечение
Хирургическое лечение может потребоваться при тяжелых переломах черепа, особенно – вдавленных. Под общим наркозом выполняется трепанация, в ходе которой врач создает отверстие в черепе, удаляет из мозга внедрившиеся осколки, инородные тела и разрушенные ткани. Образование внутричерепных гематом в подавляющем большинстве случаев является показанием для срочной операции, в процессе которой хирург удаляет скопившуюся кровь, промывает полость, выявляет и устраняет источник кровотечения.
Показанием к хирургическому вмешательству при переломах основания черепа в остром периоде может стать повреждение лицевого или зрительного нерва, а в отдаленном – продолжающееся истечение спинномозговой жидкости из ушных проходов или носовых ходов. Прогноз при переломах черепа зависит от тяжести черепно-мозговой травмы. Возможно как полное восстановление, так и тяжелые последствия, становящиеся причиной инвалидности больного.
Источник
Показанием к хирургическому вмешательству чаще всего является вдавленный характер перелома костей черепа.
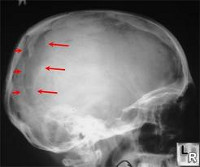
Вдавленные переломы черепа возникают от удара или ушиба головы тупым предметом. Концентрация повреждающего усилия на небольшой поверхности вызывает ограниченные переломы черепа с отломками, вдавливающимися с разной интенсивностью во внутричерепное пространство. У детей отломки чаще всего держатся вместе, вдавливаясь всей массой по типу «целлулоидного мячика», у взрослых наблюдается дробимость перелома и осколки освобождаются. В зависимости от степени повреждения возникают сдавливания твердой мозговой оболочки и мозга разной глубины или размозжение мозга, разная степень и характер кровотечения, разрыв твердой мозговой оболочки и проникновение отломков кости в мозг. Кожа над переломом бывает размозженной, но в большинстве случаев она остается неповрежденной. Вдавленный перелом может быть без особых клинических признаков, хотя и находится над функционально важной областью коры. Нейрологические признаки являются проявлением большого сдавления мозга, однако это еще не означает непоправимость повреждения, если мозг не был непосредственно затронут.
Поставить диагноз вдавленного перелома легко по рентгеновскому снимку. Для точного определения масштабов сдавливания необходимо иметь четкий касательный снимок.
В большинстве случаев при вдавленных переломах проведение хирургического вмешательства является необходимостью. Вопрос показания и экстренности решается в зависимости от сдавливания и клинической симптоматологии. Вдавления у грудных детей не нужно оперировать, так как речь идет о вдавлении еще мягкой кости без перелома. У детей до четырехлетнего возраста вдавленный перелом приходит в норму спонтанно. У детей старшего возраста и взрослых лучше провести операцию. Вмешательство является профилактикой очаговой эпилепсии, которая может возникнуть иногда через длительное время после повреждения. Операция абсолютно показана при больших оскольчатых вдавленных переломах с очаговыми признаками. Операция является особо экстренной при локализации в функционально важных областях, чтобы препятствовать развитию более крупных органических изменений мозга.
Оперировать можно под местной или общей анестезией. Положение больного: на спине или на боку, противоположном стороне повреждения черепа.
При небольших вдавлениях бреют голову на достаточном расстоянии от раневой поверхности, при больших ранениях, в особенности оскольчатых, необходимо обрить всю голову, так как надо будет дренировать рану.
Рис. 16. Операция при небольшом вдавленном переломе костей свода черепа.
Небольшой вдавленный перелом можно поднять и выпрямить из короткой линейной инцизии с помощью слегка изогнутого элеватора, введенного через одно трепанационное отверстие (рис. 16). Дренировать нет необходимости.
Рис. 17 Операция при обширном вдавленном переломе костей свода черепа с повреждением твердой мозговой оболочки.
При более крупных вдавленных, особенно осколочных переломах, необходимо получить доступ лоскутом достаточной величины. По краю перелома проделывают несколько трепанационных отверстий, чтобы отломки кости одновременно приподнять несколькими элеваторами
(рис. 17). Всегда необходимо проверить состояние твердой мозговой оболочки изъятием некоторых отломков, которые на случай реимплантации хранят в физиологическом растворе. При натянутой твердой мозговой оболочке, ее синей окраске и при отсутствии пульса возникает подозрение на субдуральное кровоизлияние или интрацеребральное кровотечение. В таком случае твердую мозговую оболочку необходимо открыть и спустить кровь. Если же в данном случае нет кровоизлияния, то причиной является контузия мозга и необходимо также подумать о кровотечении на другой стороне. При разрыве твердой мозговой оболочки отломками или при проникновении отломков в мозг ранение нужно обнажить достаточно широко надрезом твердой мозговой оболочки и обработать. Лучше воспользоваться трепанационными отверстиями по краям перелома и весь перелом отворить совместно с окружающей костью. Отломки из мозга необходимо тщательно удалить, раздробленные и размягченные части мозга осторожно отсосать и коагуляцией или зажимами тщательно остановить кровотечение. При отеке мозга необходимо уменьшить внутричерепное давление подачей маннитола или интралюмбальной пункцией, чтобы закрыть трещину в твердой мозговой оболочке.
Закрытие твердой мозговой оболочки совершенно необходимо. При слишком большом повреждении твердой оболочки отломками, резецируют не снабжаемые ее части и на дефект пересаживают трансплантат fascia lata. В эпидуральное пространство вводят на двое суток дренажную трубку по Редону с активной аспирацией.
Свободные отломки перелома можно вправить и восстановить свод черепа. Для укреплений отломков успешно используют тканевый цианакриловый клей. Операционную рану ушивают двухслойно — апоневротический шлем и кожу.
Острое субдуральное кровоизлияние сопровождается чаще всего тяжелой контузией мозга. Раненый часто в бессознательном состоянии с момента повреждения. Периоды прояснения сознания наступают очень редко. Диагноз на основе клинической симптоматологии является затруднительным. Кровотечение можно предполагать при увеличении внутричерепного давления. Вопрос дальнейшего прогноза решает, скорее, степень ранения мозга, чем масштабы и локализация субдурального кровоизлияния, которое очень часто распространяется над одним или обоими полушариями головного мозга.
Хроническое субдуральное излияние крови отличается от острого кровоизлияния. Оно в большинстве случаев проявляется через длительное время после ранения, которое зачастую нельзя анамнестически установить или оно было настолько незначительным, что на него не обращали внимания. Субдуральное хроническое излияние крови клинически развивается как опухолевая экспансия с небольшой нейрологической и психической симптоматологией. Лишь изредка состояние больного резко меняется, появляются пароксизмы Джексона, тяжелый паралич и потеря сознания, что связано с проведением экстренного оперативного вмешательства. Прогноз хронических кровоизлияний очень хороший.
Трепанационное отверстие является простым диагностическим и очень часто совершенно достаточным терапевтическим вмешательством с целью опорожнения субдурального кровоизлияния. Отверстие делают соответственно ангиограмме. Если однако ангиограмму сделать невозможно, то тогда отверстие проделывают пробно, исходя из клинической симптоматологии, чаще всего в височной или теменной областях, над самым большим скоплением крови. Достаточно очень короткой инцизии, не более 2-3 см.
Темпорально производят вертикальный разрез в тесной близости над скуловым мостом. Производя разрез в других местах, выгоднее его направить так, чтобы в случае необходимости его можно было расширить и использовать для более широкого раскрытия черепа (рис. 18).
Рис. 18. Операция при остром субдуральном кровоизлиянии.
Инцизия пересекает кожу, подкожный слой и апоневротический шлем, доходя до периоста. Кровотечение останавливают тонкой коагуляцией. Доступ к кости открывается растяжением разреза с помощью небольшого расширяющего зажима. Надкостницу пересекают и отодвигают в стороны распатором.
Отверстие проделывают в большинстве случаев ручным трепаном. Сначала используют бор «обратный конус», с помощью которого просверливают круглое отверстие к твердой мозговой оболочке. Выгода упомянутого бора заключается в том, что его клиновидный наконечник легко проникает через кость, предупреждая при этом, благодаря своей форме, внезапное проникновение в мозг. Для расширения внутреннего просвета отверстия применяют грушевидную или шаровую фрезу. Кровотечение из кости останавливают куском костного воска.
При наличии субдурального кровоизлияния твердая мозговая оболочка приобретает темно-синюю окраску, натянута, выпукла и не пульсирует. Ее открывают крестообразным разрезом малым остроконечным скальпелем. При сомнительном диагнозе твердую оболочку лучше перед ее пересечением приподнять тонким и острым крючком, чтобы не повредить кортикальные сосуды.
Субдуральное кровоизлияние бьет фонтаном под большим давлением. Кровь отсасывают с помощью тонкой трубочки. В пространство между твердой и мягкоймозговыми оболочками вводят катетер, с помощью которого кровь отсасывают и субдуральную полость вдобавок промывают физиологическим раствором. Таким способом удаляют препятствующие развитию сжатого мозга коагуляты.
Иногда наливается желтоватая жидкость — гигрома, возникшая в результате окраски кровоизлияния, или гидрома — скопление жидкости в субдуральной полости, возникшее из-за разрыва паутинной оболочки мозга во время травмы. Часто наблюдается примесь крови. Такие явления чаще всего встречаются у детей.
Трепанационное отверстие заполняют лишь кусочком спонгостана. Кожу ушивают в двух слоях, при наличии отверстия в височной области накладывают еще шов на фасцию височной мышцы. Швы лучше всего накладывать круглыми иглами и тонким шелком.
Состояние раненого после обширного острого субдурального кровоизлияния сразу после операции очень редко существенно улучшается, так как клиническая картина обусловлена, главным образом, контузией мозга. У ограниченных субдуральных излияний крови иногда наступает неожиданное непосредственное улучшение.
Эпидуральное кровоизлияние встречается у 1 — 2,5% пострадавших с краниоцеребральными повреждениями. Смертность все еще достигает 40%. Главная причина заключается в позднем распознании.
Диагноз. Классический период ясного сознания наблюдается лишь у одной трети раненых. У остальных симптоматология эпидурального кровотечения завуалирована признаками повреждения мозга и других тяжелых ранений. Об эпидуральном кровотечении думают, главным образом, при повреждении височной области, забывая о том, что одна треть пострадавших имеет нетипичное месторасположение ранений. В таких случаях точный диагноз невозможен без ангиографии или компьютерной томографии и о наличии эпидурального кровотечения можно лишь частично судить по клинической картине. Развитие клинической картины кровотечения бывает разным в зависимости от вида кровотечения. Когда кровоточит средняя артерия твердой мозговой оболочки, то течение развивается быстро, драматично. Диагноз необходимо поставить в возможно кратчайший срок. При повреждении небольшой артериальной ветви или вены развитие гематомы бывает медленным, даже хроническим, и фактор времени не столь существенный. Своевременное распознание эпидуральной гематомы затруднительно также при одновременном присутствии ликвореи. Большие потери спинномозговой жидкости вызывают чрезмерную внутричерепную гипотензию, способствующую латентному нарастанию гематомы, выливающемуся в сжатие мозгового ствола. Все это однако ситуации прогностически неблагоприятные.
Экстренным вмешательством по поводу эпидурального кровотечения является остеокластическая краниотомия, т.е. трепанация с полным удалением кости. Ее производить лучше всего под местной анестезией так как уже в процессе вмешательства можно контролировать сознание и очаговые признаки. Показание к остеокластической краниотомии надо принципиально ставить еще до потери сознания раненым. Кома уже означает тяжелое сжатие мозгового ствола и надежда на спасение жизни минимальна. Если однако раненый выживает, то он останется в coma vigile. Условием успеха, следовательно, является своевременно поставленный диагноз. Время в данном случае является важным фактором и поэтому перевозка на большое расстояние может иметь весьма неблагоприятное последствие. Операцию необходимо производить в ближайшем хирургическом отделении.
При точном локализационном диагнозе можно производить целевую операцию. Суверенным диагностическим методом является каротидная ангиография, определяющая также нетипичное расположение кровоизлияния. При отсутствии технических условий для ее проведения или при быстром развитии клинической картины повреждения необходимо сделать пробные трепанационные отверстия.
Так как эпидуральное кровотечение чаще всего возникает темпорально, то отверстия проделывают вначале перед ушной раковиной, при отрицательных результатах — за ухом или с другой стороны (рис. 19).
Эпидуральное излияние крови сдавливает мозг с оболочками и скапливается у основания черепа.
Оперативный доступ должен быть достаточной ширины, чтобы полностью остановить источник кровотечения. Трепанационное отверстие, содержащее эпидуральное кровоизлияние, кругообразно расширяют с помощью тонкого штампа для костей. Коагуляты излияния быстро выпадают, смотря по тому, стала ли причиной кровоизлияния артерия твердой мозговой облочки, венозный шлюз или сдвоенная вена. Коагуляты осторожно отсасывают, чтобы обнаружить источник кровотечения. Кровотечение при артериальном излиянии после освобождения повторяется и его развитие может стать драматичным. Однако с ним можно легко справиться. Необходимо только хорошо ориентироваться в эпидуралном пространстве. Этого добиваются сжатием кровоточащей артерии небольшим марлевым тампоном.
Рис. 19. Операция при эпидуральной гематоме.
После этого открывают доступ к приносящей части артерии твердой мозговой оболочки, отщепляя нижние края трепанации. Артерию, прерванную часто в месте перелома, коагулируют или, что гораздо лучше, закрывают обкалыванием. Тонкой коагуляцией необходимо остановить мелкие источники кровотечения из твердой мозговой оболочки, возникшие при ее отделении от кости под давлением кровоизлияния.
После удаления коагулятов твердая мозговая оболочка возвращается в первоначальное положение и начинает пульсировать, рану можно закрыть.
Если оболочка останется натяженной, нужно подумать также о субдуральном кровоизлиянии, контузии мозга, интрацеребральном кровотечении или о кровотечении на другой стороне.
В таком случае твердую мозговую оболочку открывают коротким надрезом, субдуральное излияние тоже отсасывают катетером и промывают физиологическим раствором. После эвакуации отверстие в твердой мозговой оболочке закрывают наложением шва и рану ушивают отдельными слоями.
Когда в отверстие твердой мозговой оболочки проходит мозг, то возникает подозрение на интрацеребральное кровотечение или мозговую маляцию с отеком. После предшествующей тонкой коагуляции поверхности мозга вводят тупую мозговую иглу и с помощью шприца отсасывают гематому или размягченную ткань мозга. При слишком обширном излиянии лучше произвести небольшую кортикотомию и отсасывать тонким катетером. Слишком радикальное отсасывание не рекомендуется, чтобы не повредить окружающие структуры мозга. На проведение интрацеребрального вмешательства может решиться лишь хирург, обладающий необходимой эрудицией.
Если пункция мозга отрицательна, то необходимо сделать трепанационное отверстие или краниотомию в височной области и с другой стороны.
Опухоли головного мозга.
Встречаются в виде первичных опухолей, злокачественных или доброкачественных или в виде метастазов. Любая опухоль приводит к (1) сдавлению мозга, (2) инфильтрации мозговой ткани, (3) нарушению кровоснабжения, (4) нарушению функции нейронов, (5) нарушению циркуляции ликвора. В связи с этим идеальным является удаление опухоли. Однако иногда это невозможно из-за несовместимых с жизнью последствий самой операции (нарушение жизненных функций). В этих случаях показаны лучевая терапия в сочетании с химиотерапией или паллиативные операции: декомпрессивная трепанация, частичное удаление опухоли, шунтирование и т.п.
Гидроцефалия — или водянка головного мозга — накопление внутри желудочков избыточного количества цереброспинальной жидкости. Первый и второй желудочки мозга располагаются в левом и правом полушарии, имея ответвления или рога в лобную долю мозга (передний рог), височную долю (нижний рог) и в затылочную (задний рог). Третий желудочек расположен между правым и левым полушариями. Он связан с первым и вторым желудочками с помощью монроева отверстия, а с IV, лежащим над ромбовидной ямкой — сильвиевым водопроводом. Ликвор, вырабатываемый сосудистыми сплетениями (plexus chorioideus), расположенными в боковых желудочках мозга, постоянно движется по направлению к IV желудочку, откуда через отверстия Лушка и Мажанди (в заднем парусе) выходит в область cisterna magna и далее огибает ствол мозга и от основания полушарий направляется по субарахноидальному пространству к верхнему венозному синусу. С помощью множества пахионовых грануляций, внедряющихся в полость венозного синуса, ликвор поступает в венозную систему. Между продукцией ликвора сосудистыми сплетениями и ее оттоком в синусы существует равновесие, при нарушении которого и развивается гидроцефалия. В 90% случаев причиной гидроцефалии является закупорка путей оттока (обструкция). Она может быть врожденной (болезнь Хиари), приобретенной после перенесенного менингита или энцефалита, после кровоизлияния или при сдавлении сильвиева водопровода опухолью (астроцитома мозжечка). Разумеется, может быть и гиперпродукция ликвора с нарушением его всасывания, например, при папилломах хориоидных сплетений. Наибольшее распространение при лечении гидроцефалии получили операции по шунтированию ликвора из желудочков в cisterna magna, в предсердие или в брюшную полость.
По Торкильдсену трубка фиксируется в заднем роге, проводится в подкожной клетчатке и через membrana atlantooccipitalis вводится в cisterna magna. Н.Н. Бурденко и А.Н. Бакулев (1935 г.) предложили отводить ликвор из субарахноидального пространства спинного мозга с помощью лоскута сальника на ножке в забрюшинное пространство. Для этого производят ламинэктомию на уровне LI—LII , производят лапаротомию, выделяют прядь сальника, которую по созданному в забрюшинной клетчатке тоннелю подводят к субарахноидальному пространству спинного мозга.