Перелом костей кисти иммобилизация
Подготовить
лестничную шину. Длина ее должна быть
от концов пальцев поврежденной конечности
до локтевого сустава.
Затем
с ладонной стороны на поврежденную
конечность наложить шину.
Следует
придать кисти физиологическое положение.
Вложить в ладонь плотный ватный валик.
Зафиксировать
шину к конечности бинтом, оставив при
этом пальцы открытыми.
Поврежденную
конечность иммобилизировать при помощи
косынки.
2. Иммобилизация конечности при переломе костей предплечья
Подготовленную
проволочную шину (длиной приблизительно
80 см) смоделировать от пястно-фаланговых
суставов до середины плеча по контуру
здоровой руки.
Аккуратно
согнуть поврежденную конечность в локте
под прямым углом.
Предплечье
необходимо привести в среднее положение
между пронацией и супинацией.
При
этом кисть следует несколько разогнуть,
вложив в ладонь плотный ватный валик.
Далее
необходимо положить поврежденную
конечность на подготовленную шину.
Следует
зафиксировать ее бинтом.
Поврежденную
конечность следует иммобилизировать
при помощи косынки.
3. Иммобилизация конечности при переломе плечевой кости
Сначала
следует подготовить лестничную шину
необходимой длины (от концов пальцев
поврежденной конечности до плечевого
сустава противоположной стороны).
При
этом моделировать ее необходимо по
неповрежденной конечности.
В
подмышечную впадину необходимо подложить
ватно-марлевый валик диаметром 8—10 см,
который следует зафиксировать бинтом,
проведя его через грудь и завязать на
здоровом надплечье.
Поврежденную
конечность необходимо согнуть в локте
под прямым углом.
Далее
на внутреннюю поверхность шины положить
кисть в среднем положении между супинацией
и пронацией.
Следует
подложить под согнутые пальцы
ватно-марлевый валик.
По
задненаружной поверхности поврежденной
конечности направить шину через плечо
на спину до плечевого сустава
противоположной стороны.
Бинтом
следует связать концы шины по
неповрежденному надплечью и подплечной
области.
Затем
следует зафиксировать шину к конечности,
накладывая бинт по спирали до локтевого
сгиба или средней трети плеча.
Чтобы
лучше зафиксировать конечность, следует
наложить повязку Дезо.
4. Иммобилизация конечности при переломе ключицы, лопатки, головки шейки плеча
1) Иммобилизация
с использованием косыночной повязки
Следует
взять косынку. При этом два ее конца
должны быть длинными и один короткий.
Середину
косынки необходимо подвести под
предплечье, согнутое в локте до 90
градусов.
Один
конец косынки разместить между предплечьем
и туловищем и провести через здоровое
плечо.
При
этом другой конец, который находится
спереди от предплечья, провести по
поврежденному плечу.
Оба
конца необходимо завязать сзади на шее.
Третий
конец косынки (ее вершину) следует
загнуть в области локтя кпереди и
закрепить булавкой.
2) Иммобилизация
бинтованием
Сначала
поврежденную руку следует немного
отвести в сторону.
Чтобы
поднять плечевой сустав и отодвинуть
его от грудной клетки, плечо прижать к
туловищу и наложить повязку в подмышечную
область.
Необходимо
подложить ватно-марлевый валик.
Затем
следует согнуть поврежденную руку под
прямым углом и прижать к груди.
При
этом круговыми витками бинта необходимо
прибинтовать поврежденную руку к
туловищу. Делать это следует от здоровой
стороны грудной клетки по направлению
к поврежденной.
3) Иммобилизация
кольцами Дельбе
Сначала
по здоровому плечу смоделировать диаметр
стандартных колец или изготовить кольца
из марли и ваты.
При
этом валик из ваты следует обернуть
марлей квадратной формы (60×60 см) от
одного угла на другой. Наружные углы
марли, которые свободны от ваты, необходимо
завязать узлом в форме кольца.
Кольца
следует надеть на плечи с двух сторон
(они напоминают лямки рюкзака).
При
этом необходимо максимально свести
лопатки.
Плечи
отвести назад, а кольца связать за спиной
при помощи бинта.
Соседние файлы в предмете Сестринское дело
- #
- #
- #
- #
- #
- #
- #
- #
22.03.201918.71 Mб10Смолева Э.В., Аподиакос Е.Л. Терапия с курсом первичной медико-санитарной помощи 2012.pdf
- #
22.03.201920.85 Mб23Стецюк В.Г. Сестринское дело в хирургии 2012.pdf
- #
- #
Источник
Причины: падение с опорой на максимально разогнутую кисть, реже — прямая травма (удар, сдавление). Из всех костей запястья чаще повреждается ладьевидная.
Перелом ладьевидной кости
Классификация переломов ладьевидной кости представлена на рис. 1.

Рис. 1. Классификация переломов ладьевидной кости (АО/А81Р): А — отрывные переломы; В — косой, параллельный, поперечный перелом (по отношению к оси предплечья); С — сложные и оскопьчатые переломы
Признаки: отек и сглаженность контуров анатомической табакерки, локальная болезненность при пальпации и нагрузке по оси I пальца, ограничение движений в лучезапястном суставе (особенно разгибания и отведения в лучевую сторону). Диагноз уточняют по рентгенограмме в три четверти и в тыльно-ладонном направлении с отклонением кисти в локтевую сторону. Целесообразно делать сравнительную рентгенограмму здоровой руки, а также повторное рентгенологическое обследование через 10—14 дней, когда щель перелома выявляется более четко.
Лечение. Поскольку условия для сращения отломков ладьевидной кости неблагоприятны (плохое кровоснабжение, подвижность дистального отломка вместе с костями запястья), необходима продолжительная, в течение 12-16 нед., иммобилизация круговой гипсовой повязкой (рис. 2). Особенностью последней является фиксация I пястной кости и основной фаланги I пальца до межфалангового сустава. Кисть — в положении тыльного сгибания и локтевого отклонения. При несращении перелома ладьевидной кости предпринимают оперативное лечение в специализированном стационаре. Операция заключается в фиксации освеженных отломков ладьевидной кости шурупом (рис. 3). Для стимуляции срастания между отломками укладывают губчатую ткань, взятую из метафиза лучевой кости.

Рис. 2. Лечебная иммобилизация при переломах ладьевидной кости

Рис. 3. Остеосинтез шурупом при переломе тела ладьевидной кости
Срок и характер иммобилизации такие же, как и при неоперативном лечении.
Реабилитация — 4—6 нед.
Трудоспособность восстанавливается через 4—6 мес.
Операции на кисти выполняют чаще под проводниковой анестезией (рис. 4).

Рис. 4. Проводниковая анестезия пальцев и кисти (Усольцева Е. В., Машкара К. И., 1986): а — по Лукашевичу; через пальцевую складку; через межкостные промежутки; б — проводниковая анестезия срединного (1), локтевого (2), поверхностной ветви лучевого (3) нерва
Вывихи пястных костей
Причины: падение на сжатые в кулак пальцы.
Признаки: отек и деформация в области пястно-запястных суставов за счет смещения проксимальных концов пястных костей в тыльную или, реже, в ладонную сторону, относительное укорочение кисти, невозможность сжать пальцы в кулак вследствие натяжения сухожилий разгибателей. Больной жалуется на боль и нарушение движений в пястно-запястных сочленениях. Диагноз уточняют рентгенологически.
Лечение. Вправляют вывих пястных костей под внутрикостным или общим обезболиванием. Вывихи II—V пястных костей вправляют вытяжением по оси соответствующих пальцев и давлением на выступающие проксимальные концы пястных костей. Для удержания в правильном положении их целесообразно фиксировать спицами, проведенными чрескожно на срок 2—3 нед.
При вправлении вывиха I пястной кости вытяжение по оси I пальца нужно проводить в положении его отведения. Хирург давит на основание I пястной кости в направлении, обратном ее смещению. Удержать вправленный вывих трудно, поэтому целесообразно фиксировать I и II пястные кости двумя спицами, проведенными чрескожно.
Вывихи пальцев
Причины: падение на разогнутый палец или удар по прямому пальцу вдоль оси. Чаще страдает I палец.
Признаки: укорочение и деформация за счет смещения пальца в тыльную сторону с отведением и сгибанием ногтевой фаланги вследствие натяжения сухожилия длинного сгибателя. Палец с I пястной костью образует угол, открытый в лучевую сторону, в области тенара пальпируется головка I пястной кости (рис. 5). Активные движения отсутствуют.

Рис. 5. Вид кисти при вывихе I пальца (а) и этапы вправления (б-г)
Лечение. Вывих вправляют под внутрикостным или местным обезболиванием. Хирург одной рукой переразгибает палец и осуществляет вытяжение по оси, другой рукой давит на головку I пястной кости в тыльную сторону. Как только появится ощущение скольжения основной фаланги по верхушке головки I пястной кости, палец резко сгибают в пястно-фаланговом суставе. В этом положении накладывают гипсовую лонгету. Срок иммобилизации — 3 нед.
В случаях интерпозиции разорванной капсулы сустава или захлестнувшегося сухожилия длинного сгибателя вправление вывиха возможно только оперативным путем. После операции накладывают гипсовую шину на 2—3 нед.
Реабилитация — 1-2 нед.
Трудоспособность восстанавливается через 1—11/2 мес.
Вывихи II—V пальцев в пястно-фаланговых суставах бывают редко. Лечение их не отличается от лечения вывихов I пальца.
Переломы пястных костей
Причины: непосредственный удар или сдавление. Различают внутрисуставные, околосуставные и диафизарные переломы.
Классификация переломов трубчатых костей кисти представлена на рис. 6.

Рис. 6. Классификация переломов трубчатых костей кисти (АО/А81Р): А — диафизарные переломы (А1 — простой; А2 — с промежуточным фрагментом; A3 — оскольчатый); В — метафизарные переломы (В1 — простой; В2 — с промежуточным фрагментом; В3 — оскольчатый); С — внутрисуставные переломы (С1 — неполный; С2 — полный простой; С3 — полный оскольчатый с вдавливанием)
Признаки: боль, деформация, нарушение функции, ненормальная подвижность и крепитация. Переломы без смещения и внутрисуставные переломы часто маскируются вследствие кровоизлияния и нарастающего отека. В распознавании перелома решающее значение имеет рентгенологическое обследование.
Лечение. Кисть фиксируют шиной, пальцы укладывают на ватно-марлевый валик. Лечение проводят амбулаторно. Больные с множественными переломами нуждаются в оперативном лечении.
Переломы без смещения отломков лечат иммобилизацией гипсовой лонгетой, наложенной по ладонной поверхности кисти и предплечья в среднем физиологическом положении. Срок иммобилизации — 3—4 нед.
При переломах со смещением под местной анестезией производят репозицию посредством вытяжения по оси за палец и давления на отломки. Для удержания в правильном положении накладывают ладонную гипсовую шину от верхней трети предплечья до кончиков пальцев. Пальцам придают обязательно среднее физиологическое положение, т. е. положение сгибания в каждом суставе до угла 120°. Это имеет значение для осуществления вытяжения, а также для предупреждения тугоподвижности в суставах. На тыльную поверхность накладывают дополнительную лонгету, которую хорошо моделируют. Результат репозиции проверяют рентгенологически. При неудовлетворительном положении отломков показана их фиксация спицами или шурупами (рис. 7).

Рис. 7. Фиксация отломков при переломах пястных костей: а — наружная; б, в — остеосинтез мини-шурупами и спицами
Сроки иммобилизации при диафизарных переломах — 4 нед. При околосуставных переломах срок иммобилизации сокращается до 3 нед. При внутрисуставных переломах эти сроки еще короче (до 2 нед).
Реабилитация — 1—2 нед.
Трудоспособность восстанавливается через 1—1’/2 мес.
Переломы Беннета
Возникают при действии насилия в направлении продольной оси при согнутом I пальце (рис. 8).

Рис. 8. Переломовывих Беннета: а — типичное смещение отломков; б — репозиция и лечебная иммобилизация; в — скелетное вытяжение; г, д — чрескожная фиксация спицами; е — фиксация аппаратом
Признаки: деформация области I пястно-запястного сустава, резкая локальная болезненность, ограничение функции, болезненность при осевой нагрузке. Диагноз подтверждается рентгенографически.
Лечение. Под местной анестезией производят репозицию путем вытяжения по продольной оси отведенного I пальца и давления на основание пястной кости. Для этого марлевую ленту помещают на основание I пястной кости и производят вытяжение за концы ее в локтевом направлении. Иммобилизацию осуществляют гипсовой лонгетой, дистальный конец которой разрезают на две части. Лонгету накладывают на тыльно-лучевую поверхность предплечья, частями разрезанного конца охватывают I палец с боков, и соединяют их на ладонной стороне основной фаланги.
Срок иммобилизации — 4 нед.
Реабилитация — 2—4 нед.
Трудоспособность восстанавливается через 11/2—2 мес.
Для удержания отломков их фиксируют спицами или наружным аппаратом.
Травматология и ортопедия. Н. В. Корнилов
Опубликовал Константин Моканов
Источник
Кисть руки формируют сесамовидные, губчатые и короткие трубчатые кости. Травмы затрагивают ладьевидную и трёхгранную кости, реже – полулунную кость. Переломы кисти руки могут быть со смещением или без. Также их классифицируют на внутрисуставные и внесуставные, закрытые и открытые. Переломом Беннета называют травму внутри состава первой пястной кости, при которой происходит движение дистальной области вперед, и образуется фрагмент треугольной формы. Перелом определяют по боли, усиливающейся при движении, крепитации костей, отеку. Может наблюдаться повышение температуры. Для диагностики используют рентгенографию в двух проекциях.
Первая помощь подразумевает обязательную иммобилизацию поврежденной области. Если рана открытая, ее обрабатывают антисептиком. Кровотечение останавливают чистой тканью. Для лечения используют гипсовую повязку. Если имеется смещение кости, проводят репозицию и фиксацию. Может потребоваться аутотрансплантация костной ткани при асептическом некрозе части кости. Период восстановления включает выполнение несложных упражнений, прохождение физиопроцедур и другие мероприятия.
Анатомия
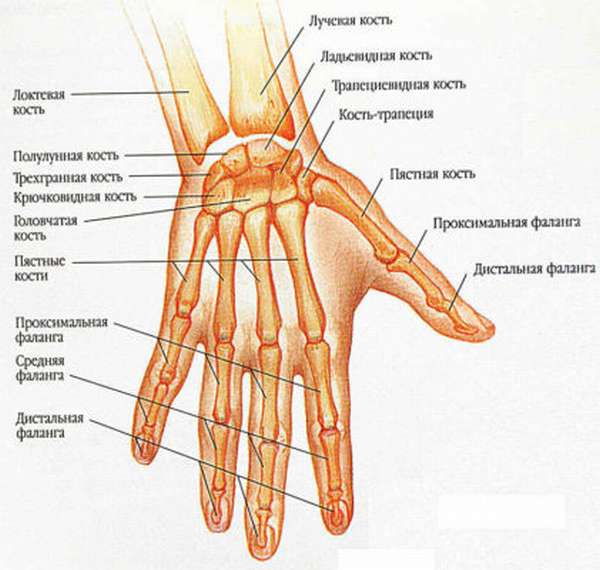
В формировании кисти участвуют короткие губчатые кости, сесамовидные и короткие трубчатые. Первые формируют запястье (лат. carpus), трубчатые кости формируют пясток (metacarpus) и фаланги пальцев (digitorum phalanges). Каждый палец состоит из трех фаланг, за исключением большого, в состав которого входит лишь две фаланги. Сесамовидные кости находятся между связками и в норме могут отсутствовать.
Для того чтобы распознать, в какой из костей запястья есть перелом, нужно знать их последовательность и анатомические образования, в состав которых они входят.
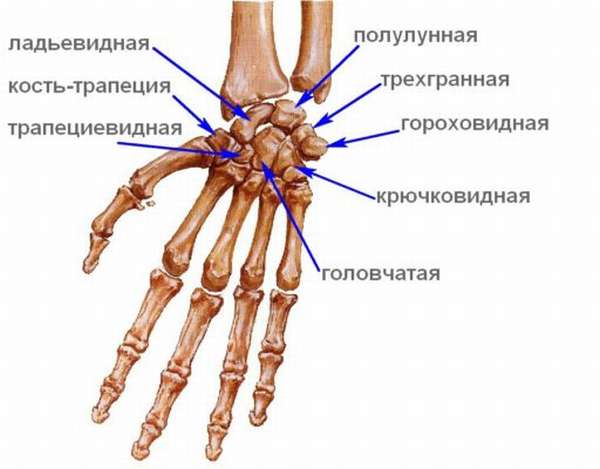
Запястье состоит из двух рядов: проксимального (ближе к предплечью) и дистального (дальше от предплечья). В состав проксимального ряда входят такие кости:
- ладьевидная,
- полулунная,
- трёхгранная,
- гороховидная.
В состав дистального ряда входят следующие кости:
- трапеция,
- трапециевидная,
- головчатая,
- крючковидная.
Проксимальный отдел, соединяясь с лучевой костью и локтевой (которая представлена суставным диском, так как сама до начала кисти не дорастает), образует лучезапястный сустав.
Дистальный отдел, соединяясь с проксимальным отделом, образовывает пястно-запястный сустав. А при соединении с пальцами, он образовывает пястно-фаланговые суставы. Пальцы соединяются посредством межфаланговых суставов. Каждая губчатая кость кисти имеет шесть сторон и шероховатую поверхность. К этим костям прикрепляются ладонные мышцы и связки.
Полезная статья по теме перелом руки.
Виды переломов
Травмы кисти принято делить по общепринятой классификации.
В зависимости от степени повреждения перелом кисти руки может быть:
- со смещением осколков,
- без смещения осколков.
Если есть повреждение кожи, перелом называют открытым, если кожа целая, то такой перелом называется закрытым.
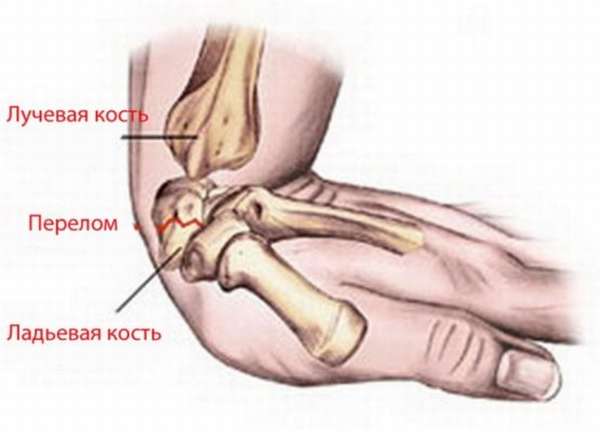
Существует множество разновидностей перелома кисти руки. Чаще всего при переломе запястья повреждается ладьевидная и трёхгранная кость, реже ломается полулунная кость.
- Ладьевидная кость чаще всего ломается при падении на ладонь, поскольку во время падения на неё давит шиловидный отросток лучевой кости. Если перелом произошел вследствие удара кулаком или падения на кулак, в большинстве случаев образовываются два отломка с очень плохим кровоснабжением. Это приводит к асептическому некрозу и дальнейшему рассасыванию отломков. Такое состояние опасно тем, что может произойти образование ложного сустава. Нередко развивается посттравматический артроз лучезапястного сустава.
- Трёхгранная кость ломается чаще всего при прямом механизме травмы. Линия перелома проходит снизу вверх или горизонтально. Травмируется кость вследствие давления на неё крючкообразной кости во время падения на кулак или удара. В своем большинстве такой перелом сопровождается наличием отломков.
- Полулунная кость крайне редко повреждается одна, как правило, вместе с ней имеются повреждения трехгранной или ладьевидной кости. Перелом возникает после падения на кисть, отведенную в сторону локтя.
Среди переломов пястка различают два основных вида:
- внутрисуставные (перелом Беннета и Роландо),
- внесутавные (с горизонтальной и косой линией перелома).
Перелом Беннета – внутрисуставное повреждение первой пястной кости, при котором образовывается фрагмент треугольной формы, но со статическим положением, а дистальная часть двигается вперёд с привидением кости по оси. Перелом Роландо – травма основы первой кости пястка с большим количеством отломков, при этом щель перелома напоминает английскую букву Y.
Перелом фаланг пальцев возникает вследствие действия прямой силы во время занятий спортом, физической работы, может случаться при падениях на ровные пальцы. Благодаря анатомическим особенностям крепления межкостных и червеобразных мышц осколки не смещаются, а остаются возле линии перелома. Интересная информация по теме перелом пальца на руке.
Симптомы
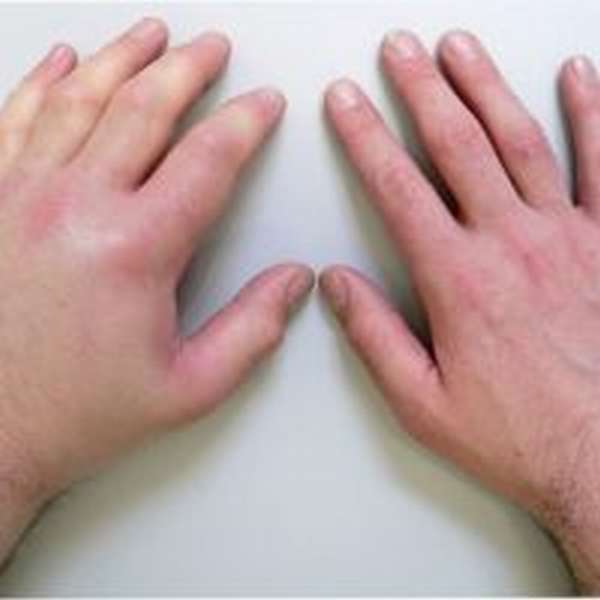
Симптомы переломов кисти руки можно разделить на местные и общие. Первые характеризируются локальной болью, которая усиливается в момент попытки движения в лучезапястном суставе. Также боль усиливается при движении пальцами. Локально можно определить крепитацию костных отломков.
Перелом костей кисти сопровождается отёчностью, которая начинается от места повреждения и распространяется на всю кисть. Если повреждены кровеносные сосуды, может быть гематома, которая проявляется синюшностью кожных покровов в месте травмы.
Перелом ладьевидной кости можно определить в 50% случаев с помощью симптома табакерки (исчезает анатомическая табакерка).
К общим симптомам относят: поднятие температуры до субфебрильных цифр (37-38 градусов), учащенное сердцебиение. Если есть кровотечение, то у больного может снижаться артериальное давление. При сильном болевом синдроме потерпевший может потерять сознание или находиться в болевом шоке.
Повреждения костей кисти имеют схожую симптоматику, что затрудняет диагностику локализации перелома. Для постановки точного диагноза используют методы лучевой диагностики. Основным методом является рентгенография кисти в двух стандартных проекциях. Существует положение для повышения информативности снимка: кисть пациента поворачивают наружу примерно на 15-20 градусов и обеспечивают локтевое отведение с размещением рентгеновской трубки в сагиттальном положении.
В первый день травмирования конечности рентген обследование может быть малоэффективным.
На 10-14 день после того, как зона разрушенной надкостницы рассасывается, на снимке видны щелевидные образования, свидетельствующие о переломе.
Первая помощь
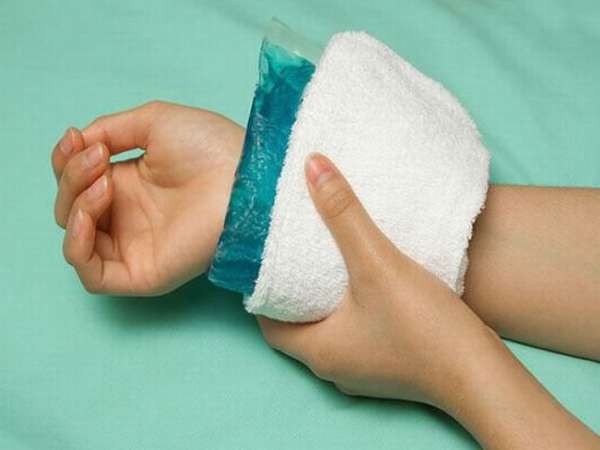
При переломе костей кисти потерпевшему нужно оказать помощь, масштабы которой зависят от следующих факторов:
- наличие повреждений кожи и мягких тканей,
- размер разлома и количество осколков,
- повреждение сосудов, нервов,
- состояние больного.
Если есть кровотечение, его необходимо остановить при помощи чистых повязок. В области кисти нет артерий, которые могут привести к большим потерям крови. Достаточно будет закрывать поврежденные участки от попадания инфекции. Рану можно промыть 3% перекисью водорода или другими антисептическими растворами. По возможности нужно приложить холод для уменьшения отечности.
Для транспортировки потерпевшего, необходимо провести иммобилизацию с целью профилактики смещения осколков. Иммобилизовать можно при помощи специальной лестничной шины Крамера или при помощи твердых подручных средств и повязки. Для того чтобы иммобилизовать кисть при помощи лестничной шины, необходимо смоделировать очертания предплечья и кисти по здоровой руке, согнутой на 90 градусов. Под ладонь нужно положить валик из ваты и зафиксировать шину на руке при помощи бинта. В конце нужно подвесить предплечье и кисть с помощью косынки.
Лечение
Если нет осложнений, лечение оказывают в травмпункте или в травматологическом отделении. При переломе кисти руки со смещением необходимо провести открытую репозицию и фиксацию болтом Эбердена. Также можно провести фиксацию при помощи обычных спиц или штифтов.
Когда диагностирован асептический некроз части кости (обычно ладьевидной), необходимо провести аутотрансплантацию костной ткани, которая заместит наркотизированный участок. Также аутотрансплантацию проводят, когда перелом не может срастись долгое время. В случаях большой зоны разлома удаляют весь проксимальный ряд костей и заменяют их эндопротезом.
При переломе кисти руки без смещения необходимо провести фиксацию протяженностью от локтевого сустава к ногтевой фаланге II-V пальцев. Срок фиксации составляет не меньше 10 недель в случае с ладьевидной костью и 6-7 недель при переломе остальных губчатых костей кисти. При переломе пальцев производят репозицию. Если нельзя обойтись консервативными методами лечения, используют остеосинтез при помощи спиц Розова, Кришнера, а также надкостных пластин. Также интересно почитать лангетка на руку.
Реабилитация

После перелома кисть руки обычно плохо работает не до конца сгибается, падает мышечный тонус. В некоторых случаях наблюдается туннельный синдром. Таким пациентам крайне необходима реабилитация для восстановления нормальной функции кисти.
Основные моменты реабилитации:
- курс начинается не раньше, чем через два месяца после травмы,
- начинать нужно с физ. процедур, таких как УВЧ, парафиновые примочки,
- рекомендуется делать компрессы и массаж,
- после того как перелом сросся, назначают игры в имитацию, например, игра на пианино или аккордеоне, завязывание шнурков и т.д.,
- можно использовать специальные тренажёры для кисти по типу эспандера.
Проблема перелома костей кисти более опасна, чем может показаться. Бывает так, что люди даже не обращаются за помощью, а пускают все на самотек или используют средства народной медицины. Такое отношение к проблеме может привести к негативным последствиям, вплоть до развития полной неподвижности кисти.
Источник