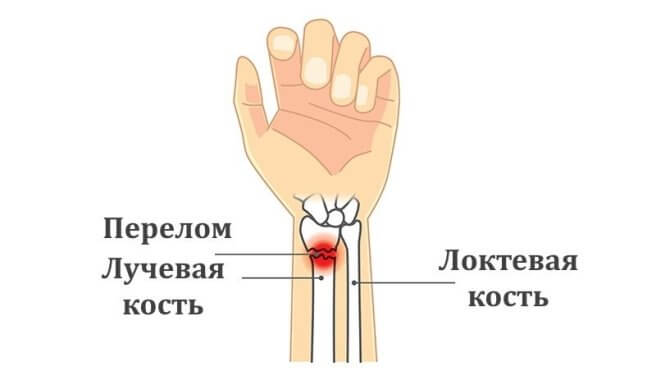
Перелом лучевой кости со смещением и перелом шиловидного отростка
Лучевая кость – парная кость предплечья, расположенная рядом с локтевой костью. По статистике половина всех травм приходится на перелом верхних конечностей, а перелом лучевой кости является самым распространенным случаем. Это объясняется инстинктивной природой – при падении, в поиске опоры человек всегда стремится выставить руку вперед, и это приводит к перелому шиловидного отростка.
Данная травма по международной классификации болезней (МКБ-10) относится к разделу S52 – перелом костей предплечья.
Причины травмы
Перелом шиловидного отростка возникает чаще всего не от прямого воздействия механической силы, а, как правило, от отдачи. Человек падает на разогнутую в локте руку рефлекторно и в момент падения на лучевую кость приходится чрезмерная нагрузка.
Травма имеет выраженный сезонный характер, и частота случаев перелома возрастает в период поздней осени и зимы, особенно во время гололедицы.
Читайте также: Как лечить перелом кисти
Погодные условия не единственный фактор, также выделяют следующие причины:
- дорожно-транспортные происшествия,
- занятия активными видами спорта (роликовые коньки, скейт, велосипед и т.д.),
- спортивные и профессиональные травмы (например, неудачный прыжок или неправильно выполненный акробатический трюк),
- активные игры.
Разновидности переломов
Выделяют следующие типы переломов шиловидного отростка:
- Компрессионный перелом.
- Отрывной перелом шиловидного отростка.
Компрессионный перелом
Образуется от удара запястьем о лучевую кость, таким образом, что основная его сила приходится на ладьевидную кость. Сила удара оттягивает шиловидный отросток лучевой кости в наружную сторону и немного назад.
Знаете ли вы: Как лечить компрессионный перелом поясничного отдела позвоночника?
Так как ладьевидная кость непосредственно связана с шиловидным отростком, происходит линейный перелом в месте сочленения ладьевидной и полулунной костей. Данный перелом имеет вид небольшой трещины и характеризуется отсутствием смещенных отломков.
Отрывной перелом шиловидного отростка
Этот тип перелома встречается в медицинской практике достаточно редко. В этом случае, в отличие от компрессионного перелома, происходит полный отрыв костного элемента.
Травма происходит в результате падения на разогнутую в локте руку, при этом запястье резко смещается внутрь, либо происходит полный вывих лучезапястного сустава.
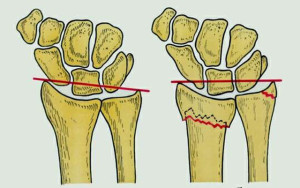
Помимо этих видов, выделяют перелом лучевой кости в типичном месте т.к. в результате этой травмы шиловидный отросток также может оторваться. Различают перелом шиловидного отростка лучевой кости без смещения и со смещением.
Перелом со смещением лучевой кисти в свою очередь бывает двух видов:
- разгибательный (перелом Коллеса),
- изгибающий (перелом Смита).
Также существует перелом шиловидного отростка локтевой кости, при котором на фото рентгенографии видна деформация контуров конца локтевой кости.
Симптомы
Клиническая картина компрессионного типа:
- Сильная отечность, распространяющаяся на соседние ткани.
- Болезненность и дискомфорт в месте перелома.
- Ощущение натянутости кожного покрова.
- Ограничение двигательной способности верхней конечности.
- При попытке пошевелить конечностью слышен отчетливый звук крепитации (хруст).
- К месту перелома увеличен приток крови, кожа имеет красный цвет и возможно присутствие гематом.
Клиническая картина травмы отрывного типа:
- Сразу же после травмы пострадавший испытывает резкую боль при любой попытке пошевелить рукой.
- Отечность, сопровождающаяся гематомами.
- Деформация лучезапястного сустава.
- Хруст за счет трения костей при попытке пошевелить суставом.
- Онемение пальцев руки.
- Усиление болевых ощущений в момент постукивания по ладони, при ходьбе во время движений руками.
Первая помощь при таких переломах
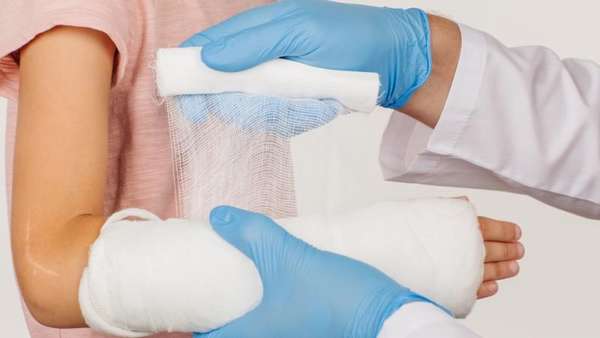
Во время ожидания приезда бригады скорой помощи необходимо правильно оказать первую помощь пострадавшему. Для того чтобы снизить болевые ощущения, предотвратить возможное кровотечение и смещение, следует выполнить иммобилизацию конечности. Обездвижить руку можно любыми подручными средствами – зафиксировать тканью, либо наложить специальную шину.
Поверхность раны нужно обязательно обработать антисептическим препаратом, обеззараживающим раствором, например, перекисью водорода, спиртовым раствором йода. Это позволит избежать заражения различными патологическими микроорганизмами.
Для того чтобы уменьшить отечность и снизить боль, рекомендуется каждые 15 минут прикладывать к месту перелома лед или охлажденный предмет.
Для лучшего эффекта можно дать пострадавшему обезболивающее средство, например, нестероидный противовоспалительный препарат такой как: Диклофенак, Кетопрофен и т.д.
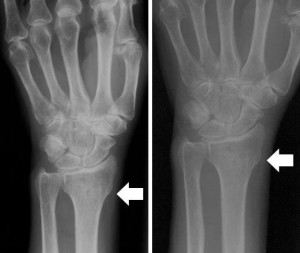
Диагностика перелома
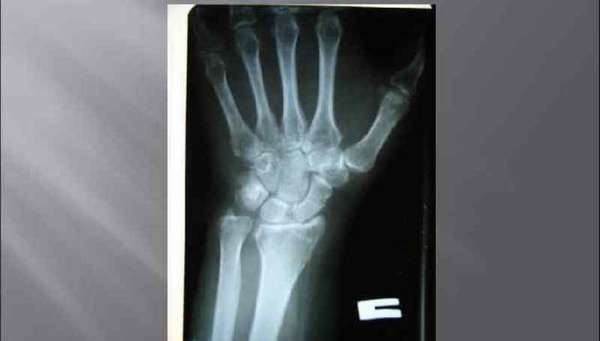
На первоначальном этапе врач собирает анамнез заболевания, в процессе беседы с пациентом уточняет обстоятельства падения и время. Далее производит осмотр, после которого пострадавший направляется на рентгенографию лучезапястного сустава в двух проекциях (прямой и боковой).

В случае необходимости получения более детальной информации о состоянии мягких тканей, назначают компьютерную томографию, либо ультразвуковое исследование.
Лечение
Первостепенным лечением перелома шиловидного отростка компрессионного типа будет процедура под названием репозиция (сопоставление) костных отломков. Процедуру проводят при помощи местного или общего обезболивания в зависимости от сложности травмы.
Для того чтобы выполнить репозицию, врач одной рукой берет пострадавшего за внутреннюю сторону лучезапястного сустава, второй – за его наружную сторону. После этого он плотно сжимает конечность потерпевшего так, чтобы костные отломки заняли свое физиологичное положение. Далее кисть отводят в сторону локтя и накладывают гипсовую лонгету.
Манипуляция должна выполняться с достаточной силой, чтобы избежать повторного смещения.
Некачественное выполнение процедуры грозит больному нарушениями функций конечности и может стать причиной инвалидности.
Лечение при отрывном типе перелома также заключается в репозиции и последующей иммобилизации (обездвиживании) травмированной конечности. Врач берет пострадавшего за большой палец, а остальные пальцы резко оттягивает в противоположную сторону.
Если процедура выполнена правильно, то происходит сопоставление отломка шиловидного отростка и лучевой кости. Иммобилизация конечности осуществляется при помощи гипсовой повязки, которую следует носить в течение одного месяца.
Для того чтобы оценить правильность срастания костных отломков, через неделю после травмы и перед снятием гипса назначают контрольную рентгенографию.
В особо сложных случаях отрывной перелом шиловидного отростка требует проведения хирургической операции с применением фиксирующих средств (винтов, штифтов, пластин). Если происходит перелом шиловидного отростка локтевой кости, то лечение будет иметь аналогичную схему.
Лекарственная терапия заключается в приеме препаратов кальция в сочетании с витамином Д. Так как препараты имеют накопительный эффект их назначают на весь срок лечения, до полного восстановления подвижности травмированной конечности.
При выраженном болевом синдроме назначаются нестероидные противовоспалительные препараты и противоотечные средства. Для восстановления хрящевой ткани показан прием хондропротекторов.
Реабилитация после травмы
Реабилитационные мероприятия проводятся с целью ускорения процесса сращения костных поверхностей друг с другом и восстановление подвижности лучезапястного и локтевого суставов.
Во время ношения гипсовой лангеты рекомендуется чаще двигать пальцами. Это будет способствовать разработке мышц предплечья и улучшит кровообращение в кисти. Также в этот период назначают следующие физиотерапевтические процедуры:
- Ультрафиолетовая терапия.
- Магнитотерапия.
- Ультравысокочастотная терапия (УВЧ).
Ультравысокочастотная терапия противопоказана при наличии металлических фиксирующих приспособлений, установленных для правильного сращивания места перелома.
Через полторы недели к комплексу физиотерапии могут быть добавлены:
- Инфракрасная лазеротерапия.
- Импульсное электромагнитное поле ультравысокочастотной терапии (ЭП УВЧ).
- Магнитная стимуляции поврежденных нервных волокон.

После снятия гипсовой повязки для восстановления показаны занятия лечебной физкультурой и курс массажа. Комплекс лечебной физкультуры должен включать в себя статические и динамические упражнения. В сочетании с массажем умеренная физическая нагрузка будет способствовать укреплению нервно-мышечного аппарата, повышению тонуса мышц и восстановлению нормального кровообращения в тканях.
Наиболее полезны такие упражнения как: сгибание и разгибание руки в области запястья, движения кистью в разные стороны и круговые. По мере тренированности для нагрузки можно взять обычную губку, либо ручной эспандер с постепенным увеличением его степени жесткости.
Сроки восстановления и могут ли быть осложнения
Срок восстановления будет определяться сложностью травмы, состоянием организма и характером проводимого лечения. В среднем для полного восстановления поврежденной конечности достаточно полтора месяца.
Возможные осложнения:
- Гнойно-септические – возникают за счет проникновения инфекции на любом этапе оказания помощи. Чаще встречается при переломах открытого типа и имеет риск развития сепсиса.
- Неправильное сращение костей (например, формирование ложного сустава), деформация конечности. Это бывает, если человек снял гипс раньше положенного времени
- Остеомиелит – гнойно-септическое заболевание костного мозга и костной ткани.
- Косметический дефект (выпирание шиловидного отростка).
- Нейротрофические осложнения.
- Поражения кровеносных сосудов и нервного пучка (синдром контрактуры – ограничение пассивных движений в суставе).
Заключение
Избежать развития осложнений можно путем соблюдения рекомендаций, назначенных врачом-травматологом. Своевременно и правильно оказанная доврачебная и врачебная помощь является основой для скорого выздоровления.
В большинстве случаев протекающих без осложнений перелом шиловидного отростка лучевой кости имеет благоприятный прогноз и быстрые сроки восстановления.
Источник
 Лучевая кость представляет собой парную кость, которая входит в состав предплечья и располагается рядом с локтевой костью. Если рассматривать любые разновидности переломов верхних конечностей, перелом лучевой кости является наиболее распространенным. Их количество приближается к 50% всех переломов. Причиной этому является инстинктивное желание человека подставить вытянутую руку во время падения. Данная особенность является причиной того, что вышеуказанная кость травмируется чаще других.
Лучевая кость представляет собой парную кость, которая входит в состав предплечья и располагается рядом с локтевой костью. Если рассматривать любые разновидности переломов верхних конечностей, перелом лучевой кости является наиболее распространенным. Их количество приближается к 50% всех переломов. Причиной этому является инстинктивное желание человека подставить вытянутую руку во время падения. Данная особенность является причиной того, что вышеуказанная кость травмируется чаще других.
Причины перелома
На лучевой кости расположен шиловидный отросток, который также может быть подвержен перелому. Данная травма, как правило, появляется не в результате прямого влияния механической силы, а в результате ответной отдачи ударной силы. Такое костное повреждение в основной массе случаев приходится на зимнюю пору, когда дороги покрываются льдом.
Основными причинами перелома могут быть:
- увлечение велосипедом, роликами, скейтбордом и пр.,
- серьезное занятие спортом,
- происшествия, связанные с автотранспортом,
- неблагополучное завершение прыжка или трюка,
- активные игры.
Данные факторы способствуют тому, что человек на уровне рефлексов вытягивает руку, из-за чего случается серьезная травма шиловидного отростка. Специалисты отмечают две разновидности переломов шиловидного отростка лучевой кости, а именно компрессионный и отрывной.
Компрессионный тип
Механизм получения данного вида травмы происходит на фоне получения удара участка запястья о лучевую кость, в результате чего сила удара быстро отталкивает лучевой отросток снаружи и несколько назад. Как правило, сила удара переносится через находящуюся близко ладьевидную кость, из-за чего происходит перелом той части лучевой кости, которая непосредственно сочленяется с ней. Все это приводит к линейному перелому между ладьевидной и полулунной костью. Смещения обломков кости не происходит, поскольку повреждение имеет вид небольшой трещины.
Клиническая картина
- боль в зоне повреждения,
- хруст костных отломков, на профессиональном языке «крепитация»,
- пациент не в состоянии совершать какие-либо движения лучезапястным суставом,
- отек в зоне перелома,
- гематома,
- ощущение натянутости в области сустава (не всегда).
Заключительное решение о наличии и характере перелома ставится, исходя из анамнеза, то есть, факта появления травмы, врачебного осмотра и рентгена.
Как только наличие перелома подтверждено, больному производится обезболивание анальгетиками, не содержащими наркотические вещества. Поврежденный сустав иммобилизуется при помощи гипсовой повязки, носить которую придется не меньше месяца.
Репозиция сустава
Если при получении травмы дошло до смещения шиловидного отростка луча во внешнюю часть или назад, врач обязан сопоставить его точно с костью. Репозицию отломанных частей кости у пострадавшего производится с местным наркозом, после это в течение определенного времени локтевой сустав восстанавливает свою анатомическую форму. Важно, чтобы суставная поверхность была гладкой.
Манипуляции по репозиции отломков производятся точно такие же, как и при вправлении сложного раздробленного перелома лучевой кости. О нем было сказано выше — перелом Коллеса. Кость должна быть сильно сжата с двух сторон, причем одна рука врача располагается у внутренней стороны лучезапястного сустава, а вторая находится с наружной. При недостаточно сильном сдавливании обломки кости могут быть сопоставлены неточно.
Выполнение данной репозиции характерно тем, что полностью гарантирует отсутствие нового повреждения, которое может произойти при сильном сдавливании кости. Особенность данного способа заключена в том, что в данном случае практически невозможно превысить максимум допустимого давления.
Отрывной тип
Данный вид повреждений не так часто можно встретить в клинической практике. Намного более распространен компрессионный. Свое название он получил по причине нарушения целостности кости, вызванное мощным натяжением лучевой коллатеральной связкой, расположенной на запястье. Как это происходит? Если человек приземлился на вытянутую руку, у него возникает подвывих лучезапястного сустава внутрь, также может произойти и полный вывих.
Во время травмы происходит резкое смещение запястья внутрь. В свою очередь, шиловидный отросток оттягивается от диафиза лучевой кости и, разворачиваясь определенным образом, в результате чего вся суставная поверхность руки направляется на внешнюю сторону.
Симптоматика и диагностика
Основной характеристикой перелома шиловидного отростка лучевой кости является сильный болевой синдром в соответствующей области. Признаками также является отечность, деформация, хруст отломков и онемение пальцев рук. Из-за выраженной гематомы и деформации сустава, его движения становятся невозможны. Пациент чувствует боль в зоне лучезапястного сустава во время перемещения верхней конечности при ходьбе.
Диагностическое заключение производится на основе анамнеза, врачебного осмотра и рентгена. Если спровоцировать сильное вытяжение сустава как можно быстрее после травмы, то такой вывих довольно легко вправляется. Для этого специалисту требуется взять пострадавшего за большой палец, а остальные пальцы резко оттянуть в противоположную сторону. Данная манипуляция позволяет правильно сопоставить отломок шиловидного отростка и лучевую кость.
Иммобилизовать руку можно при помощи наложения гипсовой повязки, которую не позволительно снимать в течение месяца. Больной получит рекомендации, которые помогут избежать смещения. Движения в поврежденной конечности должны быть ограничены, кроме того, должно быть соблюдено полноценное питание. Возможно, травматологом будут назначены препараты витамина D и кальция.
В случае если медицинские процедуры обеспечили абсолютную репозицию отломков костей, больной полноценно восстанавливает объем движений. Перед снятием гипса доктор делает контрольную рентгенографию, чтобы убедиться в срастании перелома.
В ряде случаев данный вид перелома требует проведения операции с проведение операции, с помощью которой отросток фиксируется специальным винтом.
Восстановление после перелома
Как только удален гипсовый бандаж, а отек спал, больной должен пройти курс лечебной физкультуры, чтобы восстановить локтевой сустав. Наиболее предпочтительным методом физиолечения является магнитотерапия.
Возможные последствия:
- проникновение инфекции, вызывающей нагноение и сепсис,
- серьезные повреждения сосудов в области перелома,
- нейротрофические расстройства,
- деформации костей и суставов,
- выпирание шиловидного отростка,
- локтевой сустав постоянно беспокоит пациента болями.
Избежать подобных ситуаций поможет своевременное обращение за врачебной помощью. И неукоснительное соблюдение всех рекомендаций, назначенных травматологом. Важным условием успешного лечения любых переломов является условие, при котором нельзя снимать гипсовую повязку раньше времени.
Загрузка…
Источник
Если пациент после неудачного падения травмировал руку около запястья, но боль терпимая и пальцами с трудом, но двигать можно, то человек часто решает подождать и не спешит в больницу. Однако это может быть перелом лучевой кости — и если его не лечить, то он может обернуться серьезными последствиями, вплоть до потери трудоспособности.
Легкомысленное отношение к этому виду травм довольно распространено, их считают нетяжелыми. Пациенты думают, что гипс — это все, что нужно для лечения, и пренебрегают рекомендациями врача относительно разработки руки упражнениями, тратят время больничного листа на отдых и ничегонеделание. Они не подозревают о последствиях такой, вроде бы легкой травмы.Лучше заранее узнать о том, как проявляется этот перелом, какие методы лечения применяются в современной практике, и как необходимо разрабатывать руку после освобождения ее от гипса.
Травма распространенная, ее доля достигает 16% всех случаев бытового травматизма. Чаще страдают лица с развившимся остеопорозом, в первую очередь женщины в возрасте менопаузы. Именно эта категория населения должна избегать ситуаций с повышенным риском падения.
Немного об анатомии
Лучевая кость входит в состав предплечья, продолжается от локтя до запястья. Верхняя (проксимальная) часть этой кости сочленяется с локтем и является более массивной, чем нижняя (дистальная) часть. Именно поэтому нижняя треть лучевой кости около запястья более хрупкая.
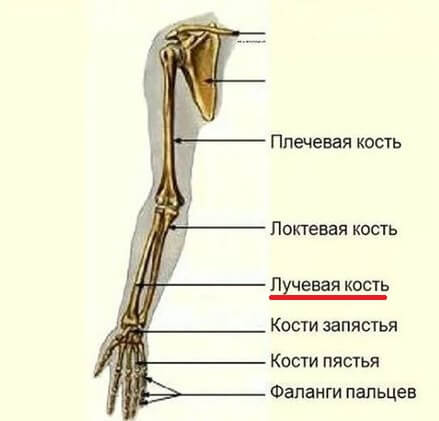
Вместе с лучевой предплечье образует еще одна кость — локтевая. Она более массивная и потому реже подвергается переломам.
Какими бывают переломы
Механизм получения травмы — это падение (в основном с высоты собственного роста) на руки, вытянутые вперед для опоры. Поскольку большинство людей — правши, то при падении они пытаются опереться на правую руку. Следовательно, травм правой лучевой кости регистрируется намного больше, чем левой.
В зависимости от причины такие переломы бывают:
- патологические — в них виновато даже не воздействие механической силы (в ситуации падения), а остеопороз — состояние хрупкости костей, наступающее по мере старения или при некоторых заболеваниях; если человек опирается, падая, на пораженную лучевую кость, перелом практически гарантирован;
- травматические — итог воздействия слишком большой физической нагрузки, удара, скручивания.
При закрытом переломе лучевой кости разъединяется на фрагменты лишь кость, но не мышцы и кожа над ней. Они могут быть отечными или с кровоизлиянием, но не разорваны. При чрезмерном или резком воздействии причинного фактора наступает открытый перелом — к нарушению целостности кости присоединяется разрыв мышц и кожи на ней; получается рана, в которой видны концы кости.
С анатомической точки зрения, подразделение переломов луча выглядит так:
- внутрисуставные — ломается часть, входящая в лучезапястный сустав, а также шиловидный отросток (часть луча, сочленяющаяся с локтевым суставом);
- вне сустава — на протяжении трубчатой части кости.
Тело кости, собственно сама «трубка», в 75% случаев переламывается в нижней трети, почти около кисти. Это классифицируется как перелом лучевой кости в типичном месте. Намного реже луч переламывается в среднем и верхнем сегменте.
Линия разлома может быть разной и давать поперечные, косые, продольные, Т-образные, винтообразные; оскольчатые (более двух фрагментов) переломы. Нередкое явление — вколоченные переломы (обломки лучевой кости как бы заходят друг в друга, «вколачиваются» будто молотком).
Каждому типу травмы может сопутствовать смещение отломков, наступающее вследствие непроизвольных подергиваний мышц конечности.
Перелом лучевой кости в типичном месте
Пациент, падая, инстинктивно пытается смягчить удар о землю и выпрямляет перед собой руку — согнутую в запястье либо разогнутую в нем (то есть опирается на основание ладони). В зависимости от этого нижняя треть лучевой кости получает повреждение по разному типу:
- Сгибательный, носящий название по фамилии травматолога Смита. Наступает при опоре падающего на согнутую кисть, она развернута к тыльной стороне конечности. Тогда образовавшийся костный отломок движется к наружной поверхности предплечья.
- Разгибательный, названный в честь ирландского хирурга Коллиса. Случается, если падающий при падении опирается на ладонь. В итоге рука переразгибается в запястном суставе и обломанный конец отклоняется к тыльной стороне.
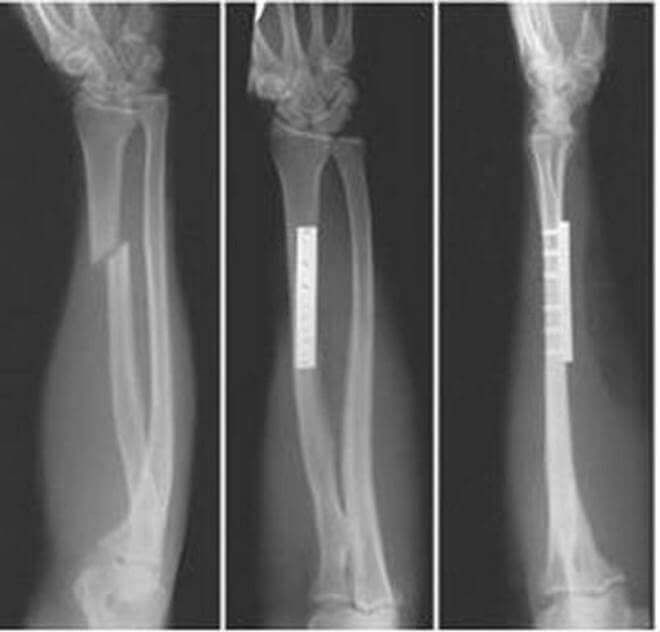
Перелом лучевой кости со смещением
Под этим понимают сдвиг обломков, причиной которого становятся сокращения мышц конечности. Смещение острых фрагментов кости наносит дополнительную травму — ранит окружающие сосуды, нервные пучки, кожу.
Сдвигаться отломки могут поперечно и в продольном направлении. В последнем случае они двигаются вдоль и вверх кости. При поперечном смещении один из двух отломков идет либо в правую, либо в левую сторону.
Травма, сопровождаемая смещением отломков, часто соседствует с переломом лучевой кости без смещения.
Перелом лучевой кости без смещения
Поскольку мышцы вблизи запястья слабее, чем те, что работают в сегменте предплечья, то сдвига отломков может не произойти. Тогда перелом луча без смещения ограничивается трещиной в кости, без расхождения отломков — что намного безопаснее для пациента. Трещина располагается на поверхностном участке кости, даже без проникновения в глубину. Это характерно для спортивного типа людей, моложе 40 лет.
Диагностика
Традиционным способом выявления перелома лучевой кости служит рентген. Не потерял он значения и теперь — признан «золотым стандартом» в диагностической практике подобных травм.
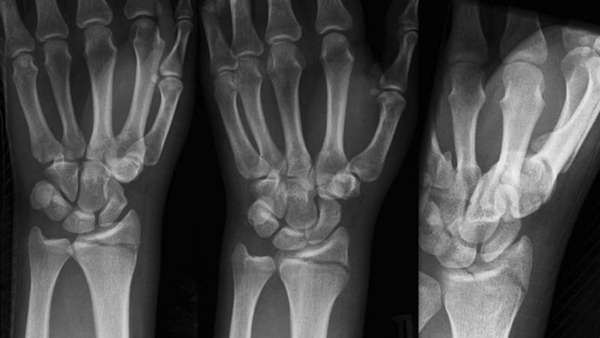
Рентгенографию верхней конечности проводят в двух проекциях. На снимке врач увидит не только наличие перелома, но и сможет установить его характер, количество и состояние отломков. Все эти сведения определяют, какое лечение понадобится больному.
С подозрением на перелом лучше обращаться в травмопункт или крупную больницу. Они в обязательном порядке имеют рентгеновскую установку. Этого не скажешь обо всех частных медицинских центрах: разрешение поставить рентгеновский аппарат выдается далеко не каждой клинике.
В некоторых сложных случаях или для выявления осложнений прибегают к компьютерной томографии или МРТ. Снимки, полученные этими методами, более подробные, поскольку содержат изображения не только костных структур, но и мягких — связок, мышц, сосудов.
Симптомы
Признаки или, как говорят медики, симптомы перелома лучевой кости делятся на две группы.
Относительные признаки — боль, отек, невозможность движения, деформация руки — указывают, скорее, на вероятность перелома, но не являются стопроцентными.
Когда человек ломает лучевую кость, то испытывает сильную боль. Она становится интенсивнее при попытках движения рукой. В случае травмы открытого типа боль особенно остра. Однако люди по-разному переносят боль — у одного малейшее движение вызывает сильный болевой приступ, другой испытывает умеренную болезненность. Ограничение объема движений пальцами и сгибаний, вращений в запястье — тоже признак его травмирования.
Если перелом нижнего конца лучевой кости закрытый, без смещения или вовсе простая трещина, то боль может быть минимальной. Тогда травмированный часто игнорирует необходимость обращаться за медицинской помощью — а это чревато вторичными осложнениями.
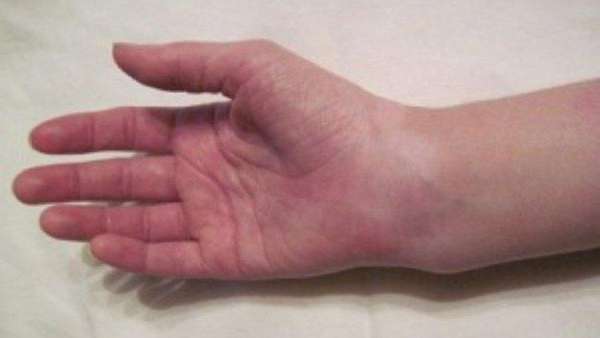
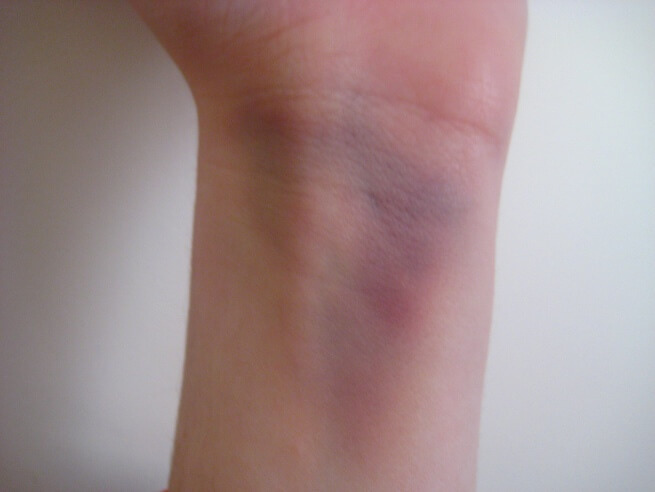
Отек в области запястья — еще один относительный признак, результат воспалительной реакции и расширения сосудов в месте травмы. Сюда же относится и гематома — излитие крови из нарушенных сосудов под кожу.
Деформация руки в месте травмы происходит из-за отека и смещения отломков.
Относительные признаки могут наблюдаться не только при переломах, но и при ушибах, растяжении связок в этой области, вывихах.
Абсолютные признаки переломов, или фрактур, — ненормальная подвижность в месте травмы, хруст костных отломков. Такие признаки достоверно указывают на наличие перелома.
Патологическая (ненормальная) подвижность руки в этом месте — это, например, когда рука стала разгибаться в запястье сильнее положенного. Проверять наличие такого признака должен только врач. Неумелая проверка кости на патологическую подвижность способна дополнительно травмировать руку.
Крепитация — попросту хруст отломков. Если человек в момент травмы слышит такой звук, значит, случился перелом. После наступления травмы убеждаться в наличии крепитации имеет право только врач. Это может доставить дополнительные повреждения осколками кости.
Если при травме произошло смещение костных фракций по длине, то можно увидеть, что рука стала короче.
Первая помощь при переломе лучевой кости руки
На месте получения травмы пострадавшему как можно скорее оказывают первую помощь . Важны 3 слагаемых первой помощи: покой, обезболивание, холод.
Покой, то есть ограничение движений в месте травмы (по-научному — иммобилизация) — самое первое, что нужно обеспечить пациенту. Если перелом закрытого типа, то накладывают шину. Вместо шины можно взять доску и любой другой твердый и желательно плоский предмет. Шину прибинтовывают к руке (приматывают подручными средствами — галстуком, шарфом) от середины плеча и до верхней трети ладони.
Если случился открытый перелом, из раны идет кровотечение, то сначала занимают им. Накладывают жгут (подойдет ремень, свернутая ткань). И только после этого обездвиживают руку шиной.
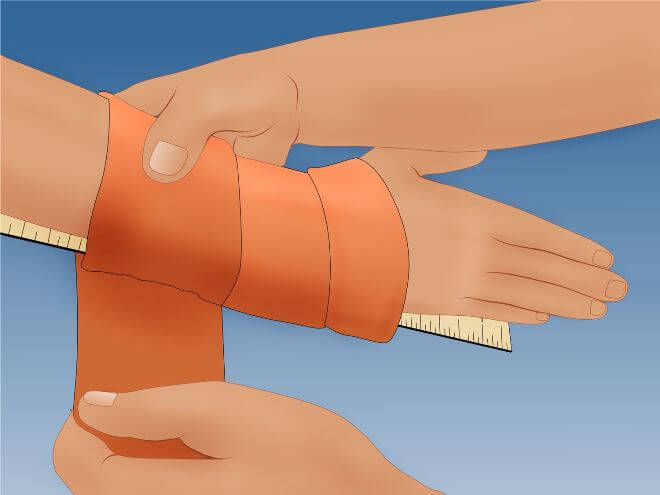
Фиксация руки снижает боль, предотвращает дополнительное перемещение отломков, тем самым снижая травмирование мягких тканей.
При травме рука отекает, поэтому важно позаботиться, чтоб ничто не пережимало нервные пучки и сосуды конечности. Для этого с поврежденной руки снимают все браслеты и часовые ремешки (даже если они не тугие, при появлении отека станут таковыми). Пальцы освобождают от колец.
Для уменьшения боли и недопущения болевого шока (редко развивается при таких переломах) пациенту дает таблетку типа дексалгина, ибупрофена, кетонала. Если есть возможность, лучше ввести их в инъекциях.
Холод (лед, замороженное мясо, грелка со льдом) тоже хорошо снимает боль и, главное, отек. Однако нужно обернуть источник холода в ткань, прежде чем прикладывать. Иначе можно устроить пациенту обморожение мягких тканей.
Чем быстрее и лучше пациенту окажут первую доврачебную помощь, тем благоприятнее пойдет сращение луча.
Лечение переломов лучевой кости
Такие повреждения подлежат как консервативному лечению (гипс), так и оперативному. Конкретные лечебные мероприятия продиктованы исключительно характером перелома.
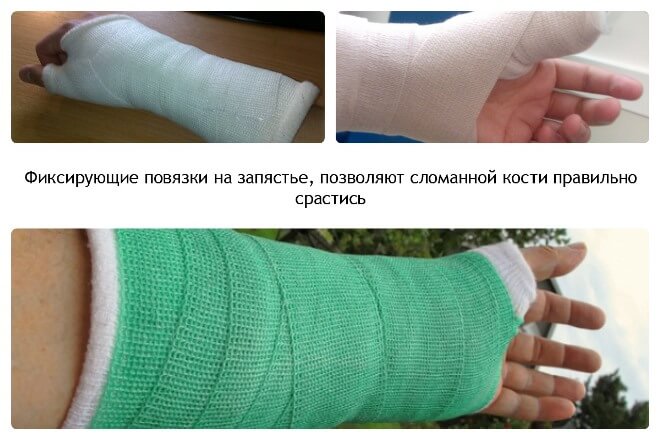
Закрытую травму, не вызвавшую смещения фрагментов, обычно лечат амбулаторно. В травмопункте накладывают гипс или более современный вариант — полимерную повязку, если к этому нет противопоказаний. Наложенная повязка обеспечивает неподвижность руки от нижней трети плеча, на протяжении всего предплечья и до основания пальцев. Из гипса формируют либо спиральную глухую повязку, либо лонгету («незамкнутая» повязка, после спадения отека примерно через 5 дней ее дополнительно стягивают).
Полимерная повязка, во-первых, более легкая, а, во-вторых, с ней не запрещается мыться.
После гипсования пациента отпускают на домашнее лечение. Он должен:
- следить, не нарастает ли отек под гипсом (он может сдавливать руку больше, чем надо, — тогда необходимо исправление повязки);
- на 5–7-е сутки повторно прийти на рентген (примерно в эти сроки спадает первичная отечность и отломки способны снова прийти в движение).
Не поможет консервативное лечение в более тяжелых случаях — при открытом, оскольчатом переломе, вызвавшем смещение отломков. Лечение при переломе лучевой кости со смещением — это оперативное вмешательство.
Суть операции при травме, сопровождаемой смещением, — сопоставление костных фрагментов (репозиция) в нормальном положении и фиксация в нем.
Такая репозиция бывает консервативной манипуляцией, если производится по закрытому типу, то есть без прямого доступа, через кожу. Травматолог вручную составляет обломки, складывает их, как в кубике Рубика. От точности репозиции всех обломков при осколочных переломах зависит их успешное срастание.
Открытая репозиция начинается с разреза и обеспечения доступа к сломанной кости. Далее манипулируют отломками, составляя их в правильном положении. После этого их нужно надежно закрепить.
Фиксаторами отломков лучевой кости выступают:
- спицы (их применение сокращается);
- пластины с винтами;
- изредка дистракционные аппараты.
Осложнения и возможные последствия
Сюда можно отнести инфекционные осложнения операций. Инфекция способна проникнуть через спицы, а также открытый доступ к ране во время вмешательства. Во избежание таких последствий пациентам с профилактической целью назначают курс антибиотиков.
Еще один минус хирургического лечения, например с закреплением обломков спицами, — удлинение периода реабилитации.
Чем опасен перелом лучевой кости в детском возрасте
Они объясняются иным строением и функционированием костной ткани детей. В момент нанесения травмы толстая надкостница детей действует как фиксатор — не дает отломкам разойтись. Перелом получается по типу «зеленой ветки»: кость сломана, а обломки не смещены. Костная ткань ребенка заживет намного скорее, чем у взрослого.
Однако такие переломы, полученные в детском возрасте, несут существенную опасность. Они способны вызвать раннее закрытие ростковой зоны (располагается у трубчатых костей вблизи суставных сочленений). Костная основа прекращает расти и впоследствии руки окажутся разной длины.
Сроки восстановления
Под восстановлением понимают не только сращение луча, но и возвращение полной работоспособности кисти и руки в целом.
Восстановление займет примерно 6–8 недель. На это влияет состояние здоровья пациента, характер перелома, вид операции.
Не стоит нарушать рекомендации врача относительно длительности ношения гипса. Это может повлечь за собой вторичные осложнения.
Сколько времени предстоит носить гипс
Примерно 1-1,5 месяца — вот сколько придется носить гипс, если человек получил травму лучевой кости. Получается, что пациенты довольно долго вынуждены ограничивать себя в мытье, в спортивной и других видах привычной активности.
Гипс носят до появления крепкой костной мозоли — она свидетельствует об успешном сращении отломков. Перед снятием повязки требуется пройти контрольный рентген, чтобы убедиться в образовании мозоли.
Реабилитация, и как разработать сломанную руку
После снятия гипсовой или полимерной повязки не нужно ожидать, что рука будет сразу действовать как раньше. Мышцы быстро ослабевают после нескольких недель в гипсе, и приходится долго работать, чтобы возвратить конечности полную функцию.
Реабилитация, то есть полное восстановление функции руки, проводится комплексно. Это массаж, ЛФК, физиотерапевтические воздействия. Реабилитация как таковая начинается уже при ношении гипсовой повязки — больной должен делать движения в незагипсованных сегментах руки (шевелить п?