Перелом пятой лучевой кости кисти
Если пациент после неудачного падения травмировал руку около запястья, но боль терпимая и пальцами с трудом, но двигать можно, то человек часто решает подождать и не спешит в больницу. Однако это может быть перелом лучевой кости — и если его не лечить, то он может обернуться серьезными последствиями, вплоть до потери трудоспособности.
Легкомысленное отношение к этому виду травм довольно распространено, их считают нетяжелыми. Пациенты думают, что гипс — это все, что нужно для лечения, и пренебрегают рекомендациями врача относительно разработки руки упражнениями, тратят время больничного листа на отдых и ничегонеделание. Они не подозревают о последствиях такой, вроде бы легкой травмы.Лучше заранее узнать о том, как проявляется этот перелом, какие методы лечения применяются в современной практике, и как необходимо разрабатывать руку после освобождения ее от гипса.
Травма распространенная, ее доля достигает 16% всех случаев бытового травматизма. Чаще страдают лица с развившимся остеопорозом, в первую очередь женщины в возрасте менопаузы. Именно эта категория населения должна избегать ситуаций с повышенным риском падения.
Немного об анатомии
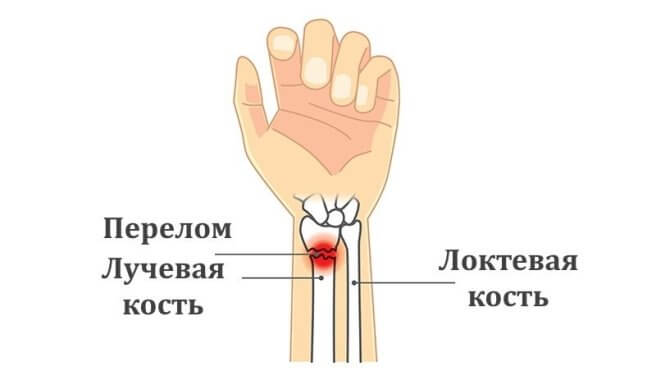
Лучевая кость входит в состав предплечья, продолжается от локтя до запястья. Верхняя (проксимальная) часть этой кости сочленяется с локтем и является более массивной, чем нижняя (дистальная) часть. Именно поэтому нижняя треть лучевой кости около запястья более хрупкая.
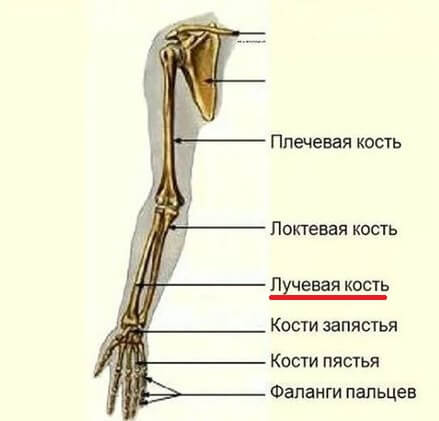
Вместе с лучевой предплечье образует еще одна кость — локтевая. Она более массивная и потому реже подвергается переломам.
Какими бывают переломы
Механизм получения травмы — это падение (в основном с высоты собственного роста) на руки, вытянутые вперед для опоры. Поскольку большинство людей — правши, то при падении они пытаются опереться на правую руку. Следовательно, травм правой лучевой кости регистрируется намного больше, чем левой.
В зависимости от причины такие переломы бывают:
- патологические — в них виновато даже не воздействие механической силы (в ситуации падения), а остеопороз — состояние хрупкости костей, наступающее по мере старения или при некоторых заболеваниях; если человек опирается, падая, на пораженную лучевую кость, перелом практически гарантирован;
- травматические — итог воздействия слишком большой физической нагрузки, удара, скручивания.
При закрытом переломе лучевой кости разъединяется на фрагменты лишь кость, но не мышцы и кожа над ней. Они могут быть отечными или с кровоизлиянием, но не разорваны. При чрезмерном или резком воздействии причинного фактора наступает открытый перелом — к нарушению целостности кости присоединяется разрыв мышц и кожи на ней; получается рана, в которой видны концы кости.
С анатомической точки зрения, подразделение переломов луча выглядит так:
- внутрисуставные — ломается часть, входящая в лучезапястный сустав, а также шиловидный отросток (часть луча, сочленяющаяся с локтевым суставом);
- вне сустава — на протяжении трубчатой части кости.
Тело кости, собственно сама «трубка», в 75% случаев переламывается в нижней трети, почти около кисти. Это классифицируется как перелом лучевой кости в типичном месте. Намного реже луч переламывается в среднем и верхнем сегменте.
Линия разлома может быть разной и давать поперечные, косые, продольные, Т-образные, винтообразные; оскольчатые (более двух фрагментов) переломы. Нередкое явление — вколоченные переломы (обломки лучевой кости как бы заходят друг в друга, «вколачиваются» будто молотком).
Каждому типу травмы может сопутствовать смещение отломков, наступающее вследствие непроизвольных подергиваний мышц конечности.
Перелом лучевой кости в типичном месте
Пациент, падая, инстинктивно пытается смягчить удар о землю и выпрямляет перед собой руку — согнутую в запястье либо разогнутую в нем (то есть опирается на основание ладони). В зависимости от этого нижняя треть лучевой кости получает повреждение по разному типу:
- Сгибательный, носящий название по фамилии травматолога Смита. Наступает при опоре падающего на согнутую кисть, она развернута к тыльной стороне конечности. Тогда образовавшийся костный отломок движется к наружной поверхности предплечья.
- Разгибательный, названный в честь ирландского хирурга Коллиса. Случается, если падающий при падении опирается на ладонь. В итоге рука переразгибается в запястном суставе и обломанный конец отклоняется к тыльной стороне.
Перелом лучевой кости со смещением
Под этим понимают сдвиг обломков, причиной которого становятся сокращения мышц конечности. Смещение острых фрагментов кости наносит дополнительную травму — ранит окружающие сосуды, нервные пучки, кожу.
Сдвигаться отломки могут поперечно и в продольном направлении. В последнем случае они двигаются вдоль и вверх кости. При поперечном смещении один из двух отломков идет либо в правую, либо в левую сторону.
Травма, сопровождаемая смещением отломков, часто соседствует с переломом лучевой кости без смещения.
Перелом лучевой кости без смещения
Поскольку мышцы вблизи запястья слабее, чем те, что работают в сегменте предплечья, то сдвига отломков может не произойти. Тогда перелом луча без смещения ограничивается трещиной в кости, без расхождения отломков — что намного безопаснее для пациента. Трещина располагается на поверхностном участке кости, даже без проникновения в глубину. Это характерно для спортивного типа людей, моложе 40 лет.
Диагностика
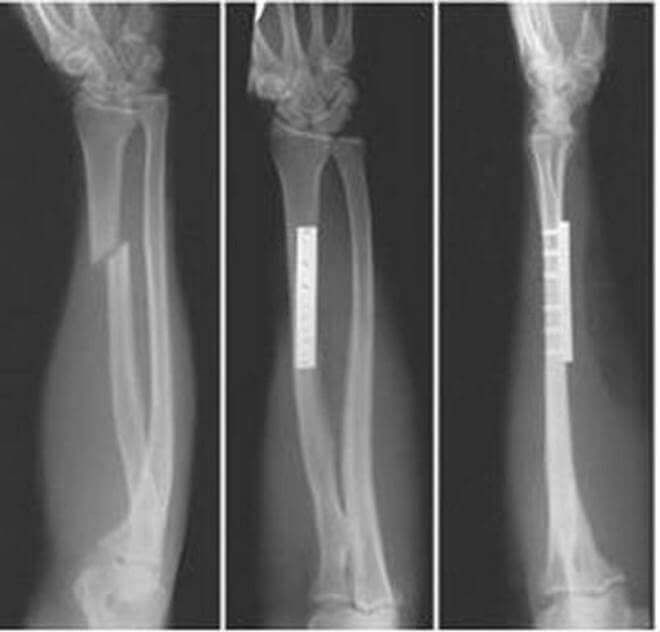
Традиционным способом выявления перелома лучевой кости служит рентген. Не потерял он значения и теперь — признан «золотым стандартом» в диагностической практике подобных травм.
Рентгенографию верхней конечности проводят в двух проекциях. На снимке врач увидит не только наличие перелома, но и сможет установить его характер, количество и состояние отломков. Все эти сведения определяют, какое лечение понадобится больному.
С подозрением на перелом лучше обращаться в травмопункт или крупную больницу. Они в обязательном порядке имеют рентгеновскую установку. Этого не скажешь обо всех частных медицинских центрах: разрешение поставить рентгеновский аппарат выдается далеко не каждой клинике.
В некоторых сложных случаях или для выявления осложнений прибегают к компьютерной томографии или МРТ. Снимки, полученные этими методами, более подробные, поскольку содержат изображения не только костных структур, но и мягких — связок, мышц, сосудов.
Симптомы
Признаки или, как говорят медики, симптомы перелома лучевой кости делятся на две группы.
Относительные признаки — боль, отек, невозможность движения, деформация руки — указывают, скорее, на вероятность перелома, но не являются стопроцентными.
Когда человек ломает лучевую кость, то испытывает сильную боль. Она становится интенсивнее при попытках движения рукой. В случае травмы открытого типа боль особенно остра. Однако люди по-разному переносят боль — у одного малейшее движение вызывает сильный болевой приступ, другой испытывает умеренную болезненность. Ограничение объема движений пальцами и сгибаний, вращений в запястье — тоже признак его травмирования.
Если перелом нижнего конца лучевой кости закрытый, без смещения или вовсе простая трещина, то боль может быть минимальной. Тогда травмированный часто игнорирует необходимость обращаться за медицинской помощью — а это чревато вторичными осложнениями.
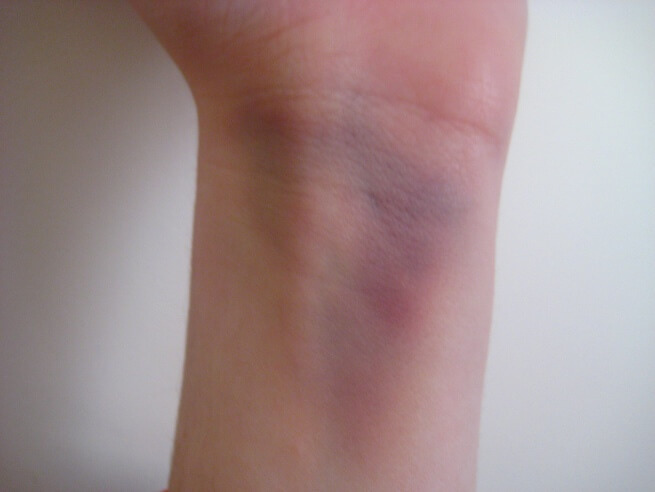
Отек в области запястья — еще один относительный признак, результат воспалительной реакции и расширения сосудов в месте травмы. Сюда же относится и гематома — излитие крови из нарушенных сосудов под кожу.
Деформация руки в месте травмы происходит из-за отека и смещения отломков.
Относительные признаки могут наблюдаться не только при переломах, но и при ушибах, растяжении связок в этой области, вывихах.
Абсолютные признаки переломов, или фрактур, — ненормальная подвижность в месте травмы, хруст костных отломков. Такие признаки достоверно указывают на наличие перелома.
Патологическая (ненормальная) подвижность руки в этом месте — это, например, когда рука стала разгибаться в запястье сильнее положенного. Проверять наличие такого признака должен только врач. Неумелая проверка кости на патологическую подвижность способна дополнительно травмировать руку.
Крепитация — попросту хруст отломков. Если человек в момент травмы слышит такой звук, значит, случился перелом. После наступления травмы убеждаться в наличии крепитации имеет право только врач. Это может доставить дополнительные повреждения осколками кости.
Если при травме произошло смещение костных фракций по длине, то можно увидеть, что рука стала короче.
Первая помощь при переломе лучевой кости руки
На месте получения травмы пострадавшему как можно скорее оказывают первую помощь . Важны 3 слагаемых первой помощи: покой, обезболивание, холод.
Покой, то есть ограничение движений в месте травмы (по-научному — иммобилизация) — самое первое, что нужно обеспечить пациенту. Если перелом закрытого типа, то накладывают шину. Вместо шины можно взять доску и любой другой твердый и желательно плоский предмет. Шину прибинтовывают к руке (приматывают подручными средствами — галстуком, шарфом) от середины плеча и до верхней трети ладони.
Если случился открытый перелом, из раны идет кровотечение, то сначала занимают им. Накладывают жгут (подойдет ремень, свернутая ткань). И только после этого обездвиживают руку шиной.
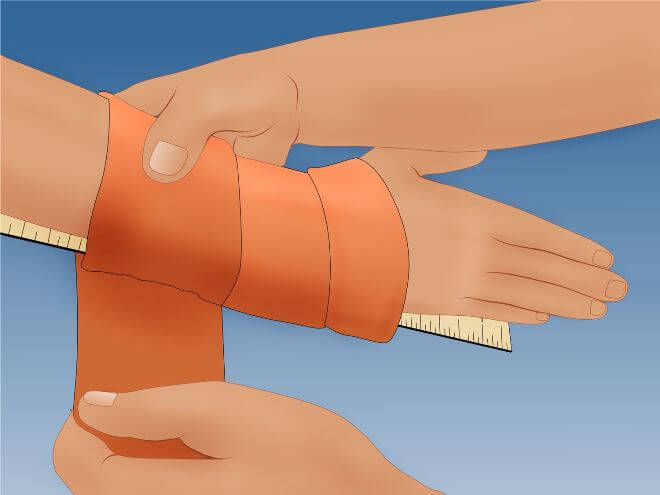
Фиксация руки снижает боль, предотвращает дополнительное перемещение отломков, тем самым снижая травмирование мягких тканей.
При травме рука отекает, поэтому важно позаботиться, чтоб ничто не пережимало нервные пучки и сосуды конечности. Для этого с поврежденной руки снимают все браслеты и часовые ремешки (даже если они не тугие, при появлении отека станут таковыми). Пальцы освобождают от колец.
Для уменьшения боли и недопущения болевого шока (редко развивается при таких переломах) пациенту дает таблетку типа дексалгина, ибупрофена, кетонала. Если есть возможность, лучше ввести их в инъекциях.
Холод (лед, замороженное мясо, грелка со льдом) тоже хорошо снимает боль и, главное, отек. Однако нужно обернуть источник холода в ткань, прежде чем прикладывать. Иначе можно устроить пациенту обморожение мягких тканей.
Чем быстрее и лучше пациенту окажут первую доврачебную помощь, тем благоприятнее пойдет сращение луча.
Лечение переломов лучевой кости
Такие повреждения подлежат как консервативному лечению (гипс), так и оперативному. Конкретные лечебные мероприятия продиктованы исключительно характером перелома.
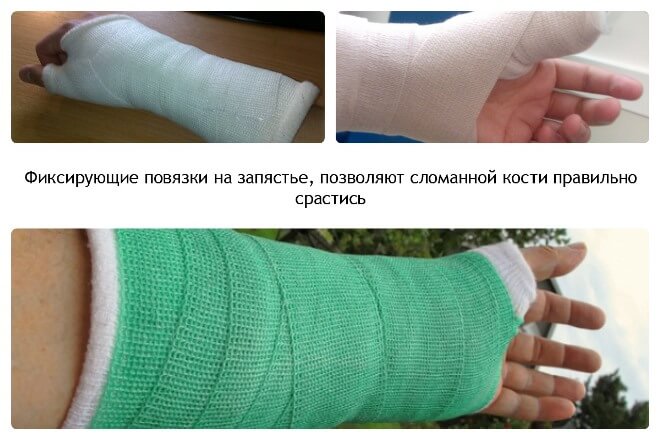
Закрытую травму, не вызвавшую смещения фрагментов, обычно лечат амбулаторно. В травмопункте накладывают гипс или более современный вариант — полимерную повязку, если к этому нет противопоказаний. Наложенная повязка обеспечивает неподвижность руки от нижней трети плеча, на протяжении всего предплечья и до основания пальцев. Из гипса формируют либо спиральную глухую повязку, либо лонгету («незамкнутая» повязка, после спадения отека примерно через 5 дней ее дополнительно стягивают).
Полимерная повязка, во-первых, более легкая, а, во-вторых, с ней не запрещается мыться.
После гипсования пациента отпускают на домашнее лечение. Он должен:
- следить, не нарастает ли отек под гипсом (он может сдавливать руку больше, чем надо, — тогда необходимо исправление повязки);
- на 5–7-е сутки повторно прийти на рентген (примерно в эти сроки спадает первичная отечность и отломки способны снова прийти в движение).
Не поможет консервативное лечение в более тяжелых случаях — при открытом, оскольчатом переломе, вызвавшем смещение отломков. Лечение при переломе лучевой кости со смещением — это оперативное вмешательство.
Суть операции при травме, сопровождаемой смещением, — сопоставление костных фрагментов (репозиция) в нормальном положении и фиксация в нем.
Такая репозиция бывает консервативной манипуляцией, если производится по закрытому типу, то есть без прямого доступа, через кожу. Травматолог вручную составляет обломки, складывает их, как в кубике Рубика. От точности репозиции всех обломков при осколочных переломах зависит их успешное срастание.
Открытая репозиция начинается с разреза и обеспечения доступа к сломанной кости. Далее манипулируют отломками, составляя их в правильном положении. После этого их нужно надежно закрепить.
Фиксаторами отломков лучевой кости выступают:
- спицы (их применение сокращается);
- пластины с винтами;
- изредка дистракционные аппараты.
Осложнения и возможные последствия
Сюда можно отнести инфекционные осложнения операций. Инфекция способна проникнуть через спицы, а также открытый доступ к ране во время вмешательства. Во избежание таких последствий пациентам с профилактической целью назначают курс антибиотиков.
Еще один минус хирургического лечения, например с закреплением обломков спицами, — удлинение периода реабилитации.
Чем опасен перелом лучевой кости в детском возрасте
Они объясняются иным строением и функционированием костной ткани детей. В момент нанесения травмы толстая надкостница детей действует как фиксатор — не дает отломкам разойтись. Перелом получается по типу «зеленой ветки»: кость сломана, а обломки не смещены. Костная ткань ребенка заживет намного скорее, чем у взрослого.
Однако такие переломы, полученные в детском возрасте, несут существенную опасность. Они способны вызвать раннее закрытие ростковой зоны (располагается у трубчатых костей вблизи суставных сочленений). Костная основа прекращает расти и впоследствии руки окажутся разной длины.
Сроки восстановления
Под восстановлением понимают не только сращение луча, но и возвращение полной работоспособности кисти и руки в целом.
Восстановление займет примерно 6–8 недель. На это влияет состояние здоровья пациента, характер перелома, вид операции.
Не стоит нарушать рекомендации врача относительно длительности ношения гипса. Это может повлечь за собой вторичные осложнения.
Сколько времени предстоит носить гипс
Примерно 1-1,5 месяца — вот сколько придется носить гипс, если человек получил травму лучевой кости. Получается, что пациенты довольно долго вынуждены ограничивать себя в мытье, в спортивной и других видах привычной активности.
Гипс носят до появления крепкой костной мозоли — она свидетельствует об успешном сращении отломков. Перед снятием повязки требуется пройти контрольный рентген, чтобы убедиться в образовании мозоли.
Реабилитация, и как разработать сломанную руку
После снятия гипсовой или полимерной повязки не нужно ожидать, что рука будет сразу действовать как раньше. Мышцы быстро ослабевают после нескольких недель в гипсе, и приходится долго работать, чтобы возвратить конечности полную функцию.
Реабилитация, то есть полное восстановление функции руки, проводится комплексно. Это массаж, ЛФК, физиотерапевтические воздействия. Реабилитация как таковая начинается уже при ношении гипсовой повязки — больной должен делать движения в незагипсованных сегментах руки (шевелить пальцами, двигать плечом).
Результат реабилитации зависит не только от врачей и инструкторов, но и от самого пациента, его упорства в выполнении всех предписанных упражнений.
Массаж
Массаж — это первое, с чего начинают реабилитацию. Он обеспечивает пассивные (с помощью массажиста) движения в руке. Процедуру проводят сверху вниз — сначала работают с плечом, затем с локтевым суставом, потом осторожно разминают место травмы, в конце массируют кисть. Длительность массажа — 15 минут.
Грамотно выполненный массаж ускоряет восстановление, возвращает тонус мышцам.
Методы физиотерапии
Из физиотерапевтических процедур наиболее действенными являются:
- электрофорез с кальцием;
- токи УВЧ;
- ультрафиолетовое облучение;
- низкочастотная магнитотерапия.
Все эти методы снижают сроки консолидации (сращения) костных фрагментов, оказывают противовоспалительное, противоотечное действие, способствуют укреплению костной ткани.
Занятия ЛФК
В отличие от массажа, где мышцы пациента совершают пассивные движения, ЛФК — это активные движения (выполняемые самим пациентом) в руке. Важно как можно быстрее начать ЛФК, чтобы предотвратить ослабление мышц.

Сперва ограничиваются простыми движениями — сгибанием пальцев по очереди. Затем объем движений расширяется — это делается под контролем и по рекомендациям врача ЛФК.
Лечебной физкультурой пациенты занимаются уже в домашних условиях.
Последствия перелома и возможные осложнения
Осложнения подобной травмы делятся на непосредственные (полученные в момент травмирования или немного позже) и отдаленные.
Первый вид осложнений:
- повреждение нервов конечности, опасное дальнейшим нарушением чувствительности тканей или более серьезным расстройством иннервации;
- травма ближайших кровеносных сосудов, формирование гематомы;
- разрыв мышц (частичный или полный);
- разрыв сухожилий пальцев, они могут перестать сгибаться или, наоборот, разгибаться;
- инфекционно-воспалительные осложнения (при открытом типе).
Отдаленные последствия такой травмы наблюдаются намного реже. Это изменение формы руки из-за того, что кость неправильно срасталась, тугоподвижная кисть (контрактура), остеомиелит (гнойный процесс в костной ткани).
Инвалидность в результате перелома руки
Инвалидизация (ограничение трудоспособности и самообслуживания) у сломавших лучевую кость пациентов наступает редко. Это может произойти при неверном или неудачном оперативном лечении травмы. Неблагоприятное течение патологии при ношении гипса также способно окончиться серьезным осложнением и инвалидностью.
Группа инвалидности (ее определяет комиссия) дается при следующих посттравматических состояниях кисти:
- нестабильность запястья;
- невозможность сжать пальцы в кулак;
- малоподвижность кисти;
- артроз;
- у детей — преждевременное закрытие зоны роста.
Пациенты, проходящие лечение по поводу перелома лучевой кости, должны серьезно относиться к своей травме, тщательно выполнять рекомендации врача и знать, к каким последствиям может привести это, кажущееся легким повреждение.
Источник
Перелом лучевой кости запястья — это распространенная травма, которая возникает преимущественно при падении на кисть. Подобные повреждения встречаются среди людей всех возрастов, сопровождаются болевым синдромом, отечностью, ограничением движений и суставной деформацией. Лучевая кость может ломаться в области головки и шейки, в нижней и средней частях. Перелом лучевой кости чуть выше запястья считается типичной травмой кисти. Обычно она встречается в пожилом возрасте у людей, имеющих признаки остеопороза.
При несвоевременном обращении к специалисту при переломах лучевой кости запястья возникают деформации в лучезапястном суставе, среднезапястная нестабильность, происходит укорочение лучевой кости, что приводит к неравномерному распределению нагрузки на связки верхней конечности и ограничениям движений. Эти осложнения вызывают прогрессирование деформирующего артроза и значительно снижают качество жизни пациента.
Перелом луча может быть изолированным или сочетаться с другими повреждениями. Но в любом случае при получении подобной травмы необходимо обратиться в лечебное учреждение и пройти соответствующее обследование. В Клинике «КОНСТАНТА» в Ярославле вы можете записаться на прием к травматологу и получить квалифицированное медицинское обслуживание. Наши доктора имеют возможность использовать современное оборудование для организации диагностики и необходимого лечения. Клиника оснащена инновационной техникой европейского качества, что позволяет оказывать медицинские услуги максимально высокого уровня на протяжении уже многих лет.
Причины перелома луча
Основная причина возникновения переломов в области лучевой кости запястья — это неудачное падение на вытянутую руку. Также повреждения возникают на фоне остеопороза — заболевания, которое сопровождается повышенной хрупкостью и ломкостью костей. Наиболее подвержены развитию болезни женщины в постклимактерическом периоде, когда наблюдается естественная убыль костной ткани и повышается риск развития переломов даже после незначительных травм.
Остеопороз прогрессирует у пациентов старше 60 лет. В этом возрасте рекомендуется соблюдать особую осторожность в быту. Специалистам известны случаи, когда даже легкое падение на руку вызывало вывихи и переломы запястья. Переломы лучевой кости встречается и у молодых здоровых людей, особенно у пациентов, которые активно занимаются спортом и много путешествуют.
Анатомия лучевой кости запястья
Лучевая кость является одной из двух костей предплечья. Она имеет сложное строение, находится вблизи локтевой кости. Верхняя часть луча переходит в шейку и заканчивается головкой, которая соединяется с костью плеча, а с боковой поверхности — луч соединяется с костью локтя. В нижней части лучевая кость расширяется и начинает занимать почти весь объем лучезапястного сустава — как раз в этой области луч переходит в запястье.
С учетом описанных выше анатомических особенностей строения лучевой кости выделяют несколько видов переломов, при которых могут повреждаться как лучевая, так и локтевая кости.
Распространенные виды переломов лучевой кости запястья:
- перелом головки, шейки лучевой кости;
- перелом лучевой кости в типичном месте (травма приходится на участок, расположенный немного выше лучезапястного сустава);
- повреждение Галеацци;
- изолированный перелом диафиза лучевой кости.
Каждый из этих видов переломов имеет свои особенности и симптомы, с которыми хорошо знакомы травматологи. Все попытки провести самостоятельное лечение при травмах кисти приводят к развитию осложнений, среди которых деформации сустава, инфекционно-воспалительные процессы, хронический болевой синдром, ограничение функциональных способностей конечности.
Перелом шейки и головки лучевой кости
Переломы чаще встречаются в быту, а также они нередко возникают во время спортивных тренировок, когда спортсмен падает на разогнутую руку. Бытовые травмы встречаются преимущественно у женщин пожилого возраста с признаками остеопороза. Нередко повреждение головки и шейки лучевой кости возникает при автодорожных катастрофах, падении с большой высоты, во время несчастных случаев на улице или на производстве. В таких случаях перелом луча сочетается с травмами головы, грудной клетки, живота и требует участия кроме травматолога докторов другой специализации.
Симптомы перелома лучевой кости:
- боль, которая усиливается при пальпации и попытке подвигать рукой;
- припухлость тканей;
- гиперемия кожи в месте повреждения;
- возможно появление хруста (крепитация) отломков кости;
- деформация лучезапястного сустава.
Подобные травмы лечат обычно с помощью консервативных мероприятий. При переломах со смещением доктор накладывает гипс на несколько недель, после чего назначает активную реабилитацию. Переломы со смещением требуют проведения закрытой или открытой репозиции — сопоставление отломков костей. Процедура проходит под местным обезболиванием и не вызывает никаких дискомфортных ощущений у пациента. После репозиции обязательно назначается контрольное рентгенологическое исследование, которое позволяет оценить состояние лучевой кости. В случае получения неудовлетворительных результатов рентгенограммы проводят фиксацию костной головки с помощью спицы.
Перелом лучевой кости в типичном месте
Переломы лучевой кости выше лучезапястного сустава считаются самыми распространенными травмами костей предплечья. Они наблюдаются и в детском возрасте, и среди взрослого населения. У пожилых пациентов получение травмы обусловлено прогрессирующим остеопорозом. Типичный перелом луча возникает преимущественно при падении на вытянутую конечность, может быть со смещением или без смещения кости. В зависимости от характера смещения специалисты выделяют два вида подобных повреждений — переломы Смита и переломы Коллеса. При переломе Коллеса отломок луча смещается к тыльной части предплечья, а при переломе Смита — к ладонной поверхности.
Типичные переломы лучевой кости могут быть внесуставными, внутрисуставными, закрытыми и открытыми. При повреждении пациент испытывает резкую боль, после чего появляются отек, гиперемия, возникают кровоизлияния. В некоторых случаях наблюдается хруст обломков, а также патологическая подвижность в лучезапястном суставе. При осмотре пациента специалисты обнаруживают деформацию сустава. Точный диагноз выставляется после получения результатов рентгенологического исследования. Сложные переломы требуют проведения расширенного обследования, которое включает компьютерную и магнитно-резонансную томографию.
Повреждение Галеацци
Данный вид повреждения лучевой кости был открыт хирургом Галеацци, который проживал в Италии. В основе травмы лежит сочетание перелома луча с вывихом локтевой кости в лучезапястном суставе. Травма встречается довольно редко. Проявляется болевым синдромом, отечностью мягких тканей и выраженным ограничением подвижности. Возможно образование подкожных гематом. Повреждение Галеацци нередко сопровождается травмой нервной ткани, сдавлением нервов и кровеносных сосудов, что нередко требует хирургического лечения. При повреждении нервов пациент отмечает потерю чувствительности в области кисти.
На фоне таких переломов часто развивается компартмент-синдром — сложный симптомокомплекс, в основе которого лежит повышение тканевого давления в закрытом костно-мышечном пространстве, что приводит к кислородному голоданию мышечных тканей, некрозу и образованию ишемической контрактуры. При подтверждении диагноза «компартмент-синдром» проводится оперативное лечение.
Изолированный перелом диафиза лучевой кости
Данный вид перелома возникает при ударе в область предплечья. Пациент испытывает резкую боль, которая склонна усиливаться во время движения рукой. Патологическая подвижность обычно отсутствует.
Симптомы при изолированных переломах лучевой кости обычно не так выражены, как при других повреждениях. Стертая клиническая картина зачастую является причиной позднего обращения пациента за медицинской помощью.
Диагностика перелома лучевой кости
При подозрении на перелом лучевой кости диагноз устанавливается по результатам обследования. Чаще всего специалисты ограничиваются рентгенографией в двух проекциях. Рентгенография является наиболее распространенным и доступным методом исследования для специалистов и большинства пациентов.
Но при сложных переломах и сочетанных патологиях используются и другие методы исследования, в частности — компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Эти два метода обследования дают максимальную информацию о состоянии мягких и твердых тканей, позволяют планировать дальнейшее лечение, в том числе оперативное, делать точные прогнозы на будущее.
Лечение переломов лучевой кости
Лечение при переломах лучевой кости подбирает квалифицированный травматолог. Возможно задействование других профильных специалистов при обнаружении сочетанных травм и повреждений, а также при обострении некоторых хронических заболеваний. Промедление нередко приводит к осложнениям, вплоть до развития хронического болевого синдрома, заметных суставных деформаций и ограничений двигательной активности. При «старых» переломах лечение преимущественно оперативное.
Врачебная тактика зависит от степени повреждения и характера травмы. Врачи Клиники «КОНСТАНТА» в Ярославле при выборе методов лечения переломов лучевой кости ориентируются в первую очередь на интересы пациента. Специалисты подбирают такие методики, которые помогают в короткие сроки восстановить самочувствие пациента и нарушенные функции.
Консервативная терапия
Перелом луча в типичном месте без признаков смещения подлежит консервативной терапии. Специалисты фиксируют конечность гипсовой повязкой, при болевом синдроме назначают анальгетики. Если лучевая кость смещена, врачи возвращают ей анатомически правильное положение с помощью репозиции и надежно фиксируют для успешного сращения кости. Если пациент обращается к травматологу спустя несколько недель после перелома, резко повышается риск развития деформации поврежденного сустава и прогрессирования артроза.
Скорость сращения перелома во многом зависит от качества проведенной иммобилизации. Конечность фиксируются в неподвижном положении на 1-1,5 месяца. На протяжении всего лечебного периода пациент должен периодически посещать травматолога, чтобы специалист контролировал состояние больного и при необходимости мог изменить тактику лечения. Контрольные рентгенологические исследования должны быть проведены вовремя. Рентгенограмма позволяет своевременно обнаружить вторичное смещение под гипсовой повязкой и своевременно предпринять необходимые мероприятия по его устранению.
Снимают гипсовую повязку примерно через месяц после перелома. Но на этом лечение не заканчивается. Пациенты с травмами кисти нуждаются в эффективных реабилитационных мероприятиях, которые помогают восстановить объем движений в поврежденной руке и предотвращают развитие отсроченных осложнений, в частности — необратимых контрактур.
Хирургическое лечение переломов лучевой кости
Если консервативная терапия не дает ожидаемого результата или не может быть использована из-за серьезности повреждения, специалисты применяют хирургические методы лечения перелома. Наиболее распространенный способ коррекции перемещенных отломков — остеосинтез (репозиция), который может быть как открытым, так и закрытым. Закрытая репозиция подразумевает сопоставление отломков кости без надрезов мягких тканей. Методика отличается минимальной травматичностью, отсутствием послеоперационных рубцов и быстрым восстановлением.
Если закрытая репозиция невозможна, используется открытый остеосинтез с применением специальных пластин или винтов. Хирург делает небольшой разрез тканей, чтобы получить свободный доступ к поврежденной кости. После устранения смещения костные отломки фиксируют в анатомически правильном положении. В качестве фиксирующих элементов используют титановые пластины, которые отличаются биосовместимостью с тканями и позволяют как можно скорее начать разработку сустава с целью предупреждения развития контрактуры. Фиксаторы надежно удерживают отломки в нужном положении, поэтому период использования гипсовой повязки можно сократить или обойтись вовсе без гипса.
При открытых переломах лучевой кости используются аппараты внешней фиксации. Они надежно фиксируют костные отломки, предотвращая вторичное смещение. Открытый перелом лучевой кости требует проведения оперативного вмешательства в течение 6-8 часов после повреждения. В обязательном порядке проводится антисептическая обработка раны. Современные антисептики позволяют практически полностью исключить риск присоединения вторичной инфекции. Аппараты внешней фиксации устанавливают на 4-6 недель. Этого срока достаточно для полного сращения перелома.
Но полное восстановление занимает несколько месяцев, и на протяжении этого срока рекомендуется щадить больную руку, ограничивать физическую активность и делать всё для профилактики возникновения повторных травм.
Особенности восстановления после перелома лучевой кости и возможные осложнения
Скорость восстановления после перелома луча зависит от многих факторов, в том числе от профессионализма врача и общего состояния здоровья пациента. В течение нескольких недель после травмы возможно сохранение боли, которая купируется анальгетиками и нестероидными противовоспалительными средствами. Если болевой синдром усиливается, необходимо рассказать об этом лечащему врачу.
После наложения гипсовой или полимерной повязки пациент должен следить за состоянием кожных покровов возле гипса. Если они изменяют окраску (бледнеют, синеют), то это может быть признаком сдавления сосудов и мягких тканей. Снижение чувствительности говорит о передавливании нервов и тоже требует консультации травматолога. В редких случаях возникают гнойные осложнения на фоне присоединения вторичной инфекции (из-за поздней антисептической обработки и запоздалого лечения).
Реабилитация
При своевременном обращении за медицинской помощью травмы лучевой кости протекают без осложнений и большинство пациентов через некоторое время после снятия гипса возвращаются к привычному образу жизни и полностью восстанавливают утраченные функции. Незначительные двигательные ограничения могут сохраняться несколько месяцев, как и небольшая болезненность кисти.
Для ускорения восстановления и возвращения лучезапястному суставу нормальной подвижности специалисты назначают лечебную физкультуру, физиотерапевтическое лечение, массаж. Скорость восстановления во многом зависит от действий самого пациента и его желания поскорее выздороветь. Рекомендуется в полной мере соблюдать врачебные назначения и своевременно приходить на прием к травматологу.
Если у вас остались вопросы , вы можете в любой момент обратиться к специалистам Клиники «КОНСТАНТА». Мы рекомендуем не медлить с лечением при повреждениях кисти и как можно скорее обращаться за квалифицированной помощью.
Задать интересующие вопросы или записаться на консультацию к специалисту можно по телефону:
(4852) 37-00-85
Ежедневно с 8:00 до 20:00
Записаться на консультацию
Источник