Перелом подъязычной кости рентгенограмма
 Перелом подъязычной кости является редкой травмой, которая встречается не более, чем в 20% среди всех переломов гортани. Данная кость является непарной и входит в состав шейного скелета. Подъязычная кость локализуется в центре шеи в области над щитовидными хрящами. Представляет собой изогнутую подкову, которая расположена выпуклой стороной вперед. Соединена с областью черепа посредством мышц и связок. Переломы могу быть как односторонними, так и двухсторонними.
Перелом подъязычной кости является редкой травмой, которая встречается не более, чем в 20% среди всех переломов гортани. Данная кость является непарной и входит в состав шейного скелета. Подъязычная кость локализуется в центре шеи в области над щитовидными хрящами. Представляет собой изогнутую подкову, которая расположена выпуклой стороной вперед. Соединена с областью черепа посредством мышц и связок. Переломы могу быть как односторонними, так и двухсторонними.
Причины
Выделяют следующие основные причины, провоцирующие перелом подъязычной кости:
- Травма тупым предметом с последующим повреждением нижней челюсти.
- Дорожно-транспортное происшествие.
- Удушение.
- Мышечная тяга.
- Воздействие переломов шейного отдела позвоночника.
- Огнестрельное ранение.
Проявления
Среди основных симптомов перелома подъязычной кости выделяют:
- Жалобы пациента на интенсивную болезненность в области гортани, которая усиливается в процессе разговора, жевания, глотания, а также при попытке пошевелить языком.
- Образование гематом и небольших кровоизлияний в области нижней челюсти и шеи.
- Подвижность отломков костей, которую можно определить при пальпации поврежденного участка. Если потрогать подъязычную кость с боков большим и указательным пальцем может возникнуть интенсивная, острая боль, отдающая в область затылка.
- Образование крупных кровоизлияний в кожу в области боковых участков гортани.
- Образование объемного отека и припухлости над областью гортани.
- Характерный признак нарушения целостности глотки – развитие интенсивного ротового кровотечения, спровоцированного травмами язычной и щитовидной артерии.
Диагностика
Для того, чтобы провести первичную оценку состояния пострадавшего необходимо:
- Измерить артериальное давление и пульс.
- Провести тест на состав и количественное содержание газа в крови.
- Определить показатели центрального венозного давления.
 Постановка точного диагноза основывается на результатах рентгенографии. В процессе обследования обязательно делают несколько боковых снимков, на которых виден не только перелом, но и возможные смещения. При помощи рентгеновского снимка врач получает возможность отличить перелом от вывиха.
Постановка точного диагноза основывается на результатах рентгенографии. В процессе обследования обязательно делают несколько боковых снимков, на которых виден не только перелом, но и возможные смещения. При помощи рентгеновского снимка врач получает возможность отличить перелом от вывиха.
Если проводить ларингоскопию сразу после получения травмы, то полученный результат может оказаться неточным. После того как проходят гематомы и отеки данная методика позволяет выявить асимметрию гортани.
Лечение
Важно! Если присутствует риск развития удушья рекомендовано незамедлительное проведение трахеотомии с последующим тампонированием раны и ее хирургической обработкой. Трахеотомия – наиболее эффективная и радикальная методика, при помощи которой удается устранить затруднения дыхания.
Точную стратегию лечения подбирают в зависимости от степени тяжести состояния пострадавшего, характера повреждений, наличия шокового состояния, количества потерянной крови, а также возможных проявлений черепно-мозговой травмы. В соответствии с результатами первичной оценки самочувствия пострадавшего и рентгенографии может потребоваться:
- Незамедлительное проведение реанимационных мероприятий.
- Хирургическое вмешательство.
- Отсроченная первичная операция.
- Вторичная операция.
Основными задачами лечения являются устранение смещений отломков и обеспечение их неподвижности. Репозицию отломков может производить только квалифицированный, опытный врач-травматолог или хирург. Для того, чтобы обеспечить неподвижность могут быть использованы специальные шейно-плечевые корсеты (воротники) либо гипс.
В дальнейшем в ходе терапии повреждений подъязычной кости предпочтение отдают консервативным методам лечения:
- Используют препараты с выраженным обезболивающим действием.
- На место травмы накладывают холод для того, чтобы остановить глоточное кровотечение.
- Необходимо обеспечить полный покой поврежденному участку.
- Могут быть использованы антибактериальные препараты широкого спектра действия.
- Для того, чтобы остановить глоточное кровотечение также задействуют тампонаду и кровеостанавливающие препараты. В тяжелых случаях сосудистый хирург может принять решение о перевязке наружных сонных артерий.
Хирургическое вмешательство
Операция может быть рекомендована только в случае объективных показаний:
- При образовании обширных гематом, провоцирующих развитие отдышки.
- С целью устранения шипов (остроконечных выступов) на отломках, которые травмируют окружающие ткани.
Для того, чтобы удерживать отломок кости в неподвижном положении проводят операцию, в процессе выполнения которой врач производит репозицию и сшивает поврежденные участки глотки.
Какой прогноз?
Если отсутствует неотложная медицинская помощь последствия спустя несколько часов после получения травмы могут быть неблагоприятными. При этом существует опасность значительных кровопотерь и развития удушья. На данном этапе пострадавший находится в тяжелом состоянии и может проявиться геморрагический шок.
Важно! В случае необходимости, врач должен как можно скорее провести процедуру инкубации трахеи, которая позволяет сохранить пациенту жизнь и предотвратить развитие удушья. После этого рекомендована тампонада и госпитализация пострадавшего.
Источник
В составе скелета взрослого человека приблизительно 206 костей. Каждая из них имеет свое строение, расположение и функцию. Одни кости помогают передвигаться, другие защищают наши органы и ткани от механических повреждений, ну а третьи дают возможность совершать такие действия, как жевание, глотание и, конечно же, говорение. Именно такие функции выполняет подъязычная кость и мышцы, которые к ней прикрепляются. Несмотря на свои весьма малые размеры, эта косточка очень важна. Травмы, сопряженные с ее переломом, крайне опасны, они нередко заканчиваются летальным исходом.
Анатомическое строение
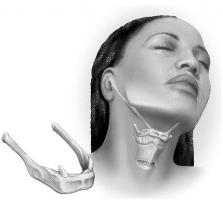
Подъязычная кость располагается непосредственно под телом языка. Она может прощупаться только у худых людей. Ее размеры сравнительно малы, но она участвует в выполнении очень важных функций. Вместе с мышцами, которые с ней соединяются, она помогает осуществлять такие процессы, как жевание и глотание. Кроме этого, без нее была бы невозможна человеческая речь. Так что переоценить значение этой кости невозможно. Строение подъязычной кости несложное. Ее условно делят на тело, большие и малые рога. С остальными костями она соединяется при помощи суставов и связок. Тело подъязычной кости имеет форму неровной пластинки, чуть выпуклой спереди. На нем есть вертикальные и поперечные гребни. Неоднородны и края: верхний заострен, а нижний, напротив, слегка утолщен. С боков тело соединяется с помощью суставных поверхностей хряща с большими рогами. Они отходят по направлению кзади. Большие рога гораздо длиннее и тоньше тела. На концах у них можно обнаружить утолщения. От того места, где большой рог соединяется с телом, отходят малые рога. Как правило, они состоят из костной ткани, но в некоторых случаях остаются хрящевыми. Они соединяются с телом также с помощью сустава. Концы малых рогов заключены в шилоподъязычную связку. Иногда она содержит одну, реже несколько довольно маленьких косточек.
Перелом подъязычной кости и симптомы повреждения глотки

Переломы и повреждения подъязычной кости встречаются довольно редко. Как правило, это происходит в результате тупой травмы поднижнечелюстной области. При этом на данный участок должно оказываться довольно сильное механическое воздействие. В некоторых случаях перелом может стать причиной удушения. Это происходит и при повешении. Свежий небольшой перелом дает о себе знать достаточно явными симптомами. В первую очередь это сильные боли в верхней передней части шеи при глотании или жевании. Также в области подъязычной кости будет заметна небольшая гематома. При пальпации ощущается подвижность и крепитация обломков.
При тяжелой травме подъязычной кости происходит разрыв слизистой. Это сопровождается довольно сильным кровотечением изо рта. Оно возникает вследствие повреждения ветвей язычной или щитовидной артерии. Часто такая травма приводит к летальному исходу. Оказание первой помощи при переломах такого характера очень затруднено и не всегда эффективно.
Можно сказать, что все травмы, в которые вовлечена подъязычная кость (фото ее расположения вы можете посмотреть в статье) весьма опасны для здоровья и даже жизни человека.
Первая помощь
Оказание первой помощи при переломе подъязычной кости должно осуществляться быстро. При появлении обильного кровотечения изо рта нужно активизировать процесс свертывания крови. Это можно сделать тампонадой или прикладыванием холода. Если есть возможность, то нужно попытаться перевязать наружную сонную артерию. После полученной травмы первые часы самые опасные. Давать какие-либо прогнозы очень сложно из-за риска развития асфиксии. При разрыве глотки возможна слишком большая потеря крови. К сожалению, нередко смерть наступает еще до того, как прибудет вызванная карета скорой помощи.
Действительно, правильно помочь человеку, когда сломана подъязычная кость и разорвана слизистая, крайне сложно. Если есть все признаки асфиксии, то лучшее, что можно сделать, это провести интубацию трахеи, а затем тампонаду глотки, чтобы уменьшить кровопотерю. После этих сложных манипуляций нужно в кратчайшие сроки доставить пострадавшего в больницу.
Лечение
Лечение травм, сопряженных с переломом подъязычной кости, заключается в иммобилизации и полном устранении всех смещений отломков. Этого можно достигнуть путем пальпаторного метода как со стороны ротовой полости, так и, конечно же, снаружи. Иммобилизация головы и, что очень важно, шеи осуществляется при помощи надежно фиксирующего корсета. В тяжелых случаях, когда сильно повреждена подъязычная кость, на плечи и шею накладывают гипс. Но на практике чаще всего удержание отломков кости в правильном положении достигается только при хирургической репозиции. Часто такие травмы влекут за собой ряд осложнений, поэтому лечение должно быть максимально эффективным.
Мышцы подъязычной кости
Все мышцы, которые одним своим концом прикрепляются к подъязычной кости, условно делятся на две группы: надподъязычные и подподъязычные. Они отличаются друг от друга положением и, соответственно, функциями. К надподъязычным мышцам относятся:
— двубрюшная;
— челюстно-подъязычная;
— шилоподъязычная;
— подбородочно-подъязычная мышца.
Все они расположены над подъязычной костью и непосредственно крепятся к ней. Двубрюшная мышца состоит из переднего и заднего брюшка, которые соединяются между собой сухожилиями. Она тесно взаимосвязана с другой группой волокон. Заднее брюшко в верхней своей части прикрепляется к височной кости. Спускаясь вниз, последняя прилегает к шилоподъязычной мышце и переходит в промежуточное сухожилие. Оно охватывает фиксационной петлей тело и большой рог подъязычной кости. Но перед этим пронизывает шилоподъязычную мышцу, которая имеет веретенообразную форму. От нижней челюсти с ее внутренней поверхности отходит еще одна группа волокон. Челюстно-подъязычная мышца плоская и широкая. Пучки ее волокон расположены поперечно, они направлены навстречу и срастаются, образуя сухожильный шов. Сбоку от серединной линии челюстно-подъязычной начинается подбородочно-подъязычная мышца.
Функции надподъязычных мышц
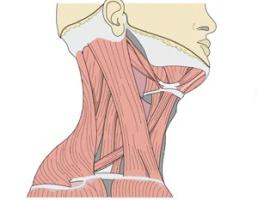
Группа надподъязычных мышц выполняет одну общую функцию. Они позволяют подъязычной кости двигаться кверху, книзу и в стороны. Это помогает человеку выполнять такие сложные действия, как глотание и жевание. Таким образом, можно сказать, что надподъязычные мышцы участвуют в пищеварительных и дыхательных функциях, хотя и косвенно. Также эта группа мышечных волокон, поднимая подъязычную кость вместе с гортанью и опуская нижнюю челюсть, способствует процессу речеобразования.
Подподъязычные мышцы

К подподъязычным мышцам относятся следующие: грудино-подъязычная, лопаточно-подъязычная, грудино-щитовидная мышца. Они также крепятся к подъязычной кости, но располагаются ниже нее. Так, лопаточно-подъязычная мышца начинается в верхней части лопатки. Она имеет два крупных брюшка, которые разделены между собой промежуточным сухожилием. Грудино-подъязычная мышца нижним своим концом прикрепляется к рукоятке грудины. Она так же, как и лопаточно-подъязычные волокна, верхней своей частью присоединяется к подъязычной кости. Третья группа мышц – грудино-щитовидная – лежит впереди щитовидной железы и трахеи.
Функции подподъязычных мышц
Подподъязычные мышцы, действуя группой, тянут подъязычную кость вместе с гортанью книзу. Но каждая из них при этом выполняет одну определенную функцию. Например, грудино-щитовидная мышца избирательно перемещает щитовидный хрящ вниз. Но не менее важна и другая функция подподъязычных мышц. Сокращаясь, они надежно укрепляют положение подъязычной кости, к которой прикрепляется надподъязычная группа мышц, в это время опускающая нижнюю челюсть.
Источник
Кодин, В.А. Судебно-медицинская характеристика переломов подъязычной кости и щитовидного хряща при некоторых видах внешнего воздействия / Валерий Александрович Кодин. — Владимир, 1974. — 106 с.
Работа посвящена одному из актуальных вопросов судебно-медицинской экспертной практики — переломам подъязычной кости и щитовидного хряща при странгуляциях (повешении, удавлении руками или петлей), некоторых транспортных травмах и действии тупых предметов с ограниченной ударной поверхностью. В ней на основании практического и экспериментального материала установлены дифференциально-диагностические признаки таких переломав в зависимости от вида и механизма травмы шеи. Автором разработан для практического применения комплексный метод исследования подъязычной кости м щитовидного хряща, позволяющий выявлять повреждения, с использованием рентгенографии и непосредственной микроскопии.
ПРЕДИСЛОВИЕ
Современные, значительно возросшие требования к заключению эксперта, как источнику доказательств по уголовному делу, настоятельно диктуют необходимость разработки и уточнения критериев, направленных на конкретизацию, повышение научной обоснованности и полноты выводов.
Работа В.А. Кодина посвящена актуальному судебно-медицинскому вопросу о переломах подъязычной кости и щитовидного хряща при некоторых видах внешнего воздействия на область шеи — странгуляциях, транспортной травме, повреждениях тупыми предметами с ограниченной поверхностью соударения. На значительном по объему практическом и экспериментальном материале с учетом соответствующих литературных данных авторам разработаны дифференциально-диагностические (признаки переломов, позволяющие установить вид внешнего насилия.
Заслуживает внимания и предлагаемая В.А. Кодиным для практического использования методика выявления и исследования переломов подъязычной кости и щитовидного хряща. Эта методика, сочетающая осмотр невооруженным глазом и непосредственную стереомикроскопию с рентгенографией (контактной и с получением прямых увеличенных рентгенограмм), наглядно демонстрирует значимость объективных лабораторных методов для получения дополнительной ценной информации об изучаемом объекте.
Книга В.А. Кодина является первой монографической работой, всесторонне освещающей повреждения подъязычной кости и щитовидного хряща в зависимости от вида внешнего насилия. Как справочно-методическое руководство при проведении соответствующих экспертиз эта книга представляет существенный судебно-медицинский интерес.
Доктор медицинских наук, профессор А.П. Загрядская
ОГЛАВЛЕНИЕ
| Предисловие | |
| Введение | |
| Глава 1 Некоторые сведения об анатомии, рентгене анатомия, возрастных особенностях подъязычной кости и щитовидного хряща | 7 |
| Глава 2 Повреждения подъязычной кости и щитовидного хряща при странгуляционной механической асфиксии | 19 |
| Повешение | 20 |
| Удавление руками | 34 |
| Удавление петлей | 42 |
| Глава 3 Повреждения подъязычной кости и щитовидного хряща при травме шеи некоторыми тупыми предметами | 49 |
| Глава 4 Повреждения подъязычной «ости и щитовидного хряща при транспортных травмах | 56 |
| Переломы подъязычной кости и щитовидного хряща при автомобильной травме | 56 |
| Переломы подъязычной кости и щитовидного хряща при травме водителей и пассажиров мотоциклов | 72 |
| Переломы подъязычной кости я щитовидного хряща при травме рельсовым (железнодорожным) транспортом | |
| Глава 5 Методика исследования повреждений подъязычной кости и щитовидного хряща | 86 |
| Заключение | 93 |
| Литература | 101 |
похожие статьи
Возможности посмертной компьютерной томографии (виртуальной аутопсии) в случае смерти от механической асфиксии / Клевно В.А., Чумакова Ю.В., Курдюков Ф.Н., Дуброва С.Э., Ефременков Н.В., Земур М.А. // Судебная медицина. — 2018. — №4. — С. 22-26.
Смертность от механической асфиксии за период с 2013-го по 2017 год в Астраханской области / Збруева Ю.В., Джуваляков П.Г. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2018. — №17. — С. 70-73.
Гистологическое доказательство странгуляционной асфиксии / Пермяков А.В. // Судебно-медицинская экспертиза. — М., 1968. — №4. — С. 12-14.
Исследование странгуляционной борозды методом эмиссионного спектрального анализа / Ананьев Г.В. // Судебно-медицинская экспертиза. — М., 1968. — №4. — С. 8-12.
Возможные ошибки при определении давности тупой травмы шеи / Бадяева Е.Е. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2019. — №18. — С. 49-50.
Характеристика повреждений шейного и верхнегрудного отделов позвоночника при вентральном сгибании под действием статических дозированных нагрузок (Экспериментальное исследование. Сообщение I) / Пырлина Н.П., Корженьянц В.А., Богуславская Т.Б., Веремкович Н.А., Ромодановский С.А., Сидоров Ю.С., Щербин Л.А. // Судебно-медицинская экспертиза. — М., 1968. — №4. — С. 3-6.
больше материалов в каталогах
Асфиксия
Странгуляционная асфиксия
Повреждения шеи
Источник
Шилоподъязычный синдром или синдром Eagle (синдром Игла-Стерлинга) — это общепринятое название для набора клинических симптомов, связанных с аномалиями размеров и положения шиловидного отростка височной кости и шилоподъязычной связки. Обычно шилоподъязычный синдром односторонний. Клинически он делится на два подвида: шиловидно-глоточный и шиловидно-каротидный («синдром сонной артерии»).
Анатомически шилоподъязычная связка расположена между основанием черепа и отростком подъязычной кости и тянется между внутренней и наружной сонной артериями. При наличии удлиненного и/или искривленного шиловидного отростка, или обызвествленной шилоподъязычной связки, или обызвествленной шилоподъязычной складки, или удлиненных рогов подъязычной кости происходит чрезмерное давление этих структур на внутреннюю и наружную сонные артерии. За счет этого в зонах, питаемых сонными артериями, появляется множество на первый взгляд не связанных между собой клинических симптомов, таких как:
1. ощущение инородного тела в глотке;
2. хроническое воспаление слизистой оболочки глотки;
3. боль в области верхнечелюстного сустава;
4. боль и шум в ушах;
5. односторонняя и двусторонняя орбитальная или головная боль;
6. «стреляющая» боль при повороте головы.
От различных клинических симптомов, вызванных удлиненным шиловидным отростком, можно избавиться как внутренним, так и наружным его иссечением. От таких же симптомов, возникших при одностороннем или двустороннем обызвествлении шилоподъязычной связки, также можно избавиться с помощью ее иссечения. Однако если обызвествление не очень выраженное, определить его рентгенологически очень трудно. Определяющим в этом случае становится тщательный анализ клинических симптомов. Сочетание удлиненного шиловидного отростка и шилоподъязычного обызвествления встречается довольно часто, и это явление можно назвать стилоидо-стилохиоидным синдромом.
По данным литературы, больные шилоподъязычным синдромом чаще всего жалуются на наличие нечетко локализованной боли с односторонней локализацией в верхне-переднем отделе шеи и иррадиацией в глотку, корень языка, ухо. При этом боль может распространяться на височно-нижнечелюстной сустав, нижнюю челюсть, височную, щечную области, поднижнечелюстной треугольник. У некоторых пациентов болевые ощущения возникают в зубах верхней и нижней челюстей. M. Kiely и соавт. (1995) описали распространение боли в грудино-ключично-сосцевидную мышцу, а D. Savic (1987) — в надключичную ямку, надплечье и переднюю грудную стенку. Пациенты обычно характеризуют боль как тупую, постоянную с периодами усиления и ослабления. Интенсивность ее нарастает к концу дня, усиливаясь при повороте или запрокидывании головы, после продолжительного разговора или пения, изменения погодных условий.
Заболевшие обращаются обычно с жалобой на боль только в одном органе, чаще в глотке, ухе, височно-нижнечелюстном суставе, и только детальный опрос позволяет уточнить ее локализацию и зоны распространения. У некоторых больных развивается языкоглоточная невралгия с характерными для нее болевыми пароксизмами. Частыми симптомами заболевания является дисфагия, при этом расстройство глотания обычно связано со значительным усилением боли в горле и ухе. Одних больных беспокоит ощущение инородного тела в глотке, других — «постоянно воспаленное горло», у них может возникать глоточный спазм, упорный сухой кашель без объективных признаков воспаления в верхних дыхательных путях. Рассмотрим более детально шиловидно-глоточный синдром и шиловидно-каротидный синдром.
Шиловидно-глоточный синдром, как правило, правосторонний, так как правый шиловидный отросток в норме длиннее левого в среднем на 0,5 см. Боли возникают в результате давления, например удлиненным и искривленным внутрь шиловидным отростком, на ткани в области тонзиллярной ямки и раздражения нервных окончаний языкоглоточного нерва. Интенсивность болей очень варьирует — от незначительных болей или ощущения инородного тела в горле, особенно при глотании, до резких сильных постоянных болей в горле, миндалине, иррадиирующих в ухо. Некоторые больные отмечают боли также на передней поверхности шеи, в области подъязычной кости. Изредка эти боли в горле ошибочно связывают с патологическими изменениями миндалины и удаляют ее, а продолжающиеся боли объясняют раздражением нервных окончаний послеоперационным рубцом. Однако шиловидно-глоточный синдром следует дифференцировать не только от поражения миндалин, например хроническим воспалительным процессом, но и от невралгии языкоглоточного нерва. Для невралгии последнего характерны приступообразные жгучие или стреляющие боли в области глотки, миндалины, корня языка, иррадиирующие в ухо, которые возникают во время разговора, смеха, кашля, зевоты и приема пищи.
Шиловидно-каротидный синдром («синдром сонной артерии»). Его развитие обусловлено тем, что кончик удлиненного и отклоненного кнаружи шилвидного отростка давит на внутреннюю или наружную сонную артерию рядом с бифуркацией общей сонной артерии, раздражает периартериальное симпатическое сплетение и вызывает боли. При раздражении внутренней сонной артерии постоянные боли ощущаются в области лба, глазницы, глаза, то есть в зоне разветвления и кровоснабжения внутренней сонной артерии или ее ветви, в частности, глазничной артерии. Вследствие давления отростка на наружную сонную артерию боли иррадиируют по ее ветвям в область виска, темени, лица (ниже глаза).
Оба синдрома часто не распознаются практическими врачами, и больные многократно и безрезультатно обращаются к разным специалистам. Шиловидный отросток височной кости является первым элементом так называемого шилоподъязычного комплекса, в состав которого входят шилоподъязычная связка и малый рожок подъязычной кости. Основными причинами возникновения шилоподъязычного синдрома считаются удлинение шиловидного отростка височной кости и окостенение или кальцификация шилоподъязычной связки. Оно может быть полным или частичным, одно- или двусторонним, сплошным или с образованием диартрозоподобных сочленений.
До сих пор нет единого мнения о том, какова длина шиловидного отростока височной кости в норме. Так, ранее шиловидный отросток височной кости считался удлиненным, если длина его превышала 30-33 мм. Однако T. Jung и соавт. (2004) на основе массовых ортопантомографий сделали вывод, что средней длиной шиловидного отростока височной кости следует считать 45 мм, причем показатель этот различен в разных возрастно-половых группах (42 мм у женщин моложе 35 лет и 49 мм у мужчин старше 45 лет). По данным Лебедянцева В.В., Шульги И.А., Овчинниковой Н.К. (Научно-практическая конференция оториноларингологов Оренбургской области, 11-я: Тезисы. Оренбург 1998;23-24.), длина шиловидного отростка может колебаться от полного отсутствия (с одной или обеих сторон) до сращения его верхушки с малым рожком подъязычной кости.
В редких случаях удлинение шиловидного отростка (или окостенение шилоподъязычной связки) может достигать такой степени, что верхушка отростка срастается с малым рожком подъязычной кости, образуя подвижное или неподвижное сочленение. Это соединение может быть одно- или двусторонним и таким прочным, что затрудняет выделение органокомплекса шеи при патологоанатомическом вскрытии. Подобные аномалии обычно обнаруживаются в виде случайной находки.
По данным литературы, удлиненные шиловидные отростки достоверно чаще встречаются у больных диффузным идиопатическим скелетным гиперостозом (DISH или болезнь Форестье). Для этой болезни характерна выраженная оссификация связочного аппарата позвоночника в грудном и шейном отделах, что и было отмечено в данном случае.
Шилоподъязычный синдром у некоторых больных развивается и при отсутствии явных аномалий шилоподъязычного комплекса. Это свидетельствует о том, что, кроме механического раздражения тканей шиловидным отростком височной кости, возможны другие механизмы развития заболевания. Одним из них может быть болевая дисфункция мышц, прикрепляющихся к отростку. Причиной ее возникновения могут быть различного рода травмы, в том числе незначительные, например избыточное открытие рта при зевоте или длительных медицинских и стоматологических манипуляциях.
Таким образом, трудности диагностики и неудовлетворительные результаты лечения шилоподъязычного синдрома обусловлены недостатком систематизированных и научно обоснованных данных о его этиологии, патогенезе, клинических проявлениях и патогномоничных симптомах. Изменения шилоподъязычного комплекса встречаются у 20-30% взрослых людей. Однако нет прямой зависимости между размерами отростка и вероятностью возникновения синдрома. Следовательно, развитие шилоподъязычного синдрома обусловлено не только удлинением, но и, вероятно, аномалиями положения и формы отростка, приводящими к нарушениям его взаимоотношения с окружающими анатомическими образованиями.
Диагноз устанавливается по данным анамнеза и результатам клинических исследований. Особенно типично для этого синдрома, когда пальпирующий палец в тонзиллярной ямке или в области шеи встречает препятствие костной плотности и при этом возникает боль, которая постоянно беспокоит больного. Рентгенографическими данными диагноз подкрепляется. Однако случайные находки удлиненного шиловидного отростка у больных, не предъявляющих жалоб на головные боли, не позволяют диагностировать этот синдром, так как у большинства людей удлиненный шиловидный отросток — вариант нормы.
Оказание помощи заключается в применении фонофореза анальгина, гидрокортизона и назначении анальгетических препаратов (анальгина по 0,3 — 0,5 г 2 — 3 раза в день внутрь, пентальгина по 1 таблетке 2 — 3 раза в день внутрь и др.). У больных с шиловидно-глоточным синдромом иногда эффективны инфильтрации кортикостероидами тканей в месте боли: инъекции 30 — 40 мг метилпреднизолона с 3 — 5 мл 0,5 % раствора новокаина в область малого рога подъязычной кости, особенно у людей с обызвествленной шилоподъязычной складкой, трансфарингеальное введение суспензии триамцинолона с лидокаином. Если нет эффекта от консервативного лечения, показана частичная резекция удлиненного шиловидного отростка (дополнительные практические рекомендации [►]).
Дополнительная информация (от 25.02.2014): по материалам статьи «Клиническое наблюдение: невралгия языкоглоточного нерва» И.В. Дамулин, О.Е. Ратбиль, Т.Е. Шмидт, А.Г. Левченко; ГБОУ ВПО «Первый МГМУ им. И. М. Сеченова» Минздрава России, Москва (статья опубликована в журнале «Российский журнал боли» №2’2013:
«Следующей по значимости причиной невралгии языкоглоточного нерва является синдром Eagle (styalgia), связанный с аномалией шиловидного отростка. В клинической практике необходимо учитывать положение и размеры шиловидного отростка. Нормальный шиловидный отросток не длиннее 2,5 — 3 см, в нем выделяют 4 части:
- проксимальную, в виде чаши – барабанно-язычную;
- стилетную – шилоязычную;
- связочную – керато-язычную;
- место у самого рога подъязычной кости – подъязычную.
От отростка начинаются три мышцы: m. stylopharyngeus, m. styloglossus, m. stylohyoideus и две связки: l. stylomandibulare и к малому рогу подъязычной кости – l. stylohyoideus.
Обызвествление шилопо-дъязычной связки обусловливает удлиненение шиловидного отростка. Он может достигать 7,5 см, иногда больше. В этом случае клиническая картина полностью соответствует проявлениям глоссофарингеальной невралгии. Заболевание чаще развивается у мужчин старше 30 лет. Иногда клинические симптомы появляются после тонзиллэктомии вследствие раздражения рецепторов VII, IX, Х пар черепных нервов. Наблюдаются саднение, ощущение инородного тела в горле, тупая боль, отдающая в ухо, особенно при глотании, разговоре. При травматизации языкоглоточного нерва развиваются довольно типичные невралгические пароксизмы. Как правило, подобная аномалия сопровождается дисфункцией височно-нижнечелюстного сустава, а в ряде случаев может осложниться повреждением наружной или внутренней сонной артерии. В случае вовлечения наружной сонной артерии (каротидиния) острая боль из зоны глотки или за углом нижней челюсти распространяется по лицу вверх до глаза, при травматизации внутренней сонной артерии боль распространяется от глазницы до затылка».
Обратите внимание! Раздел 11.8. Международной классификации головных болей — МКГБ-3 (3-е издание, бета-версия, 2013 г.): диагностические критерии головной боли или боли в области лица, связанной с воспалением шилоподъязычной связки (устаревшее название: синдром Игла).
Описание: односторонняя головная боль, сопровождающаяся болью в области шеи, глотки и/или лица, вызванная воспалением шилоподъязычной связки; обычно провоцируется или усиливается при поворотах головы.
Диагностические критерии:
A. Любая головная боль, боль в области шеи, глотки и/или лица, удовлетворяющая критерию С.
B. Рентгенологические доказательства обызвествления или удлинения шилоподъязычной связки.
C. Доказательство причинной связи на основе по крайней мере двух пунктов из следующих:
1) боль провоцируется или усиливается при пальпации шилоподъязычной связки;
2) боль провоцируется или усиливается при повороте головы;
3) боль существенно уменьшается при местном введении анестетика в шилоподъязычную связку или при удалении шилоподъязычной связки;
4) головная боль ощущается с той стороны, где находится воспаленная шилоподъязычная связка.
D. Нет более подходящего диагноза по МКГБ-3.
Комментарий. Головная боль или боль в области лица, связанная с воспалением шилоподъязычной связки, обычно ощущается в области ротоглотки, шеи и/или в области лица, но у некоторых пациентов головная боль носит более диффузный характер.
Читайте также:
1. статья «Факторы патогенеза шилоподъязычного синдрома» И.А. Шульга, В.В. Лебедянцев, И.И. Каган, Н.В. Зайцев, Н.В. Уксукбаева; ГОУ ВПО ОрГМА Минздравсоцразвития РФ (журнал «Российская оториноларингология» №4 (53) 2011) [читать];
2. статья «Гипертрофия шиловидных отростков: симптоматика, диагностика, варианты лечения» С.М. Пухлик, А.П. Щелкунов, кафедра оториноларингологии Одесского национального медицинского университета (health-ua.com, стр. 42 — 43) [читать];
3. статья «Диагностика и хирургическое лечение шилоподъязычного синдрома» А.А. Левенец, А.А. Чучунов, А.Г. Симонов, А.И. Матвеев (журнал «Сибирское медицинское обозрение» №5, том 77, 2012) [читать];
4. статья «Роль шило-каротидного синдрома в развитии диссекции внутренней сонной артерии и инфаркта мозга (обзор литературы, собственное наблюдение)» Барабанова Э.В., Сытый Ю.В.; ГУО «Белорусская медицинская академия последипломного образования», г. Минск, Республика Беларусь; УЗ «Пятая городская клиническая больница», г. Минск, Республика Беларусь (Международный неврологический журнал, №5, 2017) [читать].
Источник