Перелом шиловидного отростка плюсневой кости
Переломы плюсневых костей. Диагностика и лечение
Как и в кисти, I, IV и V плюсневые кости являются подвижными, в то время как II и III сравнительно фиксированы. Максимальная весовая нагрузка в фазу отталкивания при ходьбе приходится на II и III плюсневые кости, и, как правило, именно в этом отделе чаще всего отмечаются стрессовые переломы. Хроническая перегрузка приводит к возникновению микропереломов, которые через продолжительный период времени завершаются ремоделированием кости. Острые эпизоды повторного напряжения через короткие промежутки времени могут привести к появлению стрессовых переломов. Прямая травма или сдавле-ние стопы также приводят к возникновению переломов плюсневых костей. Часто этот механизм вызывает множественные переломы послед-них.
Переломы плюсневых костей классифицируют на основе анатомического принципа и лечебной тактики:
Класс А: перелом шейки плюсневой кости
Класс Б: перелом диафиза плюсневой кости
Класс В: проксимальный перелом V плюсневой кости (перелом Джонса)
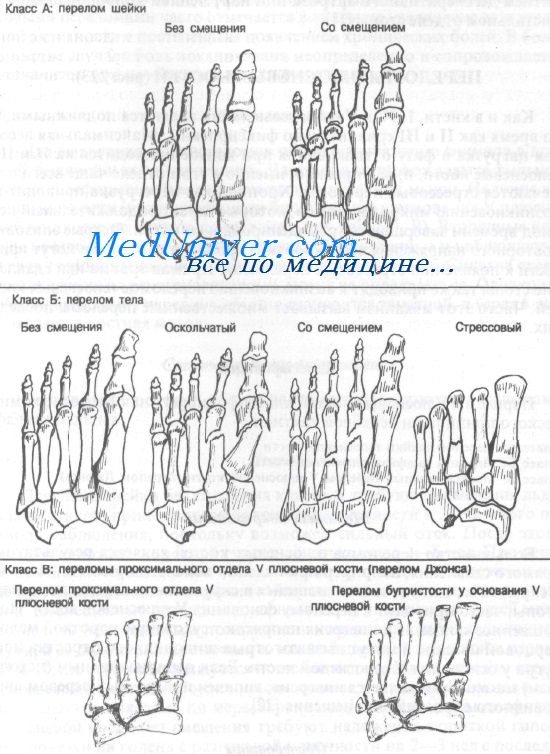
Большинство переломов плюсневых костей является результатом прямого сдавления, например при падении тяжелого предмета на ногу. Непрямой механизм, заключающийся в скручивании переднего отдела стопы, часто приводит к перелому основания V плюсневой кости. Подошвенное сгибание и инверсия напрягают сухожилие короткой малоберцовой мышцы и могут вызвать отрыв шиловидного отростка или бугра у основания V плюсневой кости. Если первоначальным (исходным) механизмом является инверсия, типичен поперечный перелом шиловидного отростка без смещения.
Переломы класса А и Б обычно проявляются болью, припухлостью и болезненностью при пальпации, локализованной над тыльной поверхностью среднего отдела стопы. Давление по оси поврежденной пястной кости усиливает боль. У всех пациентов с подозрением на перелом диафиза или шейки плюсневой кости следует документировать силу и качество пульса на тыльной артерии стопы. Переломы класса Б обычно проявляются болезненностью, локализованной над областью повреждения, и лишь незначительной припухлостью. Анамнез типичен для растяжения связок голеностопного сустава. У больных со стрессовыми переломами часто отмечается в анамнезе увеличение двигательной активности с постепенным появлением хронических болей. В большинстве случаев боль локализована неопределенно и сопровождается незначительной припухлостью и кровоизлияниями.
Для выявления этих переломов обычно достаточно снимков в прямой, боковой и косой проекциях. Часто они сопровождаются тыльной угловой деформацией вследствие тяги внутренних мышц. Наличие везалиевой кости (вторичный центр окостенения) у основания V плюсневой кости можно спутать с переломом. Вторичные центры окостенения, как правило, гладкие, закругленные и наблюдаются с двух сторон; часто они имеют склерозированные края. Сначала стрессовые переломы рентгенологически могут не определяться. Однако через 2—3 нед линия перелома обычно становится заметной, а через 4 нед выявляется костная мозоль.
Переломы плюсневых костей часто сопровождаются переломами фаланг пальцев.
Лечение переломов плюсневых костей
Переломы шейки без смещения класса А требуют применения льда, анальгетиков, приподнятого положения конечности и 24-часового периода наблюдения, поскольку возможен сильный отек. После этого следует наложить короткий гипсовый сапожок на 4—6 нед. При переломах шейки со смещением показаны лед, приподнятое положение конечности, анальгетики и срочное направление к ортопеду для репозиции. Несмещенные переломы диафизов II—V плюсневых костей можно лечить приподнятым положением конечности, прикладыванием пузыря со льдом, анальгетиками и толстой давящей повязкой в первые 24 ч. После этого рекомендуется ношение под передним отделом стопы плюсневой подкладки Томаса и пользование костылями.
Полная весовая нагрузка показана по мере переносимости. Переломы диафиза I плюсневой кости без смещения требуют наложения короткой гипсовой повязки на голень с разгрузкой конечности на 2—3 нед с последующей заменой ее коротким гипсовым сапожком еще на 2 нед. Переломы диафиза II—V плюсневых костей со смещением требуют репозиции. Если направление к ортопеду невозможно, проводят местную анестезию и на пальцы стопы накладывают дистракционный аппарат. Противовытяжение за дистальный отдел большеберцовой кости осуществляется грузами. После репозиции от кончиков пальцев до заднего отдела стопы накладывают гипс без подстопника. В этот момент прекращают противовытяжение и гипсовую повязку продолжают до бугристости большеберцовой кости. Настоятельно рекомендуются снимки после вправления. Через 4 нед показана смена гипсовой повязки на гипсовый сапожок еще на 3—4 нед. Переломы I плюсневой кости со смещением требуют направления к ортопеду для репозиции. При невозможности этого должна быть предпринята закрытая репозиция по вышеописанной методике. При успешном ее выполнении следует наложить гипсовую повязку сроком на 6 нед. При переломах, не поддающихся закрытой репозиции, может потребоваться открытый метод вправления.
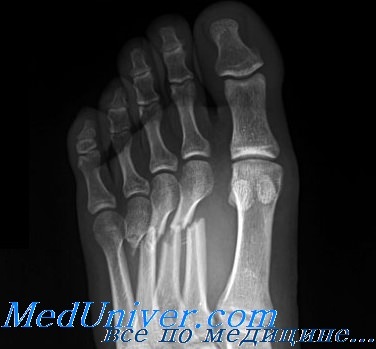
Отрывной перелом класса В у основания V плюсневой кости без смещения требует наложения давящей повязки с нагрузкой на конечность по мере переносимости. Больным с сильными болями может помочь ношение короткого гипсового сапожка в течение 3 нед. Затем показано ношение супинатора для поддержки свода стопы. Следует быть внимательным, чтобы не спутать поперечный перелом проксимального отдела диафиза V плюсневой кости с переломом Джонса, проходящим через ее бугристость. Поперечные переломы, располагающиеся выше бугристости, имеют совсем иной прогноз и лечение. При них наблюдается высокая частота замедленного сращения и несращения.
Аксиома: поперечный перелом основания V плюсневой кости не следует путать с переломом Джонса, проходящим через ее бугристость. Лечение и прогноз для этих переломов различные.
Поперечные переломы проксимального отдела диафиза V плюсневой кости лечат иммобилизацией в коротком гипсовом сапожке. Прогноз в этих случаях сомнителен и вероятность замедленного сращения и несращения высока.
Осложнения переломов плюсневых костей
При переломах шейки или диафиза плюсневых костей с поперечным или угловым смещением часто развивается подошвенный кератоз. Поэтому показано раннее направление к ортопеду. Поперечные переломы проксимального отдела V кости или переломы диафиза остальных плюсневых костей часто осложняются несращением и по этой причине требуют направления к специалист.
— Вернуться в раздел «травматология»
Оглавление темы «Переломы костей голени, стопы»:
- Переломы диафиза большеберцовой и малоберцовой костей. Диагностика и лечение
- Переломы (травмы) голеностопного сустава. Классификация, диагностика и лечение
- Переломы бугра и отростков пяточной кости. Классификация, диагностика и лечение
- Переломы тела пяточной кости. Диагностика и лечение
- Малые переломы таранной кости. Диагностика и лечение
- Большие переломы таранной кости (голоки, шейки, тела). Диагностика и лечение
- Вывихи таранной кости. Диагностика и лечение
- Перелом ладьевидной кости. Классификация, диагностика и лечение
- Перелом кубовидной или клиновидных костей. Диагностика и лечение
- Переломы плюсневых костей. Диагностика и лечение
Источник
Перелом 5-й плюсневой кости | Фото до и после, операция, отзывы, лечение, реабилитация и восстановление

Переломы тела и головки 5-й плюсневой кости мало примечательны, так как их диагностика и лечение подчиняются тем же признакам что и переломы других малых плюсневых костей. Особый интерес представляет собой перелом основания 5-й плюсневой кости, так как он имеет ряд принципиальных отличий. Перелом основания 5-й плюсневой кости часто встречаемая травма.
В зависимости от механизма повреждения существуют 3 основных зоны локализации перелома. При форсированной инверсии стопы происходит перелом в первой зоне, при форсированной аддукции стопы во второй зоне, при постоянно повторяющейся перегрузке в третьей зоне.
Также перелом основания 5 плюсневой кости часто ассоциирован с повреждениями в суставе лисфранка, разрывах латерального комплекса связок.
Анатомия 5-й плюсневой кости
Выделяют 5 основных анатомических областей пятой плюсневой кости: бугристость, основание, диафиз, шейка, головка. К основанию крепятся сухожилия короткой и длинной малоберцовых мышц, третья малоберцовая мышца крепится к проксимальной части диафиза.
Кровоснабжение осуществляется диафизарной и метафизарной ветвями, вторая зона является областью водораздела этих ветвей, по этой причине переломы во второй зоне склонны к несращению.
Классификация переломов основания 5-й плюсневой кости
| Зона перелома | Описание | Рентгенограммы |
| Зона 1 (псевдо-перелом Jones) | Перелом бугорка. Отрывной перелом, происходит из-за избыточно длинной подошвенной связки, латерального пучка подошвенной фасции или резкого перенапряжения малоберцовых мышц. Несращения встречаются редко. | |
| Зона 2 (перелом Jones) | Зона метафизарно-диафизарного перехода. Переходит на предплюсне-плюсневый сустав. Плохо кровоснабжаемая зона. Высокий риск несращения. | |
| Зона 3 | Проксимальный перелом диафиза. Располагается дистальнее межплюсневого сочленения. Стресс-перелом у бегунов. Ассоциирован с кавоварусной деформацией и сенсорными нейропатиями. Высокий риск несращения. |
Симптомы перелома основания 5-й плюсневой кости
Боль по наружному краю стопы, усиливающаяси при нагрузке весом тела.
При пальпации стандартные боль, крепитация, патологическая подвижность, хотя последние два симптома могут отсутствовать при неполном переломе или переломе без смещения. Боль усиливается при эверсии стопы.
Для инструментальной диагностики применяются ренгтгенография в прямой, боковой и косых проекциях, в редких случаях КТ и МРТ.
Лечение переломов основания 5-й плюсневой кости
Лечение переломов 1-й зоны чаще всего консервативное. Накладывается гипс или используется жёсткий ортез, которые позволяют ходить с полной нагрузкой непосредственно после травмы. Иммобилизация на протяжении 3 недель, после чего рекомендуется ношение специальной обуви с жёсткой подошвой. Некоторая болезненность при нагрузке сохраняется до 6 месяцев.
При переломах во второй и третьей зоне без смещения отломков, требуется более длительная иммобилизация: 6-8 недель. Нагрузку на ногу при этом следует полностью исключить (ходьба на костылях). После появления рентгенологических признаков сращения возможен переход на обувь с жёсткой подошвой.
Учитывая высокий риск несращения при переломах во 2 и 3 зонах рекомендовано оперативное лечение.
Это связано с тем что в 25% случаев острых переломов и в 50% случаев хронических переломов (с выраженной периостальной реакцией и склерозом внутрикостного канала) в зонах 2 и 3 при лечении методом гипсовой иммобилизации сращения не происходит.
При оперативном лечении переломов в зонах 2 и 3 чаще всего применяется внутрикостный остеосинтез при помощи компрессирующего винта. Желательно использовать винты большого диаметра (6-6,5мм) для создания адекватной компрессии и исключения ротационной нестабильности.
Применяется две различные техники: в одной винт вводится строго по ходу интрамедуллярного канала, перед этим необходимо тщательно рассверлить канал и пройти его при помощи мечика, чтобы при введении винта не произошло перелома диафиза.
При этом нельзя использовать винты большой длинны, так как возможен перелом стенки диафизарного канала в более узкой шеечной части кости. Вторая техника подразумевает введение винта перпендикулярно плоскости перелома с выходом через переднемедиальную кортикальную пластинку диафиза. При этом так же необходимо рассверлить канал и пройти его мечиком.
В ряде случаев возникает необходимость накостного остеосинтеза с использованием костнопластического материала.
В качестве костно-пластического материала может быть использовано губчатое вещество из гребня подвздошной кости, проксимального мыщелка большеберцовой кости или костноиндуктивный материал на основе трикальцийфосфата.
Для остеосинтеза в этих случаях может быть использована как внутрикостная фиксация компрессирующим винтом, так и накостный остеосинтез пластиной.
Если вы – пациент, и предполагаете, что у вас или ваших близких может быть перелом основания 5-й плюсневой кости и вы хотите получить высококвалифицированную медицинскую помощь, вы можете обратиться к сотрудникам центра хирургии стопы и голеностопного сустава.
Если вы врач, и у вас есть сомнения в том что вы сможете самостоятельно решить ту или иную медицинскую проблему связанную с переломом основания 5-й плюсневой кости, вы можете направить своего пациента на консультацию к сотрудникам центра хирургии стопы и голеностопного сустава.
Источник: https://ortoweb.ru/%D0%9B%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D0%B5/%D0%A1%D1%82%D0%BE%D0%BF%D0%B0/%D0%9F%D0%B5%D1%80%D0%B5%D0%BB%D0%BE%D0%BC+5-%D0%B9+%D0%BF%D0%BB%D1%8E%D1%81%D0%BD%D0%B5%D0%B2%D0%BE%D0%B9+%D0%BA%D0%BE%D1%81%D1%82%D0%B8
Перелом стопы – закрытый и открытый перелом плюсневой и ладьевидной кости стопы, реабилитация

Симптомы перелома ладьевидной кости запястья и ступни недостаточно ярко выражены, поэтому только своевременное проведение комплексной диагностики может предотвратить появление каких-либо дополнительных осложнений.
Признаки перелома кости запястья
Для данного повреждения характерны:
- отечность поврежденного места, распространяющаяся в последующем на прилегающие участки;
- болезненные ощущения с тыльной стороны запястья;
- усиление боли при движении лучезапястного сустава либо при внешнем воздействии на поврежденную область;
- нарушение функциональности руки;
- наличие кровоподтека в месте повреждения;
- сильная боль при оказании давления в точке, расположенной чуть ниже шиловидного отростка лучевой кости;
- возникновение болевых ощущений при надавливании вдоль оси первого и второго пальцев;
- ощущение хруста при движении;
- невозможность сжатия пальцев в кулак из-за боли в области анатомической табакерки (зона между отведенным большим и указательным пальцем);
- ограничение движения при активном либо пассивном отведении кисти в сторону большого пальца.
Вот как выглядит такое повреждение:
Признаки перелома стопы
Наблюдаются следующие симптомы перелома ладьевидной кости стопы:
- острая боль, появляющаяся сразу после повреждения и не позволяющая делать упор на травмированную ногу;
- невозможно повернуть ступню кнаружи;
- отечность, кровоподтек в поврежденном месте;
- слышен хруст (крепитация) при пальпации ступни (в случае смещения фрагментов);
- нарушение нормальной формы ступни (при смещении фрагментов).
Данный перелом выглядит так:
Возможные причины
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Переломы костей ступни в большинстве случаев наблюдается у взрослых людей и составляют примерно 2-5% от общего числа всех травм. Интересен тот факт, что, по наблюдениям врачей, правая нога намного чаще подвергается переломам, чем левая.
Так как стопа состоит из большого количества мелких костей, повреждение одной из них может спровоцировать нарушение структуры и деятельности других, поскольку все они тесно связаны между собой. Осуществляя лечение, следует не забывать об этом и использовать комплексную терапию.
Лечение перелома ладьевидной кости
В ходе лечения решаются следующие задачи:
- снятие болевых ощущений, отечности;
- правильное сопоставление костных фрагментов;
- использование медикаментов и проведение процедур для эффективного срастания поврежденной конечности;
- полное восстановление функциональности ступни.
Подробнее про то как лечить перелом стопы читайте тут.
Как лечить перелом ладьевидной кости стопы и запястья, решает врач. Выбор метода зависит от характера и тяжести травмы, а также от общего состояния здоровья пациента.
Лечение травмы стопы
Способ лечения напрямую зависит от характера повреждения. Вот самые распространенные варианты лечения:
- перелом, не осложненный смещением фрагментов кости, лечится путем наложения на поврежденную ногу (от ступни до колена) фиксирующей повязки с металлическим подошвенным супинатором;
- перелом с небольшим смещением лечится путем ручного сопоставления костных фрагментов (под общей либо внутрикостной анестезией) с последующей рентгенографической проверкой правильности проведенных манипуляций и наложением гипсовой повязки;
- переломовывих со значительным смещением костных отломков лечится путем вправления костей с помощью аппарата Черкес-Заде. При этом для сопоставления и фиксации смещенных отломков в правильном положении через головки плюсневых костей и пяточную кость вводятся две спицы, затем накладывается гипс;
- острое травматическое повреждение либо повреждение костного бугорка с сильным смещением фрагментов лечат путем проведения операции открытой репозиции. При этом поврежденную кость открывают, обломки укладывают в правильном положении и затем фиксируют их с помощью специальных штифтов. Как и в предыдущих случаях, операцию завершают наложением гипса.
Медикаментозное лечение заключается в применении анальгезирующих, противовоспалительных, бактерицидных (при открытом повреждении) средств, а также препаратов, содержащих железо, кальций и магний. Кроме того, эффективным является употребление иммуномодулирующих лекарственных средств, БАДов и витаминных комплексов.
После снятия фиксирующей повязки для уменьшения боли, отечности, активно применяют гели, крема, мази местного действия.
Лечение травмы запястья
Лечение травмы ладьевидной кости запястья проводится консервативным либо оперативным путем.
В случае неосложненного перелома от середины предплечья до пальцев руки накладывают повязку из гипса. Кисть при этом фиксируют так, чтобы она слегка разгибалась, а пальцы были чуть-чуть согнуты. Параллельно назначают прием противовоспалительных, анальгезирующих средств.
В случае осложненного перелома: открытой травмы, травмы со смещением и пр., – проводят операцию, в ходе которой фрагменты соединяют с помощью специальных приспособлений. После этого накладывают гипсовую повязку. Если в момент получения травмы повреждены сухожилия либо сосуды, то их сшивают.
Реабилитация при переломе ладьевидной кости
Важно! В период ношения гипса при переломе ладьевидной кости нельзя допускать даже минимальную нагрузку на поврежденную конечность.
Восстановление кисти после травмызаключается в проведении следующих мероприятий:
- массажа;
- электрофореза;
- лечебной физкультуры;
- УВЧ-терапии (воздействии ультравысокими частотами на поврежденную область);
- ванночек с морской солью.
Реабилитационные процедуры помогают сократить время восстановления после травмы за счет ускорения метаболизма, уменьшения отечности, воспаления тканей.
Источник: https://pol5.ru/ortopediya/perelom-kostej-stopy-foto.html
Ортез при переломе 5 плюсневой кости: как подобрать и носить?

Эдуард Свитич – врач ортопед-травматолог
Переломы 5-й плюсневой кости – достаточно частая травма, в вопросах лечения которой есть много нюансов. Неправильное лечение повреждения на первый взгляд маленькой косточки иногда приводит к тяжелым нарушениям.
Иногда при очевидной необходимости фиксации перелома это почему-то не делается, иногда же ситуация обратная: при возможности назначения легкого ортеза стопа необоснованно заковывается в тяжелый давящий гипс.
Представленные в «Медтехника Ортосалон» ортезы отвечают всем требованиям правильного фиксатора: они легкие, анатомичные, дышащие и удобные. Ожидаемый позитивный эффект такие устройства дают как при консервативном лечении травмы, так и в послеоперационном периоде. На том, какие бывают переломы плюсневой кости, как их заподозрить и чем лучше лечить, подробнее остановимся далее.
Разновидности переломов
Плюсневые кости – часть скелета, которая является «фундаментом» пальцев стопы. Именно с головкой плюсневой кости связана фаланга пальца. 5-я плюсневая кость расположена на наружном крае стопы, ее костный выступ – шиловидный отросток – достаточно легко прощупать под кожей. Эта косточка имеет несколько особенностей:
- Головка 5-й плюсневой кости – одна из трех точек опоры стопы. Во время ходьбы на этот крошечный участок давит как минимум треть веса тела.
- К основанию, а точнее, шиловидному отростку косточки крепится короткая малоберцовая мышца и прочная связка. При отклонении стопы кнутри эти структуры натягиваются и тянут за собой плюсневую кость.
После травм или перегрузок может ломаться головка, диафиз (тело) или основание кости. Из-за ряда особенностей чаще всего возникает перелом в основании косточки – наиболее широкой ее части. В таком случае наиболее характерными являются два вида травмы:
- перелом Джонса или перелом танцора – типичный перелом основания, более неблагоприятный из-за плохого кровообращения в этом участке;
- перелом шиловидного отростка – отрыв небольшого участка кости, более благоприятный из-за хорошего кровообращения и небольшой нагрузки.
Причины травмы
Переломы основания 5-й плюсневой кости бывают травматическими и стрессорными.
Травматический перелом – следствие одномоментной перегрузки кости при падении, прыжке, подворачивании стопы. При отрывном переломе шиловидный отросток отрывается тягой мощного сухожилия и связки. Диафиз косточки может ломаться при падении на него тяжелого предмета или потере равновесия, во время чрезмерной нагрузки на наружный край стопы.
Интересно, что так называемый перелом танцора впервые был описан английским травматологом Джонсом еще в 1902 году.
Травму доктор получил во время танцев и сначала считал, что повредил связку или сухожилие. Сделав рентгенограмму, он обнаружил наличие перелома в основании 5-й плюсневой кости.
Все это врач описал в статье для медицинского журнала, после чего такой травме было присвоено имя Джонса.
Стрессорный перелом – следствие перегрузки опорно-двигательного аппарата. При этом микроповреждения накапливаются, а «трещина» формируется постепенно. Этот тип травмы характерен для спортсменов, людей физического труда, военнослужащих. Иногда состояние остается не замеченным, а его последствия выявляются при обследовании по совершенно другому поводу.
Симптомы перелома 5-й плюсневой кости
В момент перелома можно услышать хруст, ощущается резкая боль. Стопа может сильно отекать, реже отек и болезненность располагаются лишь в проекции основания косточки. Наступать на ногу, шевелить стопой или прикасаться к ней также больно. Без рентгенограммы бывает сложно отличить такую травму от банального надрыва связок или серьезного ушиба.
Симптомы стрессорного перелома часто нечеткие. Может беспокоить ноющая боль, незначительный отек по наружному краю стопы. Когда прочность кости снижается до минимума, может происходить полный перелом с типичной картиной острой травмы: резкой болью, отеком, нарушением функции стопы. Как и в случае травматического перелома при диагностике не обойтись без рентгенографии.
Варианты лечения
Легче всего переносится отрывной перелом шиловидного отростка. Как правило, стопу фиксируют гипсовой повязкой или полимерным ортопедическим сапожком на срок от 2-х до 4-х недель.
Если болевой синдром незначителен, и пациент не занимается тяжелым физическим трудом или спортом, допустима ранняя нагрузка в ортезе – ходьба с опорой на поврежденную ногу.
У спортсменов из-за повышенных требований к состоянию стоп лечение более строгое, иногда включает операцию – остеосинтез.
Из-за плохого кровообращения и большой нагрузки при ходьбе перелом основания плюсневой кости (перелом Джонса) срастается крайне плохо. Нередким осложнением является образование ложного сустава, вторичное смещение отломков.
Сроки иммобилизации варьируют от 6-ти до 12-ти недель.
Если в течение первого месяца в ортезе или гипсе признаков сращения незаметно, рекомендуется оперативное сопоставление отломков с дальнейшей фиксацией винтом, спицей или пластиной.
Ортез при переломе 5-й плюсневой кости
При любых переломах 5-й плюсневой кости стоит обязательно фиксировать стопу на тот или иной срок.
Стандартные гипсовые повязки обладают рядом недостатков: они тяжелые, преющие, на них нельзя наступать, нет доступа к коже или послеоперационной ране.
Современные полимерные ортезы для голеностопа лишены таких недостатков и отличаются яркими преимуществами. Они легкие, удобные, их несложно снимать и фиксировать вновь, есть возможность полноценной ходьбы при разрешении доктора.
Чаще всего для лечения переломов плюсневых костей назначаются короткие ортопедические сапожки. Эти ортезы надежно фиксируют стопу и обеспечивают полный покой в месте перелома.
Наличие съемной пластины с ремешками позволяет легко «раскрывать» ортез для регулярного ухода и наблюдения за кожей.
Подошва изделия имеет слегка выгнутую форму для обеспечения естественного алгоритма шага в случае разрешения полной нагрузки.
Дополнительной опцией в таких ортезах являются пневматические шины. Они представляют собой две симметричные подушечки, расположенные по бокам пятки и голеностопного сустава.
С помощью небольшого насоса-груши есть возможность увеличивать или уменьшать объем этих шин, меняя степень фиксации и компрессии тканей.
Таким образом удается добиться максимально надежной и комфортной фиксации, адаптироваться к нарастающему или спадающему отеку.
Иногда доктор может отдать предпочтение высокому ортопедическому сапогу – устройству, более существенно фиксирующему область голеностопного сустава.
Несмотря на большие габариты, такой ортез имеет ненамного больший вес благодаря продуманной конструкции и уникальному составу полимерных пластин. После успешного выздоровления для уменьшения возможных болей и отека эффективны эластичные бандажи для стопы и голеностопа.
Они препятствуют отечности тканей, мягко массажируют ткани и стимулируют функцию мышц-стабилизаторов стопы для профилактики повторной травмы.
Источник: https://ortosalon.ua/blog-ortez-pri-perelome-5-plyusnevoj-kosti-kak-podobrat-i-nosit
Источник