Перелом височной теменной кости с переходом на основание
Построение нейрохирургического диагноза при ЧМТ имеет восходящий тип – от описания тяжести поражения головного мозга к описанию наружных проявлений травмы. Над головным мозгом располагается твердая мозговая оболочка (ТМО), при повреждении которой ЧМТ носит название проникающей. Типичным примером открытой проникающей ЧМТ является огнестрельное ранение.
Следует иметь в виду, что термин «открытая» не является синонимом «проникающая». Действительно, проникающая травма может быть и закрытой. Височная кость, особенно, у женщин является очень тонкой. Допустим, удар по ней резиновой дубинкой, которая находится на вооружении у полиции и охраны, может привести к вдавленному перелому височной кости без повреждения кожных покровов. Один из костных отломков, приняв косое положение, может повредить ТМО. В этом случае следует поставить диагноз: закрытая проникающая ЧМТ.
Над ТМО расположены кости черепа. Классификация переломов костей черепа представлена на рисунке 60.
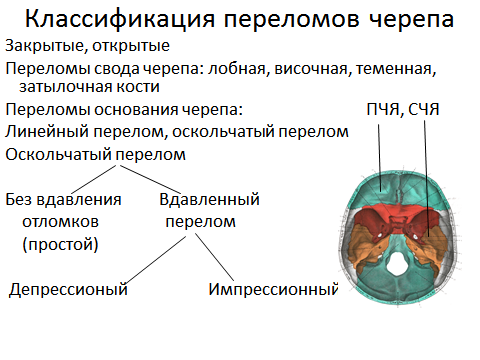
Рис. 60. Классификация переломов костей черепа
Выделяют закрытые и открытые переломы черепа (см. открытая ЧМТ стр. 34), конвекситальные (convex – свод черепа) переломы, которые, в свою очередь, классифицируются по принадлежности к той или иной кости. При формулировке диагноза необходимо учитывать, что свод черепа состоит из двух височных, двух теменных, одной лобной и одной затылочной костей. Поэтому в диагнозе выставляется перелом левой височной, правой теменной кости, но лобной кости слева, затылочной кости справа. Переломы основания (базальные): передней черепной ямки (ПЧЯ) (рис. 61) и средней черепной ямки (см. открытая ЧМТ стр. 34) (рис. 62). Задняя черепная ямка (ЗЧЯ) формируется затылочной костью, поэтому правильнее относить ее перелом к конвекситальным. Выделяют также линейный перелом (перелом-трещина) (рис. 61) и оскольчатый перелом. Оскольчатый перелом может быть простым (без вдавления отломков) и вдавленным. Вдавленные переломы разделяются на импрессионные и депрессионные.
Неоценимое значение в диагностике переломов черепа имеет рентгенологическое обследование черепа (краниография). Рентгенограммы черепа обязательно проводятся всем больным, даже тем, кто имеет легкую ЧМТ. Рентгенография черепа проводится в двух проекциях (фасный и профильный снимок), так как в каждой из проекций имеются свои «слепые» зоны. Так в фасной проекции хорошо видны лобная и затылочные кости, но «слепыми» зонами являются височная и теменная кости. В боковой (профильной) проекции хорошо визуализируются височная и теменная кости, в то время как затылочная и лобная кости являются «слепыми» зонами. Краниограммы линейных переломов костей черепа приведены на рисунке 63.
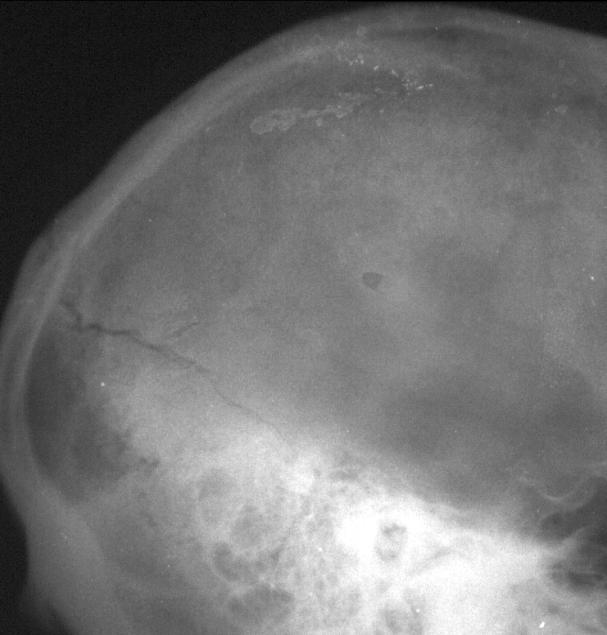
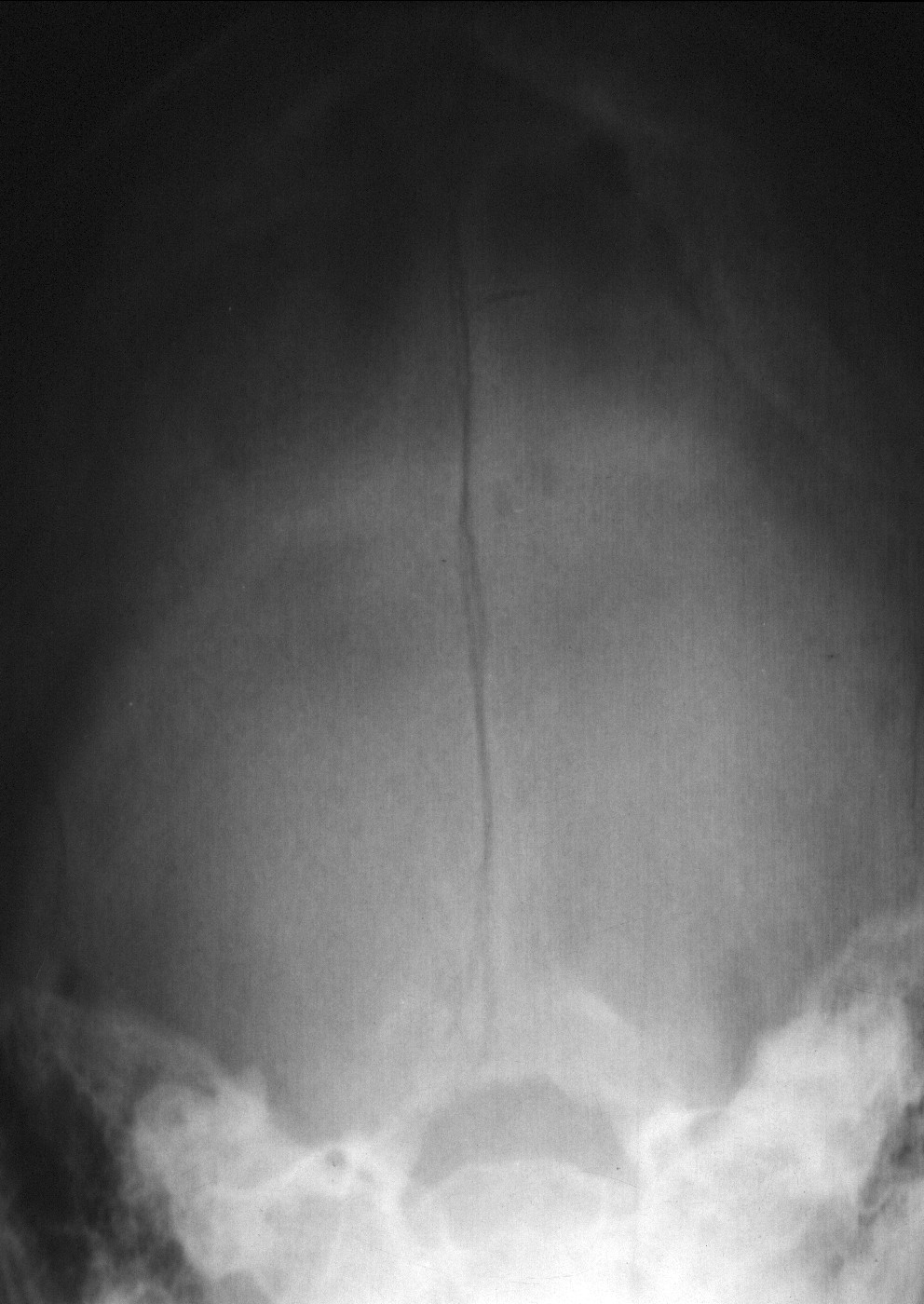
Рис. 63. Слева – линейный перелом правой теменной и височной костей с переходом на основание СЧЯ (отоликворея). Справа – перелом затылочной кости с переходом на большое затылочное отверстие
При чтении краниограмм очень важно дифференцировать переломы с естественным рисунком костей черепа. Дело в том, что на рентгенограммах определяется сосудистый рисунок, во-первых, это борозды a. meningea media (рис. 46), а во-вторых, рисунок диплоидных вен (рис. 64), который у некоторых людей выражен очень ярко. При проведении дифференциального диагноза необходимо учитывать, что контуры перелома четкие и не имеют характерного для сосудистого рисунка дихотомического разветвления. Рентгеновское изображение перелома также может иметь двухконтурность (рис. 63, справа), кроме того окончание линии перелома как бы свивается в косу (симптом девичьей косы).
На обычных краниограммах невозможно диагностировать переломы основания черепа из-за многоконтурного и сложного его рисунка. В этом случае на помощь приходят современные методы нейровизуализации, среди которых неоспоримое первенство принадлежит компьютерной томографии в режиме «костного окна» (рис. 65).
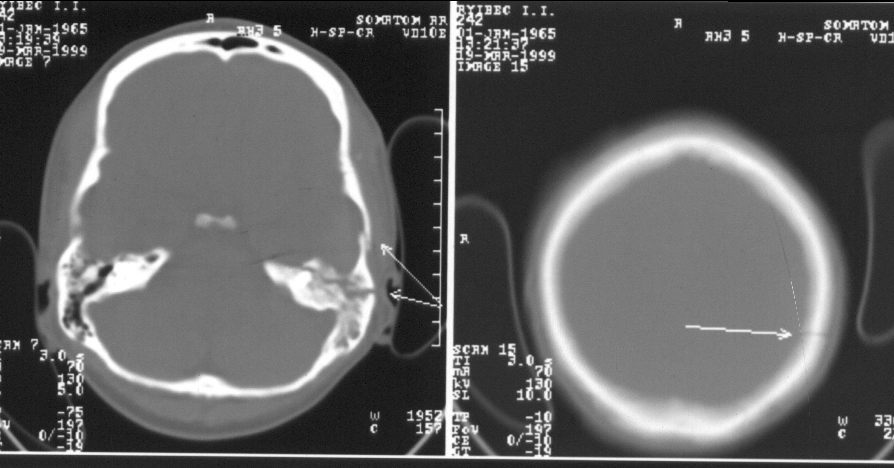
Рис. 65. Перелом левых (см. примечание к рис. 38) теменной и височной костей с переходом на пирамиду височной кости
Механизмы образования линейных и оскольчатых переломов различны. Линейные переломы возникают при ударах головой о неограниченно большую поверхность (падения с ударом головой о твердое покрытие, удары головой о стену и т.д.). Возникновение оскольчатых переломов (рис. 66) связано с локальным приложением травмирующего воздействия и, если сила этого воздействия велика, то образуются вдавленные оскольчатые переломы (рис. 67).
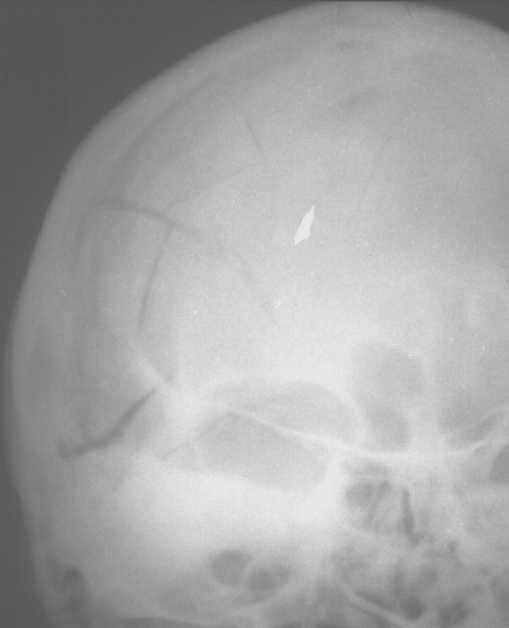
Рис. 66. Простой оскольчатый перелом правых теменной и височной костей
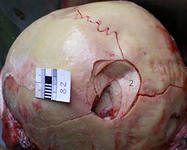
Рис.67. Вдавленный оскольчатый перелом
При импрессионных вдавленных оскольчатых переломах отломки не теряют связи с окружающими неповрежденными костями (рис. 68), в то время как при депрессионных переломах эта связь отсутствует (рис. 69).
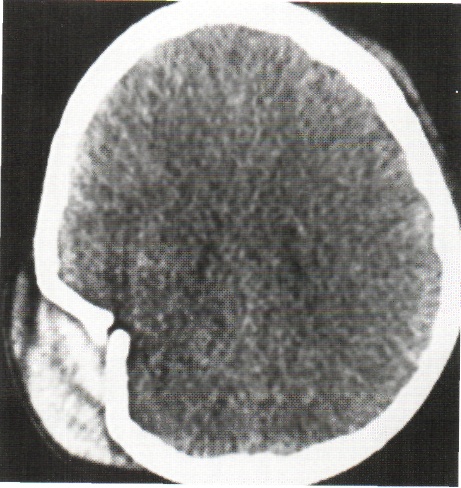
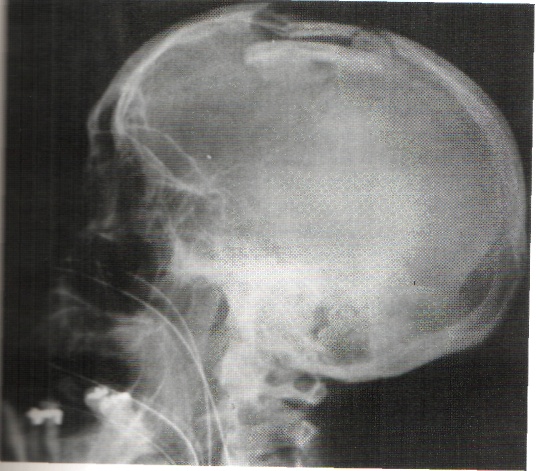
Рис. 68. Импрессионный вдаленный Рис. 69. Депрессионный вдавленный перелом перелом
Такое разделение вдавленных переломов имеет практическое значение. Все вдавленные переломы требуют хирургической обработки. При импрессионном переломе в ходе оперативного вмешательства рядом с зоной перелома накладывается фрезевое отверстие, через которое под отломки заводится лопатка Буяльского (рис.70) и проводится репозиция отломков. Эта тактика абсолютно недопустима при депрессионных переломах, так как, манипулируя подобным образом можно повредить острыми краями отломков, если они еще не повреждены, подлежащие ТМО и головной мозг. При депрессионных переломах проводится резекция отломков с формированием трепанационного дефекта.
Над костями черепа находятся кожные покровы. Учитывая восходящий принцип построения диагноза ЧМТ, внешние проявления травмы формулируются в конце диагноза. К ним относятся ушибленные, рваные, скальпированные, рубленные раны (рис. 71). Подкожные, подапоневротические гематомы и кровоизлияния. К наружным проявлениям относятся назоликворея и отоликворея, которые также описываются в конце диагноза.
В ситуации, когда имеется ликворея и кожные проявления травмы, при формулировке диагноза ликворея занимает место перед ними, так как при ликворее у пострадавшего имеет место ОЧМТ, следовательно, этот признак является диагнозообразующим. Приводим алгоритм построения развернутого нейрохирургического диагноза (рис. 72).

Рис. 72. Алгоритм формулировки диагноза при ЧМТ
На первом месте ставится аббревиатура ЗЧМТ или ОЧМТ. На второй позиции располагается тяжесть повреждения головного мозга. При ушибах головного мозга тяжелой степени, сопровождающихся компрессией, диагноз сдавления располагается на третьем месте. Все интракраниальные гематомы сопровождаются развитием субарахноидального кровоизлияния. Поэтому при сдавлении головного мозга САК занимает четвертое место в диагнозе. Когда у пациента имеется ушиб средней степени тяжести, то САК описывают на третьем месте. Далее формулируются костные повреждения и на последнем месте располагаются наружные проявления ЧМТ. Если у пациента имеется субдуральная гематома, которая растекается над всем полушарием (см. субдуральная гематома, стр. 76), то указывается сторона ее локализации (рис. 72). В тех случаях, когда компрессия головного мозга обусловлена локальными эпидуральными или внутримозговыми гематомами, в диагнозе необходимо указывать их топическую локализацию (лобная, височная доля и т.д.).
Свои клинические особенности имеют переломы основания черепа. Эти особенности определяются тем, что по основанию черепа к мозгу проходят черепные нервы.
В ПЧЯ – обонятельный и зрительный, в СЧЯ – кохлеовестибулярный и лицевой нервы (рис. 73).
Переломы основания ПЧЯ могут сопровождаться повреждением обонятельных нервов (аносмия). При переломе крыши орбиты может пострадать зрительный нерв, вследствие чего развивается амавроз (слепота). Одним из характерных симптомов перелома ПЧЯ является симптом «поздних очков» параорбитальные гематомы появляющиеся на 2 – 3 сутки после травмы. Их развитие обусловлено переломом крыш обеих орбит. При этом сгустки крови исходно локализуются в ретробульбарной клетчатке. На 2 – 3 сутки они начинают лизироваться и разжижаться, оттекая к жировой клетчатке и коже век, и имбибируют их. Поэтому параорбитальные гематомы имеют вид «отцветающей» гематомы (рис. 74).
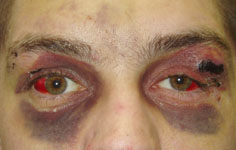
Рис. 74. Симптом поздних очков при переломах ПЧЯ
Абсолютным признаком перелома ПЧЯ, однако, является назоликворея.
При переломах СЧЯ может повреждаться преддверно-улитковый нерв, вследствие чего появляется односторонняя гипоакузия или глухота. При поражении лицевого нерва у больных развивается парез лицевой мускулатуры, который имеет периферический тип. Для перелома СЧЯ характерен симптом Биттля (парамастоидальное кровоизлияние). Однако абсолютным признаком перелома СЧЯ считается отоликворея (рис. 75).
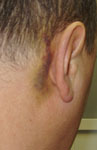
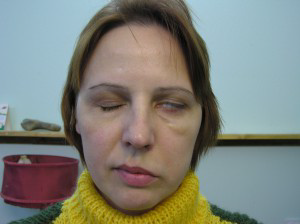
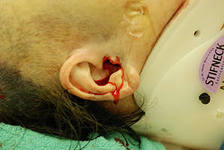
Рис. 75. Симптомы перелома СЧЯ (симптом Биттля, парез лицевой мускулатуры, отоликворея)
Необходимо еще раз подчеркнуть неоценимое значение компьютерной томографии в режиме «костного окна» для диагностики переломов основания черепа.
Источник
КТ и МРТ диагностика перелома черепа
Общая характеристика
Перелом черепа — нарушением целостности кости травматического повреждения

Рис.1 Линейный перелом чешуи затылочной кости слева (стрелка).

Рис.2 Линейный перелом правой затылочной кости с небольшим смещением и плащевидной субдуральной гематомы(стрелка).
Перелом свода черепа
Симптом “молнии” характерен для перелома свода черепа (две белые стрелка рис.3), сопутствующий отек мягких тканей и гематома мягких тканей (стрелка рис.3а). Линия перелома может раздваиваться, но не имеет ветвления в отличии от борозд артерий, древовидно ветвящихся и сужающихся вверх (рис.4). “Ступенька” в месте расхождения отломков при вдавленном переломе (стрелки рис.3в).

Рис.3 Перелом затылочной кости справа (стрелка). Симптом «молнии» при линейном переломе затылочной кости срединно (стрелки). Вдавленный множественный перелом левой височной кости (стрелки).

Рис.4 Перелом чешуи затылочной кости, перелом основания затылочной кости и перелом через верхушку пирамиды правой височной кости (стрелки). Линейный перелом правой височной с переходом на правую половину лобной кости. Линейный перелом правой височной кости с наличием субарахноидального кровоизлияния (стрелки).
Перелом основания черепа
Перелом основания черепа чаще является продолжением линии перелома свода (стрелка рис.5), показано распространение на пирамиду височной кости (головка стрелки рис.5). На рис прохождение линии перелома по чешуе левой затылочной кости с распространением на мыщелок(белые стрелки на рис.5).

Рис.5

Рис.6 Линейный перелом правой височной кости на МРТ и на КТ, а так же наличие горизонтального уровня крови в левой половине пазухи основной кости (жёлтые стрелки).
Травматическое кровоизлияние в ячейки височной кости (стрелка рис.7б), причиной которой стал линейный перелом височной кости, распространяющийся по чешуе височной кости на основание черепа. Перелом основания черепа, проходящий через клиновидную кость может привести к повреждению костных сосудов или пещеристого синуса, с кровоизлиянием в полость ее пазухи (стрелки рис.7а). Переломы основания черепа могут острыми краями травмировать глазодвигательные нервы и являться причиной расходящегося косоглазия (рис.7а), однако причиной подобного расстройства так же может являться повреждение среднего мозга.

Рис.7 Перелом височной кости с кровоизлиянием в воздухоносные ячейки и перелом основания черепа с кровоизлиянием в полость пазухи основной кости.
Виды переломов мозгового черепа
- Линейный перелом

Рис.8 Общий вид линейного множественного перелома правой затылочной кости и правой височной кости на КТ в обработке SSD. Линейный протяжённый перелом правой затылочной кости на 3D реформате (стрелка). Линейный перелом правой височной кости на МРТ с подапоневротической гематомой (стрелка).

Рис.9 Линейный протяжённый перелом правой височной кости на КТ в обработке SSD и VRT. Вертикальный протяжённый перелом чешуи лобной кости, слепо заканчивающийся в области глабеллы (реконструкция выполнена с изображений с толстым срезом — обуславливает наличие ступенчатых артефактов на VRT).
Огнестрельный перелом
Последствие оскольчатого ранения с образованием костного детрита в левой лобной области (белая стрелка рис.10) и глиоза на протяжении слепого раневого канала в левой лобной области и базальных ядрах слева (белые стрелки рис.10). Металлический осколок (жёлтые стрелки рис.10) в левой затылочной доле с типичными признаками звездчатых артефактов и артефактов выпадения сигнала в непосредственной его близости.

Рис.10
Вдавленный импрессионный перелом
Перелом конусовидной формы с погружением отломков в полость черепа, возникает при ударе орудием с угловой травмирующей поверхностью.

Рис.11 Вдавленный оскольчатый перелом правой теменной кости с вхождением отломков в полость черепа, размозжением мозгового вещества в окрестностях перелома, пневмоцефалии, рваной раной мягких тканей, представленный на аксиальных срезах в мозговом и костном окнах, а так же на реконструкции в сагиттальной, фронтальной плоскостях и VRT.
Вдавленный депрессионный перелом
Перелом с равномерным погружением костного фрагмента в полость черепа, возникает при ударе орудием с широкой травмирующей поверхностью. Необходимо указывать глубину вдавления отломка, если она больше ½ ширины диплоэ — необходимо оперативное лечение с элевацией отломка.

Рис.12 Вдавленный перелом с широким плато, входящий в полость черепа более чем на половину толщины диплоэ всей поверхностью вдавления, представленный на аксиальной и фронтальной плоскостях, а так же перелом чешуи в основании затылочной кости у большого затылочного отверстия на SDD, 3D (VRT).
Дырчатый перелом (перфорационный перелом)
Костный дефект, возникающий при ранении острым предметом (нож, отвертка и др.), сопровождается появлением травматических внутримозговых гематом (белая стрелка рис.13),а так же внутримозговая травматическая гематома правой височной доли (жёлтая стрелка на рис.13). Имеется явно заметный дефект в правой височной кости в виде неправильного отверстия от травмирующего предмета на реконструкции в 3D.

Рис.13
Оскольчатый перелом
Следствие тяжелой ЧМТ (падение с большой высоты или ДТП), характеризуется большим числом линий перелома и костных отломков, а так же тяжелыми повреждениями головного мозга, в данном примере САК и пневмоцефалия (рис.14а). На рис.15 показано последствие оскольчатого перелома (линии перелома отмечены стрелками, в лобных долях имеется отложение метгемоглобина по коре — последствие САК (головки стрелок на рис.15) и костные дефекты в височных областях с обеих сторон от костно-резекционной трепанации черепа.

Рис.14

Рис.15
“Лопнутый” перелом
Лопнутый перелом — следствие сдавления, превышающего упругость костей с образованием радиально расходящихся линий перелома (головки стрелок рис.17), а так же возможно образованием эпидуральных гематом (головки стрелок на рис.16 и рис.17), подапоневротических кровоизлияний (стрелки рис.16) и переход перелома на швы с их расхождением (переход на венечный шов слева на VRT на рис.16 и сагиттальный шов на VRT на рис.17).

Рис.16

Рис.17
Перелом по типу «тенисного мяча» или «целлулоидного мячика»
Перелом «тенисного мяча» — характерен для детского возраста, при сохраняющейся мягкости костной ткани и сопровождается равномерной полусферической деформацией со вдавлением.

Травматическое расхождение черепного шва
Расхождение шва происходит при значительной силе удара и часто оказывается продолжением линии перелома, выходящей на шов. Признаки расхождения шва — ступенеобразная деформация в месте шва (головки стрелок рис.18) или его расширение (головки стрелок на рис.19). Расхождение шва может сопровождаться образованием эпидуральных гематом и сочетаться с противоударными контузионными очагами (стрелки рис.18).

Рис.18

Рис.19
Изменения в динамике
На рис. 20а свежий перелом чешуи затылочной кости, стрелка на рис. 20б тот же перелом спустя ½ года. Регрессировала подапоневротическая гематома над переломом, а диплоэ по краям от перелома склерозировано, однако костной консолидации нет. На рис. 20в имеется костный гиперостоз на внутренней поверхности диплоэ под местом перелома (жёлтая стрелка) — это костное сращение, формирующееся спустя годы, чаще наступает у детей, реже у взрослых. Если под местом перелома в головном мозге развиваются глиозные изменения, приводящие к расширению ликворных кист, то кости могут раздвигаться и перелом называется “растущим” (такие же изменения происходят при формировании ликворной полости — кисты и повышения внутричерепного давления).

Рис.20 Фиброзное сращение с отсутствием костной мозолин и костная консолидация на КТ.
Дифференциальный диагноз
Борозда оболочечной (менингиальной) артерии и эмиссарные вены диплоэ

Рис.21
На рис.21 борозда средней оболочечной артерии симулирует перелом, но в отличии от линейного перелома имеет бифуркацию (жёлтая стрелка).
На рис.21 наружную пластинку и толщу диплоэ пронизывает эмиссарная вена, отличающаяся от перелома конусовидным углублением на поверхности и слоем кортикальной кости по краю (белая стрелка). Каналы диплоических вен на рис.21в симметричны и имеют дихотомическое ветвление.
Клиновидно-затылочный синхондроз

Рис.22
На рис.22(стрелки) отмечен каменисто-затылочный синхондроз, который не является переломом и срастается к 15-18 годам.
Черепные швы и метопический шов

Рис.23 Симметричные и тонкие клиновидно-чашуйчатые швы (головки стрелок на рис.23а) могут симулировать перелом основания, но они симметричны и имеют типичную анатомическую локализацию, при этом заметьте перелом затылочной кости и латеральной стенки левой глазницы (стрелки рис.23а). Вариантом строения лобной кости может быть отсутствие слияние ее в процессе формирования и сохранение метопического шва (рис.23б), который следует отличать от перелома (рис.23в)

Рис.24 Эмиссарная вена и перелом затылочной кости (24а). Эмиссарная вена на фронтальном и сагиттальном реформате (24б) и головки стрелок, указывающие на артефакты «ступенек» при реконструкции аксиальных срезов в процессе получения которых пациент двигался.
Сопутствующие изменения и косвенные признаки
Оболочечные кровоизлияния

Рис.25 Эпидуральная гематома инфратенториально в левой затылочной области на КТ и на МРТ(головки стрелок) и линия перелома (жёлтая стрелка на МРТ).
Линейный перелом чешуи затылочной кости слева (стрелка на рис.25) с повреждением диплоического сосуда и образованием эпидуральной гематомы в области левой гемисферы мозжечка (головки стрелок на рис.25).
Ушиб головного мозга (контузионные очаги)
Перелом черепа может сопровождаться ушибами головного мозга. Контузионные очаги III типа в левой лобной доле и на полюсе правой височной доли (головки стрелки рис.26а и стрелки на рис.26в). Линия перелома черепа (головка стрелки рис.26в) расположена напротив ушибов головного мозга по направлению вектора удара (пунктирная стрелка, рис.26б).

Рис.26
Субапоневротическая гематома. Кровоизлияние в ячейки. Пневмоцефалия

Рис.27
Перелом правой височной кости с образованием субдуральной гематомы (стрелка рис.27а) и субапоневротической гематомы в левой височной области (головки стрелки рис.27а). Понижение пневматизации воздухоносных ячеек височной кости за счет ее перелома и кровоизлияния (головка стрелки, рис.27б). Воздух в полости черепа (головка стрелки рис.27в) на участке размножению мозга непосредственно под областью импрессионного перелома черепа с повреждением покровных мягких тканей и твердой мозговой оболочки (проникающее ранение с появлением интракраниального воздуха).
Лечение переломов мозгового черепа

Рис.28 Костное вдавление в теменной кости справа с погружением отломка в полость черепа на 1/2 толщины диплоэ на рекострукции в сагиттальной, фронтальной плоскостях и на VRT.

Рис.29 Следы обширной костно-резекционной трепанации черепа в правой височной области — экстренная краниотомия по поводу удаления эпидуральной гаматомы, вызванной переломом черепа.

Рис.30 Пластика обширного дефекта свода черепа в левой лобно-височной области титановой сеткой на Т1 и Т2 (стрелки).
Автор: врач-рентгенолог, к.м.н. Власов Евгений Александрович
Полная или частичная перепечатка данной статьи, разрешается при установке активной гиперссылки на первоисточник
Похожие статьи
Источник