Переломы бугристости большеберцовой кости
 В ходе роста конечности бугристость сначала представлена только верхней частью, затем распространяется все ниже, пока не достигает крайней точки проксимального росткового хряща. Вертикальная часть росткового хряща расположена под бугристостью. Замещение незрелого хряща зрелой костью идет сверху вниз. Зона роста закрывается у юношей в 17 лет, у девушек приблизительно в 15 лет.
В ходе роста конечности бугристость сначала представлена только верхней частью, затем распространяется все ниже, пока не достигает крайней точки проксимального росткового хряща. Вертикальная часть росткового хряща расположена под бугристостью. Замещение незрелого хряща зрелой костью идет сверху вниз. Зона роста закрывается у юношей в 17 лет, у девушек приблизительно в 15 лет.
Клиническая картина
Анамнез и жалобы
Отрыв бугристости большеберцовой кости происходит почти исключительно у мальчиков 12—17 лет. Причиной обычно служит мгновенное мощное сокращение четырехглавой мышцы (например, при прыжке) или ее эксцентрическое сокращение при пассивном сгибании колена (например, при приземлении). Травма типична для командных видов спорта с большим количеством прыжков, таких как баскетбол, или контактных видов — например, для футбола.
Характерны жалобы на отек верхней части голени и боль в переднем отделе коленного сустава. Невозможность разогнуть ногу в коленном суставе возникает далеко не всегда, но у всех больных в той или иной форме проявляется слабость коленного сустава. В момент травмы больные часто слышат треск.
Физикальное исследование
При пальпации передней поверхности голени отмечают локальную болезненность. При сопутствующей травме внутрисуставных структур в суставе скапливается выпот или кровь. Разгибание конечности в коленном суставе ограничено или невозможно. Отрыв бугристости нередко сочетается с другими травмами, поэтому при осмотре коленного сустава нужно обращать особое внимание на болезненность при пальпации суставной щели или нестабильность сустава — эти симптомы указывают на разрыв мениска или разрыв внутрисуставных связок соответственно.
Лучевая диагностика
трыв бугристости большеберцовой кости хорошо виден на рентгенограмме в боковой проекции. Кроме того, выполняют рентгенограммы в прямой и косой проекциях. Так как бугристость расположена снаружи от средней линии, перед рентгенографией для получения более четкого снимка рекомендуют слегка повернуть голень внутрь. При подозрении на сопутствующее повреждение внутрисуставных структур выполняют МРТ.
Лечение
Для выбора лечения определяют тип отрыва по классификации Уотсона-Джонса в модификации Огдена. Всего выделено три типа отрывов, каждый из которых имеет два подтипа. При I типе отрыв происходит ниже места слияния ядер окостенения большеберцовой кости и бугристости, при II типе линия отрыва проходит через зону слияния ядер, при III типе — переходит на сустав. Подтипы характеризуют отсутствие (подтип А) и наличие (подтип В) смещения и раздробления.
Цели лечения — репозиция отломков, восстановление конгруэнтности суставных поверхностей и разгибания в коленном суставе.
Консервативное лечение
Для лечения переломов IA типа достаточно наложить цилиндрическую или длинную гипсовую повязку на разогнутую ногу на 4—6 нед. В некоторых случаях подобным образом можно добиться репозиции фрагментов при переломах IB и IIА типов.
Хирургическое лечение
Переломы IB и IIА типов, консервативное лечение которых неэффективно, а также большинство переломов IIВ и III типов подлежат открытой репозиции с металлоостеосинтезом.
Доступ обычно передний прямой или слегка отклоняющийся от средней линии, ткани рассекают в непосредственной близости или позади места прикрепления связки надколенника. Из линии перелома удаляют все попавшие туда мягкие ткани или надкостницу, фрагменты приводят в правильное положение. Операцию удобно проводить под контролем рентгеноскопии. Фиксируют фрагменты канюлированными винтами или стягивающими проволочными элементами. При переломах III типа надо обследовать больного на предмет сопутствующего разрыва суставных связок или мениска.
После операции на 4—6 нед накладывают гипсовую повязку, а затем начинают ЛФК с постепенным увеличением амплитуды движений в коленном суставе. Упражнения на укрепление четырехглавой мышцы обычно начинают с 6-й недели или после полного восстановления подвижности сустава. К повседневной активности больные могут возвратиться после того, как сила четырехглавой мышцы достигнет 85% от исходной. Возврат к полноценным спортивным занятиям обычно требует 3— 6 мес.
Осложнения и прогноз
Прогноз при отрывных переломах бугристости большеберцовой кости благоприятный, осложнения возникают редко. Переразгибание коленного сустава не встречается — вероятно, из-за того, что у большинства больных формирование скелета уже завершено или близко к завершению. В качестве осложнений описаны утрата подвижности сустава, смещение надколенника и субфасциальный гипертензионный синдром. Чтобы обеспечить правильное положение надколенника, необходимо стараться вернуть отломки в исходное анатомическое положение, используя в качестве ориентира здоровую конечность. Субфасциальный гипертензионный синдром возможен при повреждении небольших возвратных артерий, и его признаки надо тщательно отслеживать после операции. Восстановлению объема движений способствует раннее радикальное лечение. Несрастание фрагментов случается редко.
Источник
Собственная связка надколенника, которая прикрепляется к бугристости большеберцовой кости, представляет собой не что иное, как центральную часть сухожилия четырехглавой мышцы. Бугристость является вершиной треугольника области прикрепления, распространяющейся латерально на мыщелки большеберцовой кости. На эту вершину падает первое натяжение при наружном повреждении, но широта прикрепления исключает возможность полного отрыва, который наблюдается как исключение.
У взрослых, у которых бугристость крепко сращена с большеберцовой костью широким основанием, отрывы ее встречаются редко. При форсированном выпрямлении тугоподвижного коленного сустава под наркозом бугристость может случайно отломиться и слегка отделиться. Но обычно в этих случаях большая часть прикреплений четырехглавой мышцы остается ненарушенной, сила активного разгибания не уменьшается и иммобилизации коленного сустава не требуется. Активные упражнения сгибания коленного сустава могут быть назначены сразу для восстановления движений; пассивных растяжений следует избегать.
Болезнь Осгуда или Шляттера
Тот факт, что бугристость большеберцовой кости первой принимает на себя натяжение при разгибании, но при этом поддерживается с боков прикреплениями сухожилия к мыщелкам большеберцовой кости, объясняет изменение, описанное Осгудом и Шляттером как «болезнь». Бугристость развивается как эпифиз или как продолжение верхнего эпифиза большеберцовой кости, или как отдельный центр оссификации и до 18 лет накрепко сращена с большеберцовой костью. Ранее этого возраста эпифизарная линия представляет собой слабое место в разгибательном механизме колена. Внезапное сгибание колена при сопротивлении четырехглавой мышцы создает тенденцию к отрыву эпифиза большеберцовой кости. Отрыв предупреждается боковыми прикреплениями сухожилия на мыщелках большеберцовой кости, но эпифизарная линия бедра оказывается напряженной. Больной жалуется на чувствительность в области бугристости большеберцовой кости. Боль может усилиться при активном разгибании при наличии сопротивления. Повторное натяжение неиммобилизованной конечности увеличивает отделение эпифиза и приводит к утолщению кости. Таковы характерные черты «болезни Шляттера». По существу это не болезнь, а посттравматическое состояние, аналогичное отделению эпифиза пяточной кости ахилловым сухожилием, основания пятой плюсневой кости малоберцовой мышцей или внутреннего мыщелка плеча прикреплением сгибателей. Отличие от названных смещений заключается лишь в том, что при отделении бугристости большеберцовой кости оно значительно уменьшается благодаря боковым прикреплениям сухожилий четырехглавой мышцы. Лечение заключается в иммобилизации коленного сустава в положении разгибания в гипсовой повязке на срок не менее 2 месяцев. Исчезновение боли и чувствительности является признаком сращения бугристости большеберцовой кости. Наложение отдельных полос лейкопластырного вытяжения неэффективно. Даже в возрасте 18-20 лет нельзя рассчитывать на обязательное спонтанное заживление. Один 40-летний больной с отроческого возраста жаловался на боли, чувствительность и утолщение кости в области обоих колен, а также на невозможность стать на колени. Рентгенограммы показали наличие старой нелеченной двусторонней «болезни Шляттера». Отсутствие своевременной иммобилизации сустава при повреждении создает возможность повторного отделения и отхождения вверх эпифиза во время периода активного роста кости. Несмотря на костеобразование, постоянное натяжение делало невозможным окончательное спаяние эпифизарной линии, и эпифиз продолжал оставаться отделенным костным островком, соединенным с большеберцовой костью только фиброзной тканью, подвергавшейся натяжению. Симптомы были отчасти устранены удалением костного фрагмента и иммобилизацией сустава в положении разгибания в течение 2 месяцев.
Полный отрыв эпифиза бугристости большеберцовой кости
Полный отрыв эпифиза бугристости большеберцовой кости с полным отрывом сухожилия четырехглавой мышцы может быть вызван сильной травмой. Такое повреждение обычно наблюдается в возрасте около 18 лет, когда происходит срастание эпифиза бугристости большеберцовой кости, а головка большеберцовой срастается с диафизом. Можно различать три вида подобных повреждений: небольшая часть бугристости большеберцовой кости отрывается и отходит кверху (рис. 347).

Рис. 347. Три типа перелома с отрывом верхнего эпифиза большеберцовой кости.
Эта часть бугристости иногда развивается как отдельный центр оссификации, который соединяется с центром оссификации верхнего эпифиза большеберцовой кости в возрасте 16 лет. Ранее этого возраста хрящ между двумя центрами оссификации является местом, подверженным повреждению. Маленький фрагмент кости не поддается точной ручной репозиции, и требуется оперативное вмешательство. Фрагмент может быть удержан на своем месте наложением кетгутового шва на мягкие ткани или же шва, проходящего через отверстия, просверленные в кости. Вставлять гвозди, винты или втулки не приходится. Конечность иммобилизуют в гипсовой повязке на 2 месяца, а движения восстанавливают активными упражнениями.
При отсутствии отдельного центра оссификации для бугра большеберцовой кости или после слияния такого центра с верхним эпифизом этой кости сухожилие четырехглавой мышцы фиксируют к кости широко и прочно. В других случаях происходит отрыв не небольшого фрагмента, а всей губы, образованной передней частью верхнего эпифиза, которая смещается кверху, не будучи полностью оторванной от своего основания (см. рис. 347).
В подобном случае отделившийся фрагмент обычно можно поставить на место ручной репозицией и оперативного вмешательства не требуется. Иногда происходит отрыв костной губы у ее основания, и линия перелома проходит кверху и кзади в область сустава (см. рис. 347). Широкий сместившийся фрагмент может быть поставлен на место ручной репозицией. Если последняя не удается или отломок раздроблен, может быть показано сшивание кетгутом, но не фиксация винтами (рис. 348).

Рис. 348. Отрыв бугристости эпифиза большеберцовой кости. Рентгенограмма до (1) и после (2) операции.
——————————
Переломы костей и повреждения суставов
——————————
Источник
Остеохондропатия бугристости большеберцовой кости, или болезнь Осгуда-Шлаттера – нарушение питания участка кости, которое вызывает дистрофические изменения. Обычно развивается у детей 10-17 лет из-за серьезных физических нагрузок, например, занятий спортом или хореографией. Лечение болезни Осгуда-Шлаттера зачастую приводит к благоприятному исходу. Но, как показывает практика, цикл восстановления костной ткани следует начинать как можно раньше, иначе недуг может перерасти в деформирующий артроз, лечение которого требует большего времени и значительных усилий.
Особенности болезни Шлаттера
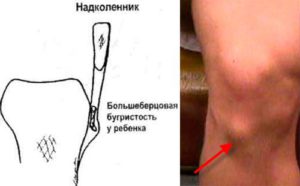
Большеберцовая бугористость в области колена у ребенка
Бугристость – это точка роста кости, место, где она соединяется с хрящами. У детей этот участок рыхлый, что позволяет кости расти в длину, поэтому он легко травмируется. Со временем в этой области развивается асептический некроз (частичное отмирание тканей).
В большинстве случаев наблюдается симметричное поражение костных тканей некоторых конечностей, хотя иногда изменения заметны только на одном суставе.
Часто поражение большеберцовой кости сочетается с патологическими изменениями в позвоночнике больного.
Заболевание наблюдается у 20% детей, серьезно занимающихся спортом. Но патология может возникнуть и вследствие бытовых травм, а порой и вовсе без внешних воздействий. При этом у мальчиков нарушение диагностируется гораздо чаще, чем у девочек.
Остеохондропатия бугристости большеберцовой кости (код по МКБ-10 – M92.5) приводит к нарушению питания ткани в результате сокращения четырехглавой мышцы. В подростковом возрасте наблюдается активный рост этого отдела кости, а постоянные травмы могут стать причиной отрывных переломов. После того как перелом зарастает, на его месте образуется нарост из костной ткани.
Признаки и течение заболевания
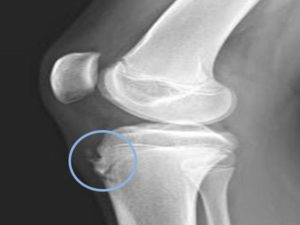
Место поражения голени
Распознать патологию можно по следующим симптомам:
- отечность пораженного участка;
- утолщения в мягких тканях;
- болевые ощущения во время пальпации;
- дискомфорт и боли при сгибании колена.
Остеохондропатия бугристости не вызывает повышения температуры тканей в области поражения или изменения их окраски.
В первое время неприятные ощущения наблюдаются только периодически, как правило – во время ходьбы, бега или приседаний. Особенно сильные болевые ощущения появляются, когда пациент находится в положении стоя на коленях. При обострениях наблюдаются изменения в переднепрокисмальной части голени, которые особенно хорошо видны, если нога согнута в колене.
Бугристость при этом может быть сглажена или иметь эластичную консистенцию при пальпации.
На первой стадии заболевания начинается некроз костной ткани, причем анализ крови на предмет наличия в организме воспалительного процесса результатов не дает. Этот период может продолжаться до нескольких месяцев.
Без должного лечения заболевание переходит в следующую стадию, которая классифицируется как «компрессионный перелом». Пораженный участок кости при этом проседает, костные балки могут вклиниться друг в друга. Рентгеновский снимок не показывает структурного рисунка кости, а суставная щель может значительно увеличиться.
Эта стадия может длиться более 6 месяцев.
Следующий этап – фрагментация бугристости большеберцовых костей , которая может длиться от полугода до 2-3 лет. Омертвевшие участки кости рассасываются, их заменяет грануляционная ткань и остеокласты. Рентгенография показывает уменьшение высоты берцовой кости.
Завершается протекание болезни Осгуда-Шлаттера восстановлением костной ткани. При этом восстанавливается форма и структура кости. Стадия может длиться от нескольких месяцев до 1,5 лет. Однако без квалифицированного лечения кость может так и не вернуться к изначальному виду, тогда заболевание перерастет в деформирующий артроз.
Диагностика заболевания
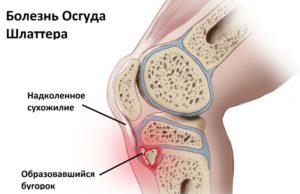
Болезнь Шлаттера
Остеохондропатия бугристости диагностируется на основе результатов рентгенографии. На снимке могут быть выявлены следующие признаки заболевания:
- нарушение структуры кости, светлые участки ткани чередуются с темными;
- формирование краевой полости, из-за которой невозможно различить контуры бугристости большеберцовой кости;
- смещение фрагментов кости проксимально и вперед;
- на последней стадии остеохондропатия может привести к деформации бугристости большеберцовой кости, в результате ее форма становится округлой и каплевидной.
Для постановки диагноза врач проводит визуальный осмотр конечностей, сбор анамнеза больного, пальпацию. В некоторых случаях требуется УЗИ, общий и биохимический анализ крови. Последний назначается для исключения других видов заболеваний: часто остеохондропатию можно спутать с ревматоидным артритом.
Методы лечения
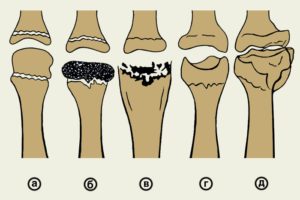
Степени тяжести заболевания
Лечение остеохондропатии большеберцовой бугристости (болезни Осгуда-Шлаттера) возможно как в условиях стационара, так и амбулаторно. Назначается хирургом, травматологом или ортопедом. Как правило, рекомендуются следующие методы терапии:
- полное ограничение физических нагрузок;
- наложение гипсовой повязки или фиксирующей манжеты;
- физиотерапия: УВЧ или парафинотерапия.
Если наблюдается сильный болевой синдром, врач назначает обезболивающие средства.
В обязательном порядке назначается лечебная физкультура в качестве реабилитации. После того как основные симптомы заболевания будут устранены, специалист назначает восстанавливающие процедуры и санитарно-курортное лечение.
Хороший эффект обеспечивают лечебные грязевые ванны, гидротерапия.
Даже при стойкой ремиссии больному придется отказаться от травмоопасных видов спорта.
Болезнь Осгуда-Шлаттера нередко дает осложнения в виде деформации суставов и гипертрофии мышц. Это заболевание может сопровождать пациента на протяжении всей жизни. В качестве профилактики остеохондропатии следует избегать травмирования области верхней части голени, чрезмерных нагрузок на ноги. При малейших симптомах и проявлениях болевого синдрома следует незамедлительно обратиться к специалисту и обследоваться на предмет начала болезни.
Источник
Отрыв бугристости большеберцовой кости[править | править код]
В ходе роста конечности бугристость сначала представлена только верхней частью, затем распространяется все ниже, пока не достигает крайней точки проксимального росткового хряща. Вертикальная часть росткового хряща расположена под бугристостью. Замещение незрелого хряща зрелой костью идет сверху вниз. Зона роста закрывается у юношей в 17 лет, у девушек приблизительно в 15 лет.
Клиническая картина[править | править код]
Анамнез и жалобы[править | править код]
Отрыв бугристости большеберцовой кости происходит почти исключительно у мальчиков 12—17 лет. Причиной обычно служит мгновенное мощное сокращение четырехглавой мышцы (например, при прыжке) или ее эксцентрическое сокращение при пассивном сгибании колена (например, при приземлении). Травма типична для командных видов спорта с большим количеством прыжков, таких как баскетбол, или контактных видов — например, для футбола.
Характерны жалобы на отек верхней части голени и боль в переднем отделе коленного сустава. Невозможность разогнуть ногу в коленном суставе возникает далеко не всегда, но у всех больных в той или иной форме проявляется слабость коленного сустава. В момент травмы больные часто слышат треск.
Физикальное исследование[править | править код]
При пальпации передней поверхности голени отмечают локальную болезненность. При сопутствующей травме внутрисуставных структур в суставе скапливается выпот или кровь. Разгибание конечности в коленном суставе ограничено или невозможно. Отрыв бугристости нередко сочетается с другими травмами, поэтому при осмотре коленного сустава нужно обращать особое внимание на болезненность при пальпации суставной щели или нестабильность сустава — эти симптомы указывают на разрыв мениска или разрыв внутрисуставных связок соответственно.
Лучевая диагностика[править | править код]
Отрыв бугристости большеберцовой кости хорошо виден на рентгенограмме в боковой проекции. Кроме того, выполняют рентгенограммы в прямой и косой проекциях. Так как бугристость расположена снаружи от средней линии, перед рентгенографией для получения более четкого снимка рекомендуют слегка повернуть голень внутрь. При подозрении на сопутствующее повреждение внутрисуставных структур выполняют МРТ.
Лечение[править | править код]
Для выбора лечения определяют тип отрыва по классификации Уотсона-Джонса в модификации Огдена. Всего выделено три типа отрывов, каждый из которых имеет два подтипа. При I типе отрыв происходит ниже места слияния ядер окостенения большеберцовой кости и бугристости, при II типе линия отрыва проходит через зону слияния ядер, при III типе — переходит на сустав. Подтипы характеризуют отсутствие (подтип А) и наличие (подтип В) смещения и раздробления.
Цели лечения — репозиция отломков, восстановление конгруэнтности суставных поверхностей и разгибания в коленном суставе.
Консервативное лечение[править | править код]
Для лечения переломов IA типа достаточно наложить цилиндрическую или длинную гипсовую повязку на разогнутую ногу на 4—6 нед. В некоторых случаях подобным образом можно добиться репозиции фрагментов при переломах IB и IIА типов.
Хирургическое лечение[править | править код]
Переломы IB и IIА типов, консервативное лечение которых неэффективно, а также большинство переломов IIВ и III типов подлежат открытой репозиции с металлоостеосинтезом.
Доступ обычно передний прямой или слегка отклоняющийся от средней линии, ткани рассекают в непосредственной близости или позади места прикрепления связки надколенника. Из линии перелома удаляют все попавшие туда мягкие ткани или надкостницу, фрагменты приводят в правильное положение. Операцию удобно проводить под контролем рентгеноскопии. Фиксируют фрагменты канюлированными винтами или стягивающими проволочными элементами. При переломах III типа надо обследовать больного на предмет сопутствующего разрыва суставных связок или мениска.
После операции на 4—6 нед накладывают гипсовую повязку, а затем начинают ЛФК с постепенным увеличением амплитуды движений в коленном суставе. Упражнения на укрепление четырехглавой мышцы обычно начинают с 6-й недели или после полного восстановления подвижности сустава. К повседневной активности больные могут возвратиться после того, как сила четырехглавой мышцы достигнет 85% от исходной. Возврат к полноценным спортивным занятиям обычно требует 3— 6 мес.
Осложнения и прогноз[править | править код]
Прогноз при отрывных переломах бугристости большеберцовой кости благоприятный, осложнения возникают редко. Переразгибание коленного сустава не встречается — вероятно, из-за того, что у большинства больных формирование скелета уже завершено или близко к завершению. В качестве осложнений описаны утрата подвижности сустава, смещение надколенника и субфасциальный гипертензионный синдром. Чтобы обеспечить правильное положение надколенника, необходимо стараться вернуть отломки в исходное анатомическое положение, используя в качестве ориентира здоровую конечность. Субфасциальный гипертензионный синдром возможен при повреждении небольших возвратных артерий, и его признаки надо тщательно отслеживать после операции. Восстановлению объема движений способствует раннее радикальное лечение. Несрастание фрагментов случается редко.
Читайте также[править | править код]
- Рассекающий остеохондроз
- Травмы и повреждения четырехглавой мышцы бедра
- Разрыв сухожилия четырехглавой мышцы бедра
- Разрыв связки надколенника
Литературные источники[править | править код]
- МсКоу BE, Stanitski CL: Acute tibial tubercle avulsion fractures. Orthop Clin North Am 2003;34(3):397.
- Mosier SM, Stanitski CL: Acute tibial tubercle avulsion fractures. J Pediatr Orthop 2004;24(2):81.
- Zionts LE: Fractures around the knee in children. J Am Acad Orthop Sui 2002; 10:345.
Источник