Переломы дистального конца плечевой кости
Переломы дистального отдела плечевой кости. Классификация, диагностика и лечение
Переломы дистального отдела плечевой кости чаще всего встречаются у детей в возрасте от 3 до 11 лет или у взрослых старше 50 лет. У детей 60% всех переломов области локтевого сустава являются надмыщелковыми, в других возрастных группах эти переломы часто бывают оскольчатыми.
Классификация переломов дистального отдела плечевой кости
В данном описании переломы дистального отдела плечевой кости классифицируют по анатомическому принципу. По сравнению со многими ортопедическими тестами деление переломов на следующие пять категорий представляет собой упрощенный подход. Авторы искали классификацию, содержащую целостный подход, в которой переломы, сходные как по анатомическим признакам, так и по способам лечения, были бы сгруппированы по единому принципу. Ниже перечислены пять классов переломов дистального отдела плечевой кости.
Горизонтальные переломы дистального отдела плечевой кости:
Класс А: надмыщелковые и чрезмыщелковые переломы
Класс Б: межмыщелковые переломы, включая Т-образные и Y-виды
Класс В: переломы мыщелков
Класс Г: переломы суставных поверхностей головчатого возвышения и блока
Класс Д: переломы падмыщелков, большинство из которых отрывные
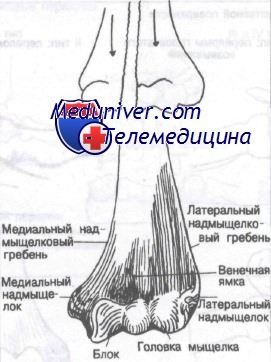
Наружная и внутренняя стороны дистального отдела плечевой кости могут быть теоретически рассмотрены как две нисходящие колонны, образующие своим нижним отделом сочленение с лучевой и локтевой костями. Кость между двумя мыщелками очень тонкая
Дистальный отдел плечевой кости состоит из двух костных колонн, терминальные отделы которых образуют мыщелки. Венечная ямка является местом, где очень тонкая, иногда прозрачная кость соединяет два мыщелка дистального отдела плечевой кости. Суставную поверхность внутреннего мыщелка называют блоком, наружную — головчатым возвышением. Внесуставные участки мыщелков называют надмыщелками, они служат местами прикрепления мышц предплечья. Мышцы, относящиеся к сгибателям предплечья, крепятся к медиальному надмыщелку, а относящиеся к разгибателям — к латеральному. Проксимальнее каждого надмыщелка находятся надмыщелковые гребни, также служащие точками прикрепления мышц предплечья. Участок кости, включающий надмыщелковые гребни и все, что дистальнее, анатомически определяют как дистальный отдел плечевой кости.
Мышцы, окружающие дистальный отдел плечевой кости, изображены на рисунке. При переломе постоянная тяга этих мышц приводит к смещению фрагментов и иногда сводит к нулю результаты репозиции. Более подробное описание мышечного действия будет включено в обсуждение отдельных видов переломов.
Нервно-сосудистые пучки дистального отдела плечевой кости изображены на рисунке. Диагностика повреждений этих пучков чрезвычайно важна при лечении переломов дистального отдела плечевой кости. Далее они будут рассмотрены в разделе о лечении отдельных видов переломов.
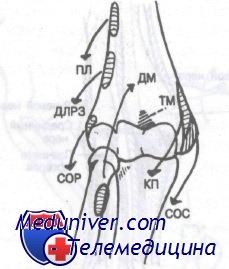
Мышцы, окружающие дистальный отдел плечевой кости. При переломах эти мышцы вызывают смещение фрагментов. ПЛ —плечелучевая; ДЛРЗ — длинный лучевой разгибатель запястья; СОР — сухожилие общего разгибателя; КП — круглый пронатор; СОС — сухожилие общего сгибателя; ДМ —двуглавая мышца; ТМ —трехглавая мышца
К переломам дистального отдела плечевой кости приводят два механизма травмы. Прямой удар по согнутому локтю может закончиться переломом дистального отдела плечевой кости. Положение фрагментов зависит от мощности и направления действующей силы, так же как и от исходящей позиции локтя и предплечья (например, сгибания и супинации), и от мышечного тонуса.
Непрямой механизм заключается в падении на вытянутую руку. Положение фрагментов, как и в предыдущем случае, определяют мощность и направление действующей силы, положение локтя и мышечный тонус.
Более 90% переломов дистального отдела плечевой кости — следствие непрямого механизма воздействия. Типичный перелом является разгибательным, при нем дистальный фрагмент смещен кзади. Сгибательные переломы, когда дистальный фрагмент смещен кпереди, составляют только 10% переломов плечевой кости. К сгибательным переломам могут привести как прямой, так и непрямой механизмы.
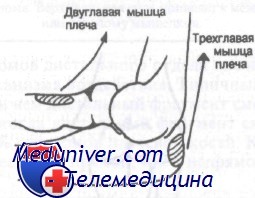
Трехглавая и двуглавая мышцы плеча тянут лучевую и лок гевую кости в проксимальную сторону, этим самым вызывая захождение фрагментов дисгального отдела плеча друг за друга
Исходное рентгенографическое исследование должно включать снимки в переднезадней и боковой проекциях. На снимке в передне-задней проекции предплечье должно быть супинировано, а локтевой сустав как можно больше разогнут. Боковые снимки делают при локтевом суставе, согнутом под углом 90°. Дополнительные косые проекции с разогнутым локтевым суставом могут быть полезны при диагностике скрытых переломов головки лучевой кости, венечный ямки и даже небольших переломов мыщелков.
Признаки задней жировой подушки, определяемые на рентгенограммах локтевого сустава, часто могут помочь при выявлении скрытых переломов. В норме капсула локтевого сустава покрыта тонким слоем жировой клетчатки. Когда при травме капсула растягивается из-за кровоизлияния, на снимках можно увидеть растяжение и смещение тени жирового слоя.
Признак передней жировой подушки. Передняя жировая подушка расположена над венечной ямкой и иногда определяется в виде тонкого прозрачного слоя чуть кпереди от венечной ямки на рентгенограммах в норме. При переломе излившаяся кровь растягивает суставную капсулу, и передняя жировая подушка смещается кпереди от венечной ямки.
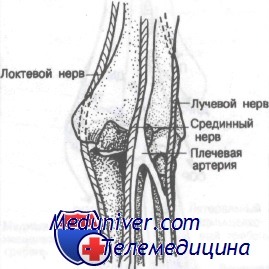
Сосудисто-нервные образования дистального отдела плеча
Признак задней жировой подушки. Задняя жировая подушка расположена над ямкой локтевого отростка. Поскольку ямка локтевого отростка намного глубже венечной, задняя жировая подушка на рентгенограммах в норме никогда не определяется. Она будет заметна только при растяжении суставной капсулы, например при внутрисуставном переломе с внутрикапсульной гематомой. У ребенка идентификация перелома затруднена из-за наличия хрящевого роста и различных центров окостенения, поэтому наличие задней жировой подушки рассматривают как диагностический признак внутрисуставного перелома.
Аксиома: признак задней жировой подушки у ребенка или подростка указывает на перелом или вывих в локтевом суставе. Лечение следует начинать после абсолютно точного исключения внутрисуставного перелома или вывиха.
У детей и подростков дистальный отдел плечевой кости имеет четыре центра окостенения. При подозрении на перелом у ребенка или подростка следует сделать сравнительные рентгенограммы в сходных укладках.
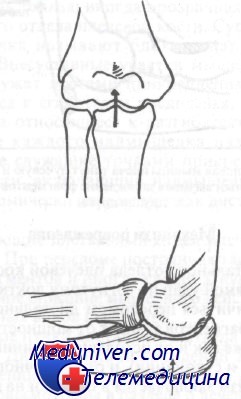
При согнутом локтевом суставе прямой удар по локтевому отростку может привести к перелому дистального отдела плечевой кости.
Лечение перелома дистального отдела плечевой кости
При переломах дистального отдела плечевой кости дистальный фрагмент может отойти от проксимального с образованием различных деформаций. По отдельности или в сочетании могут наблюдаться следующие виды деформаций: 1) переднее или заднее смещение; 2) медиальное или латеральное смещение; 3) медиальная или латеральная ротация; 4) медиальная или латеральная угловая деформация.
Кроме того, следует помнить, что мыщелки плечевой кости действуют в одной горизонтальной плоскости, являясь как бы центром движения в суставе. Это следует принимать во внимание при репозиции перелома, поскольку неточное сопоставление приведет к ограничению разгибания и сгибания.
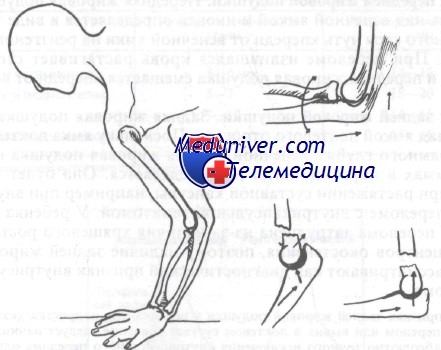
Непрямой механизм, вызывающий надмыщелковый перелом, заключается в падении на вытянутую руку. Две силы передаются на локтевой сустав: первая — продольная, вызывающая либо переднее, либо заднее смещение дистального фрагмента в зависимости от степени сгибания локтя, вторая — горизонтальная, ответственная за возникновение горизонтальной линии перелома. Вертикальная сила приведет к межмыщелковому перелому или перелому мыщелков
Аксиома: у ребенка или подростка следует корригировать ротационные и угловые деформации. Ремоделирование в процессе роста может исправить некоторое поперечное смещение, но не исправит углового или значительного ротационного смещения.
Перед рентгенологическим исследованием врач неотложной помощи должен провести тщательное физикальное обследование, уделяя особое внимание и документируя состояние пульса на плечевой, лучевой и локтевой артериях и функции срединного, лучевого и локтевого нервов. Сравнение со здоровой конечностью должно стать рутинной частью каждого обследования. Часто эти переломы связаны со значительным кровоизлиянием и отеком, что в некоторых случаях может ухудшить артериальный приток и венозный отток.
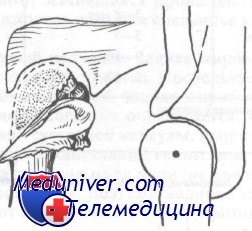
Центр вращения в суставе в норме расположен в той же плоскости, что и головка мыщелка и блок. При некоторых переломах мыщелков происходит смещение или ротационная деформация. Если ее не исправить, разовьется ограничение сгибания и разгибания. Эта деформация должна быть корригирована
Лечение переломов дистального отдела плечевой кости имеет три основных варианта:
1. Закрытая репозиция с наложением гипсовой повязки или лонгеты.
2. Скелетное вытяжение за локтевой отросток или накожное вытяжение (по методу Dunlop) с последующим наложением гипса.
3. Открытая репозиция с внутренней фиксацией.
Каждый способ лечения имеет свои показания и противопоказания (хотя во многих случаях выбор его полемичен) и будет рассмотрен в разделе о лечении отдельного вида перелома.
— Также рекомендуем «Надмыщелковые разгибательные переломы плечевой кости. Диагностика и лечение»
Оглавление темы «Переломы костей предплечья, плеча»:
- Перелом диафиза лучевой кости. Диагностика и лечение
- Переломы диафиза локтевой кости. Диагностика и лечение
- Перелом локтевой кости III типа — переломы Монтеджи. Диагностика и лечение
- Сочетанные переломы лучевой и локтевой костей. Диагностика и лечение
- Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
- Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение
- Краевые переломы лучевой кости I типа — переломы Бартона. Диагностика и лечение
- Переломы дистального отдела плечевой кости. Классификация, диагностика и лечение
- Надмыщелковые разгибательные переломы плечевой кости. Диагностика и лечение
- Надмыщелковые сгибательные переломы плечевой кости. Диагностика и лечение
Источник
Межмыщелковые
Т-образные
V-образные
Чрезмыщелковые
Изолированные
переломы мыщелковНадмыщелковые
Надмыщелковые
переломы
Клиника:
При разгибательном переломе предплечье
кажется укороченным, сзади четко
контурируется локтевой отросток, над
которым определяется западение. В
локтевом сгибе пальпируется дистальный
конец центрального отломка.
При
сгибательном переломе предплечье
кажется удлиненным, ось плеча отклонена
кпереди, сзади над локтевым отростком
пальпируется конец центрального отломка.
Отмечается
отек, гематома, активные, пассивные
движения и нагрузки по оси болезненны,
крепитация, патологическая подвижность,
деформация.
Признак
Маркса-
линия оси плеча не перпендикулярна
линии, проведенной через мыщелки.
Механизм
травмы:
непрямой.
Лечение
в стационаре:
1)Обезболивание
— блокада места перелома 1% р-ром новокаина
10-20 мл.
2)
Репозиция: Переломы без смещения: рука
согнута в локтевом суставе до угла в
90-100º, предплечье фиксировано в среднем
положении между пронацией и супинацией.
Накладывают заднюю гипсовую лонгету
от пястно-фаланговых сочленений до
плечевого сустава.
Переломы
со смещением: одномоментная закрытая
ручная репозиция, далее скелетное
вытяжение за локтевой отросток.
3)Реабилитация:
ЛФК, УВЧ, Электрофорез кальция и фосфора,
аппликации озокерита с 5-7 дня.
Изолированные
переломы мыщелков
Клиника:
сустав увеличен в объеме за счет отека,
гематомы, гемартроза; Резкая болезненность
при ротации предплечья, нагрузки по оси
болезненны, болезненность при пальпации,
крепитация, патологическая подвижность,
деформация.
При
переломе внутреннего мыщелка предплечье
в положении приведения, при переломе
наружного — отклонено кнаружи.
Механизм
травмы:
непрямой.
Лечение
в стационаре:
1)Обезболивание
— блокада места перелома 1% р-ром новокаина
10-20 мл.
2)
Репозиция: Переломы без смещения: рука
согнута в локтевом суставе до угла в
90-100º, предплечье фиксировано в среднем
положении между пронацией и супинацией.
Накладывают заднюю гипсовую лонгету
от пястно-фаланговых сочленений до
плечевого сустава на 3 недели.
Переломы
со смещением: одномоментная закрытая
ручная репозиция.
3)
Хирургическое лечение по показаниям:
открытая репозиция и остеосинтез.
4)
Реабилитация: ЛФК, УВЧ, Электрофорез
кальция и фосфора, аппликации озокерита
с 5-7 дня.
Межмыщелковые
переломы
Клиника:
Отмечается
отек, гематома, локтевой сустав увеличен
в объеме, активные движения невозможны,
пассивные движения и нагрузки по оси
болезненны, крепитация, патологическая
подвижность, деформация.
Механизм
травмы:
непрямой.
Лечение
в стационаре:
1)Обезболивание
— блокада места перелома 1% р-ром новокаина
10-20 мл.
2)
Репозиция: Переломы без смещения: рука
согнута в локтевом суставе до угла в
90-100º, предплечье фиксировано в среднем
положении между пронацией и супинацией.
Накладывают заднюю гипсовую лонгету
от пястно-фаланговых сочленений до
плечевого сустава на 3 недели.
Переломы
со смещением: одномоментная закрытая
ручная репозиция со скелетным вытяжением
за локтевой отросток.
3)
Хирургическое лечение по показаниям:
открытая репозиция и остеосинтез.
4)
Реабилитация: ЛФК, УВЧ, Электрофорез
кальция и фосфора, аппликации озокерита
с 5-7 дня.
Повреждение
акромиально-ключичного сочленения
(вывих акромиального конца ключицы
(механизм травмы, клиника, лечение).
В зависимости от
степени повреждения связочного аппарата:
Неполные
(повреждается только акромиально-ключичная
связка);Полные
(повреждаются акромиально-ключичная
и ключично-клювовидная связки).
Общая
клиника:
Боль, Отек, Деформация. Степень выраженности
симптомов зависит от вида вывиха (полный
или неполный).
Клинические
симптомы полного вывиха ключицы:
Укорочение
надплечьяСтупенеобразное
выстояние наружного конца ключицыСмещаемость
его в передне-заднем направленииПоложительный
симптом «клавиши»
Рентгенологические
признаки вывиха ключицы:
Расширение
суставной щели акромиально-ключичного
сочленения.Смещение
суставных поверхностей наружного конца
ключицы и акромиального отростка.Увеличение
расстояния между клювовидным отростком
лопатки и нижней поверхностью ключицы
более 0,5 см.
Лечение.
Вправление
под местной анестезией.
Фиксация
(стандартная шина ЦИТО, Кожукеева,
повязка с винтовым прессом Шимбарецкого,
повязка-портупея по Сальникову).При
полных вывихах показано хирургическое
лечение (сшивают разорванную
акромиально-ключичную связку, фиксируют
акромиально-ключичное сочленение
лавсаном или металлической спицей).ЛФК.
Переломы
ключицы (механизм травмы, диагностика,
лечение).
Классификация:
наружной, средней и внутренней трети.
При
прямом механизме
травмы перелом может быть:
Оскольчатым
Поперечным
Косопоперечным
При
непрямом механизме
травмы перелом может быть:
Косым
Косопоперечным
Клиника
и диагностика переломов ключицы:
Боли
в области перелома.Ограничение
активных движений.Наклон
головы в сторону перелома.Укорочение
надплечья.Удлинение
руки за счет смещения вниз периферического
конца ключицы вместе с лопаткой.Конечность
ротирована внутрь, опущена вниз, смещена
кпереди.Деформация
надплечья – выстояние стернального
конца ключицы и смещение его вверх.При
пальпации: болезненность, деформация,
патологическая подвижность, крепитация.Положительный
симптом «осевой нагрузки» на ключицу.
Лечение.
Консервативное
лечение:
Обезболивание
места переломаОдномоментная
репозиция отломков с последующей
фиксацией в правильном положении. Для
фиксации применяют гипсовую повязку
Смирнова-Ванштейена, шину Кузьминского
на срок 4 – 6 недель.
Оперативное
лечение:
Абсолютные
показания:
Открытый
переломЗакрытый
перелом ключицы с повреждением
сосудисто-нервного пучкаСдавление
нервного сплетенияОскольчатый
перелом с перпендикулярным к кости
стоянием отломков и угрозой ранения
сосудисто-нервного пучкаОпасность
перфорации кожи изнутри острым концом
отломкаРазличные
виды интерпозиции
Относительные
показания:
Невозможность
удержать отломки во вправленном
состоянии повязкой или шиной, действующей
на плечевой пояс в каком-либо направлении
Оперативное
лечение:
Аппарат
внешней фиксации на 4 недели.Внутрикостный
остеосинтез.
Независимо
от способа лечения и вида фиксирующего
устройства иммобилизация должна
продолжаться не менее 4-6 недель. С 3-4 дня
УВЧ на область перелома, ЛФК для
неиммобилизованных суставов.
Переломы
ребер (механизм травмы, диагностика,
лечение).
Изолированные
— Переломы
1 — 3-х реберМножественные
— Перелом
более 3-х ребер
Механизм
травмы
Прямой
механизм:
непосредственное воздействие на грудную
клетку, перелом ребер на участке
воздействия травмирующего агентаНепрямой
механизм:
сила воздействует на одном участке
грудной клетки, а перелом происходит
на другом(при сдавлении в предне-заднем
направлении перелом ребер происходит
с боков, и наоборот).
Симптомы
переломов ребер:
Симптом
«прерванного вдоха» — при попытке
сделать глубокий вдох возникает боль,
экскурсия грудной клетки обрывается.Локальная
болезненность при пальпации.Симптом
осевой нагрузки – усиление болей в
месте перелома при переднезаднем или
латеро-латеральном сдавлении.Костная
крепитация при аускультации над местом
перелома.
Лечение
переломов ребер
Изолированные:
•
купирование болевого синдрома;
•
фиксация не проводится;
Множественные:
•
устранение болевого синдрома;
•
фиксация ребер;
•
устранение пневмоторакса;
•
восстановление каркасности грудной
клетки;
•
устранение повреждений легких, сердца.
Лечение. Местное или проводниковое обезболивание
— 1-2 % раствор новокаина (или тримекаина),
который вводят в области переломов (до
5-10 мл) или в межреберья по задней
подмышечной и паравертебральной линиям
(если больного можно поворачивать).
Способом
ограничения подвижности грудной клетки,
препятствующим внезапным ее расширениям
в связи с кашлем, является наложение
полос липкого пластыря. Простым и
доступным способом ограничения
дыхательных экскурсий грудной клетки
является наложение круговой (но не
сдавливающей!) повязки матерчатым или
эластичным бинтом. Основная функция
повязок — ограничение грудного типа
дыхания и как бы постоянное «напоминание»
пострадавшим о необходимости дышать
«животом». Бинтование грудной
клетки при переломах ребер больные
переносят хорошо, у них улучшается
вентиляция легких, оно практически
безвредно. Если повязка ослабляется
(или «сползает»), то, как правило,
больные просят переналожить ее «потуже».
Для облегчения диафрагмального дыхания
следует укладывать больных с возвышенным
положением груди и заботиться о нормальном
функционировании кишечника.
Фиксация
множественных переломов
ребер, особенно при образовании различного
типа «реберных клапанов», может
быть достигнута различными способами.
Без
восстановления «каркасности»
грудной клетки невозможно нормализовать
дыхание, добиться эффективного кашля
и очистки воздухоносных путей.
При
заднебоковых «реберных клапанах»
специальной фиксации обычно не требуется,
поскольку они «стабилизированы»
весом больного, лежащего на спине.
«Реберный клапан» небольших размеров
на передней и переднебоковой поверхности
грудной клетки может быть фиксирован
мешочками с песком или пелотом.
Остеосинтез
ребер спицами или стержнями применяют
ограниченно из-за сложности и
травматичности. Внутренний остеосинтез
ребер можно выполнить во время торакотомии,
проводимой в связи с повреждением
сердца, легких или сосудов.
Окончатые
переломы ребер (нестабильная грудная
клетка). Механизм травмы, диагностика,
ПМП, лечение.
При
воздействии значительной силы на более
обширный участок реберной дуги происходит
выламывание и вдавление этого участка
внутрь грудной клетки. Возникают двойные
(«окончатые») переломы ребер. Как
правило, данное повреждение сопровождается
разрывом мышц, сосудов и плевры. Если
травмирующая сила при этом воздействует
на значительной площади, то образуется
подвижный участок грудной стенки,
называемый «реберным
клапаном».
При
окончатых переломах наблюдается так
называемое парадоксальное дыхание. В
момент вдоха при западении окончатого
сегмента легкое на больной стороне
спадается, и воздух из него устремляется
в здоровое легкое. На выдохе сегмент
выбухает, легкое на пораженной стороне
расправляется и заполняется отработанным
воздухом из здорового легкого. При
достаточной величине «окна»
происходит не только нарушение функции
дыхания, но и маятникообразные движения
(флотация) сердца и магистральных сосудов
при дыхании, что приводит к нарушению
сердечной деятельности.
Клиническая
картина
и тяжесть состояния определяется
положением и размерами рёберного «окна
и амплитудой колебаний: чем больше и
мобильнее створка, тем тяжелее состояние
пострадавшего. Нефиксированные
флотирующие участки ребер могут смещаться
на 4,0–4,7 см, при этом патологическая
подвижность у нижних (6–8-го) ребер
больше, чем у верхних (3–5-го) ребер. По
локализации наиболее неблагоприятными
являются передние двусторонние и
левосторонние переднебоковые створчатые
переломы, а задние двусторонние и
заднебоковые — более благоприятны,
что обусловлено значительной мышечной
массой по задней поверхности грудной
клетки и иммобилизирующим действием
положения тела пострадавшего лёжа на
спине. Усугубляют тяжесть состояния
также сопутствующие повреждения органов
грудной клетки (гемо- и пневмоторакс,
ушиб лёгкого, ушиб сердца и другие).
Уже
при осмотре обращает на себя внимание
отставание повреждённой половины
грудной клетки в акте дыхания, деформация
груди, патологическая подвижность
рёберного «окна», причём наибольшая
подвижность определяется, когда имеется
сочетание флотирующих переломов рёбер
с переломами
ключицыигрудины.
Флотация рёберно-грудинной створки при
передних двустронних переломах может
осуществляться в переднезаднем
направлении, по горизонтальной оси
грудины по типу качания и по продольной
оси грудины.Пальпаторноопределяется
болезненность в области переломов, а
такжекрепитацияотломков.
Рентгенологически
определяются наличие, локализация и
характер переломов, смещение костных
отломков, наличие внутриплевральных
осложнений.
При
спирографии выявляется значительное
снижение дыхательного объёма, жизненной
ёмкости лёгких
Лечение.
—
Адекватное обезболивание:
общее
обезболивание (вт.ч. наркотическими анальгетиками);новокаиновые
блокады (шейная вагосимпатическая
блокада на поражённой стороне по
Вишневскому; анестезия мест
переломов; паравертебральная блокада).
—
Восстановление каркасности грудной
клетки (требуется при передних двусторонних
и переднебоковых створчатых переломах):
фиксация
рёберного «окна» к внешнему фиксатору
(телескопическая шина Силина, скелетное
вытяжение за грудину и боковую рёберную
створку, фиксация специальными скобками
к грудине и другие) на срок 2-3 недели;остеосинтез рёбер
(сшивание отломков рёбер металлическими
скрепками при помощи сшивающих
аппаратов, сшивание лавсановой нитью,
металлостеосинтез пластинами с
короткими шурупами, спицами);при
наличии выраженной дыхательной
недостаточности —
ИВЛ с повышенным давлением в конце
выдоха, что препятствует флотации
реберного «окна».Лечение
осложнений переломов рёбер (устранение
гемо- и пневмоторакса, борьба с шоком и
тому подобное).
Диагностика
и лечебная тактика при переломах ребер,
осложненных закрытым гемопневмотораксом.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник