Переломы дистальных метаэпифизов обеих костей предплечья
Перелом костей предплечья — нарушение анатомической целостности лучевой и (или) локтевой кости, возникающее в результате прямого удара или при падении.
Переломы костей предплечья проявляются резкой болью в месте травмы, отеком, болезненностью при пальпации, крепитацией отломков. При переломе проксимального отдела костей предплечья возникает ограничение движений в локтевом суставе, при переломе дистального отдела костей предплечья — в лучезапястном суставе. При переломе обеих костей предплечья в средней трети возникает видимая деформация и укорочение предплечья. Переломы дистального метаэпифиза лучевой кости часто называют переломами «в типичном месте». Такие переломы чаще встречаются у женщин пожилого и старческого возраста на фоне остеопороза и возникают при падении на вытянутую руку.
Классификация переломов предплечья
1. Переломы проксимального отдела лучевой и локтевой костей
А = Внесуставные переломы
- А1 Внесуставные переломы локтевой кости при интактной лучевой
- А2 Внесуставной перелом лучевой кости при целой локтевой
- A3 Внесуставной перелом обеих костей
В = Внутрисуставные переломы одной кости
- В1 Внутрисуставной перелом локтевой кости при интактной лучевой
- В2 Внутрисуставной перелом лучевой кости при интактной локтевой
- ВЗ Внутрисуставной перелом одной из костей и внесуставной перелом другой
С = Внутрисуставные переломы обеих костей
- С1 Внутрисуставные переломы обеих костей простые
- С2 Внутрисуставной перелом обеих костей: одной простой, другой многооскольчатый.
- СЗ Внутрисуставные переломы обеих костей многооскольчатые.
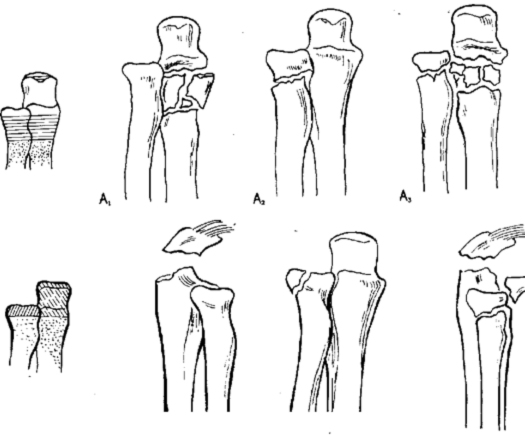
Переломы проксимального отдела костей предплечья
2. Переломы диафизарного отдела лучевой и локтевой костей
А = Простые переломы
- А1 Простой перелом локтевой кости при интактной лучевой
- А2 Простой перелом лучевой кости при интактной локтевой)
- A3 Простой перелом обеих костей
В = Переломы с клиновидным фрагментом
- В1 Клиновидный перелом локтевой кости при интактной лучевой
- В2 Клиновидный перелом лучевой при интактной локтевой
- ВЗ Клиновидный перелом одной кости, и простой или клиновидный перелом другой кости
С = Сложные переломы
- С1 Сложный перелом локтевой
- С2 Сложный перелом лучевой
- СЗ Сложные переломы обеих костей
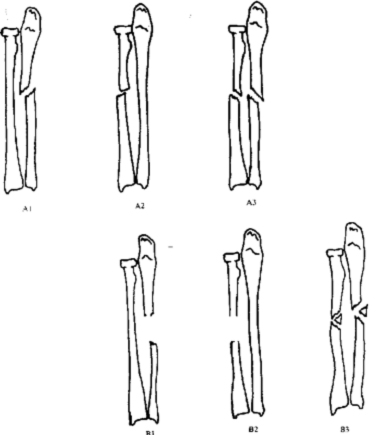
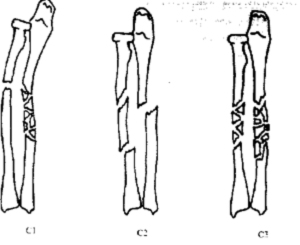
Переломы диафизарного отдела костей предплечья
3. Переломы дистального отдела лучевой локтевой костей
А = Внесуставные переломы
- А1 Внесуставной перелом локтевой при интактной лучевой
- А2 Простой или вколоченный перелом лучевой кости внесуставной
- A3 Внесуставной многооскольчатый перелом лучевой кости
В = Частично внутрисуставные переломы
- В1 Частично внутрисуставной сагитальный перелом лучевой кости
- В2 Частично внутрисуставной перелом тыльного края лучевой кости(
- ВЗ Частично внутрисуставной перелом ладонного края лучевой кости
С = Полные внутрисуставные переломы
- С1 Полный внутрисуставной перелом лучевой кости: простой внутрисуставной, простой метафизарный
- С2 Полный внутрисуставной перелом .тучевой кости: простой внутрисуставной, многооскольчатый метафизарный
- СЗ Полный внутрисуставной многооскольчатый перелом лучевой кости
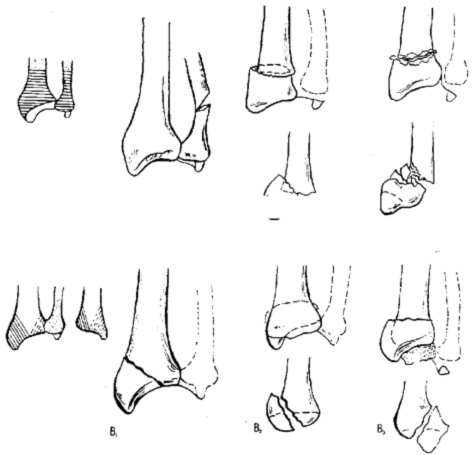
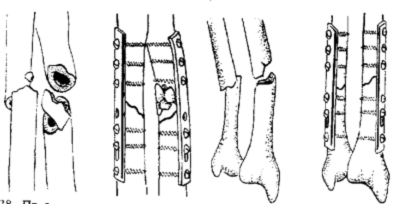
106. Переломы дистального отдела костей предплечья
При переломах лучевой кости «в типичном месте» обычно проводится консервативное лечение. При наличии смещения отломков под местной анестезией выполняется закрытая репозиция с последующей иммобилизацией. Срок иммобилизации 4–6 недель с последующим назначением восстановительного лечения (физиотерапевтических процедур, лечебной гимнастики). В ряде случаев показано назначение препаратов кальция и сосудистых препаратов. Переломы костей проксимального отдела предплечья без смещения также обычно не требуют выполнения хирургического вмешательства. Для сохранения функции локтевого сустава важно раннее начало лечебной гимнастики.
Хирургическое лечение переломов предплечья
Для стабильно-функционального остеосинтеза костей предплечья применяют пластины (узкие, желобоватые, реконструктивные и малые Т-образные), малые спонгиозные, кортикальные винты, а также 8-образный серкляж.
Остеосинтез стержнями часто не обеспечивает стабильной фиксации, а введение прямого стержня в лучевую кость приводит к выравниванию физиологической кривизны лучевой кости, что ведет к нарушению ротационных движений.
При переломах локтевого отростка прочная фиксация достигается при применении метода 8-образного серкляжа, при оскольчатых переломах в ряде случаев целесообразна дополнительная фиксация малым спонгиозным винтом.
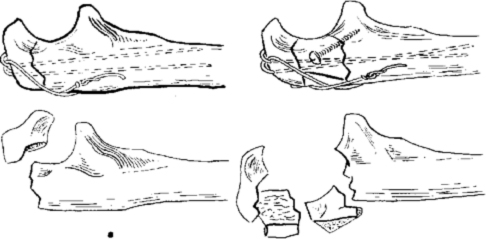
Остеосинтез локтевого отростка методом 8-образного серкляжа.
При переломе венечного отростка остеосинтез выполняют 3,5 мм винтом. Для остеосинтеза перелома головки лучевой кости применяют фиксацию малым спонгиозным винтом.
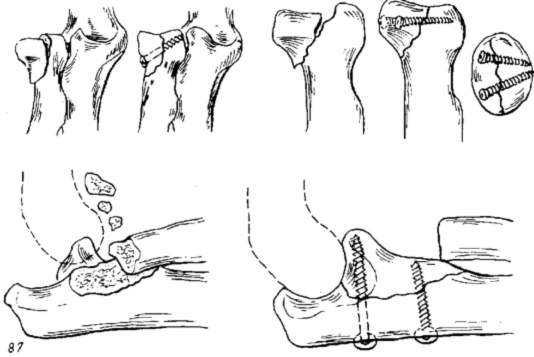
Остеосинтез головки лучевой кости и венечного отростка локтевой винтами.
При переломах диафиза и метафиза обеих костей или изолированных переломах лучевой и локтевой костей остеосинтез производят прямыми узкими, желобоватыми пластинами.
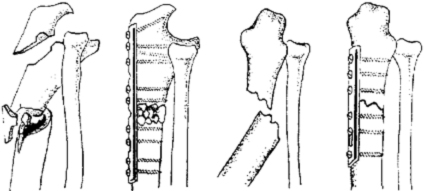
Принципы экстракортикального остеосинтеза костей предплечья.
Остеосинтез при переломах дистального отдела лучевой кости производят редко, как правило, при неудаче консервативного лечения. Для остеосинтеза применяют малую Т-образную пластину (Рис. 140).
Первый винт вводят через продолговатое отверстие в проксимальный отломок, тем самым создавая опору для дистального фрагмента. Сам отломок фиксируют компрессионным спонгиозным винтом через отверстие пластины. Рану ушивают с тщательным восстановлением квадратного пронатора. Движения в лучезапястном суставе разрешают через 3–5 дней.
В некоторых случаях остеосинтез производят спицами или спонгиозным винтом.
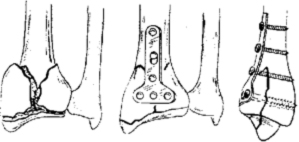
Остеосинтез лучевой кости в дистальном отделе
Аппарат внешней фиксации применяют при открытых переломах костей предплечья, а также при переломах дистального отдела предплечья.
При диафизарных переломах предплечья внешний фиксатор применяют как временное устройство до заживления раны мягких тканей, после чего производят внутренний остеосинтез. При закрытом остеосинтезе в исключительных случаях для анатомической репозиции можно выполнить малый разрез над линией перелома.
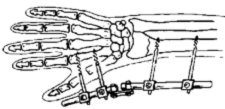
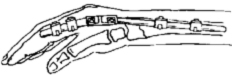
Вешняя фиксация при переломе лучевой кости в типичном месте.
После стабильно-функционального остеосинтеза костей предплечья обычно иммобилизация в гипсовой повязке не требуется. С первых дней после остеосинтеза назначается лечебная гимнастика направленная на восстановление функции травмированной конечности.
Источник
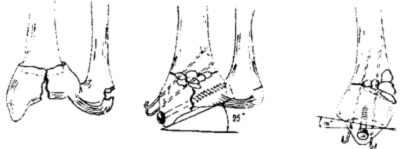
Разгибательный перелом(Коллеса) возникает при падении с упором на разогнутую кисть, в 70—80% случаев сочетается с отрывом шиловидного отростка локтевой кости.
Признаки: штыкообразная деформация с выпиранием дистального конца лучевой кости кпереди, отек, локальная болезненность при пальпации и нагрузке по оси; активные движения в лучезапястном суставе невозможны, почти полностью выключается функция пальцев; характерным признаком перелома лучевой кости в типичном месте является изменение направления линии, соединяющей оба шиловидных отростка. Диагноз подтверждается рентгенологически.
Лечение. Предплечье и кисть фиксируют по ладонной поверхности транспортной шиной. Больного направляют в травматологический пункт.
При переломах без смещения отломковкисть и предплечье иммобилизуют гипсовой лонгетой на 4—5 нед.
Реабилитация — 1—2 нед.
Трудоспособность восстанавливается через 1— 1,5мес.
При переломах со смещением отломковпод местным обезболиванием производят репозицию. Больной лежит на столе, пострадавшая рука, отведенная и согнутая в локтевом суставе, находится на приставном столике. Помощники осуществляют вытяжение по оси предплечья (за I и II—III пальцы, противовытяжение — за плечо). При постепенно нарастающем вытяжении кисть перегибают через край стола и отводят ее в локтевую сторону. Травматолог пальпаторно проверяет стояние отломков и направление линии между шиловидными отростками. Не ослабляя вытяжения, накладывают гипсовую лонгету по тыльной поверхности от головок пястных костей до локтевого сустава с обязательным захватом предплечья на 3/4окружности. После контрольной рентгенографии снимают мягкий бинт и дополнительно накладывают гипсовую шину, фиксирующую локтевой сустав. Последний освобождают через 3 нед. Общий срок иммобилизации — 6—8 нед. Контрольную рентгенографию для исключения рецидива смещения производят через 7—10 дней после репозиции.
Реабилитация — 2—4 нед.
Сроки нетрудоспособности — 1—2 мес.
В первые дни нужно следить за состоянием пальцев. Излишнее сдавление гипсовой повязкой может вызвать увеличение отека и невропатию периферических нервов. При явлениях нарушения кровообращения мягкий бинт разрезают и края лонгеты слегка отгибают. Активные движения пальцами больному разрешают со 2-го дня.
Сгибательный перелом (Смита)является результатом падения с упором на согнутую кисть. Смещение дистального отломка вместе с кистью происходит в ладонную и лучевую стороны, реже — в ладонную и локтевую.
При репозиции кисти придают положение легкого разгибания и локтевого отведения.
Срок иммобилизации — 6—8 нед.
Реабилитация — 2—4 нед.
Трудоспособность восстанавливается через 1—2 мес. Движения пальцами разрешают со 2-го дня после перелома. После исчезновения отека и болевых ощущений больные должны начинать активные движения в локтевом суставе, включая пронацию и супинацию (под контролем методиста ЛФК).
При оскольчатых внутрисуставных переломах метаэпифиза лучевой кости для репозиции и удержания отломков целесообразно применить чрескостный остеосинтез аппаратом наружной фиксации или внутренний остеосинтез.
Источник

ТÑавма пÑедплеÑÑÑ Ñ Ð¾ÑкÑÑÑÑм пеÑеломом коÑÑей
ÐÑедплеÑÑе ÑоÑÑавлÑÑÑ Ð»Ð¾ÐºÑÐµÐ²Ð°Ñ Ð¸ лÑÑÐµÐ²Ð°Ñ ÐºÐ¾ÑÑи. Ðни окÑÑÐ¶ÐµÐ½Ñ Ð¼ÑÑÑами и ÑвÑзками, кÑÑпнÑми ÑоÑÑдами и неÑвами, коÑоÑÑе обеÑпеÑиваÑÑ ÑÑнкÑиониÑование веÑÑ Ð½ÐµÐ¹ конеÑноÑÑи.
ÐеÑелом пÑедплеÑÑÑ: закÑÑÑÑй или оÑкÑÑÑÑй наÑÑÑÐ°ÐµÑ ÑабоÑÑ Ð²ÑÐµÑ Ð¾ÐºÑÑжаÑÑÐ¸Ñ ÑÑÑÑкÑÑÑ Ð¸ ÑÑнкÑÐ¸Ñ ÑÑки. ÐÑи ÑÑавме коÑÑей пÑоÑвлÑеÑÑÑ ÑÐµÐ·ÐºÐ°Ñ Ð±Ð¾Ð»Ñ Ð´Ð°Ð¶Ðµ пÑи палÑпаÑии, кÑепиÑаÑÐ¸Ñ Ð¾Ñколков, оÑÐµÐºÐ°ÐµÑ ÑÑка, имеÑÑÑÑ Ð³ÐµÐ¼Ð°ÑÐ¾Ð¼Ñ Ð¸ кÑовоÑеÑение, еÑли наÑÑÑена ÑелоÑÑноÑÑÑ ÐºÑовеноÑнÑÑ ÑоÑÑдов.
ÐлаÑÑиÑикаÑиÑ
СоглаÑно ÐеждÑнаÑодной клаÑÑиÑикаÑии болезней 10-го пеÑеÑмоÑÑа заÑегиÑÑÑиÑÐ¾Ð²Ð°Ð½Ñ ÐºÐ»Ð°ÑÑÑ ÐÐÐ10/S00-T98/S50-S59/S52, где S52 â пеÑелом коÑÑей пÑедплеÑÑÑ (0 â код закÑÑÑого пеÑелома, 1 â код оÑкÑÑÑого пеÑелома). ÐÑклÑÑаеÑÑÑ Ð¿Ð¾Ð²Ñеждение в облаÑÑи запÑÑÑÑÑ Ð¸ киÑÑи â (S62.-).
ÐÑли коÑÑÐ½Ð°Ñ ÑÐºÐ°Ð½Ñ Ð½Ð°ÑÑÑена в пÑокÑималÑном оÑделе, Ñогда огÑаниÑиваÑÑÑÑ Ð´Ð²Ð¸Ð¶ÐµÐ½Ð¸Ñ Ð² локÑевом ÑÑÑÑаве. ÐÑи повÑеждении коÑÑи в диÑÑалÑном оÑделе â не бÑÐ´ÐµÑ ÑабоÑаÑÑ Ð»ÑÑезапÑÑÑнÑй ÑÑÑÑав. ÐÑли ÑÐ»Ð¾Ð¼Ð°Ð½Ñ Ð¾Ð±Ðµ коÑÑи в ÑенÑÑе пÑедплеÑÑÑ, Ñогда ÑÑавма пÑоÑвлÑеÑÑÑ видимой деÑоÑмаÑией и ÑкоÑоÑением коÑÑей.
ÐеÑÐµÐ»Ð¾Ð¼Ñ Ð¿ÑедплеÑÑÑ Ð² ÑипиÑном меÑÑе â ÑÑо ÑÑавмÑ, ÑвÑзаннÑе Ñ Ð¾ÑÑеопоÑозом Ñ Ð¿Ð¾Ð¶Ð¸Ð»ÑÑ Ð¶ÐµÐ½Ñин или падением на вÑÑÑнÑÑÑÑ ÑÑкÑ. ÐÑ ÐºÐ»Ð°ÑÑиÑиÑиÑÑÑÑ, как  пеÑÐµÐ»Ð¾Ð¼Ñ Ð´Ð¸ÑÑалÑнÑÑ Ð¼ÐµÑаÑпиÑизов коÑÑей пÑедплеÑÑÑ (лÑÑевой коÑÑи).

РенÑгеногÑамма  диÑÑалÑного повÑÐµÐ¶Ð´ÐµÐ½Ð¸Ñ Ð¼ÐµÑаÑпиÑиза лÑÑевой коÑÑи
ÐлаÑÑиÑикаÑÐ¸Ñ Ð¿ÐµÑеломов пÑедплеÑÑÑ Ð¿ÐµÑеÑиÑлÑÐµÑ Ð²Ñе коÑÑнÑе повÑÐµÐ¶Ð´ÐµÐ½Ð¸Ñ Ð¾Ñ Ð¿ÐµÑиÑеÑии к ÑенÑÑÑ Ð¸ вклÑÑаеÑ:
| ТÑÐ°Ð²Ð¼Ñ ÐºÐ¾ÑÑей | Ðаименование повÑеждений |
| ÐокÑевой и лÑÑевой в пÑокÑÐ¸Ð¼Ð°Ð»Ñ — ном оÑделе | Ð â внеÑÑÑÑавнÑе:
Ð â внÑÑÑиÑÑÑÑавнÑе:
С â внÑÑÑиÑÑÑÑавнÑе повÑÐµÐ¶Ð´ÐµÐ½Ð¸Ñ Ð¾Ð±ÐµÐ¸Ñ ÐºÐ¾ÑÑей:
ÐеÑелом пÑедплеÑÑÑ Ñ Ð»Ð¾ÐºÑевого ÑÑÑÑава |
| ÐÑÑевой и локÑевой в диаÑизаÑном оÑделе | ÐиаÑизаÑнÑй пеÑелом коÑÑей пÑедплеÑÑÑ Ð²ÐºÐ»ÑÑÐ°ÐµÑ Ð¿ÐµÑÐµÐ»Ð¾Ð¼Ñ Ð¿ÑоÑÑÑе (Ð):
С налиÑием клиновидного ÑÑагменÑа (Ð):
СложнÑе повÑÐµÐ¶Ð´ÐµÐ½Ð¸Ñ (С):
ТÑавма диаÑиза
ÐеÑÐµÐ»Ð¾Ð¼Ñ Ð´Ð¸Ð°Ñиза пÑедплеÑÑÑ (Ð-Ð)
СложнÑй пеÑелом диаÑизов Ð¾Ð±ÐµÐ¸Ñ ÐºÐ¾ÑÑей пÑедплеÑÑÑ — С |
| ÐокÑевой и лÑÑевой в диÑÑалÑном оÑделе | Ð â вне ÑÑÑÑава:
Ð â ÑаÑÑиÑнÑе повÑÐµÐ¶Ð´ÐµÐ½Ð¸Ñ Ð²Ð½ÑÑÑи ÑÑÑÑава:
РенÑген ÑаÑÑиÑного внÑÑÑиÑÑÑÑавного излома лÑÑевой коÑÑоÑки С â полнÑе пеÑÐµÐ»Ð¾Ð¼Ñ Ð²Ð½ÑÑÑи ÑÑÑÑава:
|

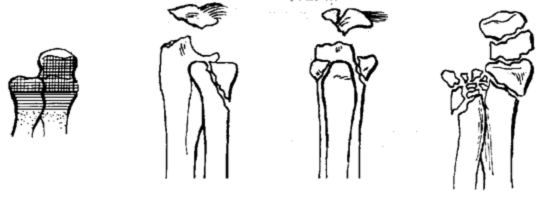
РиÑÑнки повÑеждений пÑокÑималÑнÑÑ ÑегменÑов коÑÑоÑек пÑедплеÑÑÑ

РиÑÑнки повÑеждений диÑÑалÑнÑÑ ÑегменÑов коÑÑной Ñкани пÑедплеÑÑÑ
Ðак видно на ÑиÑÑнке ниже пÑи ÑазгибаÑелÑном повÑеждении ÐолеÑа деÑоÑмиÑÑеÑÑÑ Ð½Ð¸Ð¶Ð½ÑÑ ÑÑеÑÑ Ð¿ÑедплеÑÑÑ Ð¸ пÑÐ¸Ð½Ð¸Ð¼Ð°ÐµÑ ÑоÑÐ¼Ñ Ð²Ð¸Ð»ÐºÐ¸ или ÑÑÑка, киÑÑÑ Ð¾ÑклонÑеÑÑÑ Ð² ÑÑоÑÐ¾Ð½Ñ Ð»ÑÑевой коÑÑи. ÐаÑÐ¾Ð»Ð¾Ð³Ð¸Ñ Ð¿ÑоÑвлÑеÑÑÑ Ð¿Ð¾Ð´ кожей ÑеÑким коÑÑнÑм вÑÑÑÑпом, деÑоÑмаÑией Ñ Ð½Ð°Ð»Ð¸Ñием Ñгла, ÑÑо оÑкÑÑваеÑÑÑ Ðº ÑÑÐ»Ñ Ð½Ð° пÑедплеÑÑе вÑÑе лÑÑезапÑÑÑного ÑÑÑÑава.
ÐовеÑÑ Ð½Ð¾ÑÑÑ Ð¿ÑедплеÑÑÑ Ñ Ð»Ð°Ð´Ð¾Ð½Ð½Ð¾Ð¹ ÑÑоÑÐ¾Ð½Ñ Ð¿Ñи изгибе ÑÑановиÑÑÑ Ð²ÑпÑклой ÑоÑмÑ. ÐалÑÑÑ Ð¿ÑинимаÑÑ Ð¿Ð¾Ð»ÑÑогнÑÑое положение, Ð²Ð¾Ð·Ð½Ð¸ÐºÐ°ÐµÑ Ð±Ð¾Ð»Ñ Ð¿Ñи лÑбом движении киÑÑи, Ñакже ÑнижаеÑÑÑ Ð°Ð¼Ð¿Ð»Ð¸ÑÑда ее движениÑ, палÑÑÑ Ð½Ðµ ÑкладÑваÑÑÑÑ Ð² кÑлак.
ÐÑи ÑгибаÑелÑном Ñазломе СмиÑа Ñ Ð°ÑакÑеÑно ÑмеÑение диÑÑалÑного оÑломка к ладонной повеÑÑ Ð½Ð¾ÑÑи ÑÑки, а пÑокÑималÑного â к ÑÑлÑной повеÑÑ Ð½Ð¾ÑÑи. Угол деÑоÑмаÑии бÑÐ´ÐµÑ Ð¾ÑкÑÑÑ Ðº ладонной ÑÑоÑоне киÑÑи пÑи ладонном Ñгибании.
ÐалÑÑÑ Ð±ÑдÑÑ Ð¿Ð¾Ð»ÑÑогнÑÑÑми, в кÑлак не ÑложаÑÑÑ, не бÑÐ´ÐµÑ Ð°ÐºÑивнÑÑ Ð´Ð²Ð¸Ð¶ÐµÐ½Ð¸Ð¹ в лÑÑезапÑÑÑном ÑÑÑÑаве в ÑвÑзи Ñ Ñезкой болÑÑ.

ТÑавма лÑÑевой коÑÑи ÐолеÑа (а, в) и СмиÑа (б, г)

ТÑавма кÑÐ°Ñ ÐºÐ¾ÑÑной Ñкани Ñо ÑмеÑением лÑÑевой коÑÑи
СоглаÑно клаÑÑиÑикаÑии ÑазделÑÑÑ:
- локÑевÑе ÑÑÐ°Ð²Ð¼Ñ ÐонÑеджа в облаÑÑи веÑÑ Ð½ÐµÐ¹ ÑÑеÑи. ÐÑи ÑÑом имееÑÑÑ Ð²ÑÐ²Ð¸Ñ Ð³Ð¾Ð»Ð¾Ð²ÐºÐ¸ лÑÑа;
- лÑÑевÑе ÑÑÐ°Ð²Ð¼Ñ ÐалеаÑÑи в облаÑÑи нижней ÑÑеÑи Ñ Ð½Ð°Ð»Ð¸Ñием вÑÐ²Ð¸Ñ Ð° в нижнем конÑе коÑÑи локÑÑ. ÐÑи ÑÑом оÑмеÑаÑÑ ÑазÑÑв пеÑиÑеÑиÑеÑкого ÑоÑÐ»ÐµÐ½ÐµÐ½Ð¸Ñ ÐºÐ¾ÑÑоÑек;
- пеÑÐµÐ»Ð¾Ð¼Ñ Ð¾ÑÑоÑÑков: локÑевого и венеÑного.
ÐеÑелом ÐонÑеджа
ÐовÑеждение ÑвлÑеÑÑÑ ÐºÐ¾Ð¼Ð±Ð¸Ð½Ð¸ÑованнÑм: вÑÐ²Ð¸Ñ Ð»ÑÑевой головки ÑоÑеÑаеÑÑÑ Ñ Ð»Ð¾ÐºÑевÑм пеÑеломом, неÑедко повÑеждаÑÑÑÑ Ð»Ð¾ÐºÑевÑе неÑвÑ. ÐÑи ÑмеÑении ÑÑагменÑов локÑÑ ÐºÐ·Ð°Ð´Ð¸, а лÑÑевой головки кпеÑеди пеÑелом ÑÑиÑаÑÑ ÑгибаÑелÑнÑм.
ÐÑи ÑмеÑении ÑÑагменÑов локÑÑ ÐºÐ¿ÐµÑеди, а лÑÑевой головки кзади и кнаÑÑжи â пеÑелом ÑÑиÑаÑÑ ÑазгибаÑелÑнÑм. ÐÑи пеÑеломе ÐонÑеджа повÑежденное пÑедплеÑÑе ÑкоÑаÑиваеÑÑÑ, вÑпÑÑиваеÑÑÑ Ð»ÑÑÐµÐ²Ð°Ñ ÐºÐ¾ÑÑÑ Ð¸ Ð·Ð°Ð¿Ð°Ð´Ð°ÐµÑ Ð»Ð¾ÐºÑеваÑ. ÐÑи паÑÑивном Ñгибании ÑÑка бÑÐ´ÐµÑ Ð¿ÑÑжиниÑÑ Ð¸ ÑопÑоÑивлÑÑÑÑÑ.

РенÑгеногÑамма пеÑеломовÑÐ²Ð¸Ñ Ð° ÐонÑеджа
ÐеÑелом ÐалеаÑÑи

РенÑгеногÑамма повÑÐµÐ¶Ð´ÐµÐ½Ð¸Ñ ÐалеаÑÑи
ÐÑи Ñакой ÑÑавме ÑÑки Ñ ÐºÐ¾Ð¼Ð±Ð¸Ð½Ð¸ÑованнÑм повÑеждением: пеÑеломом Ð²Ð½Ð¸Ð·Ñ Ð»ÑÑа  и вÑÐ²Ð¸Ñ Ð¾Ð¼ локÑевой головки оÑломки лÑÑа бÑдÑÑ ÑмеÑаÑÑÑÑ ÐºÐ¿ÐµÑеди, локÑÐµÐ²Ð°Ñ Ð³Ð¾Ð»Ð¾Ð²ÐºÐ° â кÑÑÐ»Ñ Ð¸Ð»Ð¸ ладонной ÑÑоÑоне. ÐÑÑÐµÐ²Ð°Ñ ÐºÐ¾ÑÑÑ Ð¿Ð¾ оÑи бÑÐ´ÐµÑ Ð¸ÑкÑивлена, головка â пÑоÑÑпÑваÑÑÑÑ Ð² лÑÑезапÑÑÑном ÑÑÑÑаве Ñо ÑÑоÑÐ¾Ð½Ñ Ð»Ð¾ÐºÑÑ.
ÐÐ¾Ð»Ð¾Ð²ÐºÑ Ð¼Ð¾Ð¶Ð½Ð¾ впÑавиÑÑ Ð½Ð°Ð´Ð°Ð²Ð»Ð¸Ð²Ð°Ð½Ð¸ÐµÐ¼, но вÑÐ²Ð¸Ñ Ð¿ÑоиÑÑ Ð¾Ð´Ð¸Ñ Ñнова пÑи пÑекÑаÑении надавливаниÑ. ÐоÑÑÐ¾Ð¼Ñ Ð¿Ð¾Ð²Ñеждение диÑÑалÑного меÑаÑпиÑиза Ñакже назÑваеÑÑÑ Ð±ÑнÑÑÑÑий пеÑелом коÑÑей пÑедплеÑÑÑ.

Ðа ÑоÑо пеÑелом нижней ÑÑеÑи пÑавого пÑедплеÑÑÑ

Ðа ÑенÑгеногÑамме пеÑелом головки лÑÑевой коÑÑи (Ñлева) и Ñейки (ÑпÑава)
ÐовÑÐµÐ¶Ð´ÐµÐ½Ð¸Ñ Ð»Ð¾ÐºÑевого и венеÑного оÑÑоÑÑков локÑевой коÑÑи

Ðа ÑÑкизе дана ÑÑ ÐµÐ¼Ð° ÑÑÐ°Ð²Ð¼Ñ Ð²ÐµÐ½ÐµÑного оÑÑоÑÑка ÑÑÐµÑ Ñипов
Ðа ÑÑÐµÑ Ð°Ð½Ð°ÑомиÑеÑÐºÐ¸Ñ Ð¾ÑобенноÑÑей венеÑного оÑÑоÑÑка, его глÑбокого ÑаÑÐ¿Ð¾Ð»Ð¾Ð¶ÐµÐ½Ð¸Ñ Ð¿Ð¾Ð´ мÑгкими ÑканÑми пÑи ÑÑавме он повÑеждаеÑÑÑ Ñедко. Ðн Ð¼Ð¾Ð¶ÐµÑ ÑопÑовождаÑÑ Ð²ÑÐ²Ð¸Ñ Ð¿ÑедплеÑÑÑ Ñзади или ÑложнÑй пеÑелом внÑÑÑи локÑевого ÑÑÑÑава.
Ðзлом ÑаÑе бÑÐ²Ð°ÐµÑ Ð±Ð»Ð¸Ð¶Ðµ к веÑÑ ÑÑке или к оÑÐ½Ð¾Ð²Ð°Ð½Ð¸Ñ Ð¾ÑÑоÑÑка. Реже диагноÑÑиÑÑÑÑ Ð¾ÑколÑÑаÑое повÑеждение. ÐÑи ÑÑезмеÑном напÑÑжении внÑÑÑи мÑÑÑÑ Ð¿Ð»ÐµÑа и ее ÑÑÑ Ð¾Ð¶Ð¸Ð»Ð¸Ð¹ ÑÑавма коÑÑной ÑÐºÐ°Ð½Ð¸Â Ð¼Ð¾Ð¶ÐµÑ Ð±ÑÑÑ Ð¾ÑÑÑвной.
ÐеÑелом бÑÐ²Ð°ÐµÑ Ð¸Ð·Ð¾Ð»Ð¸ÑованнÑм 3-Ñ Ñипов, как видно на ÑÑкизе:
- оÑÑÑваеÑÑÑ ÐºÐ¾Ð½Ñик оÑÑоÑÑка (1-й Ñип);
- повÑеждаеÑÑÑ 50% коÑÑной Ñкани (2-й Ñип);
- повÑеждаеÑÑÑ Ð±Ð¾Ð»ÐµÐµ 50% коÑÑи (3-й Ñип).
ÐоÑÑÑадавÑий жалÑеÑÑÑ Ð½Ð° Ð±Ð¾Ð»Ñ Ð¸ поÑвление опÑÑ Ð¾Ð»Ð¸ в локÑевой Ñмке. Ðа ÑенÑгеногÑамме могÑÑ Ð²ÑÑвиÑÑ ÑмеÑение ÑÑагменÑа лÑÑевой коÑÑи пÑи оÑÑÑвном пеÑеломе или его вколаÑивание в блок пÑи пеÑеломовÑÐ²Ð¸Ñ Ðµ.

Ðа ÑенÑгеногÑамме замеÑна ÑÐºÐ²Ð¾Ð·Ð½Ð°Ñ ÑÑеÑина локÑевого оÑÑоÑÑка
ÐÑи ÑÑавме локÑевой оÑÑоÑÑок Ð¼Ð¾Ð¶ÐµÑ ÑломаÑÑÑÑ Ð²Ð½ÑÑÑи ÑÑÑÑава и оÑоÑваÑÑÑÑ Ð½ÐµÐºÐ¾ÑоÑÐ°Ñ ÐµÐ³Ð¾ ÑаÑÑÑ Ð¿Ñи Ñезком ÑокÑаÑении плеÑевой ÑÑÐµÑ Ð³Ð»Ð°Ð²Ð¾Ð¹ мÑÑÑÑ. ÐÑли ее ÑÑÑ Ð¾Ð¶Ð¸Ð»Ð¸Ðµ не повÑеждаеÑÑÑ, оÑломки ÑмеÑаÑÑÑÑ Ð½Ð° неболÑÑое ÑаÑÑÑоÑние. ÐÑи ÑазÑÑве ÑÑÑ Ð¾Ð¶Ð¸Ð»Ð¸Ñ Ð¿ÑÐ¾Ð¸Ð·Ð¾Ð¹Ð´ÐµÑ Ð±Ð¾Ð»ÑÑое ÑмеÑение ÑÑагменÑов коÑÑной Ñкани, возможна оÑколÑÑаÑÐ°Ñ Ð¸ ÑÑавма в ÑопÑовождении пеÑеднего вÑÐ²Ð¸Ñ Ð° головки, ÑÑо назÑваÑÑ Ð¿Ð¾Ð²Ñеждением ÐалÑгенÑ.
Ð Ñка Ñ Ð¿Ð¾ÑÑÑадавÑего пÑÐ¸Ð½Ð¸Ð¼Ð°ÐµÑ Ð²ÑнÑжденное положение: конеÑноÑÑÑ Ð±ÑÐ´ÐµÑ Ð¿ÑовиÑаÑÑ Ð²Ð½Ð¸Ð·, в зоне ÑÑÐ°Ð²Ð¼Ñ Ð¾Ð±ÑазÑеÑÑÑ Ð¾Ð¿ÑÑ Ð¾Ð»Ñ Ð¸ возможно внÑÑÑиÑканевое кÑовоизлиÑние Ñ Ð¾Ñеком мÑÐ³ÐºÐ¸Ñ Ñканей. Ðз-за Ñезкой боли поÑÑÑадавÑий не ÑÐ¼Ð¾Ð¶ÐµÑ ÑогнÑÑÑ Ð¿ÑедплеÑÑе или ÑазогнÑÑÑ ÐµÐ³Ð¾. ÐÐ¾Ð»Ñ Ð¾ÑÐ´Ð°ÐµÑ Ð² плеÑо Ñ Ð·Ð°Ð´Ð½ÐµÐ¹ ÑÑоÑÐ¾Ð½Ñ Ð»Ð¾ÐºÑÑ.
ÐÑи изломе Ñейки лÑÑевой коÑÑи и головки Ð±Ð¾Ð»Ð¸Ñ Ð² облаÑÑи пеÑедней ÑÑÑÑавной повеÑÑ Ð½Ð¾ÑÑи и в пÑедплеÑÑе. Ðаже пÑи ÑмеÑении оÑÑоÑÑков видимÑе деÑоÑмаÑии могÑÑ Ð¾ÑÑÑÑÑÑвоваÑÑ. ÐÑи ÑÑом огÑаниÑиваÑÑÑÑ Ð²ÑаÑаÑелÑнÑе Ð´Ð²Ð¸Ð¶ÐµÐ½Ð¸Ñ Ð¿ÑедплеÑÑем.

Ðа ÑоÑо пеÑелом левого пÑедплеÑÑÑ Ð»ÑÑевой коÑÑи
Ð¢Ð¸Ð¿Ñ Ð¸ Ð²Ð¸Ð´Ñ ÑÑавм
ÐеÑÐµÐ»Ð¾Ð¼Ñ Ð¼Ð¾Ð³ÑÑ Ð±ÑÑÑ:
- ÐаÑологиÑеÑкими: пÑи невÑÑокой Ñиле, напÑавленной на коÑÑÑ. Ðе пÑоÑноÑÑÑ ÑнижаеÑÑÑ Ð·Ð° ÑÑÐµÑ Ð³ÐµÐ½ÐµÑиÑеÑкиÑ
(ÑиндÑома Ñ
ÑÑÑÑалÑного Ñебенка), меÑаболиÑеÑкиÑ
или ÑндокÑиннÑÑ
паÑоÐ?




