Переломы костей стопы реферат
Переломы
костей стопы занимают значительное
место среди повреждений костей скелета.
По данным литературы, они составляют
от 17 до 20% от всех переломов костей
скелета. Наиболее часто подвергаются
травме плюсневые кости и фаланги
пальцев,на втором месте по частоте
травмы стоит пяточная кость.
Строение стопы
1
ПРЕДПЛЮСНА,tarsus. Проксимальная
часть стопы. Состоит из семи костей:
таранной,
пяточной, ладьевидной, кубовидной и
трех клиновидных. .
2
. Пяточная кость,calcaneus.
3
Таранная кость, talus.
7
Ладьевидная кость,os naviculare.
8
Бугристость ладьевидной кости, tuberositas
ossis navicularis.
9
Медиальная клиновидная кость,os
cuneiforme mediale.
10
Промежуточная клиновидная кость,os cuneiforme intermedium.
11
Латеральная клиновидная кость,os
cuneiforme laterale.
12
Кубовидная кость,os cuboideum.
13
Борозда сухожилия длинной малоберцовой
мышцы, sulcustendinis
т. fibularislongi.
14
Бугристость кубовидной кости, tuberositas
ossis cuboidei. 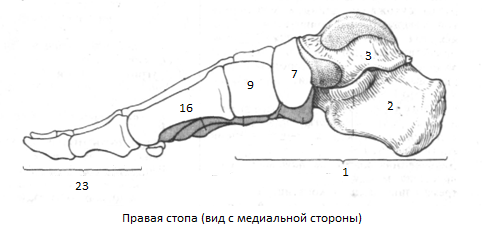
15
Пяточный отросток, processus calcaneus.
16
ПЛЮСНА,metatarsus.
17
I — Y плюсневыекости, ossa
metatarsi (metatarsalia)
18
Основание плюсневой кости, basismetatarsalis.
19
Тело плюсневой кости, corpusmetatarsal.
20
Головка плюсневой кости, caput metatarsals
21
Бугристость первой плюсневой кости,
tuberositasossismetatarsalisprimi.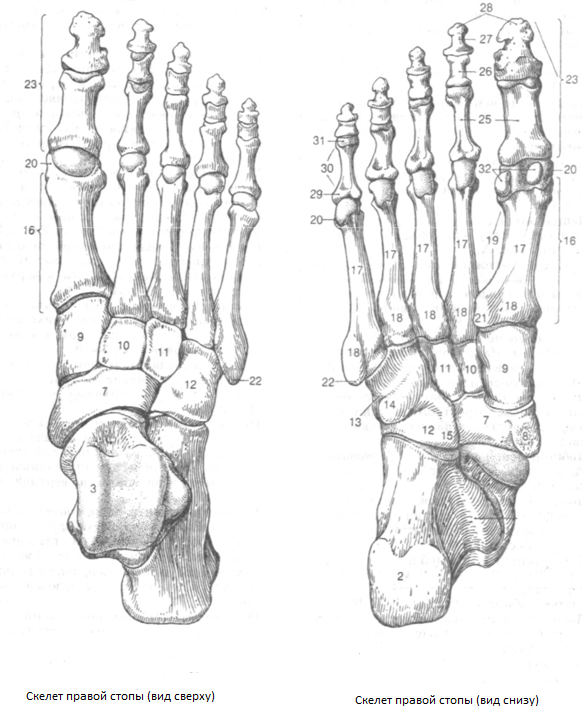
22
Бугристость пятой плюсневой кости, tub.
ossis metatarsalis quinti.
23
КОСТИ ПАЛЬЦЕВ,ossa digitorum.
24
Фаланга, phalanges.
25
Проксимальная фаланга, phalanx proximalis.
26
Средняя фаланга, phalanx media.
27
Дистальная фаланга, phalanx distalis.
28
Бугристость дистальной фаланги,
tub.phalangis distalis.
29
Основание фаланги, basis phalangis.
30
Тело фаланги, corpus phalangis.
31
Головка фаланги, caput phalangis.
32
Сесамовидные кости,ossa sesamoidea.
Переломы пяточной кости
Пяточная
кость,
os
calcaneum
—
самая
крупная
из
всех
костей
стопы,
участвует
в
формировании
продольного
свода
стопы
и
является
его
задней
точкой
опоры,
к
отросткам
бугра
пяточной
кости
крепится
подошвенный
апоневроз,
мышцы
стопы
и
сухожилие
трехглавой
мышцы
голени
(пяточное).
В
нормальных
условиях,
приложение
сил
на
эти
мышцы
способствуют
активному
балансированию
стопы.
Основной
механизм
перелома пяточной кости
—
компрессионный,
причиной
могут
послужить
падение
с
высоты,
автодорожная
авария,
производственная
и
спортивная
травмы.
Кость
попадает
под
пресс:
снизу
—
поверхность
опоры,
сверху
—
таранная
кость,
и
когда
предел
прочности
амортизирующих
механизмов
и
прочности
самой
кости
исчерпан
наступает
перелом.
При
этом
действующие
силы
распределяются
неравномерно,
смещение
отломков
объясняется
вдавлением
таранной
кости
в
поломанную
пяточную
кость
и
сокращением
подошвенных
и
икроножных
мышц.
Как
правило,
сила
воздействия
на
пяточную
кость
бывает
значительной
и
приводит
к
большим
разрушениям
последней,
нередко
перелом
пяточной
кости
сочетается
с
переломами
других
костей
стопы
и
позвоночника.
Для
переломов пяточной кости характерны
боли в области повреждения и невозможность
нагрузки стопы. Обращают на себя внимание
вальгусная и варусная деформация пятки,
расширение пяточной области, отечность
стопы, наличие характерных кровоподтеков
в пяточной области и на подошвенной
поверхности стопы. Своды стопы уплощены.
Активные движения в голеностопном
суставе вследствие отека мягких тканей
и натяжения пяточного сухожилия резко
ограничены, а в подтаранном суставе
невозможны. В случае падения с высоты
с приземлением на пяточные бугры возможны
сочетанные повреждения пяточных костей
и позвоночника. Поэтому рекомендуется
проводить рентгенологическое обследование
даже при отсутствии жалоб в первые дни
после травмы. При чтении рентгенограммы
особое внимание обращают на угол
суставной части бугра пяточной кости
(суставно-бугорный угол) — угол Белера,
который образован пересечением двух
линий, одна из которых соединяет наиболее
высокую точку переднего угла подтаранного
сустава и вершину задней суставной
фасетки, а другая проходит вдоль верхней
поверхности пяточного бугра. В норме
этот угол равен 20—40°. В зависимости от
тяжести перелома угол Белера уменьшается
и даже может иметь отрицательные
значения.

Лечение:
При
изолированных краевых переломах бугра
пяточной кости и переломах пяточной
кости без смещения • отломков после
местного обезболивания накладывают
гипсовую повязку до коленного сустава
с тщательным моделированием сводов.
Стопу устанавливают под углом 95°. Для
ходьбы пригипсовывают каблучок или
металлическое стремя. Ходьбу с опорой
на ногу разрешают через 7-10 дней.
Продолжительность иммобилизации
составляет 8-10 нед. Трудоспособность
восстанавливается через 3-4 мес. Лечение
оскольчатых или компрессионных переломов
со смещением костных отломков представляет
большие трудности. Репозицию выполняют
под внутрикостной анестезией или
наркозом. Голень сгибают до угла 90°,
стопу -до угла 100-120°, а потом, создавая
противовытяжение за передний отдел
стопы, производят тягу по оси пяточной
кости. Этим устраняют смещение отломков
пяточной кости по длине. В заключение
тягой за пяточный бугор в подошвенную
сторону устраняют смещение заднего
отдела пяточной кости кверху, чем
восстанавливают продольный свод стопы.
Боковые смещения устраняют сжатием
пяточной кости с боков руками или
аппаратом. Для осуществления более
мощной тяги за отломки при репозиции
через пяточный бугор проводят спицу,
которую закрепляют в скобе, за последнюю
и производят тягу. Более эффективна
репозиция с помощью двух спиц. Одну
спицу для вытяжения проводят через
проксимальный отломок бугра пяточной
кости, а для противовытяжения — через
дистальный отломок передней части
пяточной кости на уровне задней таранной
поверхности. Для точного проведения
спицы через нужный отломок по рентгенограмме
циркулем определяют расстояние от места
введения спицы до внутренней лодыжки
и пяточного бугорка (четко определяемых
пальпаторно костных ориентиров). Затем
от этих ориентиров непосредственно на
стопе больного циркулем проводят две
дуги (соответственно найденным
расстояниям), на пересечении которых и
будет находиться точка введения спицы.
При свежих переломах репозицию производят
одномоментно, при несвежих — в течение
1-2 нед с применением аппарата Илизарова.
Вначале осуществляют дистракцию отломков
по длине пяточной кости, затем постепенно
восстанавливают угол Белера, синхронно
перемещая скобы по соответствующим
дугам с сохранением (или усилением)
дистракционного усилия. При этом передняя
часть пяточной кости упирается в таранную
кость, а бугор смещается в подошвенную
сторону. Степень восстановления
продольного свода стопы контролируют
по рентгенограмме. Фиксацию отломков
осуществляют пучком спиц (чрескожно) и
циркулярной гипсовой повязкой. После
репозиции накладывают лонгетно-циркулярную
повязку до средней трети бедра. При
согнутой голени и стопе под углом
110-115° особое внимание уделяют моделированию
повязки для формирования свода стопы.
Продолжительность иммобилизации — 3-4
мес, при этом через 11/2-2
мес повязку укорачивают до коленного
сустава или производят ее замену. При
безуспешности закрытой репозиции
применяют оперативное лечение с
использованием костных трансплантатов.
Гипсовую повязку накладывают до середины
бедра на срок до 3-4 мес. Трудоспособность
восстанавливается через 5-6 мес.

Репозиция
отломков пяточной кости с помощью
одномоментного скелетного вытяжения
. а — начальный этап ; 6 — завершающий этап
; в -способ определения места введения
спицы ( с использованием рентгенограммы
).
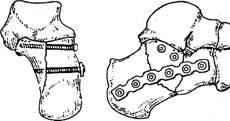
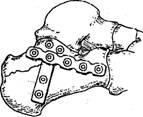
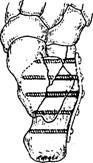
. Остеосинтез
при переломах пяточной кости .
При
отрывном переломе верхнего отдела
пяточного бугра в виде «утиного клюва»
применяют одномоментную репозицию и
наложение гипсовой повязки сроком до
6 нед (сгибание голени до 100° и подошвенное
сгибание стопы до 115°). Если одномоментная
репозиция окажется несостоятельной,
то применяют открытую репозицию и
фиксацию костного фрагмента одним или
двумя металлическими винтами. Иммобилизация
такая же, что и при закрытой репозиции.
После снятия гипсовой повязки, независимо
от применявшихся методов лечения,
проводят восстановительное лечение с
использованием физиотерапевтических
процедур, ЛФК и массажа. Для предупреждения
развития посттравматического плоскостопия
в обязательном порядке назначают ношение
ортопедической стельки-супинатора. В
настоящее время для лечения сложных
переломов пяточной кости (особенно
застарелых) или открытых повреждений
применяют компрессионно-дистракционный
метод с помощью аппарата Илизарова. Под
внутрикостной анестезией проводят три
спицы во фронтальной плоскости: 1-ю
-через пяточный бугор, 2-ю -через кубовидную
и передний отдел пяточной кости, 3-ю —
через диафиз плюсневых костей. Накладывают
аппарат из двух полуколец и кольца.
Перемещая кзади полукольцо со спицей
в области пяточного бугра, устраняют
смещение отломков по длине пяточной
кости, а натяжением этой спицы,
изогнутой в подошвенную сторону,
восстанавливают свод стопы. Натяжением
спицы, проведенной через область
предплюсны, заканчивают формирование
продольного подошвенного свода стопы.
Неустраненное смещение при одномоментной
репозиции в процессе лечения корригируют
с помощью микродистракции. Сроки фиксации
стопы в аппарате — 2-3 мес.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Министерство здравоохранения РФ
ЗМУ
Реферат по хирургии,
на тему: «Переломы нижних конечностей».
Выполнила студентка
Группы 3 м/с:
Тимергалеева И.
Проверила:
Шарыпова А. Г.
2006 г.
Содержание:
1.
Переломы бедра
· Переломы шейки бедра
· Переломы диафиза бедра
· Переломы дистального отдела бедренной кости
2.
Переломы голени
· Перелом диафиза малоберцовой кости.
· Перелом диафиза большеберцовой кости
· Диафизарный перелом обеих костей голени.
3.
Переломы лодыжек
4.
Перелом костей стопы.
· Перелом таранной кости
· Перелом пяточной кости
· Перелом костей предплюсны.
· Перелом плюсневых костей и фаланг пальцев.
5.
Список литературы.
Переломы бедра.
Переломы бедра составляют 6,4% всех переломов.
Классификация:
1.
Перелом проксимального отдела бедра .
2.
Медиальный (шеечный) перелом бывает вальгусным и варусным .
3.
Капитальный перелом (перелом головки)
4.
Субкапитальный перелом (у основания головки)
5.
Трансцервикальный (чресшеечный) или базальный перелом
6.
Латеральный (вертельный) перелом
7.
Межвертельный перелом
8.
Чрезвертельный перелом
9.
Изолированный перелом малого вертела и изолированный перелом большого вертела
10.
Перелом диафиза бедренной кости (верхней, средней, нижней трети)
11.
Переломы дистального отдела бедренной кости.
Переломы шейки бедра
Частота — 25% от общего числа переломов бедренной кости. Переломы шейки бедра и вертельные переломы отмечают преимущественно у женщин старше 60 лет.
1.
Причины:
непрямая травма — падение на область большого вертела.
2.
Клиническая картина
: Боль в паховой области, усиливающаяся при движениях ногой. Наружная ротация конечности, невозможность внутренней ротации. Укорочение конечности. Болезненность при осевой нагрузке (поколачивание по пятке или в область большого вертела). Симптом прилипшей пятки — больной не может ни поднять, ни удержать поднятую и выпрямленную ногу, но сгибает её в коленном и тазобедренном суставах так, что пятка скользит по опоре.
3.
Диагноз подтверждают:
рентгенологическим исследованием в двух проекциях. Выявляют нарушение целостности кости, а также дополнительные признаки: при варусных переломах большой вертел расположен выше линии Розера-Нелатона, при переломах со смещением линия Шумахера, соединяющая вершину большого вертела с передней верхней остью подвздошной кости, проходит ниже пупка.
4.
Осложнения:
ложный сустав шейки бедра, аваскулярный некроз головки бедра
5.
Лечение:
переломов шейки бедра преимущественно оперативное — остеосинтез металлическим штифтом, пучком спиц. По показаниям производят аллопластику головки бедренной кости. При лечении межвертельных и чрезвертельных переломов применяют скелетное вытяжение, гипсовую повязку и остеосинтез.
Переломы диафиза бедра
1.
Причины:
прямая травма
2.
Патоморфология.
При переломе верхней трети диафиза проксимальный отломок смещается вперёд и кнаружи, дистальный — кнутри и кзади; для перелома в средней трети характерно смещение по длине. Клиническая картина: боль, нарушение функций, укорочение конечности, деформация, ротация стопы кнаружи, патологическая подвижность.
3.
Осложнения:
травматический шок, жировая эмболия, значительная кровопотеря.
4.
Лечение.
Иммобилизацию применяют при родовых травмах у детей; вытяжение по Шеде. Скелетное вытяжение за бугристость большеберцовой кости или мыщелки бедра -основной метод лечения. Чрескостный компрессионно-дистракционный остеосинтез. Оперативное лечение применяют при открытых, осложнённых переломах, при безуспешном консервативном лечении (интерпозиция мягких тканей).
Переломы дистального отдела бедренной кости
1.
Причины:
прямая травма по боковой поверхности коленного сустава, падение на коленный сустав, падение с высоты на выпрямленные ноги.
2.
Патоморфология.
Переломы мыщелков -внутрисуставные повреждения, сопровождающиеся гемартрозом. При надмыщелковых переломах короткий дистальный фрагмент вследствие тяги икроножной мышцы смещается кзади, что создаёт угрозу сдавления или повреждения подколенной артерии.
3.
Клиническая картина:
припухлость, деформация, болезненность, патологическая подвижность отломков. Рентгенография подтверждает диагноз.
4.
Лечение:
При гемартрозе — пункция коленного сустава. Переломы без смещения — гипсовая лангетная повязка. При смещениях отломков — одномоментная репозиция на скелетном вытяжении, по показаниям — чрескостный компрессионно-дистракционный остеосинтез. Оперативное лечение при неэффективности консервативных методов. Раннее назначение физиотерапии (УВЧ, магнитотерапии), ЛФК.
Переломы костей голени.
Перелом диафиза малоберцовой кости.
1.
Причины:
удар по наружной поверхности голени.
2.
Клиническая картина:
боль в месте перелома, усиливающаяся при пальпации. Других характерных симптомов перелома не отмечают из-за анатомических особенностей малоберцовой кости (отсутствие нагрузки, фиксация верхнего и нижнего концов к большеберцовой кости, развитые мышцы). Отличие от ушиба — появление боли в месте травмы при боковом сжатии вдали от него.
3.
Осложнения:
перелом малоберцовой кости в области шейки может сочетаться с повреждением малоберцового нерва или капсулы коленного сустава.
4.
Лечение —
гипсовая лонгета на 3-4 нед.
Перелом диафиза большеберцовой кости
1.
Причины:
прямая или непрямая травма
2.
Патоморфология:
при переломах без повреждения межкостных мембран смещения по длине не бывает, характерны смещения по ширине и угловое смещение.
3.
Клиническая картина:
деформация и искривление оси голени, боль, усиливающаяся при осевой нагрузке, невозможность опоры на ногу.
4.
Диагностика
— рентгенография в двух проекциях.
5.
Лечение:
репозиция, гипсовая повязка на 2 мес, при интерпозиции мягких тканей — остеосинтез.
Диафизарный перелом обеих костей голени
.
1.
Причины:
прямая (например, бамперный перелом} и непрямая (сгибание или скручивание) травма
2.
Патоморфология.
Бамперный перелом — многооскольчатый перелом верхней или средней трети диафизов. При сгибательном действии травмирующей силы — перелом с треугольным осколком на внутренней стороне искривления. При скручивающем действии травмирующей силы возникает винтообразный перелом — переломы костей расположены на противоположных концах (большеберцовая кость ломается в нижней трети, малоберцовая — в верхней). Смещение отломков зависит не от тяги мышц, а от направления и силы травмирующего воздействия.
3.
Клиническая картина:
резкая боль, деформация и изменение кожных покровов, ротация стопы наружу, деформация оси голени, усиление боли при осевой нагрузке.
4.
Дополнительные исследования — рентгенография в двух проекциях.
5.
Лечение:
При переломах без смещения, репонируемых и легко удерживаемых переломах — скелетное вытяжение на 4 нед, затем гипсовая повязка протяжённостью от пальцев стопы до середины бедра (переломы средней или нижней трети) или до ягодичной складки (переломы верхней трети) • При поперечных переломах со смещением — одномоментная репозиция с последующим наложением гипсовой повязки на 3-4 мес. Скелетное вытяжение применяют при неудерживаемых без дополнительной трак-ции переломах (винтообразные, оскольчатые, косые), обширных повреждениях мягких тканей, заболеваниях кожи. Чрескостный компрессионно-дистракционный остеосинтез. Хирургическое лечение показано при открытых переломах, невозможности репозиции.
Переломы лодыжек
Частота — 60% всех переломов голени
1.
Причины:
прямая и непрямая (форсированный поворот, приведение, отведение стопы) травмы.
2.
Классификация:
· Пронационный перелом
· Классический завершённый перелом Дюпюшпрена
· Перелом типа Дюпюитрена (незавершённый пронационный перелом)
· Супинационный перелом(завершённый или незавершённый)
Перелом Потта-Дес-то
— сочетание пронационного или супинационного перелома с переломом заднего или переднего края большеберцовой кости. Возникает при сочетании пронации или супинации с дополнительным сгибанием (тыльным или подошвенным).
Переломовывихи
— сочетание перелома лодыжек с вывихом стопы
3.
Патоморфология.
Завершённый пронационный перелом содержит следующие компоненты (незавершённый перелом содержит не все компоненты завершенного перелома): Перелом внутренней лодыжки или разрыв дельтовидной связкию Перелом наружной лодыжки или малоберцовой кости в нижней трети. Разрыв дистального межберцового синдесмоза. Подвывих или вывих стопы, кнаружи. Завершённый супина-ционный перелом содержит следующие компоненты: Отрывной перелом латеральной лодыжки или разрыв наружных боковых связок голеностопного сустава. Косой перелом внутренней лодыжки или внутреннего края большеберцовой кости
Подвывих или вывих стопы кнутри
1.
Клиническая картина:
боль и отёчность в области голеностопного сустава, нарушение опоры при переломовывихах; при пронационном переломовывихе стопа отклонена кнаружи, над дистальным отделом большеберцовой кости пальпируется отломок кости; при супинационном переломе стопа смещена кнутри; при переломе Потта-Десто стопа находится в положении подошвенного сгибания; для переломов без вывихов характерна болезненность проксимальнее верхушек лодыжек, при разрыве межберцового синдесмоза — спереди над берцовыми костями, болезненность усиливается в большей степени при боковых движениях, чем при осевых.
2.
Дополнительные исследования
— рентгенография в двух проекциях, при разрыве дистального межкостного синдесмоза в дополнительной полукосой проекции.
3.
Лечение.
Одномоментная репозиция с последующим наложением циркулярной гипсовой повязки протяжённостью до коленного сустава. Скелетное вытяжение проводят при невозможности репозиции. Остеосинтез применяют при интерпозиции мягких тканей, повороте вокруг оси сломанной лодыжки.
Перелом костей стопы.
Перелом таранной кости
1.
Причины:
непрямая травма -падение с высоты на ноги, резкое торможение автомобиля при упоре ступнями в его пол — происходит раздавливание таранной кости между большеберцовой и пяточной костями, резкое разгибание стопы.
2.
Клиническая картина:
увеличение голеностопного сустава в объёме, невозможность движений в нём, усиление боли при перкуссии пятки.
3.
Дополнительное исследование
— рентгенография в двух проекциях.
4.
Лечение:
гипсовая повязка от пальцев стопы до коленного сустава.
Перелом пяточной кости
1.
Причина:
падение с высоты на пятки.
2.
Клиническая картина:
боль, невозможность ходьбы, увеличение пятки в объёме, уплощение продольного свода стопы.
3.
Дополнительное исследование
— рентгенография в двух (переднезадней и боковой) проекциях.
4.
Лечение:
репозиция, чрескостный компрессионно-дистракционный остеосинтез, гипсовая повязка на 10 нед, скелетное вытяжение.
Перелом костей предплюсны.
1.
Причина:
прямая травма — падение тяжёлого предмета на тыл стопы.
2.
Клиническая картина:
пациенты ходят, опираясь только на пятку, припухлость на тыле стопы, болезненность ротационных и боковых движений стопы.
3.
Дополнительное исследование
— рентгенография в двух (переднезадней и полукосой) проекциях.
4.
Лечение:
лонгетная гипсовая повязка протяжённостью до коленного сустава.
Перелом плюсневых костей и фаланг пальцев
.
1.
Причина:
прямая травма
2.
Клиническая картина: боль, усиливающаяся при осевой нагрузке, патологическая подвижность, симптом Якобсона — усиление боли при надавливании на головку плюсневой кости
3.
Дополнительное исследование — рентгенография в двух (переднезадней и полукосой) проекциях.
4.
Лечение: гипсовая повязка вплоть до коленного сустава на 4-6 нед, при смещении — ручная репозиция или скелетное вытяжение, оперативное лечение при неэффективности консервативного.
Список литературы:
1.
Клиническая хирургия: Справочное пособие по анестезиологии, хирургии, травматологии-ортопедии, онкологии, нейрохирургии (под ред. Усенко Л.В., Березницкого Я.С.),Усенко Л. В., Березницкий Я. С., Белый И. С.: Изд. «Нева», 2001.-496 стр.
2.
А. Ф. Краснов, В. М. Аршин, В. В. Аршин. Травматология. Справочник. Изд.: Феникс, 1998 г.
3.
Гостищев В.К. Общая хирургия: Учеб- М., ГЭОТАР-МЕД, 2001.- 608 с.
4.
Общая хирургия. Под ред. П. Н. Зубарева, М. И. Лыткина, М. В. Епифанова Учебник для мед. Вузов Изд – во «Спецлит» С-Пб, 2002 480
Источник