Переломы плечевого пояса и ребер
Транспортная
иммобилизация заключается в фиксации
предплечья по углом 90 градусов и придания
кисти так называемого физиологического
(то есть среднего) положения, при котором
второй-пятый пальцы полусогнуты,
расположены на вложенном в ладонь
довольно плотном валике из мягкой ткани;
сама кисть должна быть умеренно отклонена
в тыльную сторону. Для фиксации предплечья
можно использовать подручные средства
– подол пиджака или рубашки, брючной
ремень, длинную полосу ткани (рисунок
3.1).

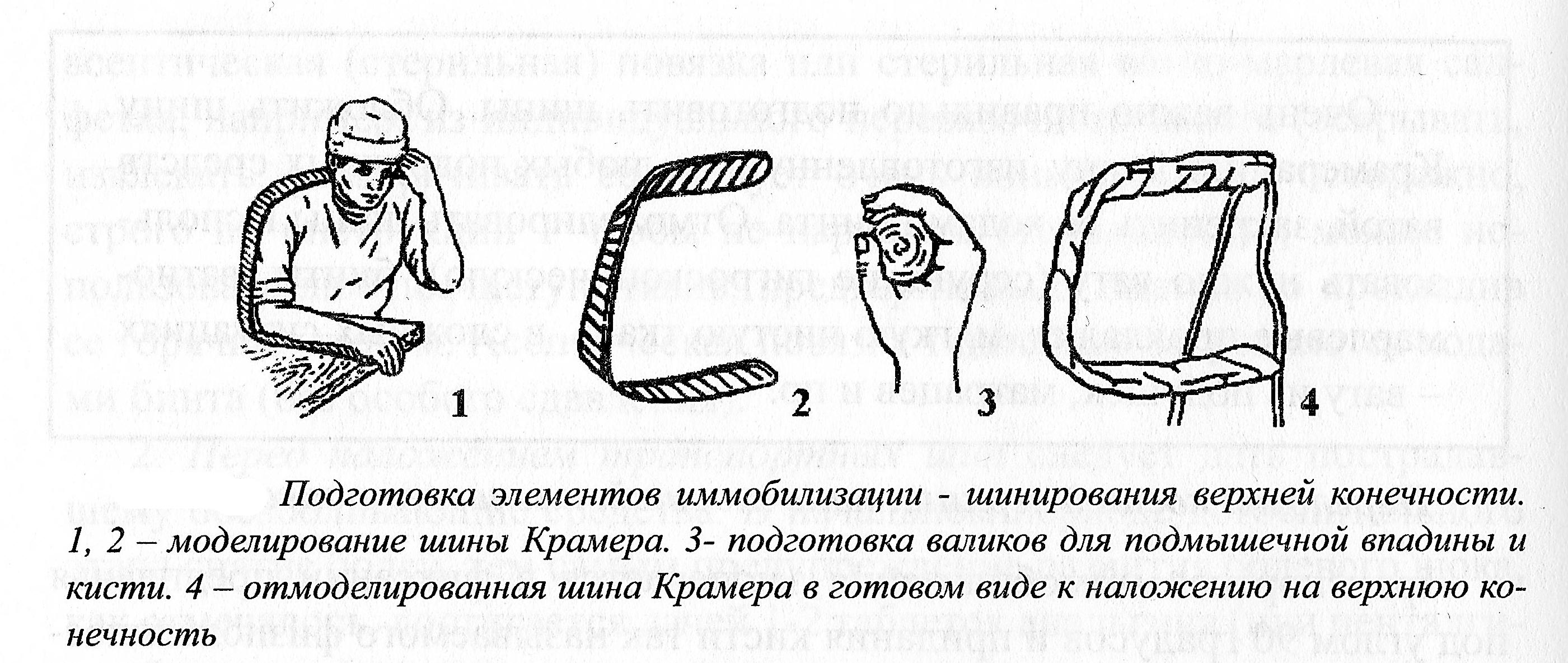
Рисунок
3.1. Иммобилизаци предплечья
Переломы
костей плечевого сустава.
Согнуть конечность в локтевом суставе
под углом 90 градусов; кисть должна быть
в среднем положении, с валиком в ладони.
Предплечье прибинтовать к туловищу
повязкой Дезо.
Переломы
плечевой кости.
Фиксировать
три сустава: плечевой, локтевой,
лучезапястный. Подготовить шину из
подручных средств. Если имеется
возможность – использовать шину
Крамера; отмоделировать по длине
предплечья пострадавшего, изогнуть ее
по фигуре помощника, от лопатки
противоположной (здоровой) стороны по
тыльной поверхности поврежденного
плеча и предплечья, согнутых в плечевом
суставе – под углом 90 градусов (рисунок
3.2).
Рисунок
3.2. Иммобилизация при переломах плечевой
кости
Шина
накладывается вместе с помощником. При
переломе правой плечевой кости помощник
находится справа, левой рукой он держит
предплечье вблизи локтевого сустава,
правой фиксирует кисть, лучезапястный
сустав. При этом необходимо осторожно
согнуть конечность пострадавшего в
локтевом суставе, оттягивая левой рукой
сустав вниз. При переломе левой плечевой
кости помощник правой рукой держит
предплечье, левой фиксирует кисть.Вложить
в подмышечную впадину на стороне травмы
ватно-марлевый валик, укрепить его
бинтом через противоположное надплечье.
Другой валик вложить в кисть, придать
ей среднее положение. Наложить по
тыльной стороне конечности подготовленную
шину. Фиксировать верхний отдел шины
за ее конец на предплечье бинтом.
Фиксировать конечность и шину друг к
другу ходами бинта. Фиксировать шину
к туловищу бинтами. Можно уложить
конечность на косынку.
Переломы
костей локтевого сустава.
Подготовить,
смоделировать подручные средства по
тыльной поверхности плеча (от сустава),
предплечья, согнутого под углом 90
градусов – до основания плеча. Наложить
шину. Обложить выступающие отделы
локтевого, лучезапястного суставов
ватой или ватно-марлевыми салфетками,
или мягкой чистой тканью, ветошью.
Достаточно надежно, плотно фиксировать
шину круговыми ходами широкого бинта.
Конечность уложить на косынку.
Проверить
пульс на лучевой артерии. Нарушение
пульса (ухудшение пульсации) служат
признаком излишне тугого наложения
бинта. В этом случае необходимо проверить
ходы бинта, устранить давление, расправить
возможные сгибы (или перегибы) бинта,
добиться равномерного щадящего давления
на всем протяжении конечности. Нередко
бинты приходится накладывать заново.
Переломы
костей предплечья.
Фиксируются
кисть и два сустава – лучезапястный и
локтевой. Приготовить шину, смоделированную
от средней трети плеча и предплечья по
тыльной поверхности до основания
пальцев. Конечность согнуть в локтевом
суставе под углом 90 градусов. Установить
предплечье и кисть в среднем положении;
кисть несколько согнуть, ладонную
поверхность обратить к животу. Наложить
шину. Зафиксировать конечность бинтами.
Подвесит ее на косынку.
При
использовании подручных средств для
иммобилизации в случае перелома костей
предплечья осторожно согнуть его под
углом 90 градусов. Обложить подготовленную
шину (например, дощечку, фанеру) слоем
ваты или мягкой ткани, расправить их,
фиксировать ходами бинта. Вложить в
кисть валик из мягкой ткани. Предплечье
уложить на дощечку, обрезанную по его
длине, с захватом лучезапястного,
локтевого суставов; можно использовать
две сложенные полосы фанеры или несколько
связанных слоев картона. Такую же дощечку
расположить под углом 90 градусов к
первой (рисунок 3.3)

Рисунок
3.3. Иммобилизация предплечья
Фиксировать
конечность и шины круговыми ходами
достаточно прочной ткани – хотя бы
вблизи локтевого и лучезапястного
суставов. Шинированную конечность
подвесить на косынке или полосе ткани.
Переломы
костей лучезапястного сустава и кисти.
Подготовить,
смоделировать шину Крамера по тыльной
поверхности предплечья, согнутого в
локтевом суставе под углом 90 градусов
– от локтевого сустава до кончиков
пальцев. Кисть в среднем положении.
Вложить в кисть ватно-марлевый валик.
Наложить
шину. Боковые отделы лучезапястного
сустава, головки пястных костей обложить
ватой. Достаточно плотно (без излишнего
сдавления) фиксировать шину круговыми
ходами широкого бинта. Конечность
уложить на косынку или полу пиджака,
или на поднятый подол рубахи; надежно
фиксировать полу английскими булавками.
Для
фиксации верхней конечности на поле
пиджака (подоле рубахи и пр.) согнуть
предплечье под углом 90 градусов, вложить
в кисть валик из ткани. Поднять
соответствующую полу пиджака или куртки,
расправить (исключить складки, неровности).
Тщательно уложить на полу предплечье,
плечо. Конец полы можно закрепить узлом
с краем воротника на противоположной
стороне или надежно обвязать шпагатом,
провести его под воротником через шею,
концы связать. Поднятую полу закрепить
3-4 булавками или «прошить» проволокой,
гвоздем.
Множественные,
особенно
двусторонние переломы костей верхних
конечностей.
Фиксируются
кисти и три
сустава
обеих конечностей. Иммобилизация
осуществляется с помощью двух или трех
шин Крамера; можно использовать также
любые подручные средства – важен единый
принцип – каждый сегмент конечности
со сломанными костями должен быть
надежно иммобилизирован в максимально
щадящем положении.
По
обычному методу готовятся шины. Предплечья
укладываются один за другим, на одном
уровне, каждое на своей шине Крамера,
но края обеих шин заходят друг за друга
(тем самым увеличивается общая жесткость
конструкции). В обе подмышечные впадины
вкладываются ватно-марлевые валики.
После
подготовки шин по общим правилам, концы
шин, располагающиеся сзади, на уровне
основания шеи, закрепляются друг с
другом набрасыванием или надежной
фиксацией жестким шнуром (проволокой).
В первом случае через конечные отделы
продеваются несколько ходов бинта,
которые далее идут наперекрест, фиксируя
правую руку и шину на уровне основания
пальцев; другой ход бинта идет от левого
конца правой шины косо, пол направлению
к правому локтю. Оба хода поднимаются,
не пересекаясь, вверх, и фиксируются с
начальными отделами.
Возможно
расположение обеих предплечий на одной
шине (одно рядом с другим). В качестве
варианта может служить расположение
дополнительной фиксирующей шины –
горизонтально на уровне плеч (надежность
иммобилизации значительно возрастает).
Наложение, окончательное моделирование
шин производится на выдохе. При
использовании импровизированных шин
иммобилизация каждого перелома
осуществляется раздельно, с четким
выполнением всех правил и требований.
При возможности шины скрепляются друг
с другом (для большей жесткости
конструкции). После наложения шин
целесообразно дополнительно фиксировать
воедино обе конечности циркулярными
ходами широкого бинта (при наличии
последнего) или полосами ткани.
(рисунок
3.4.)
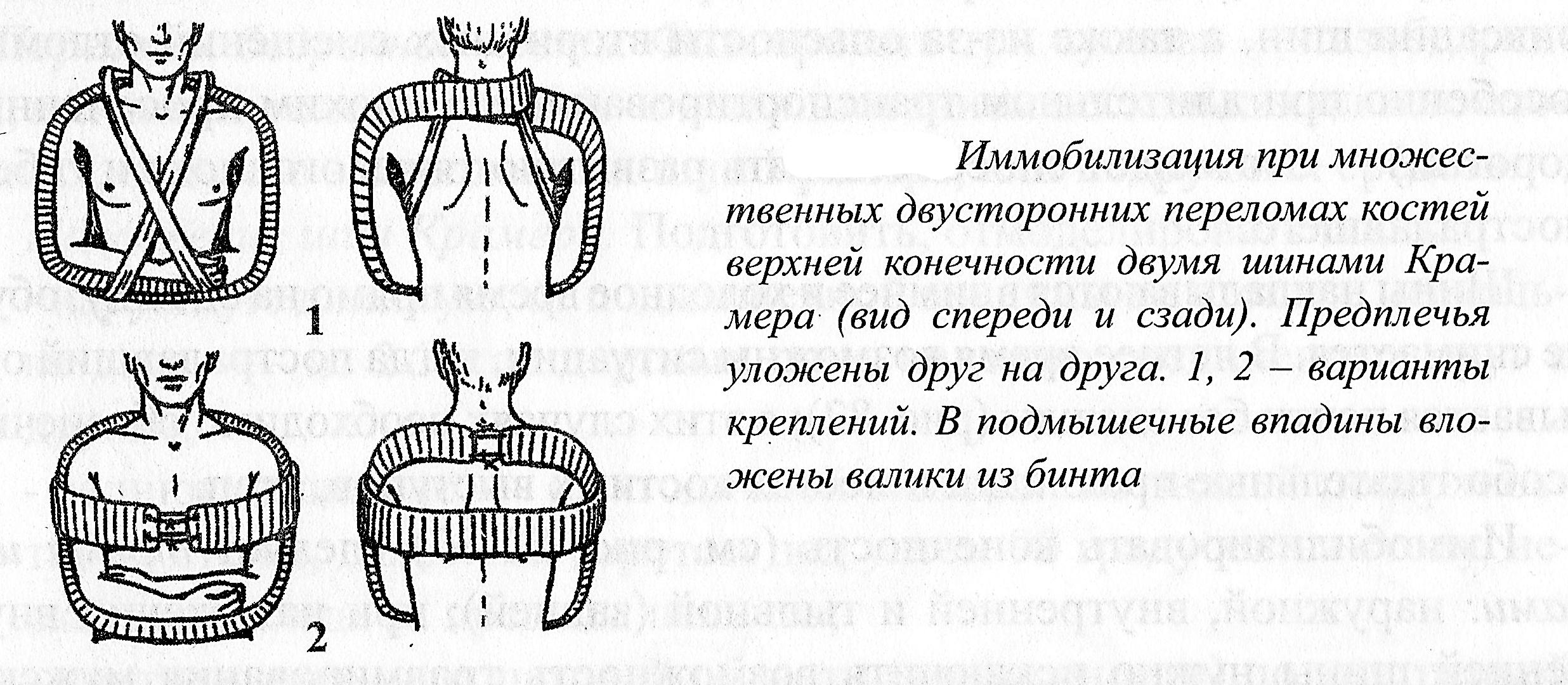
Рисунок
3.2. Иммобилизация при множественных
двусторонних переломах костей верхней
конечности
Во
всех случаях после иммобилизации
проверить пульс на конечностях. Нарушения
кровообращения должны быть исключены.
Переломы
ключицы.
Иммобилизация
осуществляется на косынке или с
применением колец Дельбе, или повязкой
Дезо, или прибинтованием конечности к
туловищу. Основная задача – поднять,
отвести назад, несколько развернуть
плечи наружу.
Кольца
изготавливают из двух плотных
ватно-марлевых (или матерчатых) жгутов
толщиной 3 см, длиной в зависимости от
объема грудной клетки (обычно в пределах
до 70 см); конструкция должна быть
достаточно жесткой, надежной. Отмоделировать
кольца, одеть на надплечья через
подмышечные впадины. Пострадавшему
выпрямиться, рас править плечи. В этом
положении прочно связать кольца в
межлопаточной области. Под узел между
лопатками проложить ватно-марлевые
салфетки или вату.
Переломы
лопатки.
Можно
фиксировать конечность на косынке, или
прибинтовать конечность повязкой Дезо
(не забыть вложить в подмышечную впадину
валик).
Переломы
ребер.
Наложить
на грудь, на уровне перелома (переломов)
круговую повязку широким бинтом (прошитым
воедино растянутыми жесткими полотенцами
или шарфом), или круговую полосу липкого
пластыря шириной не менее 10 см.
Повязка,
пластырь и пр. накладываются во время
выдоха – на нижнюю часть грудной клетки,
независимо от того какие ребра и в каком
количестве сломаны.
При
переломах верхних ребер наложить
вертикальную дополнительную полосу
липкого пластыря (широкого бинта) через
надплечье на стороне травмы, одновременно
закрепив ранее наложенную повязку. Дать
таблетки анальгина или пенталгина,
баралгина.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 24 июля 2014;
проверки требуют 20 правок.
Перелом плеча (переломы плечевой кости, лат. Fracturae humeri) — состояние, при котором происходит перелом (полный или частичный) тела плечевой кости (руки человека). Как правило, возникает при механических ударах или падениях, главным образом на локоть.
Кость довольно прочная, переломы плеча составляют всего 2,2 — 2,9 % среди всех переломов костей[1].
Анатомия[править | править код]
Верхняя часть плечевой кости имеет форму полушария и соединяется с суставной поверхностью лопатки, участвуя в образовании плечевого сустава. Расположенная сразу под головкой часть плечевой кости носит название анатомической шейки плеча.
Чуть ниже находятся точки прикрепления мышц — малый и большой бугорки. Капсула плечевого сустава охватывает анатомическую шейку плеча и заканчивается над бугорками. Под бугорками кость немного сужается и образует хирургическую шейку плеча.
Нижняя часть плечевой кости заканчивается округлой головкой мыщелка, сочленяющейся с лучевой костью и блоком плечевой кости, соединяющимся с локтевой костью.
Классификация переломов[править | править код]
По локализации перелома
- Переломы верхних отделов плечевой кости (проксимального отдела)
- Переломы средней части плеча (диафиза)
- Переломы нижних отделов плечевой кости (дистального отдела)
Перелом плеча в его верхних отделах может быть внутрисуставным (надбугорковым) и внесуставным (подбугорковым).
Верхний отдел[править | править код]
Переломы проксимального отдела плечевой кости
Рентгенограмма при переломе хирургической шейки плеча. Возможен перелом головки, отрыв малого или большого бугра, перелом анатомической и хирургической шейки плеча. Наиболее распространены переломы хирургической шейки, причём подавляющую часть пострадавших составляют люди пожилого возраста. Причиной перелома обычно становится падение на локоть, плечо или отведённую руку.
Симптомы
Пациент предъявляет жалобы на боли в области плечевого сустава. Вколоченные переломы сопровождаются нерезким отёком, болезненностью при попытке активных движений. Пассивные движения ограничены незначительно. При переломе со смещением клиническая картина более яркая. Пострадавшего беспокоят выраженные боли. Выявляется умеренный отёк, деформация области сустава и укорочение конечности. Определяется крепитация (хруст костных фрагментов). Диагноз уточняют по результатам рентгенографии.
Лечение
При вколоченных переломах руку фиксируют специальной повязкой. При переломах хирургической шейки со смещением выполняют репозицию под местной анестезией. В последующем возможна фиксация повязкой по Турнеру или на отводящей шине, лейкопластырное или скелетное вытяжение. ЛФК назначают, начиная с 7-10 недели лечения. Срок иммобилизации составляет 6 недель.
Операция показана при нестабильных и оскольчатых переломах. Противопоказанием к операции является старческий возраст и тяжёлые хронические болезни.
Средний отдел[править | править код]
Перелом плечевой кости со смещением, видна неправильная внешняя фиксация гипсом руки.
Фиксирование перелома плечевой кости внутренними стенами
Переломы диафиза плечевой кости
Рентгенограмма при диафизарном переломе плеча. Переломы плеча в среднем отделе (диафизарные переломы плеча) возникают в результате падения на руку или удара по плечу, могут быть косыми, поперечными, винтообразными и оскольчатыми. Диафизарные переломы плеча нередко сочетаются с повреждением лучевого нерва. Возможно повреждение плечевых артерий и вен.
Симптомы
Клиническими признаками перелома плеча являются боли, отёчность, деформация, крепитация костных фрагментов и патологическая подвижность плечевой кости. При переломах плеча с повреждением лучевого нерва пациент не может самостоятельно разогнуть пальцы и кисть. Для уточнения диагноза и выбора тактики лечения выполняют рентгенографическое исследование.
Лечение
Переломы плеча без смещения фиксируют гипсовой лангетой, с последующей её заменой на закрытую повязку типа «Дезо» или «Вильпо». При этом контролируется сопоставление отломков с помощью рентгенограмм в разных проекциях. Общий срок иммобилизации при консервативном лечении диафизарных переломов плечевой кости составляет 3-3,5 месяца.
Консервативное лечение целесообразно только в редких случаях: при переломах без смещения или при минимальном смещении отломков, а также при возникновении противопоказаний к операции. В остальных случаях показано оперативное лечение, так как современные малоинвазивные и другие методы фиксации позволяют уже через 3-4 недели начинать разработку движений в плечевом и локтевом суставах, что в свою очередь, предупреждает возникновение тяжёлых контрактур в этих суставах. При повреждении лучевого нерва вследствие перелома проводят оперативное лечение с обязательной ревизией нерва, с адекватной фиксацией отломков.
Хирургическое лечение также показано при многооскольчатых переломах плеча, невозможности закрытой репозиции, интерпозиции мягких тканей и повреждении сосудов и нервов. Фиксацию отломков осуществляют при помощи пластин, интрамедуллярных штифтов с блокированием, или аппарата Илизарова.
Нижний отдел[править | править код]
Переломы дистального отдела плечевой кости
Рентгенограмма при многооскольчатом переломе плечевой кости в нижних отделах. Возможны внесуставные и внутрисуставные переломы плеча в нижних отделах. К внесуставным переломам нижних отделов плеча относятся надмыщелковые переломы, к внутрисуставным переломам — переломы блока, головчатого возвышения плечевой кости и межмыщелковые переломы.
надмыщелковые переломы[править | править код]
С учётом механизма травмы Надмыщелковые переломы плеча подразделяются на разгибательные и сгибательные. Сгибательные надмыщелковые переломы встречаются чаще, возникают при падении на согнутую руку. Причиной разгибательного перелома становится падение на переразогнутую руку.
Симптомы
Область плеча над локтевым суставом отечна, резко болезненна. Сгибательные переломы сопровождаются визуальным удлинением предплечья, при разгибательных переломах предплечье выглядит укороченным. Надмыщелковые переломы плеча могут сочетаться с вывихом костей предплечья. Диагноз устанавливается после рентгенографии.
Лечение
При неосложненных переломах область повреждения фиксируют гипсовой лангетой на 3-4 недели. При большом смещении отломков и невозможности репозиции выполняют операцию.
Переломы мыщелков[править | править код]
Перелом наружного мыщелка возникает при падении с опорой на разогнутую руку, перелом внутреннего мыщелка — при падении на локоть. Возможна прямая травма (удар в область мыщелка). Локтевой сустав отечен, резко болезненен. Как правило, переломы мыщелков сопровождаются развитием гемартроза (скоплением крови в локтевом суставе), при котором боли и отёк становятся более выраженными. Диагноз устанавливают после рентгенографии.
Лечение
При переломах без смещения проводят иммобилизацию гипсовой лангетой. При переломах со смещением выполняют репозицию под местной анестезией. Если фрагменты невозможно сопоставить, проводится хирургическое лечение (фиксация отломков спицами, пластинами или винтами). Физиотерапевтические процедуры при данном виде переломов плеча противопоказаны. Пациентам назначают ЛФК и механотерапию.
Чрезмыщелковые переломы[править | править код]
Обычно встречаются у детей. Возникают при падении на локоть. Сопровождаются болью, отёком, ограничением движений в суставе. Лечение как при переломах мыщелков.
См. также[править | править код]
- Плечевая кость
- Перелом кости
Примечания[править | править код]
- ↑ Котельников Г. П. Закрытые травмы конечностей: руководство для врачей. Москва: ГЭОТАР-Медиа, 2009. C. 116. (серия: Библиотека врача-специалиста. Травматология и ортопедия).
Ссылки[править | править код]
- Переломы плечевой кости на сайте московской больницы.
Источник
Транспортная
иммобилизация заключается в фиксации
предплечья по углом 90 градусов и придания
кисти так называемого физиологического
(то есть среднего) положения, при котором
второй-пятый пальцы полусогнуты,
расположены на вложенном в ладонь
довольно плотном валике из мягкой ткани;
сама кисть должна быть умеренно отклонена
в тыльную сторону. Для фиксации предплечья
можно использовать подручные средства
– подол пиджака или рубашки, брючной
ремень, длинную полосу ткани (рисунок
3.1).
Рисунок
3.1. Иммобилизаци предплечья
Переломы
костей плечевого сустава.
Согнуть конечность в локтевом суставе
под углом 90 градусов; кисть должна быть
в среднем положении, с валиком в ладони.
Предплечье прибинтовать к туловищу
повязкой Дезо.
Переломы
плечевой кости.
Фиксировать
три сустава: плечевой, локтевой,
лучезапястный. Подготовить шину из
подручных средств. Если имеется
возможность – использовать шину
Крамера; отмоделировать по длине
предплечья пострадавшего, изогнуть ее
по фигуре помощника, от лопатки
противоположной (здоровой) стороны по
тыльной поверхности поврежденного
плеча и предплечья, согнутых в плечевом
суставе – под углом 90 градусов (рисунок
3.2).
Рисунок
3.2. Иммобилизация при переломах плечевой
кости
Шина
накладывается вместе с помощником. При
переломе правой плечевой кости помощник
находится справа, левой рукой он держит
предплечье вблизи локтевого сустава,
правой фиксирует кисть, лучезапястный
сустав. При этом необходимо осторожно
согнуть конечность пострадавшего в
локтевом суставе, оттягивая левой рукой
сустав вниз. При переломе левой плечевой
кости помощник правой рукой держит
предплечье, левой фиксирует кисть.Вложить
в подмышечную впадину на стороне травмы
ватно-марлевый валик, укрепить его
бинтом через противоположное надплечье.
Другой валик вложить в кисть, придать
ей среднее положение. Наложить по
тыльной стороне конечности подготовленную
шину. Фиксировать верхний отдел шины
за ее конец на предплечье бинтом.
Фиксировать конечность и шину друг к
другу ходами бинта. Фиксировать шину
к туловищу бинтами. Можно уложить
конечность на косынку.
Переломы
костей локтевого сустава.
Подготовить,
смоделировать подручные средства по
тыльной поверхности плеча (от сустава),
предплечья, согнутого под углом 90
градусов – до основания плеча. Наложить
шину. Обложить выступающие отделы
локтевого, лучезапястного суставов
ватой или ватно-марлевыми салфетками,
или мягкой чистой тканью, ветошью.
Достаточно надежно, плотно фиксировать
шину круговыми ходами широкого бинта.
Конечность уложить на косынку.
Проверить
пульс на лучевой артерии. Нарушение
пульса (ухудшение пульсации) служат
признаком излишне тугого наложения
бинта. В этом случае необходимо проверить
ходы бинта, устранить давление, расправить
возможные сгибы (или перегибы) бинта,
добиться равномерного щадящего давления
на всем протяжении конечности. Нередко
бинты приходится накладывать заново.
Переломы
костей предплечья.
Фиксируются
кисть и два сустава – лучезапястный и
локтевой. Приготовить шину, смоделированную
от средней трети плеча и предплечья по
тыльной поверхности до основания
пальцев. Конечность согнуть в локтевом
суставе под углом 90 градусов. Установить
предплечье и кисть в среднем положении;
кисть несколько согнуть, ладонную
поверхность обратить к животу. Наложить
шину. Зафиксировать конечность бинтами.
Подвесит ее на косынку.
При
использовании подручных средств для
иммобилизации в случае перелома костей
предплечья осторожно согнуть его под
углом 90 градусов. Обложить подготовленную
шину (например, дощечку, фанеру) слоем
ваты или мягкой ткани, расправить их,
фиксировать ходами бинта. Вложить в
кисть валик из мягкой ткани. Предплечье
уложить на дощечку, обрезанную по его
длине, с захватом лучезапястного,
локтевого суставов; можно использовать
две сложенные полосы фанеры или несколько
связанных слоев картона. Такую же дощечку
расположить под углом 90 градусов к
первой (рисунок 3.3)
Рисунок
3.3. Иммобилизация предплечья
Фиксировать
конечность и шины круговыми ходами
достаточно прочной ткани – хотя бы
вблизи локтевого и лучезапястного
суставов. Шинированную конечность
подвесить на косынке или полосе ткани.
Переломы
костей лучезапястного сустава и кисти.
Подготовить,
смоделировать шину Крамера по тыльной
поверхности предплечья, согнутого в
локтевом суставе под углом 90 градусов
– от локтевого сустава до кончиков
пальцев. Кисть в среднем положении.
Вложить в кисть ватно-марлевый валик.
Наложить
шину. Боковые отделы лучезапястного
сустава, головки пястных костей обложить
ватой. Достаточно плотно (без излишнего
сдавления) фиксировать шину круговыми
ходами широкого бинта. Конечность
уложить на косынку или полу пиджака,
или на поднятый подол рубахи; надежно
фиксировать полу английскими булавками.
Для
фиксации верхней конечности на поле
пиджака (подоле рубахи и пр.) согнуть
предплечье под углом 90 градусов, вложить
в кисть валик из ткани. Поднять
соответствующую полу пиджака или куртки,
расправить (исключить складки, неровности).
Тщательно уложить на полу предплечье,
плечо. Конец полы можно закрепить узлом
с краем воротника на противоположной
стороне или надежно обвязать шпагатом,
провести его под воротником через шею,
концы связать. Поднятую полу закрепить
3-4 булавками или «прошить» проволокой,
гвоздем.
Множественные,
особенно
двусторонние переломы костей верхних
конечностей.
Фиксируются
кисти и три
сустава
обеих конечностей. Иммобилизация
осуществляется с помощью двух или трех
шин Крамера; можно использовать также
любые подручные средства – важен единый
принцип – каждый сегмент конечности
со сломанными костями должен быть
надежно иммобилизирован в максимально
щадящем положении.
По
обычному методу готовятся шины. Предплечья
укладываются один за другим, на одном
уровне, каждое на своей шине Крамера,
но края обеих шин заходят друг за друга
(тем самым увеличивается общая жесткость
конструкции). В обе подмышечные впадины
вкладываются ватно-марлевые валики.
После
подготовки шин по общим правилам, концы
шин, располагающиеся сзади, на уровне
основания шеи, закрепляются друг с
другом набрасыванием или надежной
фиксацией жестким шнуром (проволокой).
В первом случае через конечные отделы
продеваются несколько ходов бинта,
которые далее идут наперекрест, фиксируя
правую руку и шину на уровне основания
пальцев; другой ход бинта идет от левого
конца правой шины косо, пол направлению
к правому локтю. Оба хода поднимаются,
не пересекаясь, вверх, и фиксируются с
начальными отделами.
Возможно
расположение обеих предплечий на одной
шине (одно рядом с другим). В качестве
варианта может служить расположение
дополнительной фиксирующей шины –
горизонтально на уровне плеч (надежность
иммобилизации значительно возрастает).
Наложение, окончательное моделирование
шин производится на выдохе. При
использовании импровизированных шин
иммобилизация каждого перелома
осуществляется раздельно, с четким
выполнением всех правил и требований.
При возможности шины скрепляются друг
с другом (для большей жесткости
конструкции). После наложения шин
целесообразно дополнительно фиксировать
воедино обе конечности циркулярными
ходами широкого бинта (при наличии
последнего) или полосами ткани.
(рисунок
3.4.)
Рисунок
3.2. Иммобилизация при множественных
двусторонних переломах костей верхней
конечности
Во
всех случаях после иммобилизации
проверить пульс на конечностях. Нарушения
кровообращения должны быть исключены.
Переломы
ключицы.
Иммобилизация
осуществляется на косынке или с
применением колец Дельбе, или повязкой
Дезо, или прибинтованием конечности к
туловищу. Основная задача – поднять,
отвести назад, несколько развернуть
плечи наружу.
Кольца
изготавливают из двух плотных
ватно-марлевых (или матерчатых) жгутов
толщиной 3 см, длиной в зависимости от
объема грудной клетки (обычно в пределах
до 70 см); конструкция должна быть
достаточно жесткой, надежной. Отмоделировать
кольца, одеть на надплечья через
подмышечные впадины. Пострадавшему
выпрямиться, рас править плечи. В этом
положении прочно связать кольца в
межлопаточной области. Под узел между
лопатками проложить ватно-марлевые
салфетки или вату.
Переломы
лопатки.
Можно
фиксировать конечность на косынке, или
прибинтовать конечность повязкой Дезо
(не забыть вложить в подмышечную впадину
валик).
Переломы
ребер.
Наложить
на грудь, на уровне перелома (переломов)
круговую повязку широким бинтом (прошитым
воедино растянутыми жесткими полотенцами
или шарфом), или круговую полосу липкого
пластыря шириной не менее 10 см.
Повязка,
пластырь и пр. накладываются во время
выдоха – на нижнюю часть грудной клетки,
независимо от того какие ребра и в каком
количестве сломаны.
При
переломах верхних ребер наложить
вертикальную дополнительную полосу
липкого пластыря (широкого бинта) через
надплечье на стороне травмы, одновременно
закрепив ранее наложенную повязку. Дать
таблетки анальгина или пенталгина,
баралгина.
Переломы плечевого пояса и конечностей
Переломы ключицы
Бывают часто, особенно у детей. Типичным местом их возникновения является граница между средне и наружной третью, реже ключица ломается посередине. У детей встречаются преимущественно переломы под надкостницей, без существенного смещения отломков или углового смещения.
Довольно часто встречается вывих ключицы в ключично-акромиальном сочленении (это сустав между ключицей и отростком лопатки).
Перелом лопатки
Встречается довольно редко. В основном возникает вследствие действия прямой силы. Нередко сопровождается переломами соседних ребер. Принято различать перелом тела лопатки и ее отростков. Подобные переломы лучше всего диагностировать при помощи компьютерной томографии (КТ).
Перелом плечевой кости
Может происходить в любом отделе кости, но чаще всего плечевая кость ломается в области хирургической шейки и в области большого бугорка. Перелом головки плечевой кости чаще всего бывает оскольчатым. Перелом хирургической шейки происходит при падении на вытянутую руку.
Перелом костей предплечья
Возникает в одной или сразу двух костях. Чаще всего переломы локализуются или посередине, или в области локтевого сустава, что происходит при падении на рукусогнутый локоть.
Перелом костей запястья
Редко возникают при действии прямой силы. Чаще всего ломаются ладьевидная кость, реже полулунная или трехгранная кости и, уже как исключение, ломаются другие кости. Нередко эти переломы комбинируются с переломами лучевой кости. Ладьевидная кость обычно ломается посередине поперечно на две почти равные части. В случае смещения отломков и нарушения питания костей, может развиться асептический некроз кости.
Переломы пястных костей и фаланг пальцев
Чаще всего возникают в случае прямого действия силы. Из пястных костей чаще всего ломается 1ая кость, типичный перелом для пястной кости – в области ее основания. Фаланги пальцев ломаются чаще, чем пястные кости и, обычно, в области их бугристости.
Перелом костей таза
Выявляют изолированные переломы одной кости или комбинированные с костями тазового кольца. Переломы задних отделов таза характерны для тяжелых травм.
Изолированные переломы случаются в случае воздействия прямой силы чаще, чем при воздействии чрезмерного натягивания связок (отрывные переломы).
Перелом бедренной кости
Может возникать в любом отделе. Чаще всего повреждается отдел, размещенный ближе к тазобедренному суставу. Существенное количество травм приходится на людей пожилого возраста, а именно – перелом шейки бедренной кости. Если не применять хирургического лечения переломов (металлоостеосинтеза), эти переломы могут осложниться развитием асептического некроза головки бедренной кости, формированием «ложного сустава»
Перелом наколенника
Возникает крайне редко, преимущественно во время воздействия прямой силы (падение на согнутое колено).
Перелом костей голени
Встречается часто. Чаще всего ломаются отделы, расположенные ближе к голеностопному суставу. Чаще всего переломы со значительным смещением отломков, нередко распространяются и на кости голеностопного сустава, лодыжки.
Переломы костей стопы
Чаще всего возникают при воздействии прямой силы (падение с высоты или удар). Переломы этой области чаще всего осложнены тем, что большинство из них являются внутрисуставными, что осложняет их лечение.
Статью подготовили специалисты отделения лучевой диагностики АЦМД-МЕДОКС
Источник
Источник