Переломы проксимального конца плечевой кости у детей
 Детей с переломами проксимального конца плечевой кости направляют для лечения в стационар. В поликлинике проводят долечивание больных, выписанных из стационара: следят за правильным положением бинтовой или гипсовой повязки, устраняют давление краев бинта, укрепляют повязку по мере уменьшения отека, исправляют положение и фиксацию отводящей шины
Детей с переломами проксимального конца плечевой кости направляют для лечения в стационар. В поликлинике проводят долечивание больных, выписанных из стационара: следят за правильным положением бинтовой или гипсовой повязки, устраняют давление краев бинта, укрепляют повязку по мере уменьшения отека, исправляют положение и фиксацию отводящей шины
По локализации переломы проксимального конца у детей, как и у взрослых, можно разделить на три большие группы: в области анатомической шейки, чрезбугорковые и в области хирургической шейки. Первые две группы переломов встречаются крайне редко. Основную массу составляют переломы в области хирургической шейки.
Механизм перелома хирургической шейки такой же, как и у взрослых. Чаще всего перелом происходит в момент падения на вытянутую руку или на локоть, редко — от непосредственного удара в проксимальный отдел плеча. Характер смещения отломков зависит от того, в каком положении находилась рука в момент падения. Если в это время она были приведена к туловищу, то при переломе между фрагментами образуется угол, открытый внутрь (аддукционный перелом). Если же в момент падения рука находится в отведенном положении, то дистальный отломок смещается по отношению к головке под углом, отрытым кнаружи (абдукционный перелом). В связи с анатомическими особенностями верхней части плечевой кости у детей линия излома нередко проходит по эпифизарной линии, образуя эпифизеолиз, который может сочетаться с отрывом небольшого участка метафиза.
Смещение отломков при этом переломе обусловлено теми же причинами, что и у взрослых, — механизмом травмы и тягой сократившихся мышц. При аддукционном переломе проксимальный отломок приведен и ротирован кнутри, дис-тальный смещен кнаружи, при абдукционном переломе проксимальный отломок отведен и ротирован кнаружи, дистальный приведен и ротирован кнутри. Если линия излома идет поперек кости и фрагменты смещаются на весь поперечник, то фрагменты вследствие тяги мышц смещаются также по длине.
Данные анамнеза, припухлость и резкая локальная болезненность при пальпации в области плечевого сустава, отсутствие активных движений и болезненность при попытке произвести пассивные движения являются достаточным основанием для того, чтобы заподозрить перелом в области хирургической шейки плеча. Рентгеновский снимок, сделанный в двух проекциях, позволяет уточнить характер перелома.
У детей, как и у взрослых, наблюдаются вколоченные переломы. Вследствие определенной эластичности костей в детском возрасте у детей иногда возникают неполные переломы по типу зеленой ветки. Такие переломы могут происходить и в области хирургической шейки.
Лечение. При вколоченных переломах, переломах без смещения или с небольшим угловым смещением, не превышающим 15°, можно не производить коррекцию отломков. В таких случаях ограничиваются наложением задней гипсовой лонгеты по Турнеру от здоровой лопатки до основания пальцев поврежденной руки, предварительно согнув ее в локте до прямого угла. Для того чтобы наложение лонгеты проходило безболезненно, в области перелома следует ввести 10—15 мл 1% раствора новокаина. В зависимости от возраста ребенка лонгету оставляют на 2—3 нед. После снятия ее дети вначале щадят руку, но у них довольно быстро восстанавливается полный объем движений. Дополнительное лечение (гимнастика, массаж, физиотерапевтические процедуры) проводят только по показаниям.

Рис. 19. Фиксация руки по Громову.
При наличии смещений обязательно производят вправление отломков, как правило, под общим обезболиванием. При аддукционном переломе вправление осуществляют вдвоем. Когда ребенок находится в наркотическом сне, помощник удерживает проксимальную часть плеча, хирург захватывает поврежденную руку ребенка, -отводит ее на 90° по отношению к туловищу, одной рукой производя вытяжение по длине, а другой воздействуя на подмышечную область. Нередко этих манипуляций достаточно для того, чтобы сопоставить отломки. Если рентгенологически подтверждается правильное положение отломков, то приступают к наложению фиксирующей повязки. При хорошей адаптации и плотном стоянии отломков можно ограничиться иммобилизацией руки на клиновидной подушке. Если же отломки недостаточно плотно прилегают один к другому и возникает опасность вторичного их смещения, то целесообразно фиксировать руку на отводящей шине с наложением лейкопластырного или клеолового вытяжения. В этих случаях руку приходится фиксировать в течение не менее 3 нед.
В случаях, когда сопоставление возможно только при резко отведенном (выше горизонтального уровня) дистальном отломке, руку, придав ей почти вертикальное положение при разгибании в локтевом суставе, фиксируют гипсовой повязкой, предложенной М. В. Громовым (рис. 19). После наложения гипсовой повязки необходим рентгенологический контроль. Желательно стационарное наблюдение, так как есть опасность сдавления сосудов и нервов круговой гипсовой повязкой.
Вправление абдукционного перелома также лучше производить вдвоем. Помощник удерживает ребенка за верхнюю часть туловища, а хирург производит вытяжение поврежденной руки, согнутой в локтевом суставе под прямым углом, вдоль туловища. Вытяжение при отведенном положении опасно, так как дистальный отломок, сместившийся в подмышечную впадину, может повредить сосудисто-нервный пучок.
После того как дистальный фрагмент достаточно смещен книзу, его устанавливают по оси проксимального и фрагменты сопоставляют. Затем делают контрольную рентгенограмму, удерживая руку в одном и том же положении. Убедившись, что отломки находятся в правильном положении, накладывают заднюю лонгету от здоровой лопатки до пястно-фаланговых сочленений поврежденной руки, которая приведена и согнута в локтевом суставе под прямым углом. Фиксация продолжается в течение не менее 3 нед.
Детей с переломом в проксимальном отделе плечевой кости, находящихся на амбулаторном лечении, в первые несколько дней ежедневно должен осматривать врач или патронажная медицинская сестра. Необходимо следить за тем, чтобы фиксирующая повязка не вызывала неприятных ощущений, не давила на отдельные участки кожи руки перетяжками мягкого бинта, укрепляющего гипсовую повязку, вызывая расстройства со стороны сосудисто-нервного пучка и отек кисти.
В редких случаях у детей не удается консервативным путем сопоставить отломки при переломах в области хирургической шейки. Это может быть вызвано интерпозицией мягких тканей между фрагментами. Таких больных следует направлять в стационар для оперативного сопоставления отломков.
При поступлении для амбулаторного наблюдения ребенка, которому в стационаре оперативно вправили отломки, задача хирурга определяется тем, какая операция произведена и когда. Прежде всего врач должен следить за выполнением всех рекомендаций оперировавшего хирурга, своевременным устранением фиксирующей повязки и восстановлением функции конечности.
Дубров Я.Г. Амбулаторная травматология, 1986г.
Еще статьи о переломах плечевой кости:
— Переломы хирургической шейки плечевой кости
— Переломы анатомической шейки плеча
— Переломы плечевой кости. Виды
Источник

Переломы плечевой кости у детей относятся к категории достаточно распространенных травм. Повреждение чаще возникает вследствие падения или удара. Иногда причиной становится резкое выкручивание руки (во время драки, игры или борьбы), дорожно-транспортное происшествие либо падение с высоты. Симптомы могут существенно различаться в зависимости от уровня перелома. Типичными проявлениями являются резкие боли, припухлость и ограничение движений. Нередко наблюдается патологическая подвижность, синюшность кожи или гематомы в области повреждения. При смещении может быть заметна деформация конечности. Диагностика проводится на основании осмотра и изучения рентгеновских снимков. Иногда требуются дополнительные исследования (КТ, МРТ) и консультации других специалистов. Лечение обычно консервативное, при тяжелых переломах проводится в стационаре, при повреждениях без смещения – амбулаторно.
Общие сведения
Переломы плечевой кости у детей преимущественно возникают в быту, во время игр или занятий спортом, вследствие падения либо прямого удара. Гораздо реже причиной травмы становятся масштабные происшествия: падения с высоты, автомобильные аварии, сдавления при обвалах (во время землетрясений или игр в опасных местах, например, на стройках). При бытовых травмах повреждения обычно изолированные, при масштабных происшествиях нередко наблюдается сочетание с другими травмами: переломами других костей, ЧМТ, повреждениями грудной клетки, мочеполовой системы и органов брюшной полости.
Переломы верхних и средних отделов плечевой кости наблюдаются относительно редко. Наибольшее количество случаев приходится на нижний отдел плеча – самый сложный в плане лечения и чреватый различными осложнениями из-за близости сустава и определенных анатомических особенностей (сложная конфигурация кости, близость сосудов и нервов, склонность к прогрессирующему отеку мягких тканей и т.д.).
В классификации переломов плечевой кости у детей выделяют три группы повреждений: повреждения верхнего метаэпифиза, повреждения диафиза и повреждения дистального отдела. Переломы дистального отдела, в свою очередь, подразделяются на внесуставные и внутрисуставные.
Переломы плечевой кости у детей
Переломы верхнего метаэпифиза плеча
В верхнем отделе возможно возникновение переломов хирургической шейки и чрезбугорковых переломов (остеоэпифизеолизов головки). Ребенок жалуется на резкую боль, которая усиливается при попытке движений. При обычных повреждениях (как со смещением, так и без) движения ограничены, при вколоченных переломах больной может двигать рукой в значительных пределах. В месте повреждения возникает припухлость, при смещении может быть видна деформация. Пальпация болезненна. Диагноз уточняют, направляя ребенка на рентгенографию плечевого сустава. Снимки выполняются в специальных проекциях, в сомнительных случаях дополнительно проводится КТ или МРТ плечевого сустава.
Тактика лечения определяется видом травмы. При вколоченных переломах пациенту накладывают облегченную марлево-гипсовую повязку, лечение проводят амбулаторно, в травмпункте. Срок иммобилизации 10-16 дней. При обычных переломах без смещения тактика лечения та же, но пациента направляют в травматологическое отделение, а срок иммобилизации увеличивается на 5-10 дней.
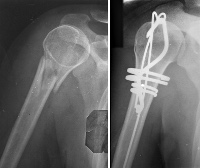
При наличии смещения выполняется репозиция, накладывается марлево-гипсовая повязка или тыльный лонгет от здоровой лопатки до кисти больной руки. При угрозе повторного смещения используется торакобрахиальная повязка. Лечение стационарное, иммобилизация продолжается от 20-28 дней. Если отломки не удается сопоставить консервативно, выполняется операция – открытая фиксация спицами Киршнера. Спицы удаляют на 10-12 день, гипс снимают через 4 недели.
Переломы диафиза плеча
Диафизарные переломы плечевой кости у детей возникают редко редко и могут быть спиральными, косыми или поперечными. Клиника во всех случаях одинакова: резкая боль, деформация, припухлость и ограничение движений. При пальпации часто выявляется патологическая подвижность. Для подтверждения диагноза обычно достаточно рентгенографии плечевой кости, МРТ или КТ плечевой кости, как правило, не требуются. В процессе обследования назначают консультацию детского невролога, чтобы исключить повреждение (сдавление или разрыв) лучевого нерва. Ребенка госпитализируют в травматологическое отделение. Выполняют репозицию под наркозом, накладывают гипс на 21-30 дней.
Внесуставные (околосуставные) переломы дистального отдела плеча
Надмыщелковые переломы сопровождаются ограничением движений, болью и отеком в нижней трети плеча. При смещении выявляется деформация. Дифференциальный диагноз с другими переломами проводится путем изучения рентгенограмм. В сложных случаях назначают МРТ либо КТ локтевого сустава. Повреждения без смещения подлежат лечению в травмпункте, гипс накладывают на 21 день. При наличии смещения ребенка направляют в стационар, осуществляют репозицию и накладывают гипс на 21-28 дней.
Переломы внутреннего надмыщелка без смещения сопровождаются стертой симптоматикой. Боли нерезкие, движения почти в полном объеме. Наблюдается некоторая сглаженность контуров сустава. При повреждениях со смещением боли резкие, возникает выраженный отек и кровоизлияния. Движения ограничены, ощупывание резко болезненно. Рентгеновские снимки позволяют подтвердить диагноз. У больных младше 6 лет распознавание перелома иногда затруднено, в подобных случаях показаны КТ, МРТ или сравнительная рентгенография обоих суставов. При таких повреждениях возможно сдавление или разрыв локтевого нерва, потому обследование включает в себя консультацию детского нейрохирурга или невропатолога. Лечение консервативное: при отсутствии смещения накладывается гипс, при наличии смещения предварительно осуществляется репозиция. Срок иммобилизации зависит от особенностей перелома и колеблется от 7 до 14 дней.
Переломы наружного надмыщелка наблюдаются редко, обычно – у детей старше 10 лет. Сопровождаются болью, ограниченной припухлостью, ограничением движений. Пальпация болезненна. Рентгенография позволяет подтвердить диагноз. Смещение при таких переломах обычно отсутствует, поэтому большинство детей после наложения гипса наблюдается в травмпункте. Гипс накладывают на 10-12 дней.
Внутрисуставные переломы дистального отдела плеча
Чрезмыщелковые переломы сопровождаются вынужденным положением конечности. Отмечается выраженная деформация, обусловленная смещением, гемартрозом и отеком мягких тканей. Из-за быстро нарастающего отека прощупывание костных отломков может быть затруднено. Пальпацию осуществляют осторожно, стараясь не вызвать дополнительного смещения фрагментов. Активные движения отсутствуют, проверку пассивных движений также производят очень осторожно.
Наряду с рентгенографией локтевого сустава, обязательной частью обследования больных с такой травмой является консультация детского нейрохирурга или невропатолога, поскольку смещение отломков (особенно выраженное) может стать причиной сдавления локтевого, срединного или лучевого нерва. При подозрении на сдавление сосудов дополнительно назначается консультация сосудистого хирурга. Разрывы сосудов и нервов при таких переломах наблюдаются редко, поэтому оперативное вмешательство обычно не требуется, достаточно устранить смещение и назначить специальную терапию для восстановления функции нервных стволов.
Лечение включает в себя репозицию и наложение гипсового лонгета. Ребенка обязательно госпитализируют. Через сутки проводят осмотр и повторную рентгенографию, при увеличении отека, синюшности и онемении кисти повязку аккуратно ослабляют. ЛФК и УВЧ назначают со второго дня, гипс снимают на 8-16 день в зависимости от возраста ребенка. В последующем продолжают занятия лечебной гимнастикой. Массаж не назначают, поскольку он может спровоцировать усиленное образование костной мозоли и оссификацию сустава.
Остеосинтез мыщелков требуется, если после повторной репозиции сохраняется выраженное смещение, которое в последующем может повлечь за собой нарушение функции и формы конечности. Для фиксации фрагментов используют спицы Киршнера или длинные инъекционные иглы. На руку накладывают гипс. В послеоперационном периоде состояние конечности тщательно контролируют, при увеличении отека гипс ослабляют. ЛФК назначают со 2 дня, спицы удаляют через 7-10 дней, после этого проводят курс УВЧ.
Эпифизарные переломы сопровождаются выраженной симптоматикой. Рука полусогнута и развернута ладонью книзу. Сустав отечен, его контуры сглажены, отек больше выражен по наружной поверхности. Разница в диаметре суставов с больной и здоровой стороны может достигать 3-5 см. При разгибании выявляется отклонение предплечья в сторону. Пальпация и движения болезненны. Диагноз выставляется после рентгенографии локтевого сустава. При повреждениях без смещения для уточнения может потребоваться КТ или МРТ локтевого сустава.
При эпифизеолизе головчатого возвышения симптомы обычно выражены не так ярко. Деформации нет, выявляется незначительная или умеренная локальная припухлость в области локтя, контуры сустава сглажены, движения ограничены, особенно затруднено вращение. При полном смещении и сопутствующем вывихе предплечья симптоматика становится более выраженной. Выявляется резкая деформация, движения отсутствуют, при попытке пассивных движений отмечается пружинящее сопротивление. Диагноз выставляется после изучения рентгеновских снимков.
Перелом блока плечевой кости сопровождается болью, гемартрозом, умеренным отеком (преимущественно по внутренней поверхности сустава) и ограничением движений. Рука полусогнута. При смещении может выявляться деформация. Диагноз выставляется после рентгенографии, в сомнительных случаях выполняют сравнительные снимки обоих суставов, МРТ или КТ. Переломы без смещения не требуют госпитализации. Срок иммобилизации зависит от вида повреждения и составляет от 7-8 до 20-21 дня. При наличии смещения детей госпитализируют и выполняют репозицию. Гипс снимают через 14-21 день. Операция показана при «неудержимых» переломах, когда фрагмент после репозиции не удерживается и соскакивает. Отломок фиксируют спицей Киршнера, накладывают гипс, назначают ЛФК. Спицу удаляют на 10-12 день, гипс снимают на 14-16 день.
Источник