Переломы проксимального отдела бедра
Диагностика, лечение, рекомендации….
Переломы проксимального отдела бедренной кости относятся к часто встречающимся повреждениям, особенно у лиц пожилого и старческого возраста, относятся к тяжелым травмам, требуют индивидуального подхода и упорства в лечении.
Проксимальные переломы бедра наступают вследствие падения с высоты собственного роста на бок на улице или дома. Легкость, с которой возникают такие переломы, связана, прежде всего, со свойственным старческому возрасту остеопорозом и вследствие этого резким снижением механической прочности костей. Кроме того, по мере старения постепенно уменьшается шеечно-диафизарный угол, особенно у женщин. Четырехкратное преобладание среди больных лиц женского пола обусловлено прежде всего большей средней продолжительностью жизни, а также более выраженной гормональной перестройкой организма в климактерическом периоде и менопаузе. Таким образом, проблема организации лечения больных с переломами проксимального отдела бедра является в значительной степени геронтологической, что диктует необходимость особых подходов при любом виде лечения. У больных преклонного возраста, нередко страдающих различными заболеваниями внутренних органов, нервной системы, быстро развиваются обусловленные резкой гиподинамией при переломе осложнения: пневмонии, пролежни, тромбоэмболии, нередко приводящие к смертельному исходу.
У пациентов молодого и среднего возраста эти переломы наблюдаются реже и являются обычно результатом тяжелой механической травмы, падения с большой высоты и т.п. По данным разных авторов, летальность в течение первого года после травмы может достигать 50%, а значительное число выживших больных остается инвалидами в связи с не сращением отломков кости и развитием ложного сустава шейки бедра или неправильно сросшимся переломом вертельной области.

Переломы проксимального отдела бедра делятся на:
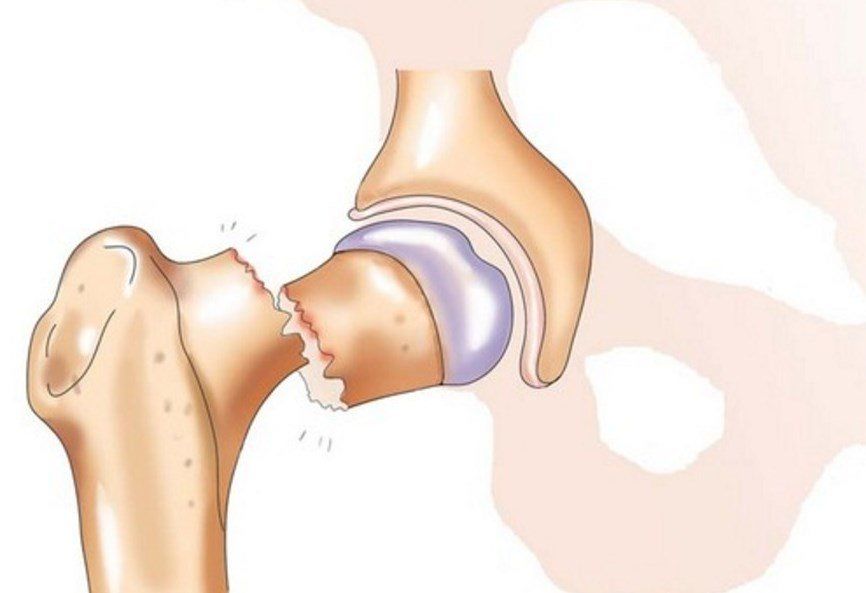
1. Переломы шейки бедра (подголовчатые, медиальные, латеральные, вколоченные);
2. Вертельные переломы (подвертельные, чрезвертельные и межвертельные);
3. Переломы вертелов ( большого и малого вертелов).
Некоторые авторы относят все переломы пп. 1 и 2 к латеральным переломам шейки бедра.
Диагностика
Диагностика переломов проксимального отдела бедра в большинстве случаев не представляет каких-либо затруднений. Жалобы на боли в паховой области, падение на бок в анамнезе с невозможностью самостоятельно встать с опорой на ногу направляют врача на выявление перелома этой локализации.
При осмотре обычно обнаруживается чрезвычайно характерная наружная ротация конечности (за исключением редких случаев вколоченных переломов шейки бедра), небольшое укорочение, невозможность активных движений, прежде всего симптом «прилипшей пятки», отмечается боль в паховой области при поколачивании по пятке и большому вертелу, иногда усиливается пульсация бедренной артерии под пупартовой связкой ( в паху). Указанные клинические симптомы наблюдаются при переломах как шейки, так и вертельной области бедра, вот почему диагноз, с которым больного направляют в стационар, может быть сформулирован как «перелом верхнего отдела бедра». Действительно, дифференциальная диагностика на основе только клинических признаков бывает затруднительной. В пользу перелома вертельной области свидетельствуют наличие гематомы, проявляющейся на коже, значительное укорочение конечности. Хорошо если пациент направлен в стационар со «стандартным» диагнозом перелома шейки, гораздо хуже, когда повреждение вообще не диагностируется и больной остается дома с диагнозами: радикулит, илиофеморальный тромбоз и др. либо госпитализируется в неврологическое или хирургическое отделение. В основе таких ошибок иногда лежат объективные причины: нарушения психики у больных с атеросклерозом церебральных сосудов, иррадиация болей в дистальные отделы конечности, особенно в колено, характерная для многих поражений тазобедренного сустава. Все же следует отметить, что в большинстве случаев подобные ошибки связаны с недостаточно внимательным обследованием. Осмотр обнаженного полностью больного обычно позволяет выявить указанные выше симптомы и избежать ошибки.
Трудности возникают при диагностике встречающихся у относительно молодых пациентов вколоченных абдукционных (вальгусных) переломов шейки. В некоторых случаях больные могут даже передвигаться с опорой на ногу, особенно при так называемых стрессовых переломах в зоне патологической перестройки кости. Только рентгенография в 2 проекциях позволяет поставить диагноз в этих случаях.

Лечение.
Консервативное лечение. При использовании методов лечения медиальных переломов бедра, связанных с длительной неподвижностью у лиц пожилого и старческого возраста смертность составляет более 20%. У пациентов часто возникают застойные пневмонии, тромбоэмболии, инфекций мочевыводящих путей и пролежней, в стадию декомпенсации переходит сопутствующая хроническая патология. Неблагоприятные условия кровоснабжения проксимального фрагмента бедренной кости, особенно при субкапитальных аддукционных переломах, и наличие режущих и ротационных сил отрицательно влияют на процесс сращения, который в области лишенной надкостницы шейки может быть только первичным. Консолидация перелома при консервативном лечении наступает лишь у 20%, у 60% пострадавших возникает ложный сустав шейки и асептический некроз головки бедра. В связи с этим основным и оптимальным является оперативный метод лечения. До оперативного вмешательства иммобилизацию осуществляют с помощью скелетного вытяжения за бугристость большеберцовой кости или деротационного гипсового «сапожка». Использование кокситной гипсовой повязки и скелетного вытяжения, как самостоятельных методов, практически не применяют.
Оперативное лечение, целью которого является точная репозиция и прочная фиксация фрагментов, проводят на 2-3 сутки с момента травмы. В арсенал хирургического лечения входят остеосинтез перелома, а также эндопротезирование тазобедренного сустава. Операцию проводят под спинно-мозговой анестезией (СМА) или общим обезболиванием (наркоз). Для фиксации переломов шейки бедра предложено большое количество металлоконструкций. На сегодняшний день наиболее популярными для этих целей являются компрессирующие шурупы, специальная накостная пластина с шеечными винтами или гамма-гвоздь с шеечным компонентом. Для определения жизнеспособности головки бедра используется радиоизотопная диагностика (сканирование), компьютерную томографию и исследования с помощью ядерномагнитного резонанса. Эти методы позволяют составить четкое представление о степени нарушения кровоснабжения головки бедренной кости. Если ее кровоснабжение полностью или почти полностью отсутствует, то наиболее рациональным у этих больных является эндопротезирование тазобедренного сустава.

Для профилактики послеоперационных осложнений важным является ранняя активизация больного в постели, профилактика тромбоэмболии (назначение низкомолекулярных гепаринов), эластичное бинтование конечностей (или ношение эластичных чулок), дыхательная гимнастика, назначаемые больному уже в первые дни после оперативного вмешательства.
После снятия швов (на 12-14 сутки) больного обучают ходьбе с помощью костылей без нагрузки на оперированную ногу. Наступать на конечность разрешают лишь спустя 5-6 месяцев с момента операции при отсутствии рентгенологических признаков асептического некроза головки бедра. Трудоспособность восстанавливается через 8-18 месяцев. После эдопротезирования ведение и режим пациента в послеоперационном периоде зависят от вида эндопротеза.
У истощенных и ослабленных больных, с хроническими сопутствующими заболеваними в стадии декомпенсации, у тех, кто до операции уже не ходил, больным с нарушениями психики (старческий маразм) оперативное лечение противопоказано. Этим больным проводят функциональное лечение ранними движениями. С первых дней назначают лечебную физкультуру, дыхательную гимнастику и массаж грудной клетки, присаживают больного в постели. Иммобилизация конечности проводится гипсовым «сапожком» или скелетным вытяжением в течение 10-15 дней с момента травмы, а затем больного обучают ходьбе с помощью костылей. Сращение перелома при данном методе лечения никогда не наступает и больной вынужден пользоваться костылями на протяжении всей жизни.
Причинами несращения переломов данной локализации при консервативном лечении являются значительное нарушение кровообращения центрального отломка, отсутствие надкостницы в месте повреждения и наличие синовиальной жидкости, замедляющей регенерацию. Наиболее типичными поздними осложнениями медиальных переломов являются формирование ложного сустава шейки, асептический некроз головки и, как следствие, развитие деформирующего артроза тазобедренного сустава. В таких случаях при отсутствии противопоказаний производится эндопротезирование сустава.

Латеральные или вертельные переломы чаще встречаются после 70 летнего возраста, что связано с резким остеопорозом данной области, особенно у женщин, у которых переломы возникают в 7 раз чаще, чем у мужчин. Однако в последние годы выявлена тенденция к «омоложению» переломов проксимальной части бедра. Эти переломы возникают как у женщин, так и у мужчин работоспособного возраста. Механизм возникновения данных повреждений такой же, как переломов шейки бедра.
Клинические проявления при вертельных переломах сходны с таковыми при переломах шейки. Чрезвертельные переломы нередко многооскольчатые с отрывом малого вертела. Латеральные переломы как при консервативном, так и при оперативном лечении, срастаются значительно лучше медиальных. Это объясняется тем, что кровоснабжение проксимального фрагмента страдает значительно меньше, чем при переломах шейки бедра вертельная область покрыта надкостницей, одним из основных источников репаративного остеогенеза.
Основным методом лечения переломов вертельной области со смещением отломков является метод постоянного скелетного вытяжения и (или) остеосинтез. Выбор метода лечения в каждом конкретном случае должен быть строго индивидуальным. При этом следует учитывать характер перелома, возраст больного, наличие сопутствующей патологии, социальный статус больного и степень вероятности возможных осложнений при выборе каждого из методов лечения.
При переломах с удовлетворительным стоянием отломков у лиц молодого возраста возможно применение кокситной гипсовой повязки, которая фиксирует поврежденную конечность 2-3,5 месяца. В схожей ситуации у лиц пожилого и старческого возраста применяют метод постоянного скелетного вытяжения. При переломах со смещением центральный отломок находится в положении отведения из-за воздействия ягодичной группы мышц. Поэтому скелетное вытяжение проводится в положении отведения поврежденной ноги. Величина угла отведения конечности равна углу отведения центрального отломка. После снятия скелетного вытяжения (6 недель со дня травмы) больным разрешают ходить с помощью костылей без нагрузки на больную ногу. Нагружать конечность разрешают спустя 4,5 — 5 месяцев с момента перелома после выполнения контрольной рентгенограммы.
Лечение методом скелетного вытяжения, особенно для лиц старческого возраста, является крайне тягостной процедурой и часто сопровождается развитием пролежней, пневмоний и инфекционных осложнений мочевыводящих путей. В связи с этим в последнее время чаще предпочтение отдается оперативному вмешательству, направленному на активизацию больного и предотвращение вышеперечисленных осложнений. Естественно, риск открытой репозиции отломков и последующего остеосинтеза не должен значительно превышать таковой при использовании других методов лечения. Операцию производят на 2-5 день с момента поступления, до вмешательства осуществляют скелетное вытяжение и проводят предоперационная подготовка. Наиболее часто фрагменты бедра фиксируют накостной пластиной или гамма-стержнем.

С первых дней после операции проводят занятия ЛФК, если позволяет общее состояние больного, его обучают самостоятельной ходьбе с помощью костылей без нагрузки на оперированную конечность.
Консолидация перелома в зависимости от его характера и способа лечения наступает через 3 — 5 — 7 месяцев с момента травмы. Нагрузку на поврежденную конечность разрешают после оценки результатов контрольной рентгенограммы и в зависимости от выбранного метода фиксации отломков.
При невозможности применения из-за ослабленного состояния больного и сопутствующей патологии ни одного из вышеназванных методов используют лечение ранними движениями. Консолидация перелома при этом, как правило, не происходит.
Переломы большого и малого вертела.
Причиной перелома большого вертела чаще является прямая травма, реже — чрезмерное сокращения мышц, отводящих бедро. Отмечается местная болезненность, ограничение или полное отсутствие активного отведения бедра. Решающее значение имеет рентгенологическое обследование.
При незначительном смещении отломков, которое часто отмечается в случае прямой травмы, лечение сводится к иммобилизации конечности в положении отведения в течение 6 недель. При отрывных переломах со смещением отломков проводится открытая репозиция и фиксация фрагментов бедра шурупами или специальной пластиной.
Изолированные переломы малого вертела встречаются исключительно редко и возникают в результате резкого сокращения подвздошно-поясничной мышцы. Клинически данное повреждение сопровождается болью в проекции малого вертела, усиливающейся при сгибании бедра в тазобедренном суставе под углом более 90. Лечение, как правило, консервативное.
Источник
А вы знали, что среди всех переломов 20% в нашей стране приходится на перелом проксимального отдела бедренной кости или шейки бедра? Согласно данным Российской ассоциации по остеопорозу, почти половина таких больных умирает в течение года после перелома. Риску подобных травм подвержено 34 миллиона россиян. Как известно, кто предупрежден, тот и вооружен. Если вовремя заняться профилактикой костных заболеваний, можно достичь здорового долголетия.
В чем причина перелома шейки бедра?
Очень часто переломы шейки бедра происходят из-за снижения минеральной плотности костной ткани или остеопороза. По данным ВОЗ, это заболевание занимает четвертое место по распространенности после сердечно-сосудистых расстройств, сахарного диабета и онкологии.
До сих пор можно встретить статьи, в которых утверждается, что остеопороз вызван нехваткой кальция в организме. Такие утверждения свидетельствуют о безграмотности и непонимании закономерностей человеческой физиологии. Вымывание кальция из костей – это всего лишь симптом, а причины этого расстройства лежат глубже. Одна из них – с возрастом меньше образуется новых костных клеток – остеоцитов. Только они могут напитаться полученным кальцием,
Отметим, что не всем пациентам с остеопорозом необходим дополнительный прием кальция. Тем более, что им богаты молочные продукты и овощи: цветная капуста, лук, огурцы. Гораздо важнее нормализовать гормональный фон больного, запустить рост новых костных клеток. Все это позволит избежать опасных переломов проксимального отдела бедренной кости или шейки бедра.
Факторы риска остеопороза: пожилой возраст, женский пол, полипрагмазия
Чаще всего остеопороз развивается после 60 лет. Не все знают, что с годами у большинства людей начинаются остеопоротические изменения скелета. Соответственно, растет вероятность переломов. Почему так происходит? С возрастом снижается выработка половых гормонов: эстрогенов и тестостерона, а эти вещества отвечают за рост новой соединительной ткани, в том числе и костной. Основные факторы риска остеопороза: пожилой возраст, женский пол, наследственность (переломы у родственников), вредные привычки, прием глюкокортикоидов. Особенно уязвимы женщины, не случайно появилось понятие «постменопаузальный остеопороз».
Впрочем, будет неверным считать это заболевание чисто женским, поскольку среди пожилых мужчин оно тоже довольно часто встречается. У сильного пола заболевание в основном вызывают курение и пьянство. Дело в том, что никотин и алкоголь заметно ухудшают всасываемость кальция в кишечнике. Оказывается, минеральная плотность костной ткани у заядлых курильщиков в 1,5 раза ниже, чем у мужчин, ведущих здоровый образ жизни. Именно им грозит такая проблема как перелом проксимального отдела бедренной кости.
По мнению профессора Пензенского института усовершенствования врачей Виллория Ивановича Струкова, остеопороз вызывает наличие ряда других болезней (коморбидность). Также он считает, что это заболевание может появиться из-за приема пациентом множества препаратов. Они взаимодействуют между собой, увеличивается риск побочных эффектов. Такое явление в медицине называется полипрагмазией.
Как лечат перелом проксимального отдела бедренной кости или шейки бедра?
Остеопороз угрожает большинству пожилых людей, а поэтому вопрос о том, как лечат переломы шейки бедра, не является праздным. Все мы хотим, чтобы наши близкие избежали этого грозного заболевания. Нужно помнить, что это болезнь очень коварна. Зачастую идет активная костная резорбция или вымывание кальция, а кости не болят. Люди не подозревают о проблеме, пока не произойдет перелом.
В пожилом возрасте обмен веществ ослаблен, гормоны вырабатываются плохо, поэтому кости срастаются с трудом, поэтому при подобных травмах необходима операция. Для европейской медицины эта практика уже давно вошла в норму. По мнению специалистов, наибольшего эффекта дает операция в течение 3 дней после травмы. Почему она так необходима? Участок кости нуждается в хорошем кровоснабжении. Если пациент не прооперирован, обездвижен, глупо надеяться на выздоровление. Появляются пролежни, начинает «сбоить» пищеварительная система, развивается застой в легких. В итоге возникают тромбозы, а это прямая угроза жизни.
Лечение таких больных требует времени и средств. Особенно трудно лечить перелом проксимального отдела бедренной кости. Кроме всего прочего, травма – это удар еще и по семейному бюджету. Поэтому, если у вас есть подозрения на остеопороз, то рекомендуем обратиться в медицинский центр «Секреты долголетия», который занимается проблемой костных заболеваний. В центре сосредоточены новейшие методики лечения.
Перелом шейки бедра? Выход есть
Для лечения остеопороза часто назначается прием кальцийсодержащих препаратов. Как мы уже знаем, бесполезно пить кальций, если нет молодых костных клеток. Прием бисфосфонатов, которые снижают функцию клеток-остекластов, тоже не принесет пользы. Возможно, кто-то возразит: «Эти лекарства популярны сегодня!» Действительно, поначалу они дают положительный эффект, но длительный прием подобных препаратов чреват новыми переломами, в том числе переломом шейки бедра.
Оказывается, что клетки-остеокласты «разбирают» только мертвые структуры. Когда этого не происходит, то минеральный матрикс погибших клеток остается в кости. В итоге минеральная плотность скелета повышается, но прочность такой кости не увеличивается.
Профессор Струков разработал собственную методику лечения остеопороза. Она предполагает персонифицированный (индивидуальный) подход. Лечение назначается в соответствии с тремя группами. В первую включаются пациенты, у которых заболевание находится в начальной стадии развития. Во второй – те, у кого есть остеопоротические переломы, полости в трабекулярном отделе кости. Что касается третьей группы, то в нее входят пациенты с атипичным остеопорозом. Их отличительные особенности: минеральная плотность в норме, а переломы все равно происходят. Также есть проблемы с весом, отмечается дефицит витамина D.
В соответствии с этими тремя группами рекомендуется прием препаратов. Все они созданы на основе такого ценного продукта пчеловодства как трутневый расплод. Благодаря ему восстанавливается гормональный фон, а главное – запускается процесс роста новых костных клеток. Благодаря этому полученный кальций не скапливается в органах и сосудах, а отправляется по назначению – в участки кости, где он необходим. В итоге удается предупредить новый перелом проксимального отдела бедренной кости.
Добавим, что для профилактики остеопороза жизненно важно перейти на здоровый образ жизни, больше ходить и заниматься физкультурой. Лишний вес ухудшает метаболизм, создает дополнительную нагрузку на костную систему, поэтому не переедайте. Все мы хотим, чтобы наши близкие избежали этого грозного заболевания. Если вы будете строго придерживаться рекомендаций профессора Струкова, то не допустите перелома шейки бедра. Пусть здоровье и бодрость станут вашими спутниками на долгие годы!
Прочитать более подробно о методике Виллория Ивановича Струкова можно, если перейти по ссылке https://osteomed.su/aktualnye-problemy-osteoporoza/
Переизбыток кальция в организме – как не превратиться в камень
О том, что кальций нужен для крепости костей, зубов, волос и ногтей, знает каждый школьник. Не позволяет об этом забыть и навязчивая реклама по TV. Между тем переизбыток кальция в организме – гораздо более опасное состояние, чем дефицит минерала. Не верите? Тогда загляните в свой чайник. Видите накипь на его стенках? Примерно также выглядят органы…
Read more
Как избежать болей в суставах?
О том, как избежать болей в суставах, никто не задумывается – гром-то не грянул, зачем ставить громоотвод. Между тем от артралгии – так называется этот вид боли – страдают половина людей старше сорока лет и 90 % тех, кому больше семидесяти. Так что профилактика боли суставов – то, о чем стоит подумать, даже если вы…
Read more
Власть гормонов. Какие активные вещества регулируют восстановление хряща?
Состояние человека, слаженность работы органов его тела во многом определяются гормональным балансом. Восстановление хряща также подчинено влиянию вездесущих регуляторов жизни. Без нормализации гормонального фона полноценная регенерация сустава невозможна. За какие нити дёргает невидимый кукловод – эндокринная система, воздействуя на хрящевую ткань? Тестостерон Этот гормон вырабатывается половыми железами и корой надпочечников, как в…
Read more
О ЗАБОЛЕВАНИЯХ СОЕДИНИТЕЛЬНОЙ ТКАНИ
Пусть всегда будет солнце! Для чего нужен витамин Д?
Солнечный свет для человека – не только источник хорошего настроения, радости и счастья. При его попадании на сетчатку глаза и кожу в организме запускается большое количество физиологических процессов, например, синтез кальциферола. Для чего нужен витамин Д, помимо улучшения всасывания кальция? Как компенсировать его дефицит, если пребывание под ультрафиолетовыми лучами солнца нежелательно для человека? Для…
Read more
Источник