Переломы шейки бедра травматология
Субкапитальный перелом шейки бедра.
Для диагностики перелома шейки бедра используется методика рентгена на дому.
По рентгено-диагностическим и терапевтическим соображениям мы рассмотрим в этой главе переломы бедренной кости по следующим областям:
1. шейка бедренной кости;
2. область вертелов;
3. подвертельная область;
4. диафиз;
5. дистальный конец бедренной кости.
Перед описанием переломов приведем некоторые рентгеноанатомические особенности области тазобедренного сустава.
Проксимальный суставной конец бедренной кости образуется шаровидной головкой бедренной кости и сравнительно длинной шейкой. Шейка образует с диафизом так называемый шеечно-диафизарный угол, который — за исключением патологических форм: варусного таза и вальгусного таза — образует тупой угол, уменьшающийся с возрастом. У новорожденного этот угол составляет 140—150°. С возрастом этот угол постепенно уменьшается и в зрелом возрасте составляет 120—130°. Отклонения определяются индивидуальными, конституциональными и половыми особенностями.
Рентгеновское определение шеечно-диафизарного угла возможно только при повороте нижней конечности на 12—15° вовнутрь, в результате чего шейка бедренной кости располагается во фронтальной плоскости. Величина угла меняется в зависимости от ротации бедра. При повороте кнаружи проекция угла увеличивается, при повороте вовнутрь — уменьшается.
Определяемый на заднем снимке медиальный, дугообразный край шейки бедренной кости определяется как дуга Адама. Эта дуга служит ориентиром при классификации переломов шейки бедренной кости, а также при оценке положения гвоздя.
Даже небольшие травмы у пожилых женщин могут приводить к перелому шейки бедренной кости. Вообще этот перелом встречается в различных формах в любом возрасте у лиц обоего пола.
Классификации переломов шейки бедренной кости в различное время основывались на различных данных. На основании клинических данных различались только внесуставные и внутрисуставные переломы. Позже пытались классифицировать переломы на основании их анатомической локализации. Различали: а) медиальные или субкапитальные, б) трансцервикальные и в) базоцервикальные или латеральные переломы шейки бедренной кости.
В зависимости от положения после травмы различали: 1. абдукционные и 2. аддукционные
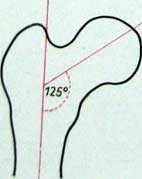
Паувельс, основываясь на механизме перелома, в 1935 году предложил новую классификацию. Так он связывает вклинивание с наклоном плоскости перелома. Сюда он причисляет переломы, при которых определяемый угол не превышает 30°. Это I тип перелома по Паувельсу. При типе II по Паувельсу угол наклона поверхности перелома составляет По методу Паувельса этот угол определяется следующим образом: на рентгеновском снимке (или на бумажной его копии) через плоскость перелома дистального отломка проводится линия . и над ней вторая, горизонтальная вспомогательная линия, пересекающая первую. Величина угла на месте пересечения двух линий (угол наклона) определяет тип перелома по классификации Паувельса (I, II или III). По Паувельсу, горизонтальная вспомогательная линия — это прямая, соединяющая верхние углы суставных впадин. Для определения угла Паувельса делают обзорные снимки всего таза на пленке большого размера 30×40 см. Однако практически при переломах шейки бедренной кости обычно не делаются снимки всего таза. Поэтому мы рекомендуем метод измерения Линтона, который можно осуществить на снимках меньшего формата, где изображается только поврежденная область бедра.
Определение угла наклона плоскости перелома по Линтону производится так: на снимок наносятся ось диафиза и направление плоскости диафизарного угла перелома. Затем от этой линии проводится третья вспомогательная линия перпендикулярно к оси диафиза. Угол, образуемый этой линией и линией, проведенной через плоскость перелома, соответствует углу Линтона. Таким образом, здесь, в отличие от метода Паувсльса, определяется нижний угол. Эти методы отличаются друг от друга лишь тем, что при методе Линтона получаем угол на 5—7° больше. Эта разница возникает в результате того, что диафиз бедренной кости и вертикальная плоскость образуют угол приблизительно в 5—7 (физиологическое положение приведенного бедра).
Независимо от того, каким методом измерения мы пользуемся, нужно стремиться к тому, чтобы центральный луч падал на плоскость перелома при сагиттальном ходе лучей. Для этого конечность поворачивается на 12—15° внутрь, иначе шейка бедренной кости на снимке будет казаться укороченной и поверхность перелома будет иметь овальную форму.
В 1938 г. Нистрём предложил вместо абдукционных и аддукционных переломов различать вальгусные и варусные переломы.
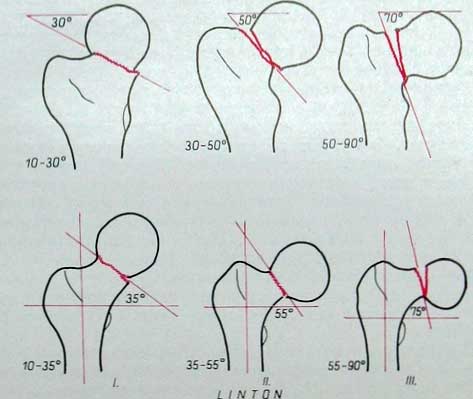
Линтон (1944) разделение по такому признаку считает недостаточным, так как механизм перелома в обоих случаях аналогичен (поворот кнаружи). Разница, по его мнению, заключается только в степени смещения. Линтон разделяет переломы шейки бедренной кости на семь главных групп. Из них следует выделить группу, определяемую им как «интермедиарные переломы». К этому типу относятся переломы без смещения.
Уатсон-Джонс в своей классификации принимает во внимание возраст пострадавшего, прочность костей и соответствующее лечение.
По нашему мнению, с точки зрения практических требований наиболее целесообразно различать переломы шейки бедренной кости по следующей классификации: 1. медиальный варусный тип, 2. медиальный вальгусный тип, 3. латеральные переломы, 4. отслоение эпифиза.
1. Медиальный варусный перелом.
Чаще происходит перелом шейки бедренной кости по медиальному варусному типу (80-85%). Частота различна в зависимости от пола: 2/3 случаев приходятся на женщин, 1/3 — на мужчин. Обычно эта форма перелома встречается в преклонном возрасте, когда кости вследствие остеопороза ломаются даже при незначительных травмах. Встречаются такие переломы и в более молодом возрасте.
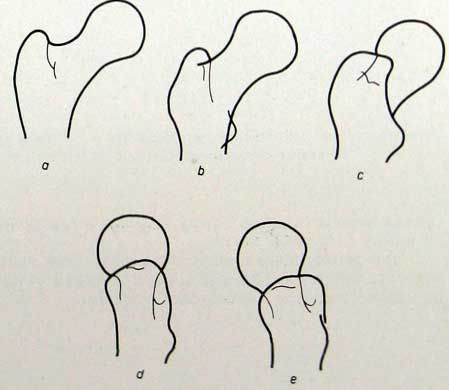
Для этого типа перелома характерно отсутствие вклинивания отломков и открытый в медиальную сторону угол между осью головки и осью шейки. Линия перелома проходит поперечно или косо у места перехода шейки в головку бедра; с головкой отламывается различной величины участок Адамовой дуги. Поврежденная конечность сильно ротирована кнаружи, поэтому задний снимок, сделанный в этом положении, непригоден для точной оценки поверхностей перелома. Проекция шейки укорочена, значительная часть ее покрыта большим вертелом, обе поверхности перелома повернуты кпереди и проецируются друг на друга. Головка бедренной кости в суставной впадине ротирована книзу, ее окружность кажется большей, чем обычно; наклон книзу является одним из признаков варусного положения.
Соответственно значительной ротации кнаружи на рентгеновском снимке малый вертел изображен полностью, шейка укорочена и почти закрыта большим вертелом.
Типичной формой смещения является укорочение, возникающее в результате того, что дистальный обломок смещается краниально, а верхушка большого вертела стоит высоко (в норме она находится на 1 см ниже верхнего края суставной впадины). Может произойти отлом небольших костных фрагментов, которые обычно смещаются кзади и каудально. К этому типу перелома относятся переломы шейки бедренной кости, ранее определявшиеся как трансцервикальные.
Снимки, сделанные при повороте конечности вовнутрь, позволяют точно определить поверхности перелома. На рентгеновском снимке шейка изображается во всю длину, малый вертел меньше или едва заметен, большой вертел виден в профиль и не закрывает шейку.
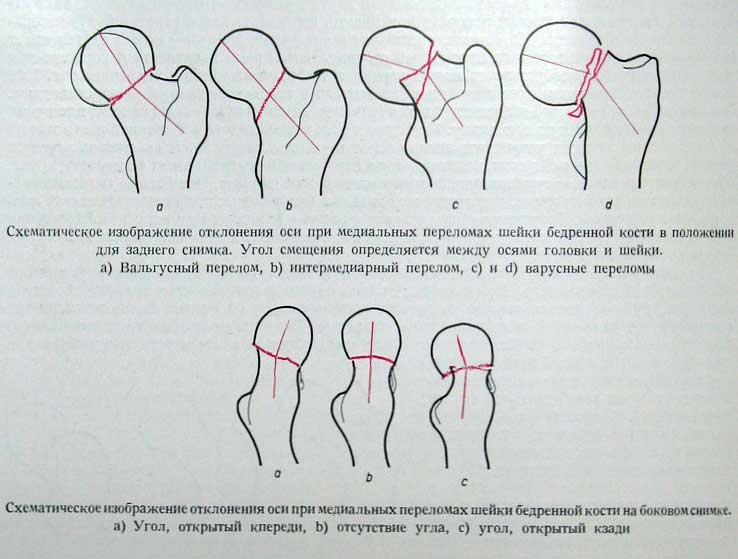
Поверхности перелома обычно хорошо изображаются на боковом снимке. Наличие открытого кзади угла является почти правилом, при этом дистальный отломок по отношению к головке бедренной кости смещается кзади; головка повернута назад.
2. Медиальный вальгусный перелом.
Медиальные вальгусные переломы, известные также под названием «вклиненные переломы», составляют 2—20% всех переломов шейки бедренной кости. По статистическим данным нашего института, эта форма повреждения составляла 13,4% всех медиальных переломов. Эта группа переломов характеризуется вклиниванием отломков. Вальгусная позиция обычно выражена незначительно. Линтон, изучая эти переломы, отмечает, что не всегда имеет место вальгусная позиция. В некоторых случаях между головкой и шейкой бедренной кости сохраняется нормальный угол. Эту форму перелома Линтон назвал «интермедиарной». В нашей практике также встречались такие виды переломов. Если поврежденная конечность не повернута кнаружи, то на заднем снимке шейка изображается во всю длину. Линия перелома проходит непосредственно на границе шейки и головки бедренной кости перпендикулярно к оси шейки. Оси головки и шейки образуют вальгусный угол. При «интермедиарном» переломе нет отклонения оси во фронтальной плоскости. На рентгеновском снимке в верхней трети перелома видно или пересечение контуров или линии уплотнения тени (вклинившиеся отломки).
При вколоченных переломах нужно определить отклонение оси в сагиттальной плоскости. Этот перелом обычно характеризуется небольшим, открытым кзади углом между головкой и шейкой. Если этот угол будет больше 20°, то перелом не может считаться стабильным и после вправления необходимо оперативное вмешательство (введение гвоздя). Стабильные переломы оперативного вмешательства не требуют.
3. Латеральный перелом шейки бедренной кости.
Это самая редкая форма из всех переломов шейки бедренной кости. Линия перелома проходит точно вдоль латеральной границы, пересекая так называемое основание шейки бедренной кости, не достигая области вертелов. Существенного смещения обычно нет. Может образоваться ротация кнаружи и варусная позиция. На боковом снимке положение оси нормальное, но могут наблюдаться варианты изгиба кпереди или кзади, выраженные в различной степени.
Этот тип перелома по своей локализации близок к переломам вертелов и практически причисляется к ним.
4. Эпифизеолиз.
Следует дифференцировать травматическое отделение эпифиза от так называемого coxa vara adolestentium, изменения, возникающего обычно при гормональных расстройствах в период полового созревания, главным образом у мальчиков. Характер изменения можно определить на •основании анамнеза и клинического обследования. Coxa vara adoles? tentium характеризуется на рентгеновском снимке изгибом шейки бедренной кости в форме посоха. При этом шейка немного расширена и дугообразно изогнута. Эпифизарная щель неправильна и может быть шире, чем на здоровой стороне, ход не горизонтальный, как в норме, а почти вертикальный.
Для точной оценки переломов шейки бедренной кости необходимы задний и боковой снимки. Задний снимок производится при повороте бедра кнутри или кнаружи. Для получения снимков и боковой проекции имеется несколько способов. Для получения заднего снимка, при сагиттальном ходе лучей, бедро должно быть повернуто кнутри или кнаружи, используется пленка размером 18×24 см. Центральный луч направляется перпендикулярно на средину тазобедренного сустава. Соответствующая точка на коже определяется таким образом: от середины линии, соединяющей передне-верхнюю ость подвздошной кости с симфизом, перпендикулярно вниз отмеряется 2 см. В зависимости от поворота конечности, вертела, шейка и головка будут изображены на снимке различно.
На снимке, сделанном в среднем положении, малый вертел имеет вид небольшого выпячивания на внутренней стороне. Чем больше конечность поворачивается кнаружи, тем полнее изображается малый вертел, в то время как шейка укорачивается. При полном повороте кнаружи проекции большого вертела и головки бедренной кости совпадают. При повороте кнутри малый вертел становится меньше и наконец полностью исчезает, в то время как шейка изображается во всю длину. По форме и положению головки бедренной кости можно до определенной степени установить направление и степень поворота. В среднем положении участок головки бедренной кости, находящийся в вертлужной впадине, имеет форму полукруга, ямка головки не видна, и суставная щель имеет одинаковую ширину.
Чем больше головка поворачивается кпереди или кзади, тем лучше и полнее она будет видна; при среднем повороте кнаружи ямка головки изображается сбоку и хорошо видна на снимке. При варусном положении контур головки пересекает нижний край вертлужной впадины, а при вальгусном положении — дно суставной впадины.
Боковые снимки могут быть сделаны различно в зависимости от технических условий и от состояния пострадавшего. При наличии только одного рентгеновского аппарата большой мощности, трубку которого трудно установить горизонтально на уровне стола, применяется следующий метод: больной лежит на спине, поврежденная конечность (после обезболивания) сгибается в коленном и в тазобедренном суставах и отводится по возможности так, чтобы бедро прилегало своей наружной поверхностью к столу. Луч направляется перпендикулярно столу на тазобедренный сустав (Лауэнштейн). Сравнительные двусторонние снимки тазобедренного сустава производятся при так называемом положении камнесечения. При этом обе конечности пострадавшего сгибаются в коленном и тазобедренном суставах под прямым углом, максимально отводятся и фиксируются или удерживаются в этом положении, причем центральный пучок лучей направляется вертикально на симфиз.
При наличии передвижного рентгеновского аппарата можно немедленно после повреждения сделать снимок при так называемом медио-латеральном ходе лучей. Больной лежит на спине, поврежденная конечность слегка отведена и вытянута в среднем положении. Здоровая конечность согнута в тазобедренном и коленном суставах под прямым углом.
Кассета прижимается по длиннику между реберной дугой и крылом подвздошной кости и образует с продольной осью тела угол в 45°. Центральный луч со здоровой стороны направляется на уровне симфиза на передне-верхнюю ость подвздошной кости. Целесообразно приподнять таз, чтобы подложить кассету под ягодичную область. С помощью специальной эластичной пленки или так называемой «седловидной» кассеты можно получить боковой снимок при латеро-медиальном направлении лучей. (Эластичная пленка, фольга — фольга, обладающая особой эластичностью. Используется, например, в случае, если кассету нужно поместить между ногами в изогнутом положении. Кассета тогда особой формы, она изогнута в виде седла, поэтому и называется седловидной. При отсутствии такой кассеты снимок производят лишь при помощи эластичной фольги.)
При свежем повреждении можно без обезболивания делать задний снимок только в случае поворота кнаружи. Поворот вовнутрь весьма болезнен и требует местного обезболивания. То же самое относится и к боковым снимкам.
Наибольший процент переломов шейки бедренной кости принадлежит к этому типу. В механизме перелома принимают участие компоненты перегиба и вращения. На основании классификации Паувельса большинство этих переломов может быть причислено к типу II Паувельса.
Теги: перелом шейки бедра
234567
Начало активности (дата): 26.07.2014 17:15:00
234567
Кем создан (ID): 1
234567
Ключевые слова:
диагностики перелома, шейки бедра, рентгена на дому, переломы бедренной кости по следующим областям, шейка бедренной кости, область вертелов, подвертельная область, диафиз, дистальный конец бедренной кости, области тазобедренного сустава, Проксимальный, суставной, бедренной кости, головкой бедренной кости, шейкой, Шейка, диафизом, шеечно-диафизарный угол, варусного таза, вальгусного таза, Рентгеновское, медиальные, субкапитальные, трансцервикальные, базоцервикальные, латеральные, абдукционные, аддукционные, сагиттальном, лучей, Снимки, конечности, отломки, дифференцировать, травматическое, эпифиза, coxa vara adolestentium, боковой снимки, пленка размером 18×24 см, Центральный луч, стола, симфиз, Кассета,
12354567899
Источник
Любой перелом – это всегда боль, неподвижность и долгое восстановление. Но в некоторых случаях перелом становится угрозой не только здоровью, но и жизни.
Чем же так опасен перелом шейки бедра и почему его выделяют среди других переломов?
1. Перелом шейки бедра очень плохо срастается и виною этому является отсутствие надкостницы, во многом благодаря которой и происходит сращение сломанных костей.
2. Нога является достаточно большим рычагом, который, при переломе шейки, тяжело зафиксировать, а подвижность отломков всегда является неблагоприятным фактором формирования костной мозоли.
3. Малая площадь перелома и достаточно мощная тяга мышц не способствуют правильному сращению шейки бедра.
Именно по этим причинам перелом шейки, который лечится консервативно, никогда не срастается. Исключение составляют, так называемые, вколоченные переломы, когда головка бедренной кости при травме проседает, уплотняя костную ткань. Если у пациента случился именно вколоченный перелом, можно сказать, что ему повезло, однако риск того, что он «расколотится», все равно есть.
Перелом шейки бедра особенно опасен пожилому человеку, которому в этой ситуации угрожает летальный исход.
Дело в том, что некоторые врачи до сих пор дают такие рекомендации, которые только ухудшают состояние пациентов. Часто приходиться слышать от родственников, что им посоветовали создать условия, при которых пациент должен лежать и ни в коем случае не вставать. Но это именно тот фактор, который приводит к смерти большинство людей с переломом шейки бедра.
Теперь о мифах, которые мне приходилось слышать в своей практике.
Миф 1. Если сделать остеосинтез шейки бедра, перелом срастется.
Делать операцию необходимо в первые три дня после перелома. После этого времени вероятность сращения уменьшается с каждым днем в геометрической прогрессии – это связано как с нарушением кровообращения, так и с другими биологическими факторами. Поэтому, если по какой-то причине вы не успели сделать операцию в первые несколько дней после травмы, то нужно хорошо подумать, прежде чем соглашаться на нее.
Миф 2. При переломе шейки бедра нельзя вставать с постели.
Это самая отвратительная рекомендация, которую я когда-либо слышал. Если человеку по какой-то причине не сделали операцию, то единственная правильная тактика лечения — это активизация! Перелом не срастется в любом случае, а вот постельный режим способствует развитию всевозможных застойных процессов (воспалению легких, воспалению и закупорке сосудов и т.д.). Поэтому пациента надо активизировать и через «не могу», «больно» и «не хочу» заставлять садиться, поднимать на костыли, ходить на ходунках или костылях. Перелом, конечно, не срастется, но сформируется ложный сустав. И если у пациента есть противопоказания к эндопротезированию по состояния здоровья, то он хоть как-то, но будет ходить, а не лежать и слабеть с каждым днем.
Миф 3. Эндопротезирование после перелома шейки бедра пожилым людям выполнять нельзя.
Эндопротезирование — это спасение для такого пациента, это единственная возможность быстро вернуться к полноценной жизни.
Среди причин отказа от операции чаще всего звучат достаточно размытые обоснования: «У Вас такой возраст», «Сердце может не выдержать», «А вдруг организм не перенесет операцию». Эти доводы основаны на отсутствии желания брать на себя ответственность и незнании особенностей предоперационной подготовки и послеоперационного периода.
По данным статистики, в первый год после перелома шейки бедра умирают 35 — 55 % пациентов, а остальные остаются инвалидами. При этом среди пациентов, которым было произведено эндопротезирование, в первый год умирают только 2-6 %, остальные живут полноценной жизнью! Конечно, операция — это риск. Но в данном случае именно выполнение оперативного вмешательства значительно уменьшает вероятность летального исхода.
Почему же врачи неохотно берутся проводить оперативное лечение? Пожилой пациент с букетом сопутствующих заболеваний требует правильной подготовки, где должны участвовать разные врачи: терапевты, кардиологи, другие профильные специалисты. И, конечно же, врач должен быть заинтересован в том, чтобы пациент был допущен до операции.
Работа в команде заинтересованных врачей дает огромные преимущества. Мне довелось успешно оперировать тех пациентов, которым отказали в операции в других клиниках именно по причине отсутствия взаимопонимания и взаимодействия между хирургом и терапевтами.
Эндопротезирование суставов на сегодняшний день – это отработанная и отточенная операция. Материалы, из которых делают эндопротезы, долговечны и износостойки. Поэтому, если в первые три дня пациенту не сделали остеосинтез, то необходимо думать об эндопротезировании сустава, при этом максимально активизировав пациента. Именно это позволит избежать трагедии.
Автор: Банецкий Максим Викторович, врач травматолог-ортопед. к.м.н.
Источник