Переломы трубчатых костей эпифизарный
Переломы – нарушение целостности кости с нарушением её анатомической формы, повреждением окружающих мягких тканей и утратой функции конечностей. Перелом образуется, когда сила травматического воздействия превышает эластичность костной ткани.
Чаще всего переломы возникают при непосредственном повреждении в результате ДТП, огнестрельных ранений или падений с высоты. Перелом происходит на месте или около точки воздействия, может возникать при непрямом воздействии сил (отрыв шероховатости большеберцовой кости, локтевого отростка и др.). К перелому может привести чрезмерное сокращение мышц или некоординируемое движение, снижение механической прочности кости в результате поражения её опухолью; болезнью, вызванной нарушением гормонального состояния организма или нарушением диеты.
Из-за таких нарушений даже незначительная травма может привести к перелому – патологические переломы.
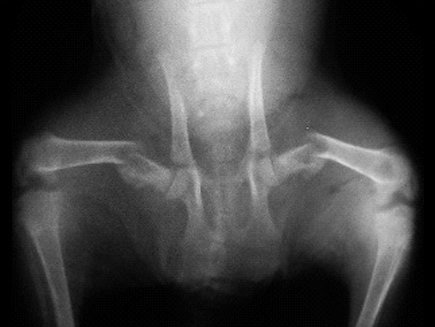
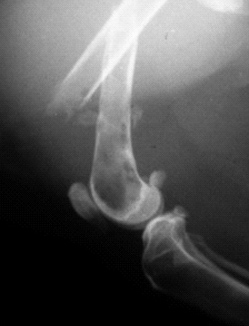
Рис. 1. Остеопения. Рис. 2. Неоплазия.
Предрасполагающими факторами являются форма и положение кости, поэтому длинные трубчатые, относительно незащищённые кости (лучевая, локтевая, большеберцовая), более подвержены переломам по сравнению с короткими компактными костями запястья, заплюсны.
Классификация переломов
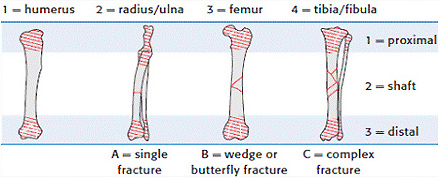
1.1 относительно анатомической локализации:
1.1.1. переломы проксимальной части
- суставные (требуют раннего оперативного вмешательства)
- эпифизарные
- в области ростковой зоны (метафизарные)
1.1.2. переломы диафиза
1.1.3. переломы дистальной части (аналогично проксимальной)
1.2 наличие внешней раны:
1.2.1. закрытые переломы, при которых поверхностные слои кожи остаются неповреждёнными
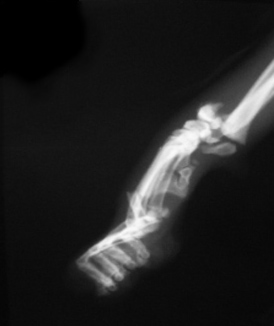
1.2.2. открытые переломы (три степени) — имеется связь между участком перелома и раной кожи
1.3 относительно степени повреждения кости:
1.3.1. полный перелом — целостность кости полностью нарушена; часто со смещением отломков
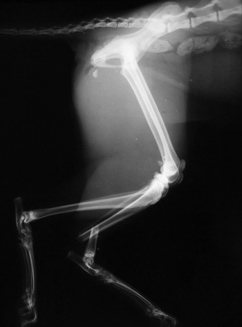
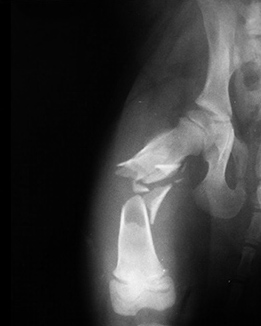
1.3.2. неполный перелом — целостность кости частично сохранена (например, перелом по типу «зелёной ветки» у молодых животных или трещины кости у взрослых)
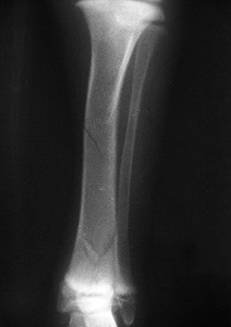
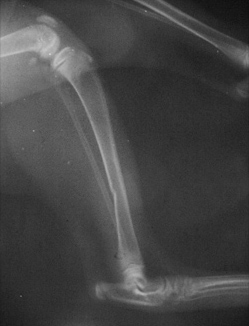
1.4 относительно плоскости перелома:
1.4.1. поперечный
1.4.2. косой
1.4.3. спиральный
1.4.4. оскольчатый
1.4.5. двойной (множественный)
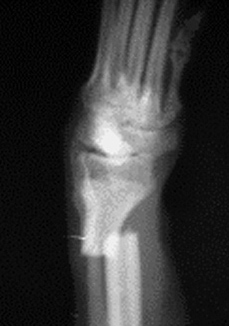
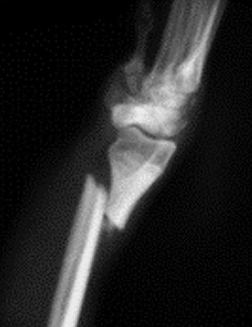
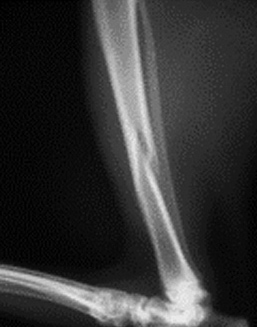
1.5 относительное смещение костных фрагментов:
1.5.1. отрывной перелом (авульсия)
1.5.2. вколоченный перелом
1.5.3. компрессионный перелом
1.5.4. вдавленный перелом
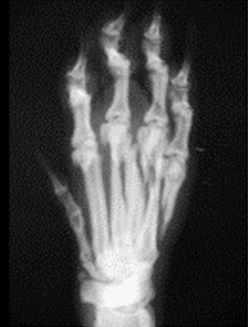
1.6 относительно стабильности перелома:
1.6.1. устойчивые переломы (поперечные, тупые /короткие/, косые, по типу «зелёной ветки»). Иногда требуется фиксация для предотвращения угловой деформации
1.6.2. неустойчивые переломы (косые, спиральные, оскольчатые). Необходима фиксация для сохранения длины кости и предотвращения угловой деформации
При лечении переломов важно соответствовать принципам АО (Ассоциация по изучению вопросов остеосинтеза):
- анатомическая репозиция (особенно важно при лечении внутрисуставных переломов)
- стабильная фиксация (использование накостного металлоостеосинтеза, спицевых или стержневых аппаратов внешней фиксации или комбинированных способов)
- бережное отношение с мягкими тканями, окружающими перелом — атравматичность (важно сохранить кровоснабжение костных отломков)
- ранняя активная мобилизация мышц (ранняя нагрузка и активные движения являются мощным естественным фактором, поддерживающим репаративный остеогенез на высоком уровне).
Источник
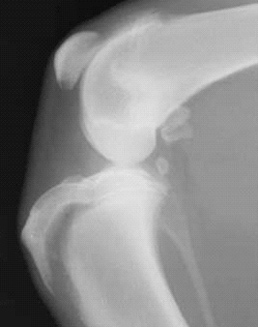
Хирургия коленного сустава // Эпифизеолиз — переломы в области ростковой пластинки кости
Ростковая зона кости представляет собой участок развивающейся хрящевой ткани на концах длинных костей. Ростковая пластинка регулирует и определяет длину и форму зрелой кости.
Кости растут из зоны ростковой пластинки. После завершения созревания организма ростковая зона закрывается, и рост кости прекращается. Ростковая пластинка расположена между метафизом (расширением на конце кости) и эпифизом кости.
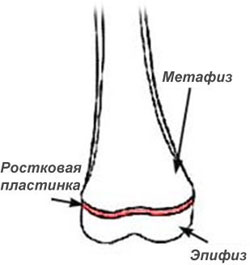
расположение ростковой пластинки
на конце бедренной кости
Статистика
На долю эпифизеолиза приходится от 15 до 30% всех переломов детского возраста. Данные переломы требуют неотложной медицинской помощи, поскольку могут приводить к искривлению и разнице в длине конечностей.
Сращение переломов у детей происходит быстрее, чем у взрослых.
Детский хирург-ортопед, который проводит соответствующее обследование, поможет определить природу травмы ростковой пластинки, выберет соответствующий метод лечения и назначит последующее наблюдение для оценки процесса восстановления.
Переломы в области ростковой пластинки встречаются часто, но серьезную проблему они обычно не представляют. Деформация костей сопровождает эпифизеолиз лишь в 1-10% случаев.
Группа риска
В группу риска развития эпифизеолиза входят:
- У мальчиков переломы в зоне роста кости встречаются в два раза чаще, чем у девочек.
- Активно растущие дети. Пик встречаемости эпифизеолиза отмечается у подростков.
- Треть всех случаев эпифизеолиза приходится на такие виды спорта, как футбол, баскетбол и гимнастика.
- В 20% случаев переломы в области ростковой пластинки встречаются при физической активности на отдыхе:
- велосипедные прогулки
- катание на санях, скейтборде, лыжах или коньках
Классификация эпифизеолиза
В настоящее время разработано несколько систем классификации. Самой распространенной системой, возможно, является классификация Салтера-Харриса.
Лечение
Переломы типа I
- Могут нарушать рост кости.
- При лечении многих переломов данного типа используется гипсовая иммобилизация, однако может потребоваться и хирургическое лечение. Операция, как правило, включает постановку интрамедуллярного (внутрикостного) штифта, который удерживает отломки на месте и воссоздает нормальную ось кости.
Переломы типа II
- Данные переломы срастаются обычно хорошо, однако могут потребовать хирургического лечения. Представляют собой самый распространенный тип переломов в зоне роста костей.
- При лечении большинства переломов данного типа используется гипсовая иммобилизация.
Переломы типа III
- Переломы III типа чаще всего встречаются у детей старшего возраста. За счет начинающегося окостенения ростковой пластинки линия перелома проходит не через всю кость, а изгибается, что сопровождается откалыванием участка эпифиза.
- Переломы данного типа требуют хирургического лечения и внутренней фиксации, что восстанавливает нормальную анатомию зоны роста и суставных поверхностей.
Переломы типа IV
- Данные переломы обычно полностью прекращают рост кости.
- Они требуют хирургического лечения с внутренней фиксацией.
Переломы типа V
- Лечение включает гипсовую иммобилизацию или, в некоторых случаях, операцию.
- Данные переломы практически всегда сопровождаются нарушением роста кости.
(495) 506-61-01 — где лучше оперировать колено и коленный сустав
ЗАПРОС в КЛИНИКУ
Источник
Кости — это пластичные образования, особенно в раннем детстве. Их клетки — остеоциты способны делится пополам и крепнуть. Некоторые кости состоят из нескольких частей, а затем, с возрастом, срастаются в монолитное образование и затвердевают. Эпифизарная пластина отвечает за одну из основных особенностей костей — быстрый рост их в длину. Так растут именно трубчатые длинные кости — рук и ног.
Как кость новорожденного превращается в зрелую, отвердевшую кость взрослого? Этот процесс происходит внутри молодой хрящевой ткани и называется окостенением. Благодаря строению хряща кости детей очень гибкие, и в случае перелома быстро сращиваются. Но уже в подростковом возрасте область роста заметно сокращается
Функции эпифизарного хряща в кости
У детей кость обновляется очень быстро. Сначала костная ткань имеет сетчатую структуру, потом заменяется на пластинчатую со вторичными гаверсовыми структурами. С самого рождения и до пубертатного периода кости быстро растут за счет особого строения хряща эпифизарного.
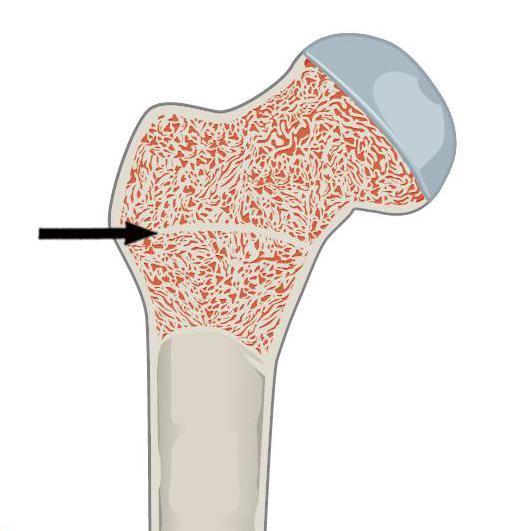
Этот хрящ располагается между диафизом и эпифизом. Эпифиз — это утолщенная суставная поверхность кости, а диафиз — длинная ее часть. Клетки эпифизарной области (зона роста) делятся пополам и накапливаются. Постепенно формируются участки окостенения, которые затем срастаются и образуют твердую и упругую кость — защиту для красного костного мозга.
Так происходит рост трубчатых костей в длину. Надкостница же отвечает за рост в ширину. Рост происходит благодаря гормону соматотропину. Он вырабатывается гипофизом. Кроме соматотропина для роста еще нужны и некоторые другие вещества — инсулин и гормоны щитовидной.
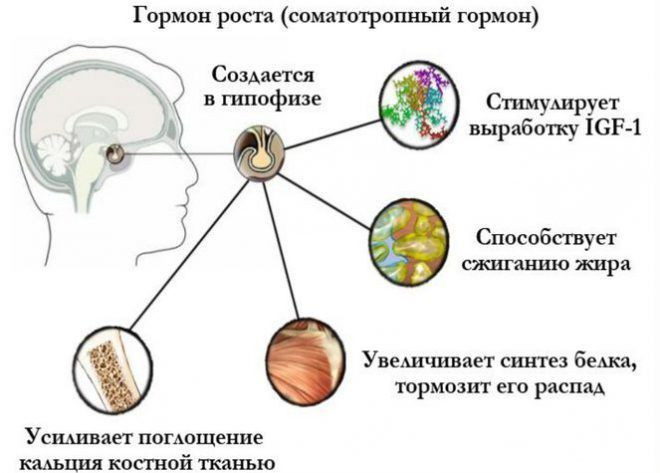
Недостаток гормона либо недостаток кальция из-за плохого питания приводит к тому, что ребенок растет медленно и вырастает довольно низким. Но также причиной иногда служит наследственность.
После пубертатного периода рост костной ткани существенно замедляется. И до 21 года все крупные кости отвердевают. Эпифизарные хрящи в суставах также отвердевают; точнее они замещаются гиалиновым хрящом, который обеспечивает амортизацию и уменьшает трение во время соприкосновения движущихся частей сустава. Суставные хрящи необходимо беречь с самого молодого возраста.
Зона роста, постепенно сокращаясь, исчезает почти полностью. Маленькие кости скелета окостеневают к 25 годам у мужчин. У женщин даже к 22-23 годам.
Как происходит отвердевание кости?
В период внутриутробного развития у плода образуется вещество, называющееся мезенхимой. После рождения оно замещается хрящом, а затем, постепенно хрящ эпифизарный замещается зрелой костной тканью.
Итак, у ребенка между диафизом (телом кости) и эпифизом содержится относительно мягкая структура. Это хрящ эпифизарный. Во время активного роста ребенка происходит процесс первичного, а затем вторичного окостенения. Это значит, что хондроциты (клетки хряща) заменяются остеобластами, а те, в свою очередь, клетками остеоцитами.
Клетки остеобласты активно продуцируют межклеточное вещество, а затем кальцинируются и превращаются в остеоциты. Остеобласты — это молодые клетки кости; они помогают отлаживать соли кальция в костном матриксе. А остеоциты — это уже отвердевшие зрелый клетки. Хрящевая ткань в процессе кальцинирования остеобластов медленно растворяется. Таким образом хрящ эпифизарный превращается в кость взрослого человека.
Можно ли исправить искривленные ножки у ребенка
Часто дети имеют такую проблему, как неправильный (кривой) рост костной ткани. Как это можно исправить? Для этого в хрящи эпифизарные обеих ног с одной стороны хряща ставятся пластины. За счет их рост продолжается только с одной стороны, и через несколько лет кости у ребенка выравниваются за счет коррекции угла.
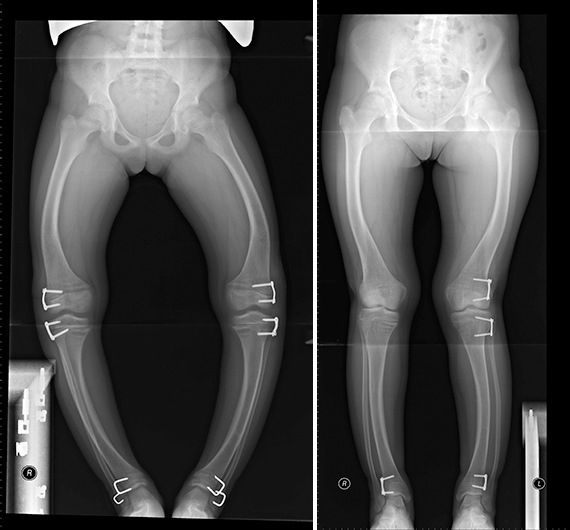
Ближе к 13-14 годам пластины извлекаются, чтобы далее рост продолжался беспрепятственно, по обеим сторонам равномерно.
Факторы, влияющие на рост костей
Есть несколько принципов роста костной ткани, которые сформировал П.Ф. Лесгафт. Мы уже знаем о работе гормона, что еще нужно понимать? Итак, чтобы хрящ эпифизарный быстро разрастался, надо употреблять с пищей много кальция и магния. Но также костям нужна физическая нагрузка:
- Развитие кости зависит от активности мускул.
- И также формирование кости зависит от процессов натяжения и сжатия. Известно, что в том месте, где мышца крепится сухожилием к кости, образуется костный нарост.
- Форма кости зависит от оказываемого на нее внешнего давления. Подросткам рекомендуют чаще висеть на турнике, к примеру, чтобы стимулировать рост костей.
Как мы можем заметить, рост эпифизарного хряща зависит от многих факторов. Не стоит думать, что он обусловлен на все 100 % от генов. Рост костей происходит при определенном уровне нагрузок. И второе условие — тренировки нельзя пропускать.
Остеомиелит хряща
И у детей, и у взрослых иногда встречается поражение костей под названием остеомиелит. Это воспалительное заболевание. Если у ребенка поражается инфекцией хрящ эпифизарный, то речь идет об эпифизарном остеомиелите. У взрослых этой хрящевой пластинки остается немного.
Воспаление происходит вследствие открытых переломов, когда в костную ткань попадает инфекция. Она также может длительно развиваться рядом с костью в мягких тканях и постепенно перейти в кость. В таких случаях говорят о вторичной эпифизарной инфекции.
Переломы в области роста костей в детском возрасте
Повреждение хряща эпифизарного составляет 15% всех детских переломов. И половина из них происходит в локте или предплечье. Чаще дети травмируют зону роста во время игры в футбол, занятий гимнастикой или легкой атлетикой.
Если в области роста кости у детей происходят переломы, то прогноз очень даже хороший. Даже если перелом в области локтевого или коленного сустава. Участки удивительно быстро срастаются. Но у подростка эпифизарным хрящом в суставе является уже частично окостеневшая структура, и все элементы сустава нужно четко восстановить. Иначе во взрослом возрасте могут наблюдаться сильные боли в месте заросшего перелома.
Вывод
За счет какого механизма происходит рост костей? За счет этой хрящевой ткани.
У детей кость еще очень гибкая. Их хрящ эпифизарный еще имеет мало участков окостенения. Процесс окостенения, то есть замещение остеобластов остеоцитами, продолжается до 25 лет. Эпифизарная пластинка — это остаток эластичной хрящевой прослойки между эпифизом и диафизом.
Источник
Эпифизеолиз (перелом Салтера — Харриса) — разрушение зоны роста кости в области эпифизарной пластинки (хрящевой пластинки роста). Возникает только в детском и подростковом возрасте, поскольку у взрослых эпифизарная пластинка в связи с окончанием роста замещается эпифизарной линией. При эпифизеолизе преждевременно прекращается рост кости в длину, в результате чего при переломе кости с разрывом или смещением эпифиза возникает асимметрия конечностей.
Общие сведения
Впервые существование данного заболевания отметил в 1572 году выдающийся хирург средневековья А. Паре.
Это относительно редкое заболевание встречается у 4-5 пациентов на 100 000 населения и составляет от 0,5 до 5% от общего количества детей, у которых выявлена ортопедическая патология.
Чаще наблюдается у мальчиков (соотношение с девочками — 3:2).
Эпифизеолиз у детей обычно начинается после 11 — 14 лет. У девочек он выявляется в возрасте 11 – 12 лет, а в 13-14 лет – у мальчиков. Возможно и более раннее начало заболевания (в 5 лет у девочек, и в 7 лет – у мальчиков).
В 20 % случаев поражение носит двусторонний характер. Поражение второго сустава наблюдается в среднем спустя 10 – 12 месяцев после поражения первого сустава.
Эпифизеолиз головки бедра наблюдается чаще у представителей негроидной расы, чем у европейцев, а реже всего данное заболевание встречается у японцев.
Формы
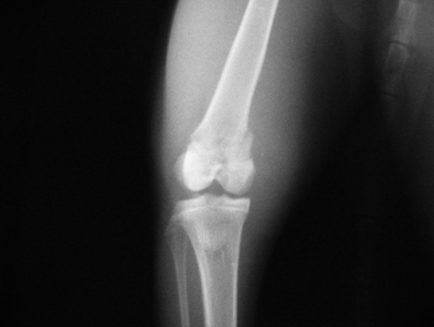
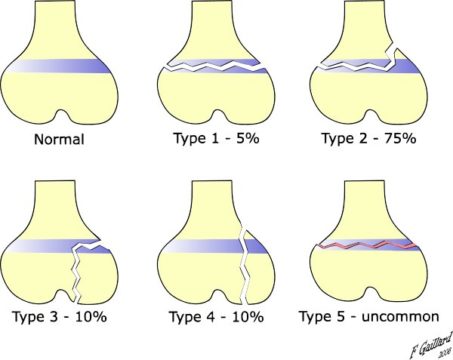
В настоящее время выявлено 9 типов перелома, связанного с эпифизеолизом. По классификации Салтера – Харриса, относящейся к 1963 году, выделяется:
- I тип, при котором выявляется поперечный перелом, проходящий через всю ростковую зону и полностью отделяющий эпифиз (концевой отдел трубчатой кости) от тела кости. Данный тип перелома сопровождается разрушением эпифизарной пластинки и наблюдается в 6 % случаев.
- II тип, при котором проходящая через ростковую зону линия перелома частично затрагивает метафиз (прилегающий к эпифизарной пластинке отдел трубчатой кости), но не затрагивает эпифиз. Такой тип перелома составляет 75 % от всех выявленных случаев.
- III тип, при котором линия перелома лишь частично проходит через ростковую зону, не затрагивая метафиз. Данный тип перелома сопровождается отрывом участка эпифиза и наблюдается в 8 % случаев.
- IV тип, при котором линия перелома затрагивает зону роста, эпифиз и метафиз. Такой тип перелома выявляется в 10 % случаев.
- V тип возникает при сдавлении кости (компрессионный перелом). При данном типе перелома на рентгенограмме наблюдается уменьшение высоты ростковой зоны, вызванное раздавливанием эпифизарной пластинки. Наблюдается крайне редко – 1 % от всех случаев.
 Типы эпифизеолиза
Типы эпифизеолиза
Эпифизеолиз может также проявляться:
- повреждением периферической порции зоны роста, в результате чего формируется костный мостик и развивается ангулярная (угловая) деформация конечности — VI тип, выделенный в 1969 году М. Ранг;
- изолированным повреждением зоны роста — VII тип, выделенный в 1982 г. Огденом;
- изолированным повреждением зоны роста с возможным нарушением энхондрального роста кости, при котором хрящевая ткань замещается костной – VIII тип (выделен Огденом);
- повреждением надкостницы с возможным нарушением окостенения, происходящего на основе соединительной ткани (эндесмального окостенения) — IX тип, выделенный Огденом.
Причины развития
В настоящее время этиология юношеского эпифизеолиза установлена не до конца. К достоверно установленным причинам развития заболевания относятся:
- Генетическая предрасположенность (считается аутосомным доминантным заболеванием с фактором риска 7,1 % в отношении второго ребенка).
- Гормональный дисбаланс между половыми гормонами и гормонами роста. Эти группы гормонов играют основную роль в жизнедеятельности хрящевых пластинок роста. При дефиците половых гормонов активность гормона роста возрастает, а механическая прочность проксимального отдела кости снижается. При ослаблении костной структуры возникает смещение проксимального эпифиза вниз и назад. При замедленном половом созревании и гормональном дисбалансе развивается эпифизеолиз головки бедренной кости.
- Травматические переломы. Эпифизеолиз возникает при прямом действии силы на эпифиз в тех местах, где суставная сумка прикрепляется к эпифизарному хрящу (механизм травмы аналогичен механизму развития вывиха у взрослых). Так возникает эпифизеолиз лучевой кости, при котором в результате разрушения ростковой зоны лучевой кости и продолжающегося роста локтевой кости может появиться деформация конечности. Редким повреждением (около 4 % от всех случаев) является эпифизеолиз проксимального конца плечевой кости, возникающий чаще всего при непрямой травме плеча или при падении с высоты. Как следствие травмы в области коленного сустава у детей нередко выявляется эпифизеолиз дистального эпифиза бедренной кости, а при травматическом повреждении проксимального отдела большеберцовой кости эпифизеолизы возникают очень редко, поскольку проксимальный конец этой кости окружен сухожилиями и мощными связками.
Не исключена вероятность возникновения идиопатических случаев юношеского эпифизеолиза у высоких и худых детей. При радионуклидном исследовании в таких случаях выявляют сниженное кровоснабжение головки бедра и низкий уровень минерального обмена проксимального отдела.
Исследования, проведенные З. Лодером, показали, что эпифизеолиз может развиваться в подростковом возрасте:
- после рентгенотерапии;
- при хронической почечной недостаточности (у 90% больных выявлено двустороннее смещение, при котором эпифиз смещен более чем на 50°).
Причиной соскальзывания эпифиза головки бедра могут быть также эндокринные, соединительнотканные и метаболические нарушения, вызывающие снижение прочности соединения эпифиза с диафизом, расширение ростковой пластинки и общую слабость капсульно-связочного аппарата (синдром Марфана, Фрелиха).
Патогенез
Основой патогенеза юношеского эпифизеолиза является постепенно прогрессирующее смещение проксимального эпифиза бедренной кости вниз и назад, и чем значительнее смещение эпифиза, тем более ярко выражены нарушения функции тазобедренного сустава.
Важно отметить, что смещение бедра кверху и его ротация в наружную сторону (вокруг длинной оси кости) наблюдается при развитии травматического эпифизеолиза головки бедра. При юношеском эпифизеолизе головка бедра не покидает вертлужную впадину, но в результате разрыхления зоны роста и потери связи с головкой шейка бедра и бедренная кость смещаются кверху, поскольку отсутствует противоупор (свод вертлужной впадины). В результате бедро при вращении вокруг своей продольной оси «выворачивается» наружу, и эпифиз головки бедра оказывается позади сместившейся вперед шейки бедра. В единичных случаях выявляется смещение головки бедренной кости вверх.
Ориентируясь на тяжесть патологического процесса, выделяют:
- предэпифизеолиз, который сопровождается неопределенными симптомами и возникающим после физической активности ощущением дискомфорта в паху;
- острый эпифизеолиз, при котором в течение первых 3 недель развиваются симптомы заболевания, а в пределах ростковой пластинки формируется соскальзывание;
- хронический эпифизеолиз, который может быть выражен в разной степени.
При хроническом эпифизеолизе:
- I степени на профильной рентгенограмме выявляется уменьшение шеечно-эпифизарного угла до 30° или смещение эпифиза по отношению к шейке бедра и поперечнику эпифиза на 1/3;
- II степени эпифиз смещается на ½, а угол — на 30 — 50°;
- III степени наблюдается смещение эпифиза более чем наполовину, а угол уменьшается более чем на 50° .
Симптомы
У эпифизеолиза отсутствуют специфические признаки. Для заболевания, возникшего в результате травмы, характерны:
- болевые ощущения, усиливающиеся при нагрузке на ось;
- образование гематомы на месте травмы;
- отечность, возникающая через небольшой промежуток времени после травмы;
- ограниченная подвижность травмированной конечности.
К признакам болезни, которая развивается при патологических процессах, вызванных гормональным дисбалансом и др., относятся:
- Болевые ощущения в паховой области, наблюдающиеся периодически на протяжении нескольких месяцев. Усиливаются при пальпации и иррадиируют дистально по бедру и в область коленного сустава.
- Нарушения в походке (при двустороннем поражении походка становится «утиной»), появление хромоты с наружной ротацией и приведением.
- Невозможность перенести тяжесть тела на пораженную конечность.
Эпифизеолиз может также сопровождаться:
- гипогенитализмом (недостаточным развитием половых желез или значительным снижением их функции);
- стриями (растяжками) на коже;
- повышенным артериальным давлением;
- выраженной в умеренной степени атрофией ягодичных мышц и мышц голени.
Главным признаком эпифизеолиза считают фиксированную наружную ротацию бедра при ограничении внутренней ротации и соответственном увеличении амплитуды наружной ротации. При выпрямлении ноги отведение бедра также ограничено. Наблюдается также ограничение наклона корпуса вперед, поскольку сгибание в тазобедренном суставе происходит под углом к вертикальной оси тела.
При дальнейшем прогрессировании смещения головки бедра появляются:
- Симптом перекрещивающихся голеней. При двустороннем заболевании наблюдается перекрест голеней, а при одностороннем — голень здоровой ноги перекрещивает больная голень.
- Симптом Гофмейстера, при котором при сгибании конечности в коленном и тазобедренном суставах возникает латеральное отклонение и наружная ротация бедра.
- Симптом ротации таза. Попытка больного поставить обе стопы вместе сопровождается смещением вперед половины таза на больной стороне.
- Положительный симптом Тренделенбурга (при стоянии на пораженной конечности противоположная половина таза опускается).
Диагностика
Юношеский эпифизеолиз диагностируется на основании:
- Анамнеза. Обычно при этом у девочек отмечается резкое разведение ног при выполнении «шпагата», а у мальчиков в анамнезе обнаруживается падение с высоты или удары по верхнему окончанию тела бедренной кости (большой вертел).
- Ортопедического обследования пациента.
- Общего клинического обследования пациента.
- Данных рентгенограммы, компьютерной томографии и ядерного магнитного резонанса.
Главным исследованием для установления правильного диагноза является рентгенограмма, которая производится в передне-задней и боковой по Лауэнштейну проекциях. При интерпретации снимков необходимо уделять внимание разграничению структуральных изменений в области ростковой пластинки и признакам смещения эпифиза.
На начальной стадии заболевания наблюдается расширение росткового хряща эпифиза и размытость его границ. Эпифизарная зона рыхлая, а метафиз в области зоны роста теряет трабекулярный (сетчатый) рисунок. Выявляются участки остеопороза, которые перемежаются участками остеосклероза. В результате шейка бедра имеет слоисто-пятнистый вид. Костная структура головки бедра не изменена, хотя возможна подчеркнутость ее контуров.
На поздних сроках заболевания заметны:
- снижение высоты эпифиза;
- нарушение верхнего контура шейки бедра, который выглядит как прямая линия (в норме форма полуовальная);
- укорочение и утолщение шейки бедра и образование шипа по передне-верхнему контуру.
В позиции Лауэнштейна наиболее четко видно смещение эпифиза назад. Также выявляются минимальные признаки соскальзывания (2 — 3 мм) и уменьшение шеечно-эпифизарного угла.
Длительное течение процесса сопровождается признаками ремоделирования шейки бедра – выявляется «шпора» под эпифизом, образование «подушечки-валика» на границе перехода укороченной шейки в головку, сужение суставной щели.
При помощи радионуклидного исследования прогнозируется жизнеспособность головки бедренной кости.
Лечение
Как показали многочисленные наблюдения, эпифизеолиз прогрессирует даже при длительных разгрузках и фиксации конечности, поэтому для лечения применяются методы хирургического лечения.
Большинство ортопедов рекомендует подбирать метод лечения в зависимости от стадии заболевания.
На первой стадии эпифезиолиз лечится путем введения тонких гвоздей типа Богданова или спиц в шейку и головку бедра. После того как зона роста закрывается, спицы (гвозди) удаляются.
На второй стадии при хроническом течении заболевания и смещении эпифиза до 30° оперативное лечение включает установку спиц и ауто- или аллотрансплантатов.
На третьей стадии при смещении головки назад более чем на 30° применяют деторсионно-вальгизирующую остеотомию. Обязательна ротация проксимального фрагмента вперед относительно продольной оси шейки бедра. Операция может производиться в 2 этапа — на первом этапе проводится создание непрерывного соединения между эпифизом и метафизом (эпифизеодез), а на втором этапе после закрытия зоны роста — корригирующая остеотомия бедра.
На четвертой стадии (острое смещение эпифиза) рекомендуется использовать закрытую репозицию фрагментов при помощи скелетного вытяжения в течение 3 – 4 недель по оси бедра (положение несильного сгибания, отведения и дозированной внутренней ротации). Затем для достижения закрытия ростковой зоны применяется остеосинтез спицами шейки и головки в сочетании с костным трансплантатом. В настоящее время смещение также устраняют при помощи дистракционных аппаратов.
На пятой стадии при закрытой ростковой зоне, смещении эпифиза назад более чем на 30° и наблюдающихся остаточных деформациях показана корригирующая остеотомия.
Разрабатываются также ротационные остеотомии бедра.
Внутрисуставные вмешательства (открытое вправление головки или субкапитальная клиновидная остеотомия) не рекомендуются, поскольку данные оперативные вмешательства связаны с высоким риском асептического некроза головки и тугоподвижностью сустава.
Источник