После перелома черные пальцы
Анонимный вопрос · 21 января
907
Что чувствует человек, наступая на ногу, после перелома и двух месяцев в гипсе? И какова вероятность, что «встал и сразу пошёл»?
Практикующий юрист, преподаватель
Расскажу на собственном опыте.
Около 6 лет назад я сломала ногу, причем сразу поняв, что это перелом, почему-то, продолжила тренировку до тех пор, пока нога не опухла и не стала цветом как фиалка, и только после этого я вообще не могла стоять, потому что боль была адская. Как итог: перелом в нескольких местах, благо без осколков. Гипс наложили на 2,5 месяца и это адские муки, когда кто-то ограничивает твою подвижность, да еще и чешется под гипсом, а ты не можешь удовлетворить это, потому что спица никак не пролезает 😀
На костылях ходить весьма неудобно (как по мне), но куда деваться?! Правда, иногда, ну, чаще всего, я прыгала по дому на одной ноге и как это бывает — не всегда можно удержать равновесие, поэтому случалось, что вес тела перемещался на гипс. Вот тут начинаются первые ощущения. Ощущение такое, хоть это и было мимолетно, что ты просто целые сутки сидел на своей ноге («отсидел» ее), а потом встал на эту ногу. Это смесь ощущений щекотки, невесомости в ноге и чего-то тянущегося. Но вот есть полная уверенность, что стоять на этой ноге ты не сможешь. Я не смогла, пару раз падала.
Когда гипс сняли, я боялась наступить на ногу, потому что ощущение, что она просто была как факт, но вообще не функционировала.
Я первую неделю не ходила: просто не могла наступать, как только касалась ногой пола, то не чувствовала никакой опоры. Хотя вначале я решила попробовать сразу встать и пойти, но, поверьте, это нереально вообще: падая, я свалила полку 😀
Поэтому, лучше дать ноге время, чтобы она восстановилась и постепенно могла принимать и удерживать вес тела. Первое время хромота будет, конечно, но с каждым днем будет легче и легче.
Прочитать ещё 11 ответов
У меня холодные руки и ноги. Какая может быть этому причина?
Врач функциональной диагностики, кардиолог. Стаж более 10 лет. Отвечу на ваши… · infoserdce.com
Здравствуйте!
Причины могут быть разные: снижение количества гемоглобина в крови из-за недостатка железа в организме, вегетососудистая дистония, заболевания щитовидной железы. Также на кровообращение влият курение, употребление кофеина, сидячий образ образ жизни и даже неудобная обувь.
В любом из перечисленных случаев, холодные руки и ноги являются признаком наличия сбоя в организме. Поэтому я вам рекомендую: сдать клинический анализ крови и прокосультироваться со своим лечащим врачем по результатам. Отказаться от курения, вести более активный образ жизни, ежедневно делать массаж рук и ног, принимать контрастный душ.
Прочитать ещё 1 ответ
Отрезали ногу а на второй покраснел палец что делать?
Врач-терапевт, опыт амбулаторного приёма пациентов 2,5 года. Закончила РНИМУ… · health.yandex.ru
Как правило, ампутация конечности производится при патологии сосудов, которые ее кровоснабжают. При недостатке кровотока ткани ноги «отмирают». Такая патология развивается чаще всего вследствие атеросклеротических изменений (в сосудах появляются «бляшки», которые мешают току крови) или сахарного диабета.
Если после ампутации одной конечности появляются изменения на другой (покраснел палец), то необходимо исключать те же причины (поражения сосудов) на этой ноге. Иными словами необходимо обратиться за консультацией к врачу-хирургу по месту жительства (при возможности обратиться к хирургу, который выполнял ампутацию) и обследовать сосуды ноги, на которой «покраснел палец». Это важно сделать в ближайшее время для того, что бы процесс не распространялся далее по конечности (затрагивал остальные пальцы или стопу целиком).
Важно не прекращать самостоятельно прием лекарственных препаратов, которые рекомендовал врач-хирург после ампутации конечности.
При наличии сахарного диабета необходимо контролировать уровень глюкозы в крови.
Как спать с гипсом на руке?
Так как у меня на настоящий момент сломана рука,скажу что можно подложить подушку под руку. Можно спать без подушки под рукой. Нельзя двигать рукой но можно двигать пальцами. Можно принять Нурофен раз в 4 часа только если адская боль. Можно вколоть обезболивающее средство. У меня нет гипса но есть повязка карсет
Прочитать ещё 1 ответ
Источник
Êàê íàì âñåì èçâåñòíî, â Ðîññèè âåä¸òñÿ ðåøèòåëüíàÿ ïîáåäîíîñíàÿ âîéíà ñ êîðîíàâèðóñîì. Îäíàêî, íåñìîòðÿ íà âñþ å¸ ðåøèòåëüíîñòü è ïîáåäîíîñíîñòü, ðàáîòíèêè ñêîðîé ïîìîùè — ïåðåäîâîé îòðÿä — îêàçûâàþòñÿ áåççàùèòíû ïåðåä èíôåêöèåé íå òîëüêî ïîòîìó, ÷òî ìàññîâî êîíòàêòèðóþò ñ çàáîëåâøèìè, íî è ïîòîìó, ÷òî íå èìåþò íóæíûõ ñðåäñòâ èíäèâèäóàëüíîé çàùèòû.
(Âðà÷ íà êàðòèíêå íå èìååò îòíîøåíèÿ ê ðåàëüíûì îðëîâñêèì ìåäèêàì).
Íà÷íó ñî ñðåäñòâ èíäèâèäóàëüíîé çàùèòû. Ïî ïðèêàçó Ìèíçäðàâà 198í (ðåä. îò 02.04.2020) ìåäèê, îêàçûâàþùèé ïîìîùü ÷åëîâåêó ñ ïîäîçðåíèåì íà êîðîíàâèðóñ, äîëæåí áûòü îáåñïå÷åí ñëåäóþùèì: î÷êè, îäíîðàçîâûå ïåð÷àòêè, ïðîòèâî÷óìíûé êîñòþì ïåðâîãî òèïà èëè îäíîðàçîâûé õàëàò, áàõèëû è ðåñïèðàòîð ñîîòâåòñòâóþùåãî êëàññà çàùèòû. Óæå íà ýòîì ýòàïå âîçíèêàþò ïðîáëåìû: ðåñïèðàòîðîâ íåò. Íåò íèãäå, íè ó ñêîðîé ïîìîùè, íè äàæå â ïðîäàæå. Ïîëíîöåííàÿ çàùèòà îðãàíîâ äûõàíèÿ âàæíà ñåé÷àñ êàê íèêîãäà, íî â ïîëíîé ìåðå îáåñïå÷èòü å¸ íåâîçìîæíî. Òðóæåíèêè ñêîðîé ïîëó÷àþò òîëüêî ìàñêè, êîòîðûå, êîíå÷íî, ãîðàçäî ìåíåå ýôôåêòèâíû.
Î÷êè âûäàþòñÿ îäíè íà áðèãàäó è òî î÷åíü íåóäîáíûå — ñòðîèòåëüíûå. Îíè çàïîòåâàþò â ïîìåùåíèè çà 5 ìèíóò, è âèäèìîñòü â íèõ ïàäàåò ïî÷òè äî íóëÿ. ×òîáû îñìîòðåòü ïàöèåíòà âðà÷àì ïðèõîäèòñÿ ñíèìàòü î÷êè, ïîäâåðãàÿ ñåáÿ äîïîëíèòåëüíîìó ðèñêó, êîòîðîãî ìîæíî áûëî áû èçáåæàòü. Áëàãî, îáùåñòâåííàÿ îðãàíèçàöèÿ «Ìåéêåðû ïðîòèâ êîâèä» áåñïëàòíî ïåðåäàëà îðëîâñêîé ñêîðîé 100 ïëàñòèêîâûõ ïðîçðà÷íûõ ùèòêîâ äëÿ ëèöà, êîòîðûå íå ïîòåþò è íå ìåøàþò ïðîâîäèòü îñìîòð áîëüíûõ, à òàê æå ëó÷øå çàùèùàþò ëèöî îò áðûçã áèîëîãè÷åñêèõ æèäêîñòåé.
Ïðîòèâî÷óìíûå êîñòþìû âûäàþòñÿ. Îäíàêî ïî÷òè âñå îíè ïëîõîãî êà÷åñòâà è ìîãóò ïîðâàòüñÿ îò íåîñòîðîæíîãî äâèæåíèÿ. Ñ îäíîðàçîâûìè ïåð÷àòêàìè è áàõèëàìè ïðîáëåì íåò.
Ýòî åù¸ íå âñ¸. Íåîáõîäèìîå ñíàðÿæåíèå õðàíèòñÿ òîëüêî íà öåíòðàëüíîé ñòàíöèè, ïîýòîìó ÷òîáû îòïðàâèòüñÿ íà âûçîâ, áðèãàäå èç ïîäñòàíöèè ïðèõîäèòñÿ äåëàòü ëèøíèé êðþê ïî ãîðîäó.
Òåïåðü î âàæíîé ñïåöèôèêå âîïðîñà, íà êàêèå âûçîâû âîîáùå ìåäèêàì âûäàþò çàùèòíîå ñíàðÿæåíèå? Ñîãëàñíî áóêâå çàêîíà, ðàáîòíèêè ñêîðîé ïîìîùè îáÿçàòåëüíî ñíàáæàþòñÿ äîïîëíèòåëüíîé çàùèòîé â ñëó÷àÿõ æàëîá ïàöèåíòîâ íà ÎÐÂÈ è ïðèçíàêè âíåáîëüíè÷íîé ïíåâìîíèè. Îñîáåííîå âíèìàíèå îáðàùàåòñÿ íà ñëó÷àè, êîãäà áîëüíîé ïîäòâåðæäàåò, ÷òî â ïîñëåäíèå 14 äíåé îáùàëñÿ ñ ïðèáûâøèìè èç çàðàæ¸ííûõ ñòðàí, èëè ñàì ïðèåõàë îòòóäà.
Íà äåëå æå îðëîâñêèå âðà÷è ñíàáæàþòñÿ âñåé çàùèòîé, êðîìå ðåñïèðàòîðîâ, êîòîðûõ, íàïîìíþ, âîîáùå íåò, òîëüêî íà ïîñëåäíèé òèï âûçîâîâ. À íà ñëó÷àè ÎÐÂÈ è âíåáîëüíè÷íûõ ïíåâìîíèé ìåäèêè âûíóæäåíû âûåçæàòü â îáû÷íîé ôîðìå, äîïîëíåííîé îäíîðàçîâûìè ïåð÷àòêàìè, ìàñêàìè è ñòðîèòåëüíûìè î÷êàìè. Òàêîãî ñíàðÿæåíèÿ, îòìå÷àþò âðà÷è, ñîâåðøåííî íåäîñòàòî÷íî, ïîòîìó ÷òî áîëüøîå êîëè÷åñòâî çàðàæåíèé óæå ïðîèñõîäèò âíóòðè ãîðîäà. Òåì áîëåå, ìåäèê íàõîäèòñÿ â ïîìåùåíèè, íåðåäêî ïëîõî ïðîâåòðèâàåìîì, äî 30-40 ìèíóò. Ýòîãî âðåìåíè âïîëíå äîñòàòî÷íî, ÷òîáû âäîâîëü íàäûøàòüñÿ âèðóñíûìè ÷àñòèöàìè, ðàñïûë¸ííûìè â âîçäóõå è çàáîëåòü.
Ïî ëè÷íûì íàáëþäåíèÿì ôåëüäøåðà ñêîðîé ïîìîùè è ïî ñîâìåñòèòåëüñòâó ïðåäñåäàòåëÿ îðëîâñêîãî îòäåëåíèÿ ìåæðåãèîíàëüíîãî ïðîôñîþçà ðàáîòíèêîâ çäðàâîîõðàíåíèÿ «Äåéñòâèå» Äìèòðèÿ Ñåð¸ãèíà íà 80% âûçîâîâ ñ æàëîáàìè íà ÎÐÂÈ è ïðèçíàêè ïíåâìîíèè áðèãàäû âûåçæàþò áåç ïîëíîãî êîìïëåêòà ñðåäñòâ çàùèòû.
Ê ñîæàëåíèþ, áåçîòâåòñòâåííûé íàïëåâàòåëüñêèé ïîäõîä ê çäîðîâüþ ðàáîòíèêîâ îðëîâñêîé ñêîðîé ïîìîùè óæå ïðèí¸ñ ñâîè ÷¸ðíûå ïëîäû. Êàê ìèíèìóì 7 ÷åëîâåê íà îäíîé èç ïîäñòàíöèé îêàçàëèñü çàðàæåíû êîðîíàâèðóñîì íà óòðî 2 ìàÿ. Ïî íåïîäòâåðæä¸ííûì ïîêà äàííûì, òàì æå ïîêàçàëè ïîëîæèòåëüíûå ðåçóëüòàòû òåñòîâ åù¸ íåñêîëüêî áðèãàä. Ñàìó æå ïîäñòàíöèþ, íà êîòîðîé ðàáîòàåò ïîðÿäêà 50 ÷åëîâåê, ñîáèðàþòñÿ òåïåðü çàêðûòü íà êàðàíòèí. Íàïîìíþ, âñåãî â ñêîðîé ãîðîäà Îðëà òðóäèòñÿ 400 ÷åëîâåê ñ ó÷¸òîì óïðàâëåí÷åñêèõ êàäðîâ.
Äà è âîîáùå, òåìï ïðîâåðêè ëè÷íîãî ñîñòàâà ïðîâîäèòñÿ â 8 ðàç ìåäëåííåå, ÷åì òî ïðåäïèñàíî ïî ïîñòàíîâëåíèþ ãëàâíîãî ñàíèòàðíîãî âðà÷à Ðîññèè Ïîïîâîé. Âñåõ ìåäðàáîòíèêîâ, èìåþùèõ ðèñê çàðàæåíèÿ, äîëæíû òåñòèðîâàòü ðàç â íåäåëþ.  ðåàëüíîñòè áûëî îáñëåäîâàíî íà êîðîíàâèðóñ çà 4 íåäåëè íå áîëåå ïîëîâèíû ìåäèêîâ!
Äìèòðèé Ñåð¸ãèí çàìå÷àåò, ÷òî áåç ðåãóëÿðíûõ ïðîâåðîê íà íîâóþ èíôåêöèþ áîëüíûå âðà÷è ìîãóò, ñàìè íå çíàÿ î òîì (áîëåçíü ÷àñòî ïðîòåêàåò áåññèìïòîìíî), çàðàæàòü ñâîèõ ïàöèåíòîâ, ïðèåçæàÿ ê íèì äîìîé. À âåäü ñêîðóþ ïîìîùü â áîëüøåé ñòåïåíè âûçûâàåò ñàìàÿ áåççàùèòíàÿ ïåðåä êîðîíàâèðóñîì êàòåãîðèÿ ãðàæäàí — ëþäè ïîæèëîãî âîçðàñòà èëè ñ õðîíè÷åñêèì çàáîëåâàíèÿìè. Ïðîôñîþçíûé äåÿòåëü îïàñàåòñÿ, ÷òî ïîäîáíàÿ ñèòóàöèÿ ìîæåò âûçâàòü âçðûâíîé ðîñò èíôèöèðîâàííûõ. Ñ äðóãîé ñòîðîíû, åñëè âñå ìåäðàáîòíèêè, ïðîêîíòàêòèðîâàâøèå ñ áîëüíûìè êîëëåãàìè óéäóò íà êàðàíòèí, êàê ýòî è ïîëîæåíî, òî êòî òîãäà áóäåò ðàáîòàòü. Áåç äîëæíîé çàùèòû ðàáîòíèêîâ ñêîðîé ñèòóàöèÿ áåçâûõîäíàÿ.
Âûáûòèå èç ñòðîÿ ìåäèêîâ, ñ÷èòàåò Äìèòðèé Ñåð¸ãèí, â ñðåäíåñðî÷íîé ïåðñïåêòèâå óâåëè÷èò ñðîê îæèäàíèÿ ñêîðîé äî íåïðèëè÷íûõ öèôð.
Èç íåêîòîðûõ ðåãèîíîâ ïðèõîäèò íåïîäòâåðæä¸ííàÿ ïîêà èíôîðìàöèÿ î ïîïûòêàõ îáìàíóòü âðà÷åé â äîïîëíèòåëüíûõ äåíåæíûõ âûïëàòàõ. Íàïðèìåð, â ðåãèîíå Í. âûïëàòà äîëæíà ñîñòàâèòü 10250 ðóáëåé äëÿ ñðåäíåãî ìåäïåðñîíàëà, íî ÷òîáû å¸ ïîëíîñòüþ íå îòäàâàòü, ïðèäóìûâàþò ñëåäóþùóþ ñõåìó. Äåëÿò ñóììó íà êîëè÷åñòâî ðàáî÷èõ ÷àñîâ â ìåñÿö (10250/160 =64) è âûïëà÷èâàþò òîëüêî çà òå ÷àñû, â òå÷åíèè êîòîðûõ ìåäèê íàõîäèëñÿ â êîíòàêòå ñ áîëüíûì.
Ïàíäåìèÿ îãîëèëà âñå ïðîáëåìû îïòèìèçàöèè çäðàâîîõðàíåíèÿ. Îðëîâñêèé ðåãèîí, ïî çàìå÷àíèþ Äìèòðèÿ Ñåð¸ãèíà, îêàçàëñÿ ãîòîâ â ìàññîâîìó çàáîëåâàíèþ ëèøü íà 4 áàëëà èç 10.
È íåáîëüøîå äîïîëíåíèå ïðî ïàöèåíòîâ, íå òîëüêî ñêîðîé, íî è âîîáùå. Òåñòèðîâàíèå íà êîðîíàâèðóñ ïðîâîäÿò ëèøü ïî îäíîìó ðàçó, õîòÿ ïîëîæåíî — òðè. Äåëî â òîì, ÷òî òåñò íà ðàííåé ñòàäèè çàáîëåâàíèÿ ìîæåò áûòü ëîæíî îòðèöàòåëüíûì.
Ýòî íå êðèê î ïîìîùè: åãî íóæíûå ëþäè íå óñëûøàò; ýòî ðàññêàç îá óñëîâèÿõ ðàáîòû ïðîâèíöèàëüíîé ñêîðîé. Ðàáîòíèêè ìåäèöèíû, íåñìîòðÿ íà ñìåðòåëüíóþ îïàñíîñòü, ïðîäîëæàþò ñòîéêî èñïîëíÿòü ñâîé äîëã.
ß óæå ðàíüøå ïèñàë ïðî îðëîâñêóþ ñêîðóþ ïîìîùü, ïðî èòàëüÿíñêóþ çàáàñòîâêó íà íåé, ïðî áîðüáó ìåäèêîâ ïðîòèâ àäìèíèñòðàöèè. Ïåðâûé ïîñò, âòîðîé ïîñò, òðåòèé ïîñò. Åñëè èíòåðåñíî, ðåêîìåíäóþ ïðî÷èòàòü.
Âñþ èíôîðìàöèþ äëÿ ïîñòà ÿ ïî÷åðïíóë èç èíòåðâüþ ñ Äìèòðèåì Ñåð¸ãèíûì, — ÿ åãî ïðåäñòàâèë âûøå — ìîèì òîâàðèùåì ïî íåêîòîðûì îáùåñòâåííûì è ïîëèòè÷åñêèì îðãàíèçàöèÿì.
Источник
Правообладатель иллюстрации
Getty Images
Ужасная, пронзающая боль? Далеко не всегда. Раз вы можете двигать конечностью, значит никакого перелома нет? Бывает и так, но бывает и по-другому. Обозреватель BBC Future разбирает, что правда, а что нет, в наиболее распространенных взглядах на переломы.
Миф 1. Если вы можете двигать пострадавшей конечностью, то перелома нет
Обычно это первое, что вы слышите, когда корчитесь от боли, ударившись обо что-нибудь пальцем ноги: «Пошевелить им можешь? Ну, тогда это не перелом».
На самом деле вы порой вполне можете двигать сломанной конечностью или пальцем, так что это нельзя рассматривать как проверку на перелом.
Три главных симптома сломанной кости — боль, отек и деформация.
Если кость развернута на 90 градусов по сравнению со своим обычным положением или вообще торчит сквозь кожу — понятно, это плохой признак.
Еще одно указание на перелом — если вы слышали щелчок, когда это с вами произошло.
Миф 2. Если это перелом, то вам ужасно больно
Совсем не обязательно. Многие рассказывают о том, как упали на горнолыжном склоне, а после этого еще катались остаток дня, ходили и даже танцевали, не подозревая, что сломали ногу.
Конечно, гораздо чаще сломанные кости болят, но если перелом незначительный, то вы можете его и не заметить.
Когда же вы обнаружите, что у вас перелом, надо немедленно обратиться к врачу, который расположит и зафиксирует ваши кости так, чтобы они правильно срастались, без деформации, без риска инфекции.
Правообладатель иллюстрации
Getty Images
Image caption
Как только вы поняли, что сломали руку, немедленно обратитесь к врачу
У переломов есть одна особенность. Сломанная конечность может не болеть постоянно. Но вот что выяснили в 2015 году исследователи из Саутгемптонского университета, изучавшие данные полумиллиона взрослых британцев: те, кто когда-либо ломал руку, ногу, бедро или позвоночник, десятилетия спустя часто страдали от болей во всем теле — гораздо чаще, чем те, кто никогда себе ничего не ломал. К счастью, это случается далеко не со всеми.
Миф 3. Пожилые белые женщины должны опасаться переломов из-за остеопороза
Давайте начнем с возраста. Это правда: пожилые женщины ломают кости чаще, чем молодые. Гормональные изменения в организме, происходящие во время климакса, могут вести к быстрой потере костной массы и частым переломам при остеопорозе.
Что же касается расы, то, например, в США перелом бедра случается более чем в два раза чаще у белых женщин, чем у черных.
Предполагается, что существует целый ряд факторов, из-за которых у черных женщин кости крепче: например, большая костная масса, набираемая в детстве, и более медленный процесс обновления костной ткани, который ведет к более медленному вымыванию из нее минералов к пожилому возрасту.
Все это так, но черные женщины тоже страдают остеопорозом, просто среди них таковых находится меньше, чем среди белых. Почему?
Считалось, что остеопороз есть только у 5% черных женщин в возрасте старше 50, но уже зазвучали призывы более серьезно изучить состояние их здоровья.
В США, например, афроамериканок с меньшей долей вероятности, чем белых, отправляют на обследование, с помощью которого обнаруживают остеопороз. И если им все-таки ставится такой диагноз, им реже выписывают необходимое лекарство.
Миф 4. Нет никакого смысла обращаться к врачу со сломанным пальцем ноги, поскольку вам все равно ничем не помогут
Действительно, гипс вам в этом случае вряд ли будут накладывать, но сломанный палец ноги все равно надо обследовать. Медики установят тип перелома, помогут в будущем избежать боли и деформаций (которые сделают некомфортным ношение обуви или приведут к артриту в пожилом возрасте, если кость срослась неправильно).
Если же палец после перелома под странным углом, то понадобится более сложное лечение, возможно, даже операция.
Большинство пальцев ноги можно просто зафиксировать при помощи соседних пальцев. Вам также выдадут специальную обувь. Такие переломы срастаются в течение 4-6 недель.
Перелом большого пальца ноги более серьезен, и некоторым даже накладывают гипсовую повязку до уровня икры на две-три недели, а затем скрепляют повязкой сломанный палец с соседним.
К счастью, переломы большого пальца случаются в два раза реже, чем остальных пальцев ноги.
Правообладатель иллюстрации
Getty Images
Image caption
Врачи смогут облегчить ваши страдания и максимально обезопасить поврежденную ногу
Если же сломана плюсневая кость (следующая после кости пальца), то перелом может зажить без всякой гипсовой повязки — при условии что нога находится в покое.
Дело в том, что кости по обе стороны от пострадавшей естественным путем поддерживают друг друга, действуя как природная шина, и в 80% случаев кости остаются в правильном положении, даже когда сломаны.
Конечно, если есть раны, говорящие об открытом переломе, или кость находится явно в неправильном положении, нужно специальное лечение. Такое чаще всего случается со сломанными костями большого пальца ноги, потому что он находится с краю стопы и не имеет необходимой поддержки других костей.
То же самое относится и к сломанным мизинцам. В таких случаях иногда бывает необходима операция, или же стопу помещают в гипс.
Но даже если вам не понадобится гипсовая повязка, перелом пальца ноги обязательно надо лечить. После того как врач исключит более серьезные варианты перелома, будут наложена шина и мягкая защитная повязка.
Вам скажут, нужно ли пользоваться костылями одну-две недели — до тех пор пока вы не сможете более или менее спокойно наступать на поврежденную ногу.
Миф 5. После того, как сломанная кость срастется, она станет прочней, чем была до перелома
Звучит слишком хорошо, чтобы быть правдой, и в долгосрочной перспективе это неправда. Однако кое-что в этом утверждении есть, если говорить о краткосрочной перспективе.
Когда идет процесс заживания и срастания, вокруг места перелома формируется нечто вроде защищающей его манжеты из новой кости.
Так что в первые недели заживания кость в месте перелома на какое-то время действительно становится крепче обычной.
Но постепенно «манжета» исчезает, и через несколько лет у вас остается кость, которая, возможно, не хуже других, несломанных, но и не крепче, чем они.
—
Правовая информация. Эта статья содержит только общие сведения и не должна рассматриваться в качестве замены рекомендаций врача или иного специалиста в области здравоохранения. Би-би-си не несет ответственности за любой диагноз, поставленный читателем на основе материалов сайта. Би-би-си не несет ответственности за содержание других сайтов, ссылки на которые присутствуют на этой странице, а также не рекомендует коммерческие продукты или услуги, упомянутые на этих сайтах. Если вас беспокоит состояние вашего здоровья, обратитесь к врачу.
Прочитать оригинал этой статьи на английском языке можно на сайте BBC Future.
Источник
Èñòîðèÿ 1. Ïðî ñòðàííûõ ëàáîðàíòîâ
Âðà÷è âñå âðåìÿ ïèøóò ïðî ñòðàííûõ ïàöèåíòîâ, íî èíîãäà è ñàìè âðà÷è, è äðóãîé ïåðñîíàë áûâàþò íå ìåíåå ñòðàííûìè.
Íàïðèìåð, ðàáîòàëà ó íàñ ëàáîðàíòêîé íåäîëãî æåíùèíà À, 45 ãîäêîâ, âðîäå âçðîñëàÿ, íî ñêàíäàëüíàÿ. Ãðóáèëà ïàöèåíòîì íàïðàâî è íàëåâî, ðóãàëàñü ñ àäìèíèñòðàòîðàìè è ò.ä. Ñòî ðàç ãîâîðèëè ýòî ÷àñòíàÿ êëèíèêà, òóò òàê íåëüçÿ (äà è âîîáùå íèãäå òàê íåëüçÿ), íî íåò, âñå áåç òîëêó. Êîðî÷å, ÷åðåç ïàðó ìåñÿöåâ åå ïîïðîñèëè. Óñòðîèëàñü â äðóãóþ êëèíèêó, áþäæåòíóþ. Òàì ðàáîòàåò çíàêîìàÿ ðåíòãåíîëîã, êîòîðàÿ ãîâîðèò, ÷òî òàì òîæå ñàìîå + åùå ÷óäèò: òî âûëüåò ðåàãåíòû äëÿ ïðîÿâêè ïëåíêè è æäåò, ïîêà ïðèäóò íîâûå. Òî ñêðóòèëà ñ àïïàðàòà êàêóþ-òî ãàéêó. Òî èìèòèðóåò ïî÷å÷íûå êîëèêè. È ýòî âñå â 45 ëåò! Êîðî÷å, íå ëþáèò ðàáîòàòü.
Åùå îäèí ïàðåíü åñòü, õîðîøî, ÷òî ïðèõîäÿùèé. Çàïàøèíà îò íåãî ñòîèò ëþòûé, êàê áóäòî íå ìîåòñÿ ñîâñåì. Íàìåêàëè, çàâ ñ íèì ãîâîðèë áåñïîëåçíî.
Íó è âèøåíêà íà òîðòå æåíùèíà ëåò 37, Ñ, ýòî êîíå÷íî óíèêóì. Âçÿëè åå êàê ñîâìåñòèòåëÿ, è òóò íà÷àëîñü. Ìîæíî ÿ ïîðàíüøå óéäó, à äàâàéòå ìíå ýòî ñäåëàåì, à äàâàéòå ìíå ýòî ñäåëàåì. Òî íà÷èíàåò ïðî ñâîèõ ìóæèêîâ ðàññêàçûâàòü, òî ñîáèðàåòñÿ áåðåìåíåòü, òî îò îäíîãî ê äðóãîìó óõîäèò, òî åé êîëëåêòîðû ïèøóò ÷òî óáüþò ðåáåíêà è ïîêàçûâàåò ñìñ-êè êîðî÷å, æåñòü. Òîæå íåäîëãî ïîðàáîòàëà, ïîïðîñèëè åå, óñòðîèëàñü â áþäæåòíóþ. ×åðåç íåäåëþ ïðèõîäèò ê íàì äåëàòü ðåíòãåí øåè. ×òî, ñïðàøèâàåì, ñëó÷èëîñü? Ïîäðàëàñü ñ äðóãèì ëàáîðàíòîì. Øòà??? Çà÷åì? Ìû ïîñïîðèëè ñ íèì ïðî äîçû, êîòîðûå èçëó÷àþò àïïàðàòû.  èòîãå, òîò ëàáîðàíò ðàññêàçàë, ÷òî îíè ïðîñòî ãîâîðèëè, îíà ïñèõàíóëà , óïàëà è áèëàñü ãîëîâîé îò ïîë, ïîòîì âûáåæàëà è ñòàëà âñåì ðàññêàçûâàòü, ÷òî îí åå äóøèë. Åùå ÷óòü ïîçæå âûÿñíèëàñü, ÷òî îíà óæå ëåò 15 ñîñòîèò íà ó÷åòå â ïñèõ äèñïàíñåðå, î ÷åì óìàë÷èâàëà ïðè òðóäîóñòðîéñòâå.
Èñòîðèÿ 2. Ïðîáëåìíûå ïåðåëîìû è ëþäè, íå çíàþùèå î ïåðåëîìàõ
Åñòü äâà òèïà ëþäåé ïåðâûå áåãóò ïî êàæäîìó ïîâîäó, âòîðûå — òåðïÿò äî ïîñëåäíåãî, ïîêà íå ñòàíåò ïëîõî. È òå, è äðóãèå äîñòàâëÿþò íåìàëî õëîïîò. Ïåðâûå ïîòîìó ÷òî êàæäûé äåíü ìû ïðîâîäèì êó÷ó èññëåäîâàíèé, êîòîðûå íå íóæíû êòî-òî ñòóêíóë ïàëåö, îí äàæå íå ïîñèíåë, íî íóæíî èäòè â òðàâìó è äåëàòü ðåíòãåí. Êòî-òî çàïíóëñÿ îá êîòà, êòî-òî ùåëêàë ïàëåö è «îí ùåëêíóë êàê-òî íå òàê êàê îáû÷íî, è ÿ î÷åíü ïåðåæèâàþ». Êîðî÷å, ñëó÷àè ðàçíûå.
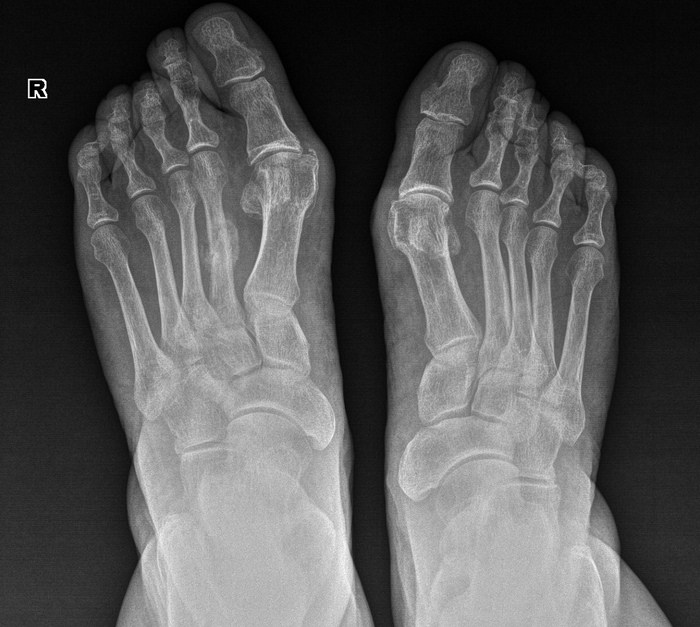
Åùå èíòåðåñíåå âòîðûå. Òåðïÿò, òåðïÿò, ïîòîì ïðèõîäÿò ñ ïîëóñðîñøèìèñÿ ïåðåëîìàìè è îïóõøèìè êîíå÷íîñòÿìè.  ïðèìåðó, â àâãóñòå áûëà æåíùèíà, êîòîðàÿ â èþíå ñëîìàëà 2 ïëþñíåâóþ êîñòü íà ïðàâîé ñòîïå, íî íå çíàëà îá ýòîì. Îïèñûâàåò òðàâìó òàê: ñòóêíóëà, ïàðó äíåé ïîáîëåëà, ïîòîì íå áîëèò. Ïîåõàëà îãîðîä òÿïàòü îïÿòü áîëèò. Äîìà ñèæó íå áîëèò. Äåëàåì åé ñíèìîê, òàì òàêàÿ êàðòèíà (ñíèìîê ïîëäíÿ èñêàë ïî ðàçíûì òåãàì â àðõèâå):
È â êîñûõ ïðîåêöèÿõ (ñêðèí ÷òîá ðÿäîì áûëè):
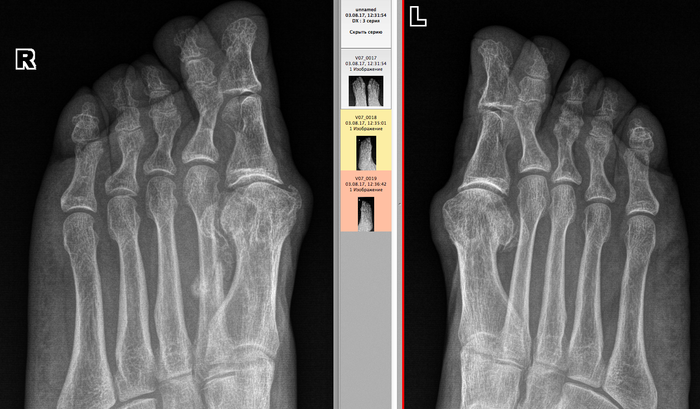
Âîò ýòîò êðóãëûé êîñòíûé íàðîñò ýòî ïåðèîñòàëüíàÿ ìîçîëü, ò.å. êîñòíàÿ òêàíü, êîòîðàÿ íàðàñòàåò âîêðóã ïåðåëîìà, ÷òîáû îí ñðîññÿ. Ïðè ãèïñîâîé èììîáèëèçàöèè îòëîìêè âñå âðåìÿ â îäíîì ïîëîæåíèè, êîñòíàÿ ìîçîëü î÷åíü ìàëåíüêàÿ, îáû÷íî ýíäîñòàëüíàÿ (âíóòðåííÿÿ), à çäåñü îíà îãðîìíàÿ. À âñå ïîòîìó, ÷òî êàê òîëüêî îíà íà÷èíàåò ñðàñòàòüñÿ, æåíùèíà äâèãàåò íîãîé, õîäèò, îòëîìêè äâèæóòñÿ îòíîñèòåëüíî äðóã äðóãà, è ðàñõîäÿòñÿ îïÿòü. Ìîçîëü ðàçðàñòàåòñÿ øèðå, ÷òîáû ïåðåëîì âñå-òàêè ñðîññÿ. Ïîýòîìó ìîçîëü òàêàÿ áîëüøàÿ è åñòü, ÷òî äâà ìåñÿöà ñðàñòèñü íå ìîæåò áåç ãèïñà.  ãèïñå áû ñðîñëîñü çà 3-4 íåäåëè, à òóò äàæå ïî èñòå÷åíèè 2 ìåñÿöåâ ïî÷òè âèäíà ëèíèÿ ïåðåëîìà. Íàëîæèëè ãèïñ è îòïðàâèëè.
Èñòîðèÿ 3. Ïîäðîáíåå ïðî òðåùèíû (êîòîðûõ íå áûâàåò)
Ìíîãèå ñïðàøèâàþò ïðî òðåùèíû, ïîýòîìó ðåøèë íàïèñàòü ïîäðîáíåå, ÷òîáû ðàç è íàâñåãäà ðàññòàâèòü âñå òî÷êè.  êîììåíòàõ óæå ïèñàëè, è ÿ ïîâòîðþ ñìåøíóþ ôðàçó, êîòîðóþ íàì ãîâîðèëè â óíèâåðñèòåòå «òðåùèíû áûâàþò â àíàëüíîì îòâåðñòèè, à â òðàâìàòîëîãèè ëèáî åñòü ïåðåëîì, ëèáî íåò ïåðåëîìà». Òðàâìàòîëîãè âîîáùå áåñÿòñÿ îò ñëîâà òðåùèíà.
 îáùåì, åñëè ïåðåëîì åñòü, òî îí åñòü. Ïóñòü îí âûãëÿäèò êàê òðåùèíà äëÿ îáûâàòåëÿ, ïóñòü íå âèäíî ñòóïåíüêè, ñìåùåíèÿ, à âèäíî òîëüêî ëèíèþ âñå ðàâíî íóæíî ïèñàòü â çàêëþ÷åíèå ïåðëîì òàì-òî è òàì-òî, òîãî-òî è òîãî-òî.
Èñòîðèÿ 4. Êàê ÿ àññèñòèðîâàë ãèíåêîëîãó
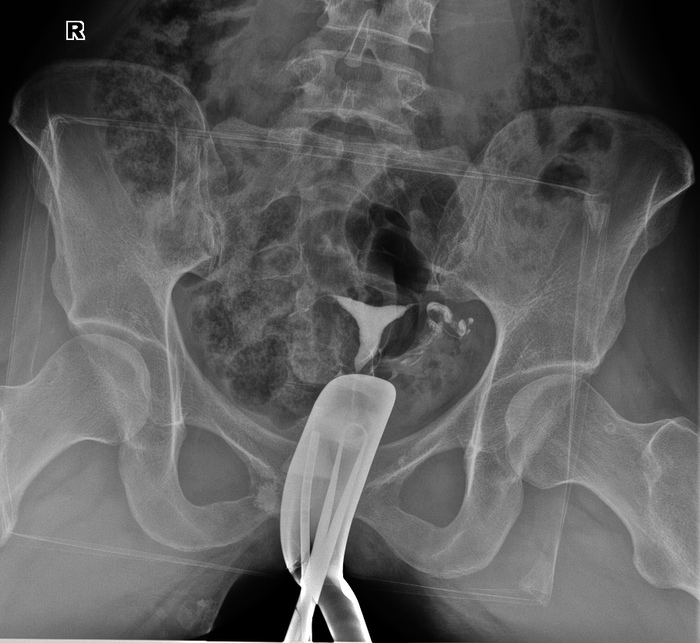
Ìåñÿöà ïîëòîðà íàçàä äåæóðþ ÿ â âîñêðåñåíüå. Ïðèõîäÿò íà èññëåäîâàíèå ãèíåêîëîã ñ ïàöèåíòêîé, êîòîðîé íåîáõîäèìî âûïîëíèòü ãèñòåðîñàëüïèíãîãðàôèþ ïîñìîòðåòü ïðîõîäèìîñòü ìàòî÷íûõ òðóá. Äëÿ ýòîãî âî âëàãàëèùå ââîäèòñÿ ñïåöèàëüíàÿ òðóáêà ñ íàêîíå÷íèêîì, ïî òðóáêå áîëüøèì øïðèöåì âëèâàåòñÿ êîíòðàñòíîå âåùåñòâî, êîòîðàÿ ïðîõîäèò ÷åðåç ìàòêó è ìàòî÷íûå òðóáû è äåëàåò èõ âèäèìûìè.
Êàê íàçëî, ìåäñåñòðà, êîòîðàÿ äîëæíà àññèñòèðîâàòü ïðè òàêèõ èññëåäîâàíèÿõ, êóäà-òî îòîøëà. Ãèíåêîëîã, õîðîøàÿ æåíùèíà ëåò 35, ãîâîðèò, ìîë, íè÷åãî ñòðàøíîãî, âàì òîëüêî ñíÿòü. Ñèæó â ñâîåé êàìîðêå, æäó êîãäà ñêàæåò äåëàòü ñíèìîê. Ñëûøó, çîâåò ìåíÿ. Ãîâîðèò, ïîìîãèòå äîêòîð, íå ìîãó ñïðàâèòüñÿ, ïîäåðæèòå èíñòðóìåíò. È äàåò ìíå â ðóêó äâå êàêèå-òî øòóêè, êîòîðûå íàõîäÿòñÿ âíóòðè ïàöèåíòêè óæå. ß âçÿë, îíà ãîâîðèò òÿíè â ðàçíûå ñòîðîíû ùàñ, ÿ áóäó â ìàòêó âñòàâëÿòü íàêîíå÷íèê. Ãîâîðèò, ïðîöåäóðà ýëåìåíòàðíàÿ, íî è-çà òîãî, ÷òî äåâóøêà-ïàöèåíòêà íå ðîæàâøàÿ åùå, è ñòîë ïðîñòî ïðÿìîé, à íå óäîáíîå ãèíåêîëîãè÷åñêîå êðåñëî, òî îäíà ñïðàâèòñÿ íå ìîæåò.
Íó îê, âçÿë, òÿíó â ñòîðîíû. Îíà ãîâîðèò òÿíè ñèëüíåå. Îê, òÿíó ñèëüíåå ñî ñëîâàìè «ÿ áîþñü ÷òî ïàöèåíòêå áóäåò áîëüíî», ãîâîðèò íå ïåðåæèâàé, ïî äðóãîìó íèêàê. Ïîñëå òðåòüåãî ðàçà «òÿíè ñèëüíåå» ÿ íàêîíåö-òî ðàñòÿíóë äî íóæíîãî óðîâíÿ è îíà ïîñòàâèëà íàêîíå÷íèê â ìàòêó. Ñäåëàëè èññëåäîâàíèå, âñå õîðîøî. Ãèíåêîëîã òàêàÿ íà ïðîùàíèå íó, ñ ïî÷èíîì âàñ, äîêòîð))
Êîìó èíòåðåñíî, ñíèìîê ïðè ãèñòåðîñàëüïèíãîãðàôèè. Êñòàòè, ñíèìîê òîé ñàìîé äåâóøêè. Óæå íåñêîëüêî ëåò íå ìîæåò çàáåðåìåíåòü, áûëà âíåìàòî÷íàÿ, ïðàâàÿ ìàòî÷íàÿ òðóáà óäàëåíà è íà åå ìåñòå êóëüòÿ. Ïðîõîäèìîñòü ëåâîé ìàòî÷íîé òðóáû ñîõðàíåíà.
Èñòîðèÿ 5. Ñíèìêè ðåäêèõ áîëåçíåé — Áîëåçíü Ýðåíôðèäà. Äðóãîå íàçâàíèå — ìíîæåñòâåííûå êîñòíî-õðÿùåâûå ýêçîñòîçû.
Íàñëåäñòâåííàÿ áîëåçíü, õàðàêòåðèçóþùàÿñÿ îáðàçîâàíèåì ìíîæåñòâåííûõ êîñòíî-õðÿùåâûõ ýêçîñòîçîâ, ñîïðîâîæäàþùèìñÿ íàðóøåíèåì ðîñòà êîñòåé è èõ äåôîðìàöèåé. Íå òî, ÷òîáû ñîâñåì óæ ðåäêîå, íî ìíå çà ãîä ðàáîòû ïîïàëîñü 1 ðàç. Äëÿ ñðàâíåíèÿ, êàê âûãëÿäÿò êîëåííûå ñóñòàâû â íîðìå:
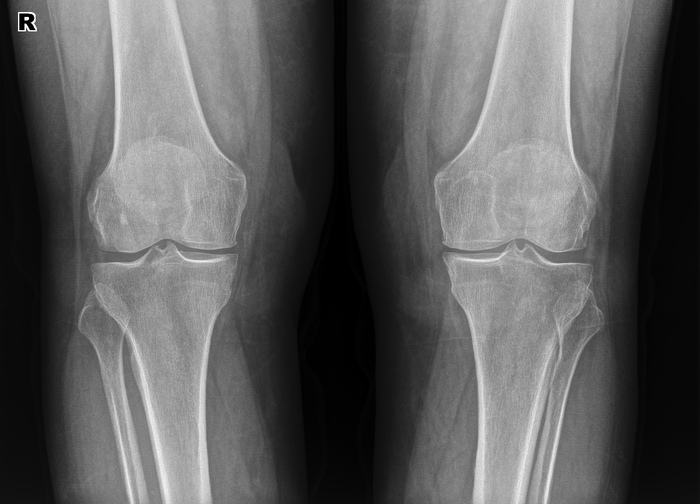
À òàê îíè âûãëÿäÿò ïðè ìíîæåñòâåííûõ ýêçîñòîçàõ:
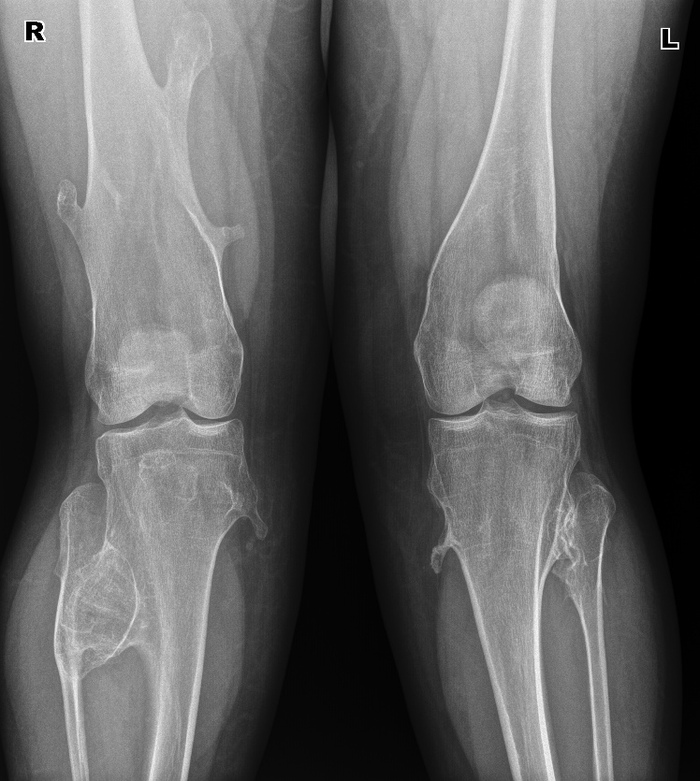
Äåâóøêà, 28ëåò, ïî æåíñêîé ëèíèè òàêæå áûëî ó ìàìû è áàáóøêè, èíîãäà ïîáàëèâàþò, íî íå ìåøàþò æèòü è ðîæàòü äåòåé. Èíîãäà èõ óáèðàþò îïåðàòèâíûì ïóòåì, åñëè ñèëüíî áîëÿò èëè ìåøàþò. Çäåñü ïðîñòî õîäèò ðàç â íåñêîëüêî ëåò íà îáñëåäîâàíèå è âñå.
Çàñèì ïîçâîëüòå îòêëàíÿòüñÿ. Åñëè åñòü âîïðîñû ãîòîâ îòâåòèòü.
 ñëåäóþùèé ðàç íîâàÿ ïîðöèÿ èñòîðèé:
— Ñðàâíåíèå Ôëþîðîãðàôèè è Ðåíòãåíà íà êîíêðåòíîì ïðèìåðå.
— Êàìíè â ïî÷êàõ
— Îáåçûñòâèâøàÿñÿ ãåìàòîìà
— Ìåòàñòàçû ðàêà áåäðåííîé êîñòè â ëåãêèõ
— Áîíóñ ðåíòãåíîãðàôè÷åñêèå ñíèìêè ðàçíûõ ïðåäìåòîâ (ïðåäëàãàéòå âàðèàíòû èç òåõ, ÷òî åñòü ó êàæäîãî ÷åëîâåêà ïîä ðóêîé).
Источник