После ушиба ноги болит косточка на большом пальце
Люди часто обращаются в больницу с травмами нижних конечностей. Распространенной проблемой считается ушиб большого пальца на ноге. Он вызывает серьезный дискомфорт, приводит к масштабному отеку и нарушению подвижности. Чтобы минимизировать влияние травмы, необходимо обследование специалиста и комплексное лечение.
Классификация
Клиническая картина зависит от тяжести повреждения. При травме большого пальца ноги выделяют 4 степени, каждая из которых имеет отличительные признаки. Медики используют эту классификацию для постановки диагноза.
- Первая. Возникает в результате легкого удара. При визуальном осмотре можно увидеть незначительные царапины и отечность. Палец хорошо двигается, чувствительность полностью сохранена. Болезненные ощущения тревожат слабо. После ночного отдыха они обычно исчезают, но при длительной ходьбе возвращаются. Для восстановления нормальной функции нижней конечности требуется от 3 до 5 дней.
- Вторая. Развивается, когда ушиб провоцирует повреждение сосудов и нервов. Палец краснеет и воспаляется. Появляется значительная опухоль. На вторые сутки кожный покров приобретает синюшный цвет. Резкая боль сохраняется в течение 2—3 дней. При движении она усиливается. Если сразу начать лечение, восстановление происходит без осложнений через 1—2 недели.
- Третья. Наблюдается, когда произошел сильный удар, приведший к повреждению сосудов и нервов, разрыву связок. Место поражения быстро опухает, появляются кровоподтеки. Подвижность большого пальца нарушается, пропадает чувствительность к внешним раздражителям.
- Четвертая. Свидетельствует о масштабности травмы, которая чаще всего сочетается с переломами, растяжениями и вывихами суставов. Может быть нарушена целостность эпидермиса. Для устранения боли человеку необходимы мощные медикаменты. Отек и гематома постепенно нарастают. Пациент нуждается в срочном лечении.
Первая и вторая степень ушибов редко вызывают осложнения, поэтому не требуют сложной схемы лечения. Терапия осуществляется дома с использованием народных и медикаментозных наружных средств.
Третья и четвертная степени таят опасность, так как провоцируют серьезные последствия. Допускается домашнее лечение, но только под контролем врача. Если нужно хирургическое вмешательство, показана госпитализация.
Код травмы по МКБ 10
Чтобы классифицировать заболевания, создан специальный международный справочник десятого пересмотра.
Код ушиба пальца стопы по МКБ 10 — S90.1. В этот номер включено травмирование без нарушения целостности ногтя. При повреждении ногтевой пластины патологии присваивается значение S90.2.
Симптомы
Внешние признаки напрямую зависят от степени поражения. Если ушиб произошел из-за падения с большой высоты или ДТП, он может сочетаться с другими повреждениями, которые имеют свою симптоматику.
Основными характеристиками ушиба считаются:
- резкая боль, которая быстро нарастает и постепенно снижается;
- опухоль, развивающаяся в месте удара;
- покраснение кожного покрова;
- повышение температуры в больном участке;
- появление кровоподтеков;
- отслаивание и почернение ногтя;
- болезненные ощущения при сгибании пальца;
- дискомфорт при надавливании.
Если от удара травмируются нервные окончания, то человек ощущает онемение в пораженной области. Несмотря на это, ноющая боль продолжает тревожить, разливаясь по всей стопе. Иногда чувствуется распирание изнутри и покалывание, свидетельствующее о кровоизлиянии в мягкие ткани.
 Травмировать нижнюю конечность легко в разных ситуациях. По медицинским наблюдениям, ушиб часто получают дома. Под угрозой находятся люди, делающие ремонт, занимающиеся перестановкой мебели, дети, пожилые мужчины и женщины. Нередко повреждение происходит при интенсивных физических нагрузках, во время бега, игры в футбол или на производстве.
Травмировать нижнюю конечность легко в разных ситуациях. По медицинским наблюдениям, ушиб часто получают дома. Под угрозой находятся люди, делающие ремонт, занимающиеся перестановкой мебели, дети, пожилые мужчины и женщины. Нередко повреждение происходит при интенсивных физических нагрузках, во время бега, игры в футбол или на производстве.
Первая помощь
Если человек ударил палец и страдает от боли, ему необходима помощь.
Нужно успокоить пострадавшего, посадить в удобную позу, вытянув и слегка приподняв ноги, чтобы улучшить кровоток. После надо расшнуровать и снять ботинки. Внимательно рассмотреть стопу, фиксируя, есть ли внешние повреждения. Если человек не может согнуть большой палец, не надо прилагать усилия, чтобы его разработать, иначе можно увеличить масштаб травмы.
- Чтобы не допустить сильной отечности, нужен холод. В первые минуты после удара следует приложить к зоне поражения полиэтиленовый пакет со льдом, предварительно завернутый в полотенце. Прохладный компресс держать около 20 минут.
- Если лед отсутствует, можно воспользоваться обычной водой и тканью. Материал следует намочить и обернуть стопу. Через 10 минут сменить примочку. Охлаждение способствует купированию боли, останавливает внутренне кровотечение и снижает опухоль.
- Мелкие и крупные царапины, поврежденные ногти положено обработать антисептиком, например, перекисью водорода или бриллиантовой зеленью. Чтобы не допустить разрастание синяка, рекомендуется нанести на кожу сетку из йода. Ранки следует заклеить пластырем или забинтовать. На палец наложить плотную повязку, фиксирующую его в одном положении.
 Для снижения боли рекомендуется таблетирования форма препаратов: анальгин, Нурофен, Парацетамол. Пострадавшего надо обязательно показать травматологу, который сможет точно определить степень поражения.
Для снижения боли рекомендуется таблетирования форма препаратов: анальгин, Нурофен, Парацетамол. Пострадавшего надо обязательно показать травматологу, который сможет точно определить степень поражения.
Как отличить ушиб от перелома
Без должной квалификации дифференцировать перелом от ушиба сложно. Закрытые травмы имеют схожие черты, но наличие трещин в костной ткани проявляется более интенсивными симптомами. Основными признаками повреждения костей являются:
- нарастающая боль;
- масштабная отечность;
- большая гематома;
- невозможность встать на ногу.
Сильный вывих или перелом наглядно виден, если палец смещен вбок или вывернут в сторону. В такой ситуации запрещено самостоятельно вправлять его и пытаться вернуть естественную анатомическую форму. Неумелые действия приводят к поражению мягких тканей осколками костей.
Если есть повод заподозрить перелом, нужно отправляться в больницу, чтобы подтвердить предположения. Врач направит пострадавшего в рентген-кабинет и, расшифровав снимки, поставит точный диагноз.
Лечение
Хирургическое вмешательство необходимо, если удар привел к раздроблению кости, разрывам связок или масштабной гематоме, которая сдавливает мягкие ткани, нервы и нарушает ток крови. В остальных случаях рекомендуется терапевтическое лечение, которое можно совмещать с народными способами.
Традиционное
Чтобы вылечить сильный ушиб пальца ноги, несколько дней после травмирования нельзя перегружать ногу. Пациенту рекомендуется постельный режим. В это время следует каждые 2 часа прикладывать к больному участку пакет со льдом, завернутый в ткань, и оставлять на 15—20 минут. Холод останавливает развитие синяков, кровоподтеков и не допускает отекания ноги.
На третий день нужно приступить к прогреванию конечности и начинать двигательную активность. Сухое тепло восстанавливает циркуляцию крови, расслабляет мышцы и ликвидирует последствия удара. Медики советуют использовать электрическую грелку по 30 минут утром и вечером или прикладывать к пальцу мешочек с нагретым песком.
Хороших результатов легко добиться парафинотерапией. Необходимо приобрести очищенный парафин и растопить его, поставив на водяную баню. На сухой палец нанести слой средства, нагретого до 60 градусов. Дождаться застывания и смазать кожу еще раз. Рекомендуется наложить 3—4 слоя, обернуть палец целлофаном и утеплить шарфом. Продолжительность сеанса — от 30 до 40 минут. Потом застывший парафин нужно отделить от тела и вымыть ногу. Процедура обеспечивает глубокое прогревание тканей и запускает процесс регенерации. Ее требуется делать 7—10 дней подряд.
Чтобы ускорить выздоровление, назначаются физиопроцедуры: УВЧ, магнитотерапия, электрофорез. Реабилитация включает массаж, разрабатывающий связки, и лечебную физкультуру.
Наружные средства
От удара возникает боль, кожный покров и внутренние ткани воспаляются. Для купирования симптомов используются согревающие мази и кремы. Их следует применять на 3-й день после травмы.
Высокой эффективностью обладают:
- Троксевазин;
- Долобене;
- Диклофенак;
- Фастум-гель;
- Лиотон.
Препараты быстро убирают опухоль, рассасывают синяки и нормализуют двигательную активность. Их нужно наносить согласно инструкции, учитывая противопоказания.
Чтобы нога восстановилась быстрее, полезно пить витаминные комплексы и соблюдать диету, включающую красную рыбу, твердый сыр, отварную говядину и другие продукты, укрепляющие хрящи.
Народные методы
Улучшить состояние после ушиба помогают народные способы.
- Чтобы усилить кровоснабжение тканей, делают ножные ванночки из соли, используя ложку средства на литр воды. Их полезно чередовать с травяными ванночками. Для приготовления подходят зверобой, полынь, календула, ромашка. Ложку сухой травы заваривают в 0,5 л кипятка. Настоявшуюся жидкость разводят теплой водой. Длительность проведения — 20 минут.
- Хорошо устраняют боль и кровоподтеки растирания. Существует несколько простых рецептов. Корни лопуха вымыть и нарезать. Поместить в банку и залить теплым растительным маслом в соотношении 1:2. Через сутки перелить в кастрюлю и поставить на водяную баню. Томить четверть часа, остудить и отфильтровать. Растирать полученным маслом ногу дважды в день.

- Отмерить по ложке душицы, мать-и-мачехи и всыпать в стеклянную емкость. Залить водкой и накрыть крышкой. Настаивать 3 дня, избегая лучей солнца. Отцеженную жидкость использовать для растирания.
- Для приготовления домашней мази следует соединить по 30 граммов стружки хозяйственного мыла, камфары и нашатыря. Добавить по 150 граммов очищенного оливкового масла и скипидара. Тщательно размешать. Смазывать пораженную область трижды в день, слегка втирая в кожу.
- Заметный результат обеспечивают водочные компрессы. Вместо обычного алкоголя, можно использовать спиртовые настойки. Народная медицина предлагает натереть лимонную цедру, взять 3 ложки и смешать в одинаковой пропорции с липовой корой. Залить сырье 0,5 л водки и настаивать в темноте трое суток. В жидкости промочить бинт, обмотать палец, утеплить полиэтиленом и платком. Компресс желательно ставить на ночь.
Народные рецепты допускается применять после согласования с врачом. Если терапия не приносит облегчения в течение нескольких дней, необходима повторная консультация. К лечению большого пальца нельзя относиться халатно. Иначе может развиться гнойное воспаление в месте ушиба, остеомиелит и много других осложнений.
Источник
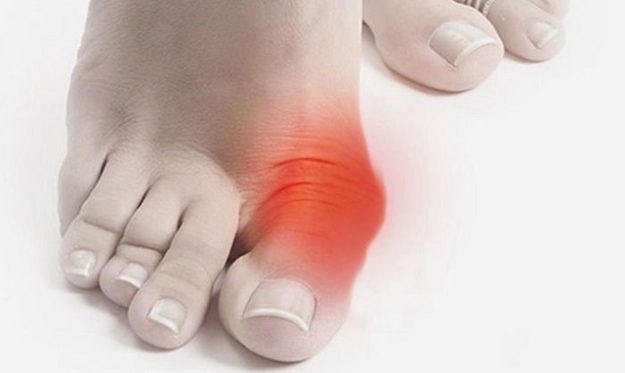
В среднем и пожилом возрасте людей нередко беспокоит косточка на большом пальце ноги. Она может располагаться на одной или двух стопах, расти ближе к суставу или сбоку ступни, но, в любом случае, сильно снижает качество жизни и мешает ношению обуви. Диагностикой и лечением патологии, которая в медицине носит название Hallux Valgus (Халлюс Вальгус), занимаются ортопеды, но на поздней стадии приходится решать проблему хирургическим путем.
Что собой представляет вальгусная деформация?
В переводе вальгусная деформация ноги Hallux Valgus означает «искривленный первый палец стопы ». При таком заболевании происходит деформирование костной ткани на уровне плюснефалангового сустава с отклонением его кнаружи. Согласно классификации МКБ-10, приобретенная в течение жизни вальгусная деформация обозначается кодом М 20.1, а врожденная — кодами Q 66.5 и Q 66.6. Заболевание, имеющееся у ребенка с рождения, называется иным образом – плосковальгусное деформирование стопы.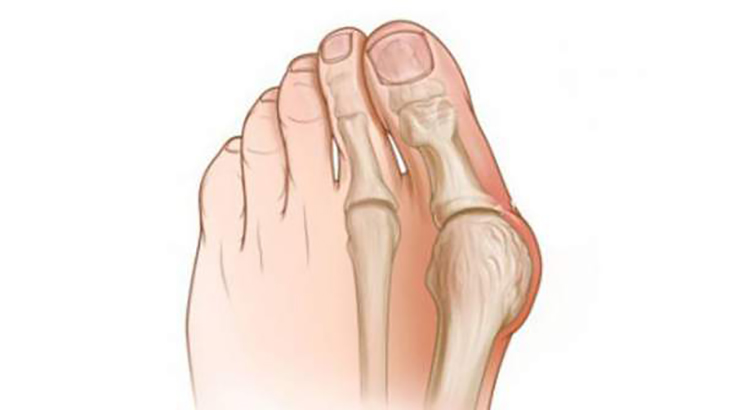
Косточка возле большого пальца – широко распространенное явление, оно диагностируется у 20-70 % людей старшего возраста и чаще бывает двухсторонним. Обычно замечают, что болят косточки на стопах, дамы старше 35 лет, у мужчин патология встречается реже. Шишка на ноге воспринимается как новообразование, опухоль, но это не так. Вырост формируется за счет изменения положения сустава, связок и мышц.
У здорового человека свод стопы выполняет амортизационную функцию, удерживая вес всего тела.
Механизм развития патологии таков:
- появление признаков плоскостопия – уплощения свода стопы в поперечном, продольном, поперечно-продольном направлении;
- перераспределение нагрузки на ногу;
- разворот плюсневой кости вовнутрь;
- растяжение и ослабление мышц большого пальца;
- усиление отводящих мышц;
- укорочение сгибателей и разгибателей;
- выдвижение основания первого пальца;
- формирование шишки изнутри ступни.
Без своевременного лечения вальгусной деформации ноги может произойти сильное смещение сустава, сухожилий, мелких косточек, подвывих и вывих головки фаланги. В будущем есть риск дистрофических изменений в хряще, его разрушения и развития артроза.
Причины появления косточки на ноге
Разрастание кости на пальце ноги может быть генетической проблемой – если костная мозоль имеется у одного или обоих родителей, вероятность ее появления у детей высока. Особенно велик риск, если есть врожденные аномалии строения ноги. Также причиной выроста является постоянное ношение обуви на высоком каблуке, узкой, неудобной обуви, которая ставит ногу в неправильное положение и не дает пальцам достаточно пространства.
Косточки на больших пальцах ног нередко появляются у работников, чей труд связан с долгой ходьбой, стоянием, физическими нагрузками. У спортсменов патологию может спровоцировать неверная осадка при выполнении упражнений, во время бега.
Прочие возможные причины шишек на стопе таковы:
- болезни суставов и костной ткани – бурсит, артроз, артриты, слабость связок, остеопороз, все формы плоскостопия;
- обменные заболевания – диабет, подагра;
- единичная или множественные травмы ноги;
- паралич стопы, перенесенный полиомиелит;
- гормональные нарушения;
- аутоиммунные заболевания.
Фактором риска по появлению нароста считается даже неправильное питание, ведь нехватка витаминов, белка вызывает нарушение здоровья хрящей и костей. Также усиливают опасность развития косточки на большом пальце ноги ожирение и пожилой возраст, когда связки и мышцы начинают ослабляться.
Симптомы патологии
Обычно на ранней стадии на деформацию стопы не обращают внимания: косточка имеет минимальный размер и лишь немного натирается при длительной ходьбе. Большинство считают проблему незначительным косметическим дефектом или отложением солей, либо вовсе возрастной особенностью. Позже косточка на ноге растет и болит при ходьбе, хотя во время отдыха неприятные симптомы быстро проходят.
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
«Эффективное и доступное средство для восстановления здоровья и подвижности суставов поможет за 30 дней. Это натуральное средство делает то, на что раньше была способна только операция.»
Далее шишка становится более плотной, твердой, напоминает кость.
По мере прогрессирования патологии возникают такие признаки:
- отек тканей стопы;
- отклонение большого пальца кнаружи;
- наложение первого пальца на средние;
- онемение пальцев;
- судороги в ногах по ночам;
- постоянное покраснение ступни или синюшность;
- появление болезненных натоптышей (мозолей), бородавчатых разрастаний по всей поверхности стопы из-за ее неправильного положения;
- боли в плюснефаланговом суставе.
После длительной ходьбы косточка на ноге болит сильно, есть жжение, дергающие ощущения, а основание пальца распухает, становится горячим. Отек может разойтись на весь палец. Вследствие выворачивания пальца ношение обычной обуви становится невозможным. Без лечения развиваются осложнения – бурсит сустава (воспаление бурсы), артрит (воспалительный процесс в хряще).
Стадии заболевания
Если болит косточка на ноге, нужно обратиться для диагностирования патологии и установления ее стадии к ортопеду. Основным методом обследования является рентгенография, также болезнь можно выявить по внешним признакам. Деформация сустава определяется по величине вальгусного угла.
Она развивается согласно таким стадиям:
- Первая (начальная). Плоскостопие умеренно выражено, угол достигает 15 градусов. Визуально косточка на большом пальце ноги почти не заметна, но участок может краснеть, на нем появляются натоптыши.
- Вторая. Угол составляет до 20 градусов, имеются боли, утолщение кожи, периодически появляется отек.
- Третья. Угол отклонения оси первого пальца – до 30 градусов, изменения положения сустава заметны невооруженным глазом. Кроме постоянных болей имеются утолщения на коже ступни, мозоли по всей стопе.
- Четвертая. Вальгусный угол равен более 40 градусов. Деформация пальца резко выражена, его контуры изменены, наблюдаются сильные боли во всей передней части ступни. По ночам человека беспокоят судороги в ногах. Нередко появляются нагноения в области ногтей, большой палец воспален, увеличен в размерах.
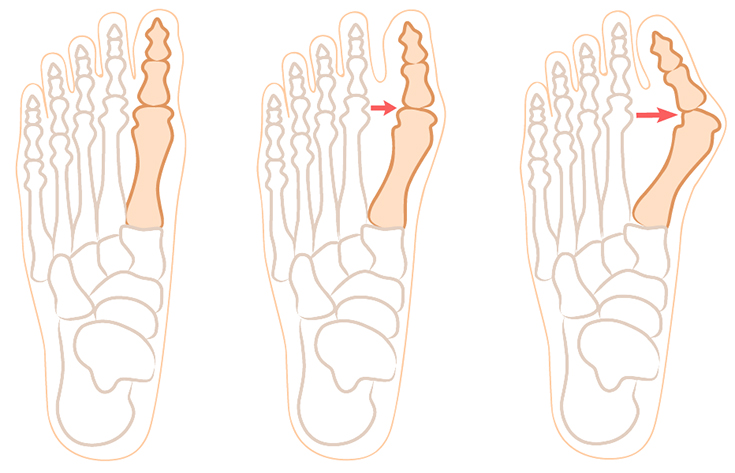
Примерно со второй стадии развития косточки возле большого пальца на рентгеновских снимках заметны симптомы подвывиха сустава, сужения суставной щели, остеосклероза.
Методы лечения растущей на большом пальце косточки
Как лечить данную патологию, зависит от стадии. Косточка на стопе не терпит промедления с терапией, в противном случае изменения в суставах станут необратимыми. На 1-2 стадиях обычно проводится консервативная терапия, которая обязательно включает правильное питание с обилием растительной пищи, потреблением белка, бульонов и желе. Также важно снижать вес, если имеется ожирение, и носить правильную обувь на малом каблуке.
При наличии косточки на большом пальце ноги основным методом лечения становится использование ортопедических приспособлений:
- Ортопедическая обувь. Используют изделия с удобной колодкой, широким носом, толстой подошвой, супинатором и каблуком 3-4 см. На самых ранних стадиях патологии достаточно применения специальных стелек, поставленных в широкую обувь.
- Вкладки. Приклеив такое приспособление в свободную обувь, можно сместить упор стопы за заднюю часть, разгрузив переднюю.
- Бандажи, шины, стяжки. Они фиксируют большой палец в верном положении. На вид напоминают ремешки или пластинки, в зависимости от толщины применяются днем или только ночью.
- Валики. Фиксируют фаланги пальцев, не дают им накладываться друг на друга, тренируют мышцы и связки.
Медикаменты и физиотерапия
Когда болят косточки, расположенные на больших пальцах ног, не нужно терпеть неприятные ощущения. Для избавления от боли применяются противовоспалительные мази, которые также убирают отек, купируют воспалительный процесс. Нужно подобрать любое местное средство на основе НПВС и втирать его 2-3 раза/сутки курсом до 14 дней. Лучше всего от шишек на стопах помогают Кетопрофен, Диклофенак, Ортофен, Вольтарен.
При сильном воспалении косточки на пальце ноги медикаментозное лечение должно включать гормональные мази – Дипроспан, Гидрокортизон. Также кортикостероиды вводят в сустав в форме уколов: обычно одна инъекция полностью устраняет боль, воспаление на несколько месяцев. Для снятия отека также делают компрессы с Димексидом, медицинской желчью, ихтиоловой мазью. Для общего укрепления хрящей нужно курсами принимать хондропротекторы (Артра, Дона, Структум). Если болит косточка на ступне сбоку из-за натоптышей, делают распаривание с содой и удаляют мозоли при помощи пемзы, затем наносят любой питательный крем, мазь.
Из физиотерапевтических мер наиболее популярна ударно-волновая терапия. Она помогает улучшить кровообращение в тканях стопы, восстановить хрящ и костную ткань, разрушить солевые наслоения. Обычно проводят 4-6 сеансов такого лечения, параллельно применяя ортопедические приспособления.
Массаж и гимнастика
При слишком больших косточках на ногах широко применяется физическое воздействие – массаж. Этот метод помогает укрепить мышцы, поддержать ослабленные связки, благодаря чему палец способен изменить положение. Лучше всего проводить массаж в вечернее время, помыв ноги или сделав ванночку. Начинают разминать ступню снизу круговыми движениями, выпрямляя пальцы, нажимая на косточку (осторожно). Также практикуют катание скалки по полу ногами, ходят по специальным коврикам, камешкам босиком – это тоже помогает в лечении косточки на большом пальце ноги. При наличии гнойников или кровоточащих наростов с массажем придется повременить!
ЛФК усиливает эффект от консервативного лечения деформаций, а также обязательно назначается после операции для укрепления мышц ног.
Достаточно выполнять простейшие упражнения каждый день по 10-15 минут:
- ходить на пятках, носочках;
- собирать пальчиками ног мелкие предметы;
- делать круговые движения ступнями;
- катать ногами шарики.
Давно забытое средство от боли в суставах!
«Cамый эффективный способ лечения суставов и проблем с позвоночником» Читать далее >>>
Народное лечение
Нетрадиционные методы способствуют улучшению состояния стопы, помогают снять неприятные ощущения, отек, покраснение.
Если болят косточки на ногах, можно применять такие рецепты:
- Взять мед, нанести столовую ложку продукта на плотную тряпочку. Привязать к ноге, оставить на ночь в виде компресса.
- Отбить молоточком лист капусты. Примотать к ноге на несколько часов. Повторять регулярно, чтобы убрать отечность. Для усиления эффекта можно посыпать капусту мелкой солью.
- Нанести на проблемное место сырой тертый картофель, прикрыть тряпочкой, оставить примочку на полчаса – боль исчезнет.
- Размять в руке кусочек прополиса, приложить к ноге, завязать бинтом. Повторять по мере появления боли.
- Растолочь 3 таблетки Анальгина, добавить чайную ложку йода, перемешать. Мазать палец до 3 раз в сутки для устранения болевого синдрома.
Хирургическое лечение
Когда болит косточка на ноге постоянно, и консервативные методы бессильны, приходится прибегать к операции на суставе. Обычно показаниями считаются отклонение вальгуса на 35 градусов и больше, деформирование не только первого, но и остальных пальцев, а также формирование костных шипов.
Есть разные операции для избавления от больших косточек на ногах:
- Остеотомия по Аустину. Кость в зоне сустава ломают, ставят в правильное расположение, фиксируют. Ходить можно уже на вторые сутки, но операция помогает только на 2-3 стадии заболевания.
- Плюсневая остеотомия. Косточка иссекается открытым или малоинвазивным методом, в сложных случаях ставятся имплантаты, иначе восстановить форму стопы не получается.
- Остеотомия по Шарфу. Обычно используется в самых запущенных ситуациях. Сбоку плюсневой кости вырезается клин, головка смещается в нужную сторону, сустав фиксируется металлическими винтами.
В ряде ситуаций приходится отсекать сухожилие, удалять суставную сумку, убирать часть пораженных мягких тканей. Наиболее сложные случаи требуют установки суставного протеза, который поможет сохранить подвижность ноги.
Профилактика заболевания
Чтобы косточка на большом пальце ноги не появилась, нужно корректировать образ жизни и следить за состоянием ступней, ведь болезнь не развивается внезапно.
Вот основные меры профилактики деформаций стопы:
- ношение правильно подобранной обуви – свободной, на небольшом каблуке, комфортной;
- избавление от лишнего веса, здоровое питание, борьба с метаболическими нарушениями, их строгий контроль;
- отдых для ног, практика разгрузок и разминок при вынужденном длительном стоянии;
- качественный уход за ступнями – мытье, ванночки, удаление мозолей;
- правильное лечение любых травм, ношение ортопедических шин для верного срастания костей;
- занятия спортом, ЛФК, массаж ног.
Если на стопах все-таки появились наросты, нужно сразу обратиться к ортопеду – на ранней стадии устранить проблему можно консервативными мерами без операции!
Источник
