Прогноз при переломах костей
С наступлением консолидации еще далеко не заканчивается излечение поврежденной конечности.
Требуется более или менее длительный промежуток времени на уничтожение патологических изменений, остающихся в организме после переломов. Изменения эти разнообразны и касаются мягких тканей и костей.
Влияние переломов на мягкие ткани и кости

Кожа
Кожа долго остается синюшной и холодной; на ней нередко наблюдаются резкие трофические изменения.
Мышцы
Атрофия мышц начинает развиваться в ближайшие дни и бывает особенно резко выражена при пара- и интраартикулярных переломах; она ограничивается сегментом переломанной конечности или захватывает ее целиком; одновременно падает мышечный тонус. Пропорционально атрофии уменьшается и сила мышц.
По мере восстановления функции конечности атрофия может исчезнуть; в других случаях она только уменьшается, но окончательно не исчезает.
Причинными моментами для развития мышечной атрофии могут быть: длительная неподвижность конечности, сдавление мышц и нарушение их питания, прорастание соединительной тканью и раздражения, исходящие из места перелома.
Ослабление мышечной силы, с одной стороны, и обусловленная этим неуверенность при пользовании конечностью, равно как некоторая связанность и скованность, вызванные склерозом мышц, с другой — надолго задерживают полное восстановление функций.
Суставы и связки
Прилежащие к месту перелома суставы становятся тугоподвижными вследствие длительной иммобилизации, наличия кровоизлияния, воспалительного экссудата и отека, а также в результате сморщивания суставной сумки и связочного аппарата; этой тугоподвижности способствуют спайки между сухожилиями и их влагалищами, слабость мышц, их ретракция и сращения с окружающими тканями.
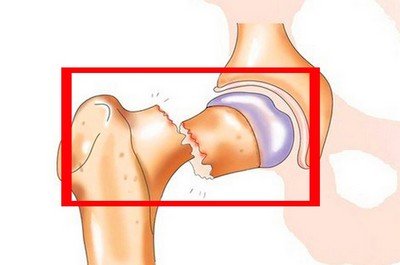
Особенно резко эти явления могут быть выражены при внутри- и околосуставных переломах.
Кости
Изменения со стороны костей выражаются в атрофии отломков, особенно дистального (данные Sudeck).
Прогноз при переломах костей

Переломы костей сами по себе редко приводят к гибели больных; в громадном большинстве случаев это бывает следствием побочных повреждений, ранений головного и спинного мозга при переломах черепа и позвоночника, разрывов мочевого пузыря и прямой кишки при переломах таза и т. п,
В другом ряде случаев жизнеопасными могут оказаться осложнения переломов: жировая эмболия, эмболия легочных артерий, delirium tremens, гипостатическая пневмония, равно как инфекция, развивающаяся при открытых переломах.
В отношении сохранения переломанной конечности существенную роль играет не столько нарушение целости кости, сколько повреждение мягких тканей, кожи, сосудисто-нервного пучка и инфекция, присоединяющаяся к открытым переломам.
На восстановление формы сломанной кости и функции конечности оказывают влияние возраст и состояние здоровья пострадавшего: переломы протекают лучше у детей и у здоровых субъектов, чем у стариков и больных.
Прогноз при переломах в значительной степени зависит от характера переломанной кости и степени повреждения мягких тканей. Переломы с небольшим количеством отломков, которые легко вправить, дают лучшие результаты, чем раздробленные, где правильно поставить отломки почти не представляется возможным.
Переломы диафизов протекают более благоприятно, чем пара- или интраартикулярные.
Восстановление формы кости и функции конечности в значительной степени зависит от рационального лечения и является важнейшим условием для благоприятного прогноза перелома, хотя даже при наилучшем лечении не всегда удается достигнуть желаемых результатов.
Источник
С наступлением консолидации еще далеко не заканчивается излечение поврежденной конечности.
Требуется более или менее длительный промежуток времени на уничтожение патологических изменений, остающихся в организме после переломов. Изменения эти разнообразны и касаются мягких тканей и костей.
Влияние переломов на мягкие ткани и кости

Кожа
Кожа долго остается синюшной и холодной, на ней нередко наблюдаются резкие трофические изменения.
Мышцы
Атрофия мышц начинает развиваться в ближайшие дни и бывает особенно резко выражена при пара- и интраартикулярных переломах, она ограничивается сегментом переломанной конечности или захватывает ее целиком, одновременно падает мышечный тонус. Пропорционально атрофии уменьшается и сила мышц.
По мере восстановления функции конечности атрофия может исчезнуть, в других случаях она только уменьшается, но окончательно не исчезает.
Причинными моментами для развития мышечной атрофии могут быть: длительная неподвижность конечности, сдавление мышц и нарушение их питания, прорастание соединительной тканью и раздражения, исходящие из места перелома.
Ослабление мышечной силы, с одной стороны, и обусловленная этим неуверенность при пользовании конечностью, равно как некоторая связанность и скованность, вызванные склерозом мышц, с другой — надолго задерживают полное восстановление функций.
Суставы и связки
Прилежащие к месту перелома суставы становятся тугоподвижными вследствие длительной иммобилизации, наличия кровоизлияния, воспалительного экссудата и отека, а также в результате сморщивания суставной сумки и связочного аппарата, этой тугоподвижности способствуют спайки между сухожилиями и их влагалищами, слабость мышц, их ретракция и сращения с окружающими тканями.
Особенно резко эти явления могут быть выражены при внутри- и околосуставных переломах.
Кости
Изменения со стороны костей выражаются в атрофии отломков, особенно дистального (данные Sudeck).
Прогноз при переломах костей
Переломы костей сами по себе редко приводят к гибели больных, в громадном большинстве случаев это бывает следствием побочных повреждений, ранений головного и спинного мозга при переломах черепа и позвоночника, разрывов мочевого пузыря и прямой кишки при переломах таза и т. п,
В другом ряде случаев жизнеопасными могут оказаться осложнения переломов: жировая эмболия, эмболия легочных артерий, delirium tremens, гипостатическая пневмония, равно как инфекция, развивающаяся при открытых переломах.
В отношении сохранения переломанной конечности существенную роль играет не столько нарушение целости кости, сколько повреждение мягких тканей, кожи, сосудисто-нервного пучка и инфекция, присоединяющаяся к открытым переломам.
На восстановление формы сломанной кости и функции конечности оказывают влияние возраст и состояние здоровья пострадавшего: переломы протекают лучше у детей и у здоровых субъектов, чем у стариков и больных.
Прогноз при переломах в значительной степени зависит от характера переломанной кости и степени повреждения мягких тканей. Переломы с небольшим количеством отломков, которые легко вправить, дают лучшие результаты, чем раздробленные, где правильно поставить отломки почти не представляется возможным.
Переломы диафизов протекают более благоприятно, чем пара- или интраартикулярные.
Восстановление формы кости и функции конечности в значительной степени зависит от рационального лечения и является важнейшим условием для благоприятного прогноза перелома, хотя даже при наилучшем лечении не всегда удается достигнуть желаемых результатов.
Загрузка…
Источник
Лечение перелома зависит от различных факторов, таких как место, тип и степень перелома, а также от возможных сопутствующих травм. В принципе, перелом кости можно лечить консервативно (например, гипсовой повязкой) и хирургическим путем.
МКБ коды для этого заболевания: S22, T08, S12, S32, S02, S82, S92, S42, T02, S72, S52, S62.

Цель лечения перелома костей
Целью лечения перелома является восстановление нормальной функции сломанной кости как можно скорее. Если это смещенный перелом кости, фрагменты должны быть возвращены в исходное положение и скомпенсировано смещение по оси. Неосложненный перелом обычно можно лечить консервативно.
Во время лечения перелома концы сломанной кости должны быть быстро возвращены к исходному положению и адекватно и последовательно зафиксированы для быстрого заживления перелома. Кроме того, ранняя функциональная активизация конечности значительно способствует заживлению.
В целом, лечение основано на трех принципах, которые можно использовать для ускорения заживления переломов костей:
- анатомическая ориентация кости,
- иммобилизация и фиксация,
- возможность раннего функционального ухода.
Доступны консервативные и оперативные методы терапии.
Консервативное лечение переломов
При консервативном лечении переломов костей концы переломов сначала должны быть правильно выровнены и иммобилизованы гипсовой шиной или ортезом .
Следующие виды переломов обычно лечат консервативно:
- перелом голени руки в детском возрасте,
- переломы ребер,
- стабильный перелом тазового кольца,
- стабильный перелом позвонка без суженного позвоночного канала,
- перелом ключицы,
- перелом лопатки без осложнений,
- перелом в области плечевой кости,
- перелом дистального радиуса.
Консервативно-функциональное лечение
Консервативное лечение переломов костей основано на том факте, что кости сами стабилизируются, а мышцы могут служить в качестве шины. Как только исчезает боль, человек может начать медленно двигать сломанной костью. Таким образом, функция конечности может быть сохранена во время и после завершения заживления.
Перелом стабилизируется специальными повязками, оказывающими давление на мышцы, окружающие кость, что препятствует укорачиванию концов перелома. Специальные шины делают перелом стабильным и обеспечивают быстрое заживление. В случае перелома в области плечевого пояса он обездвиживается, например, с помощью повязки рюкзак.
Консервативно-иммобилизирующее лечение
Если это смещенный или укороченный перелом, кости удерживаются на месте растяжками или гипсовыми повязками. Это предотвращает новое смещение.
При растяжении так называемый гвоздь Штейнманна забивается в кость под местной анестезией. Он соединяется с кронштейном, на котором располагается груз, вес которого обеспечивает нужное натяжение ролика. Эластичная повязка предотвращает укорочение и выравнивает кости вдоль продольной оси.
Гипсовая повязка наносится так, чтобы она захватывала два смежных сустава. Повязка должна быть не слишком плотной, чтобы не повредить ткани из-за слишком большого давления.
В случае свежего перелома нельзя накладывать круговую повязку из-за возникновения отека, так как это приведет к слишком сильному давлению на ткани и нарушению кровообращения, что способствует образованию тромбов (тромбоз).
Лучшим вариантом является лангет. Однако, если из-за перелома необходима круговая повязка, ее следует разделить на отдельные нити, чтобы избежать нарушений кровообращения, повреждения нервов и травмирования кожи .
Для профилактики тромбоза в гипс на ногаох можно вводить ежедневно низкомолекулярный гепарин. Кроме того, больные должны приподнимать ногу и охлаждать ее пакетом со льдом.
Если боль усиливается, несмотря на наличие гипса, это всегда тревожный знак. Существует риск осложнений, например, развитие синдрома компартмента или контрактуры Фолькмана. Давление и сжатие тканей могут привести к необратимым повреждениям.
Оперативное лечение переломов костей
Операция необходима, если костные отломки не имеют достаточного контакта или смещенные переломы не могут быть правильно восстановлены. Операция также выполняется, если после консервативного лечения снова возникает неправильное положение костей, или пораженная конечность не может быть иммобилизована, например, у пожилых пациентов из-за опасности тромбоза.
Во время операции поврежденная конечность может быть восстановлена и стабилизирована раньше, чем при консервативном лечении. Особенно важно быстрое заживление переломов суставов для предотвращения остеоартроза.
Во время хирургического лечения фрагменты анатомически точно позиционируются и фиксируются с помощью пластин и болтов (остеосинтез). Это позволяет кости расти прямо в противоположный отломок (кортикальную кость). Мозоль не образуется, поэтому говорят о прямом заживлении переломов.
При винтовом остеосинтезе костные фрагменты фиксируются винтами. В зависимости от места использования существуют разные винты: для губчатой кости (внутрикостные) и надкостницы (накостные). Кроме того, различают компрессионные и лаговые винты.
В некоторых случаях одних винтов недостаточно для устранения перелома. Тогда может помочь дополнительный остеосинтез: вставленная металлическая пластина служит в качестве шины для поглощения давления, изгибающих и вращательных сил. Пластины различаются в зависимости от их функции: они могут нейтрализовывать, сжимать, поддерживать, соединять и закреплять с угловой стабильностью.
При переломе длинных костей (например, бедренной или большеберцовой кости) предлагается использовать стержень. Стержень вставляется в медуллярную полость кости. Он соединяет кость изнутри, благодаря чему перелом становится относительно стабилен и быстро заживает. У пациента с множественными травмами (политравмой) эта процедура не рекомендуется, поскольку частицы костного мозга могут попасть в легочную циркуляцию и вызвать там жировую эмболию.
Остеосинтез с натяжным ремнем используется при переломах с разрушением, например, коленной чашечки. В этом случае используется проволочная петля.
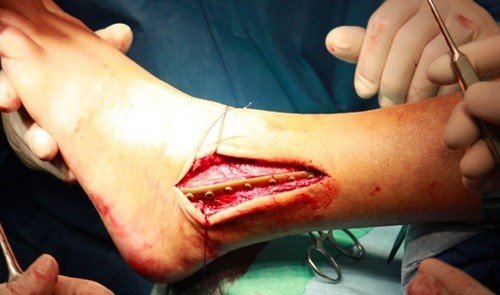
Внешняя фиксация стабилизирует кость снаружи. Через небольшие разрезы кожи в кости ввинчиваются длинные винты, которые стабилизируются стержнями. Таким образом, ни мягкие ткани, ни кости в области перелома не оказываются сдавленными. Этот метод особенно используется для открытых или инфицированных переломов. Недостатком, однако, является то, что перелом часто не может быть идеально совмещен, и поэтому заживление обычно задерживается.
Динамические винтовые системы являются еще одним способом хирургического лечения переломов. Для переломов шейки бедра используется динамический винт бедра (DHS): трещина скрепляется изнутри и сжимается под нагрузкой.
При сложном остеосинтезе костный цемент добавляется в дополнение к винтам или пластинам. Этот метод используется, когда винты в разрушенном веществе кости не находят поддержки, такое часто наблюдается у пожилых пациентов с остеопорозом или опухолями, которые разрушили кость.
Перелом: осложнения
Перелом часто вызывает осложнения, так как повреждение окружающих тканей. Могут возникнуть следующие осложнения.
Повреждения связок: с случае перелома сустава или перелома вблизи сустава, окружающие связки обычно травмируются.
Кровопотеря: перелом может разрывать кровеносные сосуды в кости, надкостнице или мускулатуре и образовывать переломную гематому. В крайних случаях большая кровопотеря может вызвать шок .
Повреждение кожи и мягких тканей: перелом со смещением должен быть немедленно выровнен по оси, чтобы освободить ущемленную мягкую ткань. Если есть отек, следует избегать операции.
Синдром отсека: отек и синяки могут увеличить давление в плохо растяжимой мышечной ложе (мышечная ложа = группа мышц, окруженных фасцией), что, при отсутствии лечения, может привести к гибели мышечной ткани. Такой синдром компартмента может развиваться при любом переломе. Если человек жалуется на сильную боль, не проходящую на фоне лечения, значит может присутствовать синдром сдавления. Чаще всего поражается передняя ложа большеберцовой кости в нижней части ноги.
Основным симптомом является боль пассивного напряжения в пораженной области. Если поражена передняя часть большеберцовой кости, сенсорные нарушения в области первого пальца стопы могут быть указанием на это. Другие признаки включают вздутие опухоли в области перелома.
Риск синдрома компартмента особенно высок у пациентов, находящихся в шоке, так как отдаленные области в таком случае хуже снабжаются кровью. Даже при малейшем подозрении на синдром сдавления мышечная ложа должна быть немедленно освобождена хирургическим путем.
Травмы сосудов и нервов: травмы сосудов и нервов также могут сопровождать перелом. Если периферический пульс не прощупывается, кровообращение можно обнаружить с помощью ультразвуковой допплерографии и пульсоксиметра. Разрушение сосудов следует лечить с помощью экстренной ангиографии.
Перелом кости: прогноз
Раннее адекватное лечение переломов крайне важно для успешного заживления переломов костей. Поэтому при любом подозрении на перелом следует обратиться к врачу!
Вас также может заинтересовать
Источник
У детей относительно упругие кости, плотная эластичная надкостница и хорошо развитые мягкие ткани, защищающие от переломов. Тем не менее уже в первые десять лет жизни каждый 15 россиянин перенес перелом[1]. К пятнадцати годам хоть раз в жизни носил гипс (или перенес операцию по поводу перелома) уже каждый восьмой ребенок. Чаще всего дети ломают кости предплечья — 37,4% всех переломов. Чуть реже повреждаются кости голени и лодыжки (22%), на третьем месте по частоте — переломы ключицы (9%).
Чем отличаются детские переломы от взрослых, возможные последствия травмы и современные методы восстановления — в нашем обзоре.
Особенности переломов костей у детей
Кости у детей содержат больше воды, органических веществ и меньше минеральных солей, чем у взрослых. Между эпифизами — «головками» трубчатой кости, где она сочленяется с суставом, — и диафизами — «трубками» кости с костномозговым каналом — у детей находятся хрящевые зоны роста. В этих зонах активно делятся клетки, обеспечивая постоянное удлинение костей. И это самый слабый участок детских костей. Увеличение костей в поперечнике происходит за счет костеобразования со стороны надкостницы, более толстой и эластичной. Эти особенности приводят к тому, что у детей появляются особые виды переломов, практически не встречающиеся у взрослых:
- надлом или перелом по типу «зеленой ветки» — перелом не «завершается», на противоположной участку перелома стороне кости надкостница остается целой;
- поднадкостничный перелом — сломанная кость остается покрытой неповрежденной надкостницей;
- эпифизиолизы, остеоэпифизиолизы, метаэпифизиолизы — разрывы по линии хряща зоны роста (механизм этой травмы соответствует механизму вывиха у взрослых, и клиническая картина часто похожа) с отрывом эпифиза от метафиза (губчатого вещества между эпифизом и диафизом) или с частью метафиза (зависит от анатомического строения конкретной кости);
- апофизиолизы — отрыв по ростковой зоне внесуставного «выступа» кости — апофиза, к которому крепятся мышцы.
В то же время у детей крайне активный обмен веществ, а значит, костная ткань обновляется быстрее, чем у взрослых. Поэтому и переломы срастаются быстрее, а образование ложного сустава или дефекта костей у ребенка скорее казуистика. Из-за активного роста у детей самопроизвольно устраняется смещение костных отломков, в связи с чем репозицию (совмещение костей) при переломах со смещением в детском возрасте обычно проводят без операции.
Виды и последствия переломов у детей
По типу воздействия переломы бывают травматические и патологические. Патологические переломы появляются, когда кость изначально ослаблена из-за нарушенной структуры (например, синдром несовершенного остеогенеза или «хрустального человека») или опухолей, кист, остеомиелита. Патологические переломы у детей случаются редко.
По характеру повреждений окружающих тканей переломы могут быть закрытые и открытые, когда острые концы костей «прорывают» мягкие ткани. Открытые переломы у детей — чаще всего следствие тяжелой сочетанной травмы (например, в результате автомобильной аварии), они требуют обязательного хирургического вмешательства.
По соотношению костных отломков переломы могут быть без смещения, когда отломки сохраняют нормальное анатомическое соотношение, и со смещением, когда они сдвигаются относительно друг друга. У детей переломы без смещения, как правило, имеют смазанную клиническую картину и их трудно диагностировать. Возможен ошибочный диагноз ушиба, и, как следствие, из-за неправильного лечения конечность может искривиться, а ее функция — нарушиться.
Переломы со смещением проявляются «ярче», оставляя меньше возможностей для диагностических ошибок. Из-за способности детских (особенно у пациентов до семи лет) костей самоустранять смещение в процессе роста допускается неточная репозиция (хирургическое сопоставление, или вправление, костных отломков) при переломах диафиза («тела» трубчатой кости). Но если смещение винтовое, исправить его нужно обязательно, такие изменения самостоятельно не корригируются (не исправляются). Тщательная репозиция необходима при внутрисуставных переломах, иначе функция сустава может нарушиться, вплоть до его полной неподвижности.
Повреждение зоны роста может вызывать ее преждевременное закрытие. Пораженная конечность будет расти тем медленнее, чем младше ребенок, и тем заметнее окажется отставание.
Особая группа переломов у детей — компрессионные переломы позвоночника, которые часто могут оставаться незамеченными. Они возникают при падении с относительно небольшой высоты (что вроде бы не дает повода для беспокойства) и плохо выявляются на рентгенограммах. Дело в том, что при компрессионном переломе позвонок приобретает клиновидную форму, и это единственный рентгенологический признак патологии. При этом у детей клиновидная форма позвонков — возрастная норма. Поэтому при подозрении на подобный перелом рекомендованы не просто рентгенограмма, но КТ или МРТ.
Этапы лечения переломов
Поскольку у детей симптомы перелома не так явно выражены, как у взрослых, до прихода врача (в случае сомнения) лучше действовать исходя из того, что перелом есть. Возможные признаки перелома:
- припухлость, отек, резкая локальная боль в зоне травмы, особенно при осевой нагрузке (давить не надо, можно легко постучать по пятке или основанию ладони);
- ограничение движений (пострадавший всеми силами «бережет» сломанную конечность);
- укорочение конечности;
- видимая деформация конечности (если голень согнута под углом, вопросов обычно не возникает);
- костный хруст при попытке движения.
До прихода врача нельзя:
- вправлять отломки при открытом переломе;
- пытаться вернуть конечности «правильную» форму;
- причинять дополнительную травму, снимая одежду (штанину или рукав нужно разрезать).
Пострадавшую конечность фиксируют шиной, под которую подкладывают мягкую ткань. Шина обязательно должна заходить за суставы выше и ниже области перелома.
Это важно!
В случае перелома или подозрения на перелом у детей конечность фиксируется «как есть», не надо пытаться что-то исправить — это задача врача. Крупные кости (бедро, голень) фиксируют двумя шинами по обе стороны конечности. Если перелом открытый, рану накрывают чистой марлевой салфеткой, которую по краям фиксируют пластырем.
После фиксации следует вызвать скорую, либо, если позволяет состояние ребенка, довезти его в дежурную травматологическую поликлинику. Можно дать ребенку парацетамол.
В медицинском учреждении сделают рентгенограмму. Иногда бывает, что по первой рентгенограмме точно диагностировать перелом не получается из-за возрастных особенностей. Тогда обязательна повторная ренгенография через семь–десять дней, когда из-за начавшейся консолидации (срастания) костей перелом на снимке станет заметнее. Поэтому, когда врач порекомендует сделать контрольный рентген через неделю, пренебрегать этой рекомендацией ни в коем случае не стоит.
Лечение переломов может быть консервативным и оперативным.
Методы лечения переломов у детей
94% переломов у детей требуют консервативного лечения[2]. Врач сопоставляет костные отломки и накладывает на конечность гипсовую лангету, неподвижно фиксируя область перелома и два смежных сустава. Кроме гипса могут быть использованы современные легкие материалы на основе пластика, благодаря которым можно принимать душ в период фиксации перелома. Продолжительность фиксации зависит от возраста ребенка и поврежденной кости и может составлять от 7 до 42 дней. Раз в неделю необходим рентгенологический контроль состояния костных отломков.
При переломах бедренной кости используют скелетное вытяжение, поскольку мышцы бедра слишком сильны и смещают отломки костей.
Операции для фиксации костных отломков у детей применяются редко. Показания к оперативному вмешательству следующие:
- внутри- и околосуставные переломы со смещением и ротацией костного фрагмента;
- при диафизарном переломе после двух–трех попыток репозиций сохраняется слишком сильное смещение отломков;
- открытые переломы;
- неправильно сросшиеся переломы с выраженной деформацией кости;
- патологические переломы;
- повреждение магистрального сосуда или нерва;
- межотломковая интерпозиция (между отломками костей оказываются мягкие ткани).
При операции чаще всего используют спицевой остеосинтез, т.е. соединение отломков костей посредством спиц, как максимально щадящий. Металлические пластины применяют у детей старшего возраста при скошенных и винтовых переломах диафизов крупных костей: бедренной, большой берцовой. При любом вмешательстве стараются не повредить ростковые зоны.
Реабилитационный прогноз и период восстановления
Реабилитационный прогноз у детей обычно благоприятен. Очевидно, что период восстановления будет зависеть от тяжести травмы: если перелом, например, ключицы без повреждения сосудисто-нервного пучка, скорее всего, не оставит после себя никаких последствий, то осложненный компрессионный перелом позвоночника может потребовать множество усилий для восстановления утраченных функций. Осложненный прогноз имеют и переломовывихи, внутрисуставные переломы: часто их следствием становится оссификация (сращение) сустава и ограничение его подвижности.
Процесс восстановления зависит не только от тяжести травмы и возраста пациента, но и от общего состояния организма и сбалансированного питания и подразделяется на три периода:
- Иммобилизационный — с момента оперативного вмешательства до консолидации перелома или формирования рубца, имеющего достаточную прочность. В этот период должны быть созданы благоприятные условия для правильного течения процесса восстановления.
- Постиммобилизационный — с момента снятия иммобилизации до улучшения состояния тканей и восстановления амплитуды движения, силы мышц. Важной задачей в этом периоде является максимальное препятствование сопутствующим нарушениям: атрофии, контрактурам, ригидности суставов и пр.
- Восстановительный — до полного восстановления поврежденного сегмента и восстановления двигательного мастерства.
Каждый период включает в себя несколько значимых задач и способов для их реализации, от которых будет зависеть дальнейший успех.
Занятия в периоде иммобилизации — это профилактика вторичных нарушений, которая включает:
- Идеомоторные упражнения — мысленное представление движения в поврежденном сегменте для профилактики координационных нарушений, сохранения динамического стереотипа.
- Упражнения на свободные от иммобилизации мышечные группы для сохранения подвижности, профилактика атрофии.
- Статические упражнения иммобилизированной конечности для поддержания тонуса мышц.
- Упражнения на противоположной конечности для улучшения трофики.
Занятия в постиммобилизационном периоде направлены на преодоление контрактуры:
- Упражнения на увеличение объема активных движений — профилактика контрактур или же их устранение.
- Механотерапия — добавление пассивного компонента движения.
- Правильное позиционирование конечности способствует профилактике или устранению контрактур.
- Упражнения в воде.
- Криотерапия — противоотечная мера, уменьшение боли. Может использоваться охлажденная вода при заживлении послеоперационной раны, лед в пакете.
Важно помнить, что как раз в периоде постиммобилизации достигается восстановление структурного компонента движения, подвижности, а в восстановительном периоде накладываются различные предметные действия с поврежденной конечностью, достигается утраченное двигательное мастерство или ловкость.
В этом периоде широко используются игровые методы реабилитации, например упражнения с мячом, вовлечение поврежденной конечности в повседневную бытовую активность.
Реабилитация детей после тяжелых переломов
На сегодня только 50% детей, нуждающихся в реабилитации, получают ее в государственных медицинских учреждениях.
У детей реабилитация отличается от нее же у взрослых: часто приходится работать не только с восстановлением утраченных навыков, но и формировать их с нуля — к примеру, многие родители детей младше шести лет жалуются, что после сращения перелома голени ребенка его приходится учить ходить буквально заново. Восстановление после травмы — комплексная задача, затрагивающая не только физические особенности, но и психику маленького пациента. Кроме того, дети нуждаются не только в медицинской, но и в социальной реабилитации. То есть восстановление ребенка после травмы — сложная комплексная задача, включающая медицинские, психологические, педагогические, социальные и физиотерапевтические формы работы. Выпадение любой из них часто ухудшает результат — и это еще одна проблема государственной медицины: жесткие ведомственные разграничения, мешающие координированной работе, которую в идеале должна выполнять мультидисциплинарная бригада специалистов.
Компенсаторные возможности детского организма крайне велики, но большинство специалистов подчеркивает: уже на этапе сопоставления отломков нужно обращаться с поврежденными тканями чрезвычайно бережно, выбирая минимально инвазивные методики — чем обширней вмешательство, тем хуже реабилитационный прогноз. То есть, по сути, медицинская реабилитация пациента начинается еще на этапе лечения, и очень важно не упустить время.
Источник